Почему возникает насморк с кровью при беременности
Содержание:
Методы борьбы с сухостью в носу
Людям, которые жалуются на корки в носу с кровью, специалисты рекомендуют регулярно промывать носовые проходы назальными каплями и спреями, созданными на основе стерилизованной морской воды. К таким препаратам относятся Аква Марис, Хьюмер, Мореназал и Солин. Перечисленные средства не являются лекарствами, поэтому они не имеют противопоказаний и не оказывают на человеческий организм пагубного воздействия.
Средства для промывания носа на основе морской воды можно применять всем людям, включая маленьких детей, беременных женщин и стариков. Чтобы увлажнить слизистую оболочку, предотвратить образование корок и развитие кровотечений, человеку следует обрабатывать этими препаратами носовые проходы каждое утро после пробуждения и каждый вечер перед сном.

Болячку в носу у ребенка или взрослого человека, возникшую из-за постоянного отрывания сухих корок от слизистой оболочки, можно вылечить, если дважды в день промывать нос настоем ромашки (0,5 ст. л. цветков на 200 мл кипятка).
Это лекарственное растение обладает выраженным ранозаживляющим и противовоспалительным действием, прекрасно восстанавливает и увлажняет поврежденные покровы. Если у человека наблюдается индивидуальная непереносимость ромашки, он может заменить ее мятой, календулой или липой.
Запекшийся слой крови на слизистой оболочке носа размягчат и мягко удалят натуральные масла облепихи, чайного дерева, оливок и винограда. Их следует нанести на проблемные места ватной палочкой, подождать 2-3 минуты и высморкаться. Масло не только мягко удалит сухие корки, но и предотвратит возникновение кровотечения. С этой же целью можно закапывать в нос свежевыжатый сок каланхоэ или алоэ.
Слой кровавых корок, образующийся в носу при повышенной сухости его слизистой оболочки, после проведения описанных выше процедур должен полностью исчезнуть. Если, несмотря на принятые меры, сухие козявки с кровью появляются в носовой полости снова, человеку следует обратиться за помощью к ЛОРу. Специалист установит истинную причину возникновения этой проблемы и назначит пациенту лечение, которое бесследно ее устранит.
Типы кровотечений, при которых выходят сгустки
Кровотечения имеют разную природу и соответственно делятся по различным признакам. По локализации:
- кровотечение из передней части носа – обычно не несет серьезной угрозы,его удается устранить самостоятельно, не прибегая к помощи специалиста, сгусток крови при этом отсутствует;
- кровотечение из задней части носа – оно уже свидетельствует о серьезных проблемах (кровь при этом стекает по стенке горла, мокрота, которая отхаркивается, имеет цвет от алого до темно-бурого), в процессе учащается дыхание, может начаться тошнота и рвота, головная боль.
В последнем случае необходима неотложная помощь врачей.
По частоте различают:
- редкие носовые кровотечения, вызываемые бытовой травмой (не несут никакой опасности);
- часто повторяющиеся кровотечения, имеющие определенную тенденцию – однозначный повод пройти обследование.
По механизму возникновения:
- травматическое кровотечение – возникшее из-за хирургического вмешательства или самостоятельного повреждения слизистой носа;
- спонтанное – не имеющее явных причин кровотечение.
По объему крови, выходящей из носа:
- умеренное кровотечение – потеря крови составляет несколько мл;
- среднее – потеря крови от нескольких мл до 100 мл;
- сильное – потеря крови до 500 мл.
По виду отделяемого из носа:
- капли крови;
- слизь с прожилками крови;
- сгустки крови от алого до темно-бордового цвета (когда кровь уже свернулась).

Кровь может вытекать через нос и тогда, когда не находит другого выхода (так проявляется желудочное и легочное внутреннее кровотечение)
Гортанное кровотечение
Причины. Огнестрельные и неогнестрельные ранения гортани, повреждение слизистой оболочки гортани инородным телом с острыми краями, сосудистая или распадающаяся злокачественная опухоль, изъязвления различной природы, перенапряжение голоса на фоне заболеваний, приводящих к застою в системе верхней полой вены (пороки сердца, цирроз печени).
Симптомы. Наружное кровотечение из раны, выделение воздуха из раны, кровохаркание, затруднение дыхания вследствие затекания крови в нижние дыхательные пути. В полости рта, в глотке, гортани — следы свежей крови.
Осложнения. Аспирационная асфиксия, пневмония, геморрагический шок, постгеморрагическая анемия.
Первая врачебная помощь. Пациента укладывают на бок. На область шеи прикладывают холод. При незначительном наружном кровотечении на рану накладывают асептическую повязку. Назначают гемостатические препараты. При угрожающем кровотечении прижимают сонную артерию к поперечному отростку C-VI позвонка (на уровне перстневидного хряща). Пострадавшего в срочном порядке переводят в стационар.
Специализированная помощь. При продолжающемся наружном кровотечении на кровоточащие сосуды накладывают лигатуры. При невозможности определить источник кровотечения прибегают к перевязке приводящих сосудов – верхней щитовидной, нижней щитовидной или наружной сонной артерии.
Незначительное кровотечение может быть остановлено физическим воздействием – радиоволной, высокочастотным лазером, криоаппликатором. Гортанное кровотечение, связанное с биопсией злокачественной опухоли, не прекращающееся после применения гемостатических препаратов, останавливают тампонадой полости гортани. Предварительно выполняют трахеостомию.
Методы диагностики
Для определения точной причины, по которой болит голова и идет кровь из носа, врач назначит дополнительные обследования. На первичном осмотре можно определить наличие посторонних предметов в носовых ходах, механическое повреждение либо воспаление слизистой оболочки носа. Врачу обязательно указать обо всех препаратах, которые пациент принимал в последнее время, ударах головой и сопутствующих острых и хронических заболеваниях.
Для получения более точной картины могут быть назначены дополнительные анализы:
- риноскопия – обследование внутренних структур носа с помощью эндоскопа (метод позволяет выявить полипы, новообразования, посторонние предметы);
- УЗИ внутренних органов при подозрении на их патологии;
- клинический и биохимический анализы крови – необходимы для предварительной диагностики болезней системы кроветворения;
- МРТ, КТ головного мозга при подозрении на черепно-мозговые травмы.
Причины возникновения и течение болезни
Синуситы по этиологическому фактору делятся на вирусные и бактериоальные, по патофизиологическому — гнойные и катаральные. Чаще всего вирусному соответствует катаральная форма, а бактериальным — гнойная.
Неблагоприятные факторы внешней среды, снижение иммунитета, стрессы, переутомление, однообразная и скудная еда, а также индивидуальные особенности организма относятся к общим факторам провоцирующие возникновение синусита.
К местным причинам можно отнести нарушение вентиляционной и дренажной функций в «придаточных» пазухах носа. Они могут возникнуть при аллергии слизистой оболочки, истинной гипертрофии (увеличении) нижних носовых раковин, вазомоторном нарушении нейровегетатики нижних носовых раковин, врождённом увеличении средней или средних носовых раковин (конха буллёза), наличии гребней и шипов на перегородке носа, полипов полости носа и околоносовых пазух, а также искривлении носовой перегородки.
Но все же, в возникновении острого синусита главную роль играет инфекция, в основном кокковая (стрептококк, стафилококк, пневмококк).
При возникновении острого воспалительного процесса нарушаются функции желез слизистой оболочки. Это приводит к недостатку секрета или к его избыточному скоплению. Изменяется направление струи вдыхаемого и выдыхаемого воздуха, что приводит к нарушению газообмена, угнетается функция мерцательного эпителия. Нарушение вентиляции вызывает отечность слизистой оболочки, естественные соустья закрываются, и возникает застой секрета, нарушается обмен веществ.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
В начале заболевания экссудат (выпотевающая в месте воспаления из кровеносных сосудов жидкость) имеет серозный характер, потом слизисто-серозный. А с присоединением бактериальной инфекции он становиться гнойным, в нем присутствует большое число лейкоцитов. Кровеносные сосуды при этом расширены, капилляры излишне проницаемы, слизистая оболочка отечна.
Почему вытекает ярко-желтая жидкость из носа?
Ярко-желтая жидкость, вытекающая из носа, может свидетельствовать о гайморите, хроническим отите или синусите. У детей – о гное из аденоидов. Но причину изменения цвета соплей может определить только доктор. Часто желтые выделения из носа оказываются и признаком аллергии. Особенно если жидкость вытекает из носа в определенное время года.
Но интенсивность желтого цвета может указывать и на развитие воспалительного процесса. Причем нередко при этом жидкость течет и из глаз. При острой респираторной болезни одновременно с желтыми выделениями из носа наблюдается жжение в пазухах. И после этого спустя несколько дней жидкость становится более вязкой. А это уже проявление гриппа.
Диагностика
Прежде чем решить, как убрать корки, нужно ли чем-то смазывать корки или использовать другие лекарственные препараты, необходимо обратиться к лор-врачу для диагностики, поскольку схема терапии напрямую зависит от заболевания или состояния, которое привело к неприятному симптому.
На первичном приёме оториноларинголог опрашивает пациента на предмет жалоб, когда и при каких обстоятельствах появились симптомы, какова их интенсивность, проводилось ли уже какое-то лечение и т.п.
Затем доктор переходит к непосредственному осмотру носовой полости – риноскопии, которая позволяет оценить состояние слизистой оболочки, носовых раковин, носовых ходов и носовой перегородки, а также определить, где именно образуются корочки.
Для более глубокого изучения носовой полости проводится эндоскопическое исследование, которое помогает выявить риниты, синуситы, новообразования в носу и другие патологии носоглотки.
При подозрении на инфекционную природу заболевания проводится лабораторный анализ выделяемого из носа.
Медикаментозная терапия
Всем больным, у которых присутствует постоянная сухость, обязательно назначается промывание носовых ходов солевыми растворами или ирригации.
В качестве таковых можно выбирать готовые аптечные средства, например, Аквамарис, Маример, Хюмер, Аквалор, Физиомер, использовать обычный физраствор или приготовить его дома самостоятельно.
Для этого необходимо 1 чайную ложку соли (желательно морской) растворить 1 л кипяченой воды. После полного растворения кристалликов соли раствор следует непременно отфильтровать, так как малейшая оставшаяся частичка сможет травмировать ткани.
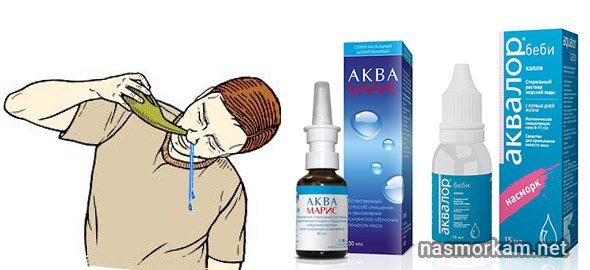
Проводить ирригации можно даже новорожденным детям и при беременности, поскольку процедура абсолютно безопасна и не способна нанести никакого вреда здоровью. Нелишним будет добавлять в них аминокапроновую кислоту, которая укрепит слабые сосуды.
Также пациентам рекомендуют принимать витамины С, Р и рутин, способствующие восстановлению эластичности и прочности капилляров.
Причины образования корок
Выделить конкретные заболевания, приводящие к тому, что запекшаяся кровь в носу превращается в корочки, врачи и ученые не могут – этот вопрос не изучен до конца. Однако есть целый ряд факторов, способствующих появлению нарушения. Специалисты сходятся во мнении, что патологию вызывает неправильное функционирование нервной системы, также есть ряд других причин, из-за которых в носу образуются кровавые корки. Рассмотрим их более детально.
- Нарушение гормонального фона. Применение препаратов с прогестероном может вызывать сухость в носу и кровавые корки. Гормональный сбой практически всегда приводит к нарушению функционирования слизистых. Высохший секрет на стенках носа женщины могут обнаруживать во время менструации, так как их организм переживает серьезный стресс и гормональную перестройку.
- Длительное пребывание на холоде. Резкая смена температуры воздуха вызывает нарушение работы слизистой, она может высыхать и атрофироваться, но это временное явление. Если оно не проходит при возвращении в нормальную обстановку, то причина более серьезная.
- Анатомические особенности. Слишком широкий нос может стать причиной появления кровяных корочек в носу. Они образовываются из-за перерождения слизистой. Нередко такое явление приводит к атрофии костей и сопровождается выделением гноя с неприятным запахом. Это серьезная болезнь, которую тяжело лечить.
- Стрессовые ситуации. Чрезмерная радость или депрессия также могут привести к утрате некоторых функциональных способностей слизистой носа. На ее поверхности появляются кровяные корки, лечение которых требует комплексного подхода.
- ЛОР-заболевания. Длительно текущие или острые недуги, вызывающие постоянное раздражение слизистой, могут привести к тому, что она начнет засыхать. Из-за частого сморкания и механической чистки нарушается целостность сосудов, потому появляются козявки с кровью и корочки.
- Нарушение трофических функций нервной системы. Если дети переносят заболевания, затрагивающие нервную трофику, а во взрослом возрасте сталкиваются с ними снова, то слизистые могут высыхать и на них запекается кровь.
- Неблагоприятные условия внешней среды. Частое пребывание в помещениях с недостаточной влажностью, высокой запыленностью и загрязненностью может привести к тому, что болячка появится в носу у ребенка или взрослого. Такие условия негативно сказываются на работе слизистой, она перестает выделять секрет, что приводит к нарушениям.
- Частое посещение сауны. Горячий влажный воздух вызывает гиперсекрецию слизистой в самой парилке, но выходя из нее, человек ощущает засохший слой выделений в носу. Частое проведение подобных процедур может привести к патологическим нарушениям.
- Общие заболевания. Довольно редко, но можно встретить ситуации, когда образующийся в носу сгусток слизи и крови с гноем связан с серьезными аутоиммунными нарушениями. Это может быть сахарный диабет или синдром Шегрена, когда поражаются железы внутренней секреции.
Что можно и что нельзя делать при насморке с кровью
Сопли с кровью – не заболевание, а симптом, который указывает на несколько проблем. Чаще всего врачи говорят о бытовых факторах, влияющих на состояние кровеносных сосудов в носовой полости. Недостаток влаги в помещении, особенно во время сна, в первую очередь влияет на состояние слизистых оболочек в человеческом организме.
Нельзя
Несмотря на то что появление кровянистых сгустков при сморкании у взрослых, это только симптом, а не заболевание, есть несколько вещей, которые нельзя делать.
Не стоит пытаться резко высморкать выделения из носа с кровью или прочихаться. Такой процесс только навредит сосудам.
Можно и нужно
Не забывайте про профилактические меры проветривания и увлажнения воздуха, а также про посещение врачей при вирусных инфекциях. Тогда насморк с кровью будет вас волновать редко или полностью пройдет.
Протекание воспалительных заболеваний верхних дыхательных путей могут стать причиной появления крови в выделениях из носа. В таких ситуациях не стоит откладывать визит к врачу, который сможет назначить правильный курс антибиотиков или другое лечение.
Еще одна из причин появления насморка с кровью у взрослых – ослабленный иммунитет. В таком состоянии стенки сосудов ослаблены, а при появлении самой простой простуды они лопаются и появляются сгустки крови. Гомеопатические препараты работают над восстановлением иммунной системы и успешно устраняют симптом.
Как помочь при носовом кровотечении?
Если кровь из носа по утрам не останавливается сама, нужно принимать меры. Медицинская помощь потребуется в следующих случаях:
- накануне была травма черепа или носа;
- кровь течет сильно и ее невозможно остановить;
- большая кровопотеря (более 300 мл);
- во время обострения почечного заболевания или цирроза печени;
- резкая слабость, рвота и общее ухудшение состояния.

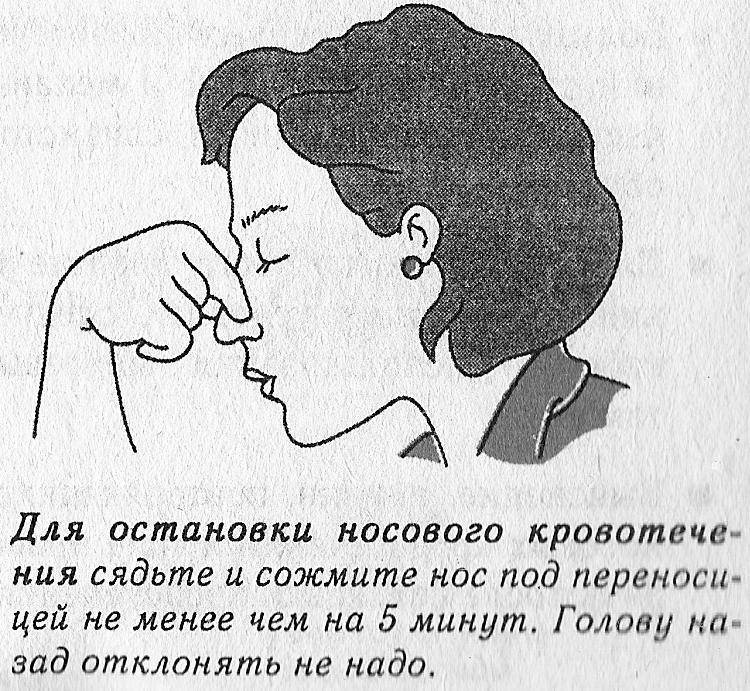
Нельзя оставлять без помощи детей во время тяжелой вирусной инфекции, сопровождающейся подъемом температуры и кровотечением из носа. Основные мероприятия по остановке крови:
| Что предпринять? | Как делать? | Цель |
|---|---|---|
| Успокоить больного и правильно усадить его | Больной должен сидеть (укладывать его нельзя, иначе кровь потечет в пищевод), наклонив голову вперед. Если кровь течет обильно, под нее лучше подставить емкость | снизить беспокойство, провоцирующее подъем давления; |
| емкость, в которую будет стекать кровь, позволит увидеть объем кровопотери | ||
| Механическая остановка кровотечения | Слегка зажать пальцами ноздри или в переднюю полость носа ввести небольшие ватные тампоны, смоченные 3% перекисью водорода | Кровоточащие сосуды сдавливаются и на них начинают образовываться сгустки, перекрывающие место истечения крови |
| Холод | Если есть лед, его надо завернуть в мягкую тряпочку и приложить к переносице и к задней части шеи. Можно просто опустить руки в холодную воду. | Под действием холода сужаются носовые сосуды, и снижается сила кровотечения. |
При носовом кровотечении запрещается:
- закидывать голову назад;
- сморкаться;
- самостоятельно извлекать из носа инородное тело, вызвавшее кровотечение.
Повторяющиеся утренние носовые кровотечения нельзя оставлять без внимания. Нужно обращаться к врачу и устранять их причину.
Диагностика причин проблемы и первая помощь при начале кровотечения из носа
Если человек жалуется на приеме, что у него накапливается кровь в носу при насморке, терапевт может выдать направление к ЛОР врачу. Этот специалист может применить ряд методов исследования для выявления причины этого нарушения:
- сначала доктор исследует полость носа под лампой;
- если таким способом причину крови в носу выявить не удалось, назначается осмотр при помощи гибкой камеры;
- при отсутствии эффекта после этого метода состояние кровеносных сосудов в пазухах проверяют при помощи томографии.
В заключении стоит рассмотреть, что делать, если у человека рядом появляется слизь с выделением красных прожилок из носа. Если это ребенок до 3 лет, или кровь шла достаточно длительное время, стоит вызвать скорую или обратиться в ближайший медпункт.
Но если серьезной угрозы жизни и здоровью нет, то можно справиться с проблемой при помощи средств, которые всегда находятся под руками:
- в ноздри, из которых идет кровь, можно закапать 1-2 капли лимонного сока;
- при выделении кровяных прожилок стоит промыть нос солевым раствором;
- издавна в народе для остановки крови применяли яблочный уксус;
- сверху на нос будет уместно приложить лед или что-то холодное.
К травмам, сопровождающимся повреждениями лица, необходимо относиться особенно внимательно. Поскольку любые упущения в этом вопросе рано или поздно выходят на поверхность в виде смещенных перегородок и проблем с носом без видимых причин.
Если кто-то из близких начал высмаркиваться с кровью, действовать надо по ситуации. Если причина известна, необходимо оказать необходимую помощь самостоятельно. Если нет, то лучше обратиться за помощью к специалисту. Проведя ряд исследований, врач сможет установить причину этого недуга и назначить необходимое на данный момент лечение.
https://youtube.com/watch?v=YTVCxFsw_DU
https://youtube.com/watch?v=-THD5CKaAs8
https://youtube.com/watch?v=-THD5CKaAs8
Особенности развития болезни
У здорового ребёнка секреты, выделяемые пазухами (синусами) беспрепятственно проходят через соустья в носовую полость и выходят через ноздри. Если в синусы попадают инфекционные возбудители, с которыми неокрепший иммунитет ребёнка не в состоянии справиться:
- вспухает слизистая;
- нарушается естественный воздухообмен;
- создаются благоприятные условия для размножения патогенной микрофлоры;
- накапливается слизь;
- слизь густеет и расширяет пазухи, периодически вытекает;
- загустевшая слизь провоцирует гнойный синусит;
- гной попадает в кровь, ЛОР-органы.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Механизм протекания указан от острой до запущенной хронической формы. Процесс можно прервать на любом этапе, своевременно обратившись к ЛОРу. Родители затягивают с посещением клиники, путая признаки с обычным насморком или простудным заболеванием. Обращаются, когда состояние малыша не улучшается более 3 месяцев, болезнь переходит в хроническую форму. На данном этапе, вылечивать ребёнка намного сложнее. Понадобится длительный приём антибиотиков, что повлечёт негативное влияние на детский организм.
Длительность стадий:
- острая – 1-20 дней;
- подострая – 20-90 дней;
- хроническая – с 90 дня.
Первые 10 дней не проходит насморк.
Чтобы восстановить баланс микрофлоры, обязательна сбалансированная диета, приём витаминных комплексов
Важно следовать рекомендациям лечащего врача и не прерывать курс медикаментозных препаратов до полного излечения. Не пытайтесь вылечивать застои в переносице массажем, возможен резкий отток слизи в головной мозг и деформация хрящей
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Почему в носу постоянно образуются кровяные корочки
Чаще всего такие корочки обнаруживают именно утром. Если их не много и помимо самого факта их наличия нет тревожных симптомов, можно не беспокоиться и списать это на особенности организма. Но если корочки появляются часто и кровяных вкраплений довольно много, необходимо разобраться в причинах.
На сегодняшний день специалисты выделяют четыре базовые причины появления именно кровавых корок:
- слабые кровеносные сосуды — капилляры, которые расположены близко к поверхности слизистой и могут лопнуть при малейшем повышении давления;
- изменение гормонального фона — такой результат может появиться вследствие приема препаратов с прогестероном либо у женщин во время менструации, поскольку в этот период гормональный фон перестраивается;
- анатомически неправильное строение носа — слишком широкие крылья носа могут привести к атрофии костей и сопутствующим выделениям гноя и крови;
- хронический атрофический ринит — в этом случае работа слизистой носа нарушается, слизь практически не выделяется.
Кровяные корочки часто образуются у людей, которые в детстве неоднократно переносили респираторные заболевания. Также вызвать подобное явление может смена климата (в том числе и длительное пребывание на холоде либо частое посещение саун, бань, парных), вредные условия труда (например, производство с высокой концентрацией пыли в воздухе).
Как лечить острый гайморит у ребёнка?
Ошибка постановки диагноза чревата рядом осложнений. Чтобы быстро и без осложнений вылечиться, ЛОР направляет пациента на диагностику. Основываясь на симптомах и результатах обследования, специалист определяет: форму (острая или стадия обострения при хронической) и наличие сопутствующих заболеваний. Меры для лечения определяет врач, исходя из возраста, симптомов, этиологии.
Терапия включает:
- сосудосуживающие капли;
- противовоспалительные препараты;
- муколитики;
- промывание носа;
- антибиотики и гормональные препараты;
- оперативное вмешательство.
Капли, сужающие сосуды, применяют с осторожностью, препараты вызывают быстрое привыкание.
Нестероидные противовоспалительные назначают в форме суспензии. Курс необходимо пройти до устранения симптомов. Злоупотребление НВП приводит к скоплению жидкости в верхнечелюстных пазухах, что ускоряет переход гайморита из острой в хроническую форму.
Муколитики используют для разжижения сгустившейся слизистой в синусах при обострениях хроники.
Антибиотики прописывают только при симптомах и лечении у детей заболевания бактериальной природы. Из-за меньшего перечня противопоказаний чаще назначают препараты пенициллинового ряда.
Гормональные ЛС – только при тяжёлом протекании гайморита, которое сопровождается выраженными симптомами острой аллергической отёчности.
При остром протекании гайморита, перед промыванием пазух, необходимо снять воспаление. Чтобы не усугублять отёчность, назначают НВП, не содержащие диклофенак натрия. Для детей оптимальный вариант – «Нурофен». Препарат снимает воспаление, снижает температуру, легко переносится. Промывание должно проводиться только специалистом. Основные методы: «кукушка», ЯМИК-катетер. Перед тем, как начать лечение малыша методом промывания, его психологически подготавливают.
«Кукушка» – слизь вымывают путём создания отрицательного давления в пазухах. В одну ноздрю, шприцом, вводится препарат, с другой – отсасывается шприцом. Противопоказания: возраст до 5 лет, астма, эпилепсия, психические расстройства, периодические кровотечения из носа.
Метод промывания с помощью ЯМИК-катетера – альтернатива пункции пазух. В отличие от «кукушки», полностью очищает пазухи. Метод позволяет взять слизь на посев. Доктор подбирает мягкий катетер из латекса нужного размера.
Лечение гайморита у ребенка в домашних условиях методом промывания чревато кровотечениями, вымыванием слизистых, повреждением хрящей. Малыш должен находиться под медицинским наблюдением 30 минут после процедуры.
Пункция (прокол) гайморовых пазух проводится при неэффективности неинвазивных методов промывания или невозможности их применения из-за анатомических особенностей носовой перегородки. Метод позволяет очистить синусы, взять слизь на исследование.
Киста гайморовой пазухи
Киста, возникшая в гайморовой пазухе, является доброкачественным образованием. Эта патология практически всегда сопровождается присутствием в пазухе носа желтого жидкого содержимого.
Обычно болезнь протекает бессимптомно, но иногда все-таки могут наблюдаться следующие признаки:
- постоянная или временная заложенность носа с одной стороны;
- при наклоне головы из носа выделяется желтая жидкость;
- затрудненное дыхание через нос;
- в области пазух болезненные ощущения;
- головные боли.
Причины, провоцирующие появление кисты:
- патологическое строение носовой полости;
- воспалительный процесс в пазухах;
- аллергическая реакция;
- запущенный ринит;
- полипы.
В этом случае желтая вода – это содержимое кисты. Если цвет жидкости становится коричневым, значит, присутствует травма, которая нарушила целостность кисты. Такому больному срочно требуется госпитализация.
Избавиться от кисты консервативными методами нельзя, требуется операция, которая может осуществляться одним из двух способов.
- Эндоскопия – через отверстие в носовой полости в пазуху вводится эндоскоп, посредством которого киста полностью удаляется. Эта операция считается малоинвазивной (щадящей).
- Классический способ – над верхней губой производится надрез и разрушается стенка носовой перегородки. После этой операции полное восстановление полости носа невозможно.
Причины
Гнойный гайморит возникает как осложнение катарального при нарушении эвакуации содержимого из пазухи. Это приводит к задержке секрета желез, формированию отрицательного давления в пазухе и снижению содержания в ней кислорода. Такая среда благоприятна для размножения болезнетворных микроорганизмов.
Предрасполагают к развитию острого гнойного гайморита аллергический или вирусный риниты, вызывающие отек и нарушение функции мерцательного эпителия.
Переходу болезни в хроническую форму способствуют:
- муковисцидоз и другие причины дискинезии реснитчатого эпителия;
- хроническое воспаление аллергической природы;
- иммунодефицитные состояния;
- гипертрофический ринит, деформация носовой перегородки, полипы носа и другие анатомические препятствия для нормального потока воздуха;
- кариес зубов, хронический отит, тонзиллит.
Самый частый возбудитель заболевания – золотистый стафилококк. В случае хронического течения нередко обнаруживается синегнойная палочка и другие грам-отрицательные бактерии. У трети больных имеется смешанный состав микрофлоры. Нередко гнойный гайморит вызывают микроорганизмы, живущие в полости носа в нормальных условиях и попадающие в гайморову пазуху при чихании, кашле, насморке. Чтобы полностью вылечить гнойный гайморит, рекомендуется определить вид возбудителя болезни.
Гнойный гайморит: симптомы
В зависимости от разновидности гайморита симптоматика заболеваний будет отличаться.
Острая форма начинается и развивается стремительно и характеризуется яркими симптомами. Самый узнаваемый признак воспаления гайморовых пазух – сильная боль в переносице и месте локализации пазух – под глазами в области щёк. Гной, находящийся в пазухах, давит на их стенки, что вызывает болевые ощущения. Боль становится сильнее в вечерние часы и при наклоне головы. Иногда она может отдаваться в висках или челюсти.
Другой явный признак заболевания – гнойные выделения из носа зелёного или жёлтого цвета, которые могут иметь неприятный запах. В некоторых случаях наблюдается стойкая заложенность носа, когда соустья пазух перекрыты, и насморк отсутствует, так как гнойные массы не могут выйти наружу. Заложенность носа приводит к появлению гнусавости в голосе и снижению обоняния.
Часто острая форма сопровождается повышением температуры тела, отёчностью век, припухлостью щеки в месте поражённой пазухи. Больной чувствует себя вялым, «разбитым», быстро устаёт.
Хроническое – это вялотекущее воспаление. В периоды обострения для него характеры симптомы острой формы заболевания. В стадии ремиссии больной жалуется на:
- постоянные головные боли (боли неинтенсивные);
- насморк;
- заложенность носа и трудности с носовым дыханием;
- отёчность век;
- конъюнктивит;
- постоянное недомогание.
Некоторые симптомы воспаления гайморовых пазух достаточно характерны, по ним и можно заподозрить у себя гайморит. Но верную диагностику гнойного гайморита и лечение может провести только оториноларинголог. Если пациент неверно трактует симптомы и проводит самостоятельно неправильную терапию, это грозит его здоровью и жизни серьёзными последствиями.
Причины появления кровавых корок в носовой полости
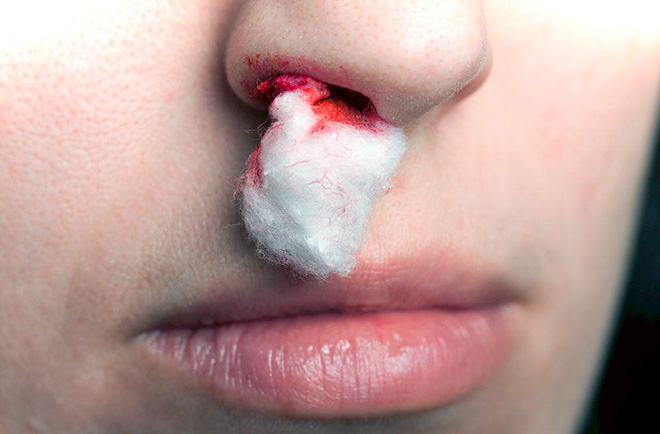
Основной причиной, из-за которой в носу образуются козявки с кровью, считается повышенная сухость его слизистой оболочки. Появление корочек – не единственный симптом, свидетельствующий об этой проблеме. При избыточной сухости слизистой оболочки органа обоняния люди часто жалуются на ощущение зуда, жжения и периодической заложенности в носу, возникновение кровотечений при высмаркивании.
Попытка оторвать их пальцами нередко приводит к возникновению кровотечения.
Если в носу наблюдается сухость и образуются кровяные корки, человеку следует определить причину данного явления и постараться устранить ее. Во многих случаях этого бывает достаточно для того чтобы полностью избавиться от проблемы и предотвратить ее появление в будущем. Так по каким же причинам у человека возникают кровяные корки в носу? Специалисты выделяют несколько факторов, способствующих их образованию. К ним относятся:
- чрезмерно сухой воздух в помещении во время отопительного сезона;
- аллергическая реакция на бытовую пыль, кошачью шерсть и прочие возбудители;
- результат длительного применения назальных капель, используемых при лечении ринита;
- хронический атрофический насморк (озена);
- врожденные или приобретенные патологии строения носа;
- гормональные изменения в организме.
Сопли с кровью у взрослого: причины
Если в слизистом секрете наблюдаются кровянистые прожилки, незначительное количество крови, это вызывает беспокойство. По этому поводу нужно переживать не всегда, ведь незначительное количество кровяных прожилок обусловлено физиологическими причинами. Носовая полость изнутри покрыта тонким слоем слизи, тканью с ресничками. Эти реснички улавливают пыль, грязь, вирусные частички.
Поэтому во время чистки носа извлекаются высохшие кусочки слизи зеленого или желтого цвета вместе с пылью. Чтобы система исправно работала, к слизистой оболочке подходит большое количество капилляров. Ткани в области носа подвергаются травматизации, даже при незначительных механических повреждениях. Это может случиться после чистки ватной палочкой, при использовании аспиратора. Несильное надавливание приводит к повреждению капилляров и выделению небольшого количества крови.
Сопли с кровью у взрослого, причины:
- Сильное высмаркивание. Если очень резко и быстро избавиться от слизи, часть капилляров разрушается с выделением небольшого количества крови.
- Сухость воздуха в помещении. Обычно встречается у работников офисов, людей, использующих воздушные нагреватели. Воздух в помещении при использовании таких аппаратов высыхает, лишаясь кислорода. В результате этого слизистая оболочка высыхает и может повреждаться.
- Гормональный сбой. Обычно встречается у подростков, или беременных женщин. При увеличении или изменении количества гормонов меняется структура слизистой оболочки. Слизь может высыхать, выделяться в незначительном количестве, а гормоны способствуют повышению ломкости капилляров.
- Физиологическими причинами появления слизи с кровью являются механические повреждения, полученные в результате ковыряния, чистки носа, использования ватных палочек. Увлекшись чисткой носовых ходов, можно содрать кусочки слизистой. Слизистая оболочка в этой зоне очень чувствительна к повреждениям, поэтому быстро разрушается с разрывом капилляров.
- Резкие перепады температуры. Такое происходит, если человек с мороза входит в теплое помещение или наоборот. Патология наблюдается у людей, которые живут в северных регионах.
- Использование сосудосуживающих препаратов. Если терапия проводится 7 дней, ничего страшного не произойдет. Но регулярное применение сосудосуживающих средств на протяжении более десяти дней становится причиной привыкания. При этом полностью меняется структура слизистой, в результате чего капилляры ломаются с выделением незначительного количества крови. Необходимо читать инструкцию и не превышать срок лечения.