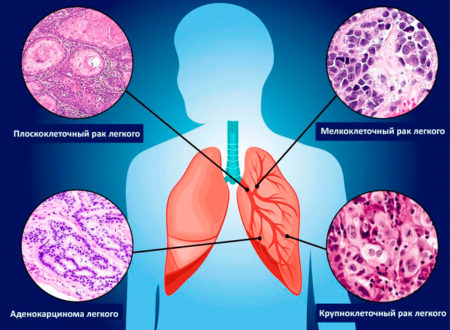
Рак легких: стадии, симптомы, лечение
Содержание:
- Диагностика
- 2.Как выглядит базально-клеточный рак?
- Виды операций по выведению трахеостомы
- 4 клинические стадии меланомы
- Основные формы рака
- Хирургическое лечение рака ободочной кишки.
- Таргетная терапия
- Вам поставили диагноз: рак печени?
- Подробнее
- Диагностика.
- Диагностика метастазирования в легкие
- Рак легких 3 стадии: прогноз выживаемости
- Методы диагностики
- Диагностика заболевания
- МЕТАСТАЗЫ В ЛЕГКИЕ: КЛАССИФИКАЦИЯ
- Строение вкусового анализатора
- Классификация меланомы по критерию Т
- Симптомы рака миндалин
- Инновации в лечении метастазов в лимфоузлах за границей
- Рак легких с метастазами в костях и позвоночнике
- Филиалы и отделения Центра, в которых лечат рак печени
Диагностика
На первом этапе проводится рентгенологическое исследование грудной клетки, позволяющее во многих случаях выявить поражение легких. Для большинства гематогенных метастазов характерны четкие очертания, сохраняющиеся в течение длительного времени.
Метастатические узлы имеют различную плотность, которая соответствует плотности первичной опухоли. Так, метастазы хорионкарциномы имеют низкую плотность, метастазы остеогенной саркомы и аденокарциномы легкого способны образовывать костную ткань, а метастазы рака щитовидной железы и молочной железы, а также ободочной кишки — петрификаты (известковые отложения).
Компьютерная томография (КТ) (особенно спиральная) позволяет проводить более раннюю и точную диагностику легочных метастазов, размеры которых не превышают 0,5 см, особенно при их локализации под плеврой (субплеврально).
Магнитно-резонансная томография (МРТ) менее информативна для выявления очагов менее 3мм и показана в тех случаях, когда необходимо уменьшить лучевую нагрузку, например, у детей, и при длительном наблюдении за онкологическими больными.
Всем пациентам, которым планируется операция по поводу метастазов, необходимо проводить КТ грудной клетки и брюшной полости.
Другие методы исследования (УЗИ, КТ головного мозга, радиоизотопное исследование костей, исследование опухолевых маркеров и пунктата костного мозга) направлены на установление истинного распространения опухолевого поражения.
2.Как выглядит базально-клеточный рак?
Базально-клеточная карцинома обычно начинается как небольшая куполообразная шишка, часто с небольшими поверхностными кровеносными сосудами. Кожа в этой области может выглядеть блестящей и полупрозрачной, как бы перламутровой. Некоторые базальные карциномы содержат пигмент меланин, и из-за этого выглядят не блестящими, а темными. Из-за таких вариаций бывает трудно отличить базально-клеточный рак от доброкачественного кожного образования без биопсии.
Базально-клеточный рак кожи растет медленно. Могут пройти месяцы или даже годы, прежде чем он достигнет серьезной стадии. Хотя метастазирование базально-клеточной карциномы в другие органы и ткани происходит очень редко, видоизменения кожи может повредить или изуродовать глаз, ухо или нос, если опухоль растет рядом.
Виды операций по выведению трахеостомы
В зависимости от уровня рассечения трахеи различают следующие виды трахеостомы:
- Верхняя — трахея рассекается выше перешейка щитовидной железы.
- Средняя — рассечение производится через перешеек.
- Нижняя трахеостома — трахея рассекается ниже перешейка щитовидной железы.
По направлению разреза:
- Продольная — трахея рассекается в продольном направлении, от кольца к кольцу.
- Поперечная — разрез выполняется между кольцами.
- П-образная — выполняется разрез в виде перевернутой буквы П, и его верхняя часть фиксируется к нижнему краю раны несколькими швами.
В зависимости от времени существования:
- Временная трахеостома — устанавливается на срок не более 3-4 недель, при этом не требуется фиксации трахеи к коже.
- Постоянная — при ее наложении производится подшивание слизистой оболочки трахеи к краям кожи, для того чтобы сформированное отверстие было стойким.
4 клинические стадии меланомы
Клинически выделяют 4 стадии меланомы, при этом учитывается как степень инвазии опухоли, так и наличие регионарных и отдаленных метастазов.
- 0 стадия — меланома in situ. Она не распространяется за пределы базальной мембраны, метастазов нет.
- 1 стадия — здесь есть два варианта. Либо толщина меланомы по Бреслоу до 1 мм, при этом может быть изъязвление ее поверхности (1А стадия), либо толщина до 2 мм, но без повреждения поверхности меланомы. Метастазов нет (1b стадия).
- 2 стадия меланомы также делится на несколько подстадий:
- 2а — толщина меланомы 2-3 мм без изъязвления ее поверхности.
- 2b — толщина меланомы 1-2 мм, но с изъязвлением поверхности.
Метастазов в обоих случаях нет.
- 3 стадия характеризуется наличием метастазов в регионарных лимфоузлах.
- 4 стадия — имеется поражение внутренних органов либо метастазы в отдаленных лимфоузлах.
Основные формы рака
-
Основные формы рака
-
Рак полости рта и ротоглотки
-
Рак губы
-
Рак пищевода
-
Рак желудка
-
Опухоли двенадцатиперстной кишки
-
Рак толстой и прямой кишок рак толстой и прямой кишок
-
Опухоли заднего прохода
-
Рак печени
-
Рак поджелудочной железы
-
Рак желчного пузыря и протоков
-
Вторичные (метастатические) опухоли печени
-
Опухоли сердца
-
Рак полости носа и придаточных пазух
-
Рак гортани и гортаноглотки
-
Опухоли трахеи
-
Рак легкого
-
Метастатические опухоли легких
-
Опухолевые плевриты
-
Злокачественные опухоли костной и хрящевой тканей
-
Меланома
-
Родинки
-
Саркома капоши
-
Опухоли мягких тканей у взрослых
-
Злокачественная мезотелиома
-
Рак молочной железы
-
Рак влагалища
-
Рак матки
-
Трофобластическая болезнь
-
Рак яичников
-
Рак полового члена
-
Рак предстательной железы
-
Рак яичка
-
Злокачественные опухоли почек
-
Рак мочевого пузыря
-
Опухоли головного и спинного мозга у взрослых
-
Внутричерепные метастатические опухоли
-
Опухоли щитовидной железы
-
Рак коры надпочечников
-
Болезнь ходжкина (лимфогранулематоз) у взрослых
-
Неходжкинские лимфомы (лимфосаркомы) у взрослых
-
Множественная миелома
-
Острый лейкоз у взрослых
-
Хронический лейкоз у взрослых
-
Миелодиспластические синдромы
Хирургическое лечение рака ободочной кишки.
При поражении лимфатических узлов рекомендуется выполнять расширенные объемы резекции.
Резекции ободочной кишки следует заканчивать формированием анастомоза с восстановлением естественного кишечного пассажа при соблюдении следующих условий: хорошая подготовка кишки, хорошее кровоснабжение анастомозируемых отделов, отсутствие натяжения кишки в зоне предполагаемого анастомоза.
Для формирования анастомоза наибольшее распространение получил двухрядный узловой шов атравматической иглой. Возможно также использование и других вариантов анастомозирования: механический скрепочный шов, механический шов из рассасывающегося материала или металлом с памятью формы, однорядный ручной шов и др.
При осложнениях опухоли, срочных или экстренных операциях на неподготовленной кишке предпочтение следует отдавать многоэтапному лечению. На первом этапе следует не только устранить возникшие осложнения, но и удалить саму опухоль, на втором — восстановить естественный кишечный пассаж. К таким способам хирургического лечения относятся операция Микулича с формированием двуствольной колостомы и операция Гартмана — формирование одноствольной колостомы и ушивание дистального отрезка толстой кишки наглухо. Восстановление естественного кишечного пассажа производится через 2—6 мес. по нормализации состояния больного.
Таргетная терапия
Таргетные препараты — современная группа противораковых средств, они были созданы на основе новых знаний о молекулярно-генетических характеристиках злокачественных опухолей.
Клетки становятся злокачественными не сами по себе — в основе всегда лежат те или иные молекулярно-генетические механизмы. В генах происходят мутации, благодаря которым клетка начинает вырабатывать вещества, помогающие ей бесконтрольно размножаться, выживать, защищаться от иммунной системы. Зная, какое вещество играет важную роль в жизнедеятельности опухоли, можно создать таргетный препарат, который его заблокирует.
При раке почек применяют разные таргетные препараты: сорафениб, сунитиниб, темсиролимус, эверолимус, бевацизумаб, пазопаниб, акситиниб, кабозантиниб, ленватиниб. Их назначают после хирургического вмешательства для борьбы с оставшимися в организме раковыми клетками, а если операция противопоказана — в качестве основного метода лечения.
Вам поставили диагноз: рак печени?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать — вы не одни. Мы поможем вам справиться с болезнью и будем идти с Вами рука об руку через все этапы вашего лечения.
Рак печени можно отнести к злокачественным заболеваниям, входящим в группу, так называемых «прочих» онкозаболеваний. В 2017 году было выявлено 8796 новых случаев данного заболеваний у мужчин и у женщин в Российской Федерации. Однако смертность от этого заболевания остаётся достаточно высокой. В 2017 году от этой локализации умерло 4241 женщин, 5618 мужчин. В абсолютных цифрах смертность превышает выявляемость данной локализации.
Подробнее

Опубликовано: 12.03.2021
Новый анализ крови для диагностики рака простаты
Клиника Дократес первой в Финляндии начала использовать новые анализы крови в дополнение к тестам ПСА для диагностики рака простаты Новый…
Читать далее

Опубликовано: 15.12.2020
Почему пандемия — это не повод отказаться от лечения рака груди
Популярное Интернет-издание Fontanka.ru опубликовало статью о клинике Дократес. Прочитайте, что пишут о нас в российких СМИ.
Читать далее
Опубликовано: 08.12.2020
Почему возникают рецидивы рака молочной железы и как их лечат?
По завершении адъювантной терапии ощущения пациентки могут быть самыми разными: одни радуются успешному завершению лечения, другие чувствуют одиночество. Но большинство,…
Читать далее

Опубликовано: 07.10.2020
Клиника Дократес подписала договор с крупной скандинавской страховой компанией IF
Треть всех онкологических заболеваний, диагностируемых в Финляндии ежегодно, приходится на людей трудоспособного возраста. Быстрое выявление болезни и доступ к лечению…
Читать далее
Подробнее
Диагностика.
1) соблюдать диагностический алгоритм;
2) полностью использовать возможности применяемых диагностических методов.
Алгоритм диагностики рака толстой кишки:
• анализ жалоб и анамнеза (следует помнить, что у лиц старше 50 лет риск возникновения рака толстой кишки очень высок);
• клиническое исследование;
• пальцевое исследование прямой кишки;
• ректороманоскопия;
• клинический анализ крови;
• анализ кала на скрытую кровь;
• колоноскопия;
• ирригоскопия (при сомнительных данных колоноскопии или их отсутствии);
• ультразвуковое исследование органов живота и малого таза;
• эндоректальное ультразвуковое исследование;
• биопсия обнаруженной опухоли.
При анализе жалоб и анамнеза необходимо обращать внимание на особенности кишечной симптоматики.
Дня заболеваний толстой кишки характерна некоторая монотонность симптоматики. Большинство из них проявляется либо нарушениями дефекации, либо примесью крови и слизи к стулу, либо болью в животе или прямой кишке. Часто эти симптомы сочетаются между собой. Те же симптомы и даже в тех же сочетаниях наблюдаются и у больных раком толстой кишки. Нет ни одного специфического признака этого заболевания. Данное обстоятельство следует учитывать врачам всех специальностей, к которым могут обратиться больные с жалобами на кишечный дискомфорт. Любая кишечная симптоматика должна расцениваться как возможный признак рака толстой кишки, особенно у лиц старше 50 лет.
Большинство опухолей (до 70 %) локализуется в дистальных отделах толстой кишки (прямая и сигмовидная), именно поэтому роль таких простых диагностических приемов, как пальцевое исследование, ректороманоскопия, нельзя преувеличить. Например, для выявления рака нижнеампулярного отдела прямой кишки практически достаточно одного пальцевого исследования. Для использования всех диагностических возможностей применяемых методик очень важна правильная подготовка толстой кишки и исследование. В противном случае возможны грубые диагностические ошибки.
Важным методом диагностики распространенности опухолевого процесса является ультразвуковое исследование. С его помощью устанавливается не только наличие отдаленных метастазов, в частности в печени, но и степень местного распространения опухоли, а также наличие или отсутствие перифокального воспаления. Целесообразно использовать четыре вида ультразвукового исследования: чрескожный, эндоректальный, эндоскопический, интраоперационный.
В сложных случаях прорастания опухоли в окружающие органы и ткани рекомендуются компьютерная томография и ядерно-магнитный резонанс.
Диагностика метастазирования в легкие
Диагностика метастаз в легких начинается с внешнего осмотра и анализа крови.
Ниже приведены различные варианты диагностики метастазирования раковых клеток в лёгкие:
- УЗИ грудной клетки
- Компьютерная томография
- ПЭТ сканирование (двухфотонная эмиссионная томография)
Если врач обнаружит опухоль в легких, его следующей задачей будет подтвердить, что опухоль является именно метастазом, а не первичным раком легкого
Это особенно важно для людей, которые курили или в настоящее время курят
Другие диагностические процедуры, которые могут помочь подтвердить диагноз метастазы:
- Тестирование образца слизи
- Бронхоскопия, при которой врач вводит гибкую нить камеры через нос и в легкие для исследования дыхательных структур
- Пункционная биопсия легкого, где врач извлекает образец ткани легкого для дальнейшего тестирования
Рак легких 3 стадии: прогноз выживаемости
Определить дальнейший прогноз и продолжительность жизни пациента не всегда бывает просто. Среди факторов, которые в большей степени оказывают влияние на эти показатели, можно отметить:
- Степень злокачественности опухоли.
- Распространенность рака.
- Наличие или отсутствие метастазов в различных группах лимфоузлов.
- Ответ пациента на проведенное лечение.
- Возраст и индивидуальные особенности организма.
В целом на последних стадиях болезни прогноз чаще неблагоприятный. Ввиду распространенности опухолевого процесса и сложностей лечения, пятилетняя выживаемость пациентов при раке легких 3 стадии не превышает 10-15%. Однако современные методы паллиативной помощи позволяют устранить основные симптомы рака легких и повысить качество жизни до приемлемого уровня.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Методы диагностики
Для того, чтобы выявить аденокарциному, необходимо пройти ряд диагностических процедур, в число которых могут входить рентген легких, МРТ, КТ, ПЭТ-КТ, лабораторные анализы и др. Данные методы позволяют определить такие параметры, как размер опухоли, ее точная локализация, влияние на органы и функции организма. Установить точный диагноз и определить гистологический тип железистой аденокарциномы легких можно только после выполнения биопсии.
Забор участка ткани может осуществляться во время проведения операции, которая выполняется с лечебной или диагностической целью. При центральном расположении опухоли материал для исследования можно получить при помощи бронхоскопии. Полученные образцы исследуют в гистологической лаборатории. Для этого применяются как гистологические, так и цитологические методы, которые позволяют определить точное клеточное строение опухоли. Эти данные, совместно с результатами ранее проведенного обследования, анализирует лечащий врач и разрабатывает оптимальную тактику лечения пациента.
В случае, если опухоль имеет периферическое расположение, взять биопсию при помощи бронхоскопии не представляется возможным. В таком случае диагноз ставится на основании данных рентгенологического исследования, а операция носит и диагностический, и лечебный характер. Новообразование удаляется полностью, ткань направляется на гистологическое исследование. Окончательный диагноз устанавливается через 10–14 дней — после заключения морфолога.
Не менее важным является генетическая диагностика. Она позволяет выявить мутации в специфических генах (EGFR, ALK, ROS1). Результаты исследования позволяют оценить чувствительность опухоли к определенному виду медикаментозного лечения.
Диагностика заболевания
Как выглядят метастазы в легких и насколько сильно они успели развиться можно увидеть на компьютерной томографии грудной клетки (КТ) или позитронно-эмиссионной томографии (ПЭТ). Точное расположение дочерних очагов роста злокачественных первичных опухолей и их количество (единичное или множественное поражение), а также, прежде всего, тип первичной опухоли имеют решающее значение при планировании терапии. Иногда, в дополнение к вышеуказанным методам диагностики метастазов легких, необходимым является забор образца ткани, например, с помощью бронхоскопии или биопсии. Это делается для правильного планирования терапии, в т. ч. для определения возможности проведения операции.
МЕТАСТАЗЫ В ЛЕГКИЕ: КЛАССИФИКАЦИЯ
Вторичные легочные узлы можно классифицировать по следующим критериям:
Способ распространения
Выделяют гематогенные метастазы, и лимфогенные метастазы, симптомы и прогноз при которых обычно хуже, чем при гематогенных. В первом случае опухолевые клетки попадают в ткань органа с током крови, во втором случае — с током лимфы, например, при раке молочной железы.
Выделяют также контактные метастазы, возникающие при непосредственном прорастании в легочную ткань рака пищевода, гортани, трахеи и других органов. Крайне редко встречаются аспирационные метастазы, возникающие при вдыхании частиц опухоли гортани, глотки, языка, полости носа или рта.
Источник метастазирования
Наиболее часто в легкие метастазируют рак почки, скелета, молочной железы; встречаются также метастазы саркомы, семиномы. Не существует достоверных КТ-признаков, позволяющих уверенно отличить отсевы одного типа рака от другого — например, вторичный узел при саркоме от такового при раке молочной железы. Пожалуй, исключением являются редкие метастазы липосаркомы, которые имеют «жировую» плотность на компьютерных томограммах — в пределах -50…-100 единиц Хаунсфилда.
Частота метастазирования опухолей различной локализации в легкое (по данным Розенштрауха Р. В.)
| Первичная опухоль | Частота (%) |
| Хориоэпителиома | 55,4 |
| Рак почки | 34,7 |
| Остеосаркома | 32,3 |
| Семинома | 21,5 |
| Меланома кожи | 20,5 |
| Рак молочной железы | 15,7 |
| Рак легкого | 6,6 |
| Карцинома толстого кишечника | 5,6 |
| Рак матки, саркома матки | 4,2 |
| Рак желудка | 1,6 |
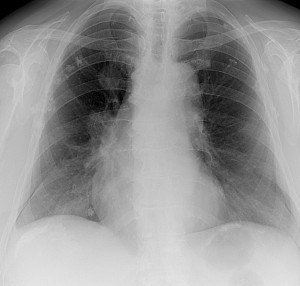
Метастазы в легких — фото рентгенограммы. Округлые тени — метастазы рака пищевода. Хорошо виден большой узел округлой формы вблизи переднего отрезка 2-го ребра. На снимке справа – циркулярное сужение пищевода за счет опухолевого утолщения его слизистой оболочки.
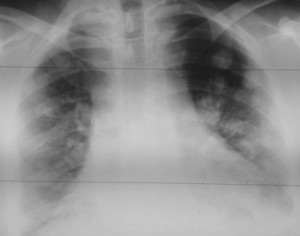
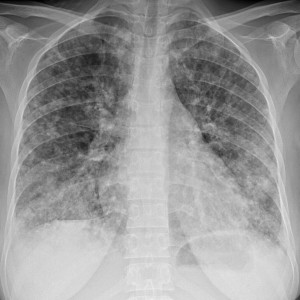
Как выглядят метастазы в легких на рентгене? Слева — узловые образования у пациента с раком яичка
Справа – метастазы рака яичников гематогенного характера с выраженным опухолевым лимфангиитом (обратите внимание на деформированный сетчатый, линейный характер легочного рисунка)
Строение вкусового анализатора
Вкусовой анализатор — это суперважный орган. Вкусовой анализатор позволяет нам распознавать вещи, которые подходят для употребления в пищу и отличать их от явно опасных и ядовитых. Вкусовой анализатор представлен небольшими скоплениями клеток, среди которых есть клетки-рецепторы, вспомогательные нерецепторные клетки и базальные, то есть стволовые клетки.
Главными игроками здесь, безусловно, являются клетки-рецепторы. Это очень необычные рецепторные клетки, потому что рецепторные клетки вкуса не являются нейронами. Помните, например, обоняние, где молекулы запаха воспринимаются непосредственно дендритами нейронов? В данном случае мы имеем совсем другой механизм. Обонятельная клетка является эпителиальной клеткой, которая деполяризуется при контакте с неким веществом — органическим, как, например, сахар, или неорганическим, как, например, соль. Изменение заряда клетки-рецептора возбуждает отростки нейронов (они появляются только сейчас) и рождает нервный импульс, который идёт в направлении головного мозга, где и происходит окончательный анализ вкусовых ощущений.
Клетки-рецепторы группируются в небольшие, плотные скопления, которые называются вкусовыми почками (caliculus gustatorius). В западных учебниках физиологии эти скопления называются вкусовыми луковицами, это синонимы. Вкусовые почки не располагаются прямо на поверхности языка. Эти рецепторные участки залегают в выростах эпителия, которые называются вкусовыми сосочками.
Кстати, веществом — медиатором в синапсах между вкусовыми рецепторами и нейронами является АТФ. Это довольно необычно.
Ещё одна особенность проводящей части вкусового анализатора заключается в том, что её обеспечивают сразу два черепных нерва. Передние 2/3 языка иннервируются чувствительными ветвями лицевого нерва (nervus facialis), это седьмая пара, а задняя треть — чувствительными ветвями языкоглоточного нерва (nervus glossopharyngeus), девятая пара.
Вкусовые сосочки и вкусовые почки
Существует несколько типов вкусовых сосочков. От верхушки до корня рассеяны грибовидные сосочки (papillae fungiformes). Это очень хорошее название для этого типа вкусовых сосочков, ведь их округлая верхняя часть действительно похожа на шляпку гриба. На границе тела и корня языка располагаются очень крупные желобоватые сосочки (papillae vallatae), как правило, их не более 8-12. Наконец, латерально, от проксимальной трети языка и до корня, располагаются листовидные сосочки (papillae foliatae).
Здесь красные стрелочки указывают на грибовидные сосочки, зелёные — на листовидные сосочки, а голубые — на желобовидные сосочки.
Наибольшая площадь тела и спинки языка покрыта нитевидными сосочками (papillae filiformes). Эти сосчоки не содержат вкусовых рецепторов, они нужны для механической обработки пищи и осязания текстуры пищи. Нитевидные сосочки устроены так, что пища «прилипает» к ним и это помогает её пережёвывать. Наиболее выраженно нитевидные сосочки развиты у крупного рогатого скота и кисонек. Шершавый язык домашней кисоньки помогает ей пить молоко, просто окуная язык в блюдце с молоком. Наверняка вы такое видели.
Существует устоявшееся мнение, что рецепторы, сгруппированные в сосочках определённого типа, соответствуют распознаванию определённых вкусов. Грибовидные сосочки воспринимают сладкий вкус, листовидные — кислый и солёный, а желобовидные — горький вкус. Во многих источниках сейчас появляются сведения о том, что вкусовые сосочки способны различать все вкусы сразу, однако, я не могу судить о том, насколько это верно.
Помимо четырёх всем известных и уже перечисленных мной вкусов, существует ещё несколько. Несомненно доказано существование вкусовых рецепторов к насыщенной белками пище, этот вкус называется «умами». Ощущение этого вкуса формирует всем известный глутамат натрия, который в натуральном виде содержится в термически обработанном мясе. Сейчас глутамат натрия успешно синтезируют и используют как усилитель вкуса.
Существование рецепторы к каждому вкусу физиологически обоснованы. Например, рецепторы к сладкому позволяют нам выбирать пищу, которая даёт нам быструю энергию. Умами-рецепторы подсказывают нам, что пища богата белками, значит, нам нужно её съесть, потому что белки — это ценный строительный материал для организма. Горький вкус распознается, прежде всего, как сигнал опасности, потому что многие растительные яды имеют именно горький вкус. Более того, при возбуждении рецепторов горького вкуса повышается активность неспецифического иммунитета — организм немедленно начинает готовится к тому, что в него попадёт нечто опасное.
Классификация меланомы по критерию Т
рТх — данных для гистологической оценки толщины меланомы недостаточно. Такие ситуации возникают при спонтанном регрессе меланомы, или при повреждении опухоли во время ее хирургического иссечения.
рТ0 — первичной опухоли нет.
РТis — меланома in situ, что соответствует 1 уровню инвазии по Кларку, когда злокачественые меланомные клетки располагаются только в эпидермальном слое. Клинически диагноз может звучать как меланоцитарная дисплазия.
рТ1 — меланома с первой стадией инвазии по Бреслоу, т.е. менее 1 мм. Эта стадия делится на 2 подстадии:
- рТ1а — опухоль затрагивает сосочковый слой дермы (в том числе на всю его толщину), но на ее поверхности нет изъязвлений.
- РТ1b — опухоль распространяется за пределы сосочкового слоя, и распространяется на сетчатый слой дермы или подкожную клетчатку, либо опухоль не выходит за пределы сосочкового слоя, но на ее поверхности есть изъязвления.
рТ2 — меланома со степенью инвазии по Бреслоу в пределах 1-2 мм. Делится на 2 стадии:
- рТ2а — на поверхности меланомы нет изъязвлений.
- РТ2b — на поверхности меланомы есть изъязвления.
рТ3 — меланома со степенью инвазии по Бреслоу в пределах 2-4 мм. Делится на 2 стадии:
- рТ3а — на поверхности меланомы нет изъязвлений.
- РТ3b — на поверхности меланомы есть изъязвления.
рТ4 — меланома со степенью инвазии по Бреслоу более 4 мм. Делится на 2 подстадии:
- рТ4а — на поверхности меланомы нет изъязвлений.
- РТ4b — на поверхности меланомы есть изъязвления.
Симптомы рака миндалин
На ранних стадиях симптомы зачастую отсутствуют. В дальнейшем могут возникать следующие жалобы:
- боль в горле, ротовой полости;
- увеличение пораженной миндалины — можно обнаружить во время осмотра горла;
- кровь в слюне;
- ощущение, как будто в задней части горла что-то застряло;
- затруднения во время жевания, глотания, разговора;
- отек, боль в области шеи;
- сильная боль в ухе;
- боль во время глотания;
- неприятный запах изо рта.
Перечисленные симптомы неспецифичны, они не говорят о том, что обязательно будет диагностирован рак. Это может быть воспаление миндалин или другое заболевание. Установить точный диагноз сможет только врач. Если у вас появились похожие симптомы, нужно посетить ЛОР-врача.
Инновации в лечении метастазов в лимфоузлах за границей
Классический метод удаления метастазов в лимфоузлах – хирургическое удаление (лимфаденэктомия). Как правило, оно производится одновременно с резекцией первичной опухоли, причем обычно удаляется весь пакет, а не один узел. Это может вызывать развитие осложнений, например, лимфостаза, и других отдаленных последствий. Лишь недавно, с появлением новейших технологий, позволяющих проводить высокоточную визуализацию и достоверно определять количество пораженных регионарных лимфатических узлов, появилась возможность удаления одного, пораженного лимфоузла, без риска рецидива и дальнейшего метастазирования опухоли.
К инновационным методам лечения метастазов в лимфоузлах за границей относятся бескровные методики:
- стереотаксическая радиохирургия (техники Кибер-Нож, Гамма-Нож, Тру Бим);
- ФУЗ-абляция (разрушение фокусированным ультразвуком).
Преимущество этих методов заключается в высокой точности воздействия, позволяющей сохранить окружающие ткани, т. е. атравматичности, и эффективности, сравнимой с хирургическим удалением.
В тех случаях, когда речь идет о множественных метастазах, лечение за рубежом метастазов в лимфатических узлах комплексное, применяются сразу или последовательно несколько методов: химиотерапия + дистанционное облучение (радиохимиотерапия), химиотерапия + лимфаденэктомия, химиотерапия + таргетная терапия и т. д.
Таргетная терапия (биотерапия, иммунная терапия) – инновационный метод лечения, показавший хорошие результаты в лечении метастатического рака даже когда процесс принимает распространенный характер.
Отзывы о лечении метастазов в лимфоузлах за границей позволяют сделать вывод о том, что именно комплексный подход обеспечивает наиболее высокую эффективность.
Рак легких с метастазами в костях и позвоночнике
Поражение костных структур и позвоночника происходит на 3- 4 стадии рака легких. Наиболее часто метастазами повреждается тазобедренный сустав, позвоночник, ребра, плечевая кость и др. Помимо основных симптомов, характерных для рака легких, в этом случае могут развиваться следующие клинические проявления:
- Патологические переломы.
- Острые боли при ходьбе и выполнении различных движений.
- Нарушение подвижности рук и ног.
- Развитие межреберной невралгии.
Также при разрушении костей повышается уровень кальция в крови, что приводит к появлению таких симптомов, как усталость, плохой аппетит, сухость во рту, постоянная жажда.
Филиалы и отделения Центра, в которых лечат рак печени
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов. Однако надо помнить, что тактику лечения определяет консилиум врачей.
Рак печени можно лечить:
В Абдоминальном отделении МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава РоссииЗаведующий отделения – д.м.н. Дмитрий Владимирович Сидоров.
Контакты: (495) 150 11 22
В Центре HIFU -терапии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
В отделении интервенционной онкологии и эндоваскулярной хирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава РоссииЗаведующий отделением к.м.н. Андрей Георгиевич Рерберг
Контакты: (495) 150 11 22
В Отделении лучевого и хирургического лечения заболеваний абдоминальной области МРНЦ имени А.Ф. Цыба — филиала ФГБУ «НМИЦ радиологии» Минздрава РоссииЗаведующий отделением — к.м.н. Леонид Олегович Петров
Контакты: (484) 399-30-08
В Отделении рентгенохирургических методов диагностики и лечения МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделением, заслуженный врач Росссийкой Федерации , к.м.н. Валерий Владимирович Кучеров