Лечение зубов под седацией
Содержание:
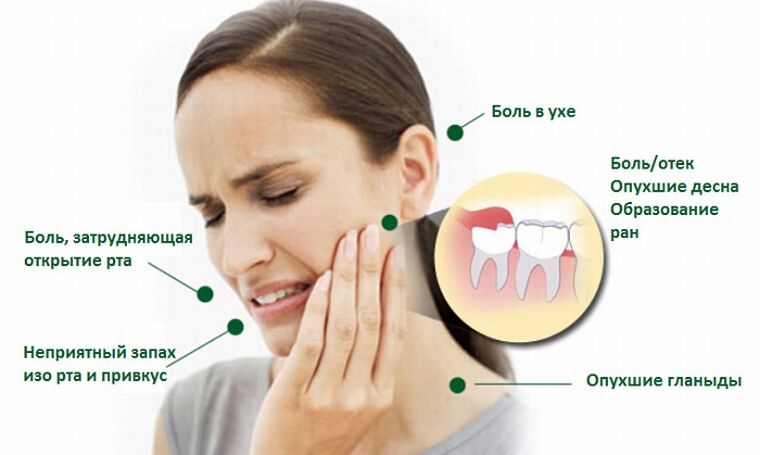
Когда необходимо обратиться к ЛОРу
Записаться на прием к врачу — оториноларингологу необходимо при возникновении боли, дискомфорта или любых других непривычных ощущений в области горла, ушей или носовых полостей:
- длительно не проходящем насморке;
- потере или снижения чувствительности обоняния;
- затруднение глотания;
- затруднение носового дыхания при отсутствии выделений из носовых ходов;
- головные боли при затрудненном дыхании;
- выделения из уха;
- дискомфорт или боль в верхней челюсти и висках;
- развития отечности слизистых полости рта, слизистых оболочек носа;
- ухудшение или потеря слуха;
- воспаление, увеличение в размерах, болезненность шейных лимфоузлов.
Значительное ухудшение состояния здоровья, повышение температуры тела, слабость, головная боль не обязательно возникают из-за нарушения функций ЛОР-органов, но если эти симптомы сочетаются с одним из вышеперечисленных, — без посещения врач-оториноларинголога не обойтись.
Кроме заболеваний воспалительно-дегенеративных и инфекционных заболеваний оториноларинголог занимается устранением последствий травм уха, горла, носа, глотки. Извлечение инородных предметов из уха или носа – довольно частая причина обращения к ЛОР-врачу, особенно когда речь идет о детях. Еще одна из самых распространенных жалоб при посещении отоларинголога у детей – разрастание тканей неба и носоглотки – гланды и аденоиды. Врач назначает необходимое медикаментозное и физиотерапевтическое лечение. В особенно тяжелых случаях может быть порекомендована хирургическая операция по удалению патологически разросшейся ткани.
Гайморит – одно из самых распространенных заболеваний ЛОР-органов. При гайморите воспалительный процесс происходит в верхнечелюстных (гайморовых) пазухах. Для болезни характерны повышение температуры тела, затруднение носового дыхания, выраженные головные боли, гнойные выделения из носа
Терапию гайморита очень важно начинать на раннем этапе, когда болезнь еще не перешла в хроническую гнойную форму,в противном случае гайморит может провоцировать другие заболевание. Самолечение не принесет ожидаемого результата: вырабатывать тактику лечения и проводить его должен квалифицированный отоларинголог
При нарушении равновесия, неустойчивости походки, развитии вертиго без помощи врача- оториноларинголога тоже не обойтись, ведь причина возникновения патологии может «прятаться» во внутреннем ухе – сложном функциональном отделе органе, которое отвечает не только за слух, но и за равновесие.
При ухудшении слуха обязательно обратитесь к лору. Часто причиной снижения слуха может стать серная пробка, которая образовывается при особенностях строения уха, неправильной гигиены, инфекций. ЛОР-врач поставит диагноз при визуальном осмотре и назначит адекватное лечение – удаление пробки путем промывания.
Оториноларинголог проводит профилактический осмотр при оформлении пациентом на работу или учебу, плановый осмотр беременных женщин.
Что такое «эпидуралка»?
Эпидуральная анестезия, или «эпидуралка», – это такое обезболивание, которое выполняется с помощью прокола между позвонками, а препарат вводится в спинномозговой канал, что является одним из наиболее эффективных и распространенных методов анестезии. Этот анестезиологический метод способствует устранению болевых ощущений в нижней части живота, в ногах и родовых путях женщины, при этом расслабляется гладкая мускулатура внутренних органов. Преимуществом процедуры является то, что люди при ней остаются полностью в сознании.
Охарактеризуем в общих чертах, что такое «эпидуралка» при родах:
- Эффект наступает через 15-20 минут после введения катетера в канал спинного мозга.
- Дозы титруются на основании индивидуальных особенностей пациенток.
- Манипуляция проводится при наступлении первых сокращений матки, но возможно ее применение по факту развития родовой деятельности при выраженном болевом синдроме.
Подача лекарства через катетер
Показания при естественных родах
Показаниями к эпидуральной анестезии при естественных родах являются:
- хронические патологии, которые могут осложнить течение периода родов – сахарный диабет, артериальная гипертензия, астма;
- выраженные болевые ощущения при схватках;
- поперечное или тазовое положение плода в матке, из-за чего врачи прибегают к кесареву сечению;
- неотложное состояние матери или ребенка во время родов.
Сколько действует
Одним из самых положительных моментов этой манипуляции является полное раскрытие матки. Это обуславливает лишь незначительную необходимость потужиться для появления на свет ребенка. Многих женщин мучает вопрос, сколько действует эпидуральная анестезия при родах. Ведь если они продолжаются 12 и выше часов, то такой промежуток времени перекрыть попросту невозможно.
Если возникнет необходимость в кесаревом сечении, то будет использовано более сильное вещество для устранения болевых ощущений.
Анестезиологи увеличивают дозировки и меняют препараты для «эпидуралки», поэтому посредством их постепенного введения, действие наркоза будет продолжаться ровно столько, сколько необходимо женщине для комфортных родов.
Как делают
Обычно при подготовке женщины к появлению на свет ребенка, гинекологи стараются рассказать все возможные варианты, в том числе и как делают эпидуральную анестезию при родах. Методика предполагает введение иглы между третьим и четвертым поясничными позвонками, через которую устанавливается катетер в спинномозговой канал, через который, в свою очередь, вводятся анальгезирующие средства.
Эпидуральный укол
Как только препараты достигают корешков спинного мозга – женщины ощущают выраженный обезболивающий эффект. Обычно это занимает не более 15-20 минут.
Время для введения веществ для наркоза – межсхваточный период, при открытии шейки матки на 2-3 пальца. Роженицу усаживают на кушетку, просят оголить и сгорбить спину
Важно сохранять полную неподвижность, поскольку ошибка анестезиолога может привести к инвалидности
Согласно статистике, около 3% женщин не ощущают эффекта от «эпидуралки», в таком случае им показан общий наркоз.
Длительность эффекта обусловлена препаратом, индивидуальными особенностями роженицы, но в среднем составляет около 90 минут. Гинекологи рекомендуют отдохнуть в этот период своим пациентам и категорически запрещают ложиться на бок, поскольку в таком случае, препарат может подействовать на одну из сторон, а противоположная будет ощущать боль. При длительном течении родового периода анестезиологи увеличивают дозировки анальгетиков, что способствует продолжению эффекта от «эпидуралки».
Противопоказания
Существуют абсолютные и относительные противопоказания к эпидуральной анестезии при родах. Она категорически запрещена при:
- выраженном ожирении;
- аллергических реакциях на обезболивающие;
- нарушение костной структуры позвоночника;
- патологии нервной системы;
- воспалительные процессы кожи спины;
- эклампсия, которая считается неотложным состоянием и требует общего наркоза.
Относительные противопоказания:
- сахарный диабет в стадии декомпенсации;
- гипертоническая болезнь, которая тяжело поддается курации;
- бронхиальная астма;
- слабость родовой деятельности.
Вопрос о проведении метода обезболивания решается с учетом индивидуальных особенностей пациенток.
Выход из седативного состояния
Он проходит двумя способами – действие препарата заканчивается само собой, и пациент возвращается в обычное состояние, или стоматолог вводит антидот. На момент пробуждения нужно помнить несколько моментов:
- В кабинете постоянно дежурит врач реаниматолог, приготовив необходимые препараты и оборудование на случай осложнений.
- Первые несколько минут возможна заторможенность речи, руки и ноги «не слушаются», немного кружится голова.
- 40 минут после пробуждения часто сопровождаются сонливостью, которая окончательно проходит через 2-3 часа, в зависимости от препарата и дозы.
Из-за последствий седации в течение дня рекомендуется воздержаться от вождения автомобиля и других действий, связанных с моторикой.
Какие болезни выявляет колоноскопия?
С помощью колоноскопии можно выявить следующие заболевания:
- полип толстого кишечника;
- рак толстого кишечника;
- неспецифический язвенный колит;
- болезнь Крона;
- дивертикулы толстого кишечника;
- туберкулез кишечника.
| Заболевание | Описание заболевание | Симптомы заболевания |
| Полип толстого кишечника | Нарушение процесса обновления клеток, слизистой оболочки кишечника может привести к образованию наростов, то есть полипов. Опасность полипов заключается в том, что при отсутствии лечения они могут трансформироваться в злокачественные образования. Колоноскопия при данном заболевании является основным методом диагностики. Также с помощью колоноскопа возможно произвести удаление полипа. | Как правило, данное заболевание в течение длительного времени протекает бессимптомно. В некоторых случаях у пациента из полипа может развиться кровотечение, что будет проявляться наличием крови в кале. |
| Рак толстого кишечника | Рак толстого кишечника является злокачественным образованием, которое развивается из клеток слизистой оболочки данного органа. Проведение колоноскопии позволяет своевременно диагностировать развитие рака. | На ранних стадиях опухоль кишечника может себя никак не проявлять. Однако на более поздних стадиях развиваются такие клинические признаки как нарушение стула (запор или диарея), наличие крови в кале, анемия, а также боли в области живота. |
| Неспецифический язвенный колит | Неспецифический язвенный колит является воспалительным заболеванием кишечника. Точной причины развития данного заболевания на сегодняшний день не установлено. Поражение толстого кишечника при язвенном колите всегда начинается с прямой кишки, и с течением времени воспаление распространяется на все отделы органа. Колоноскопия помогает вовремя выявить неспецифический язвенный колит. Также в течение лечения с помощью данного метода исследования производится контроль процесса заживления. |
|
| Болезнь Крона | Болезнь Крона представляет собой хроническое неспецифическое воспаление желудочно-кишечного тракта. Как правило, данное заболевание поражает кишечник, однако также может наблюдаться поражение пищевода и ротовой полости. Точной причины, вызывающей развитие болезни Крона, в настоящее время не выявлено, но в качестве предрасполагающих факторов выделяют такие причины как наследственность, генетические мутации, а также аутоиммунные процессы. Колоноскопия при данном заболевании позволяет выявить и определить степень воспаления, наличие язв, а также кровотечения. |
|
| Дивертикулы толстого кишечника | Дивертикулы представляют собой выпячивания на стенке кишечника. Данное заболевание наблюдается, как правило, у пожилых людей. Основной причиной развития дивертикул является доминирование в потребляемой пище мясных и мучных продуктов, а также значительное снижение растительной пищи. Это приводит к развитию запоров и появлению дивертикул. Также на развитие данного заболевания влияют такие факторы как ожирение, метеоризм и кишечные инфекции. Колоноскопия при данном заболевании позволяет увидеть устья дивертикул, а также определить наличие воспалительных процессов. | При неосложненной форме дивертикулиты толстого кишечника могут протекать бессимптомно. Позже у больного могут наблюдаться такие симптомы как нарушение стула (запор и диарея), вздутие и боли в области живота. В случае воспаления дивертикул может развиться дивертикулит, при котором у больного будет наблюдаться усиление вышеперечисленных симптомов, а также повышение температуры тела и кровь в кале. |
| Туберкулез кишечника | Туберкулез кишечника является инфекционным заболеванием, которое вызывается микобактерией туберкулеза. Как правило, данное заболевание является вторичным, так как изначально микобактерии поражают легкие и лишь затем гематогенным или лимфогенным путем заносятся в кишечник. Колоноскопия при туберкулезе кишечника проводится с целью установления диагноза и взятия при необходимости биопсии. | Изначально данное заболевание проявляется у больного общими симптомами, такими как лихорадка, сильная потливость, снижение аппетита и массы тела. Также со стороны кишечника наблюдаются диарея, примеси крови в кале, а также боли в области живота. |
Методы удаления аденоидов
Инструментальный метод удаления аденоидов
Для удаления аденоидов нужен специальный скальпель – аденотом Бекмана. Аденотом вводят в носоглотку, устанавливают его таким образом, чтобы вся ткань, подлежащая удалению, вошла в кольцо аденотома. И аденоид срезается. Кровотечение останавливается самостоятельно в течение нескольких минут. Преимущество операции — проведение под местной анестезией и в амбулаторных условиях. Минус — удаление производится «в слепую», то есть, срезая ткань, врач не имеет возможности увидеть полость носоглотки, а значит проконтролировать остались ли частички аденоидной ткани, которые могут привести к повторному разрастанию (рецидиву).
Радиоволновой метод удаления аденоидов
Операция выполняется с помощью прибора Сургитрон с насадкой для удаления аденоида – радиоволновой аденотом. Радиоволновой аденотом срезает аденоид единым блоком, как при классической операции, но при этом радиоволна коагулирует (прижигает) сосуды, поэтому кровотечение при такой операции сводится к минимуму. Плюсом методики является уменьшение кровопотери во время операции и уменьшение риска кровотечения в послеоперационном периоде.
Удаление аденоидов лазером
Одно из современных достижений в области хирургии — использование лазера. Под воздействием лазерного излучения происходит повышение температуры ткани и испарение из нее жидкости. Этот метод является бескровным. Однако он имеет недостатки – время операции значительно увеличивается, может происходить нагревание и здоровых тканей в зоне воздействия лазера.
Удаление аденоидов шейвером (микродебридером)
Микродебридер – инструмент с вращающейся головкой и лезвием на конце
С его помощью аденоид измельчается, а после аспирируется в резервуар отсоса, что также позволяет быстро и полностью удалить аденоидные вегетации, при этом, не повреждая здоровую слизистую носоглотки, это важно, так как в противном случае возникает кровотечение, а в дальнейшем образуются рубцы. Операция с помощью микродебридера проводится под наркозом с эндоскопическим контролем
Это наиболее прогрессивный метод аденотомии, при котором риск рецидива минимален.
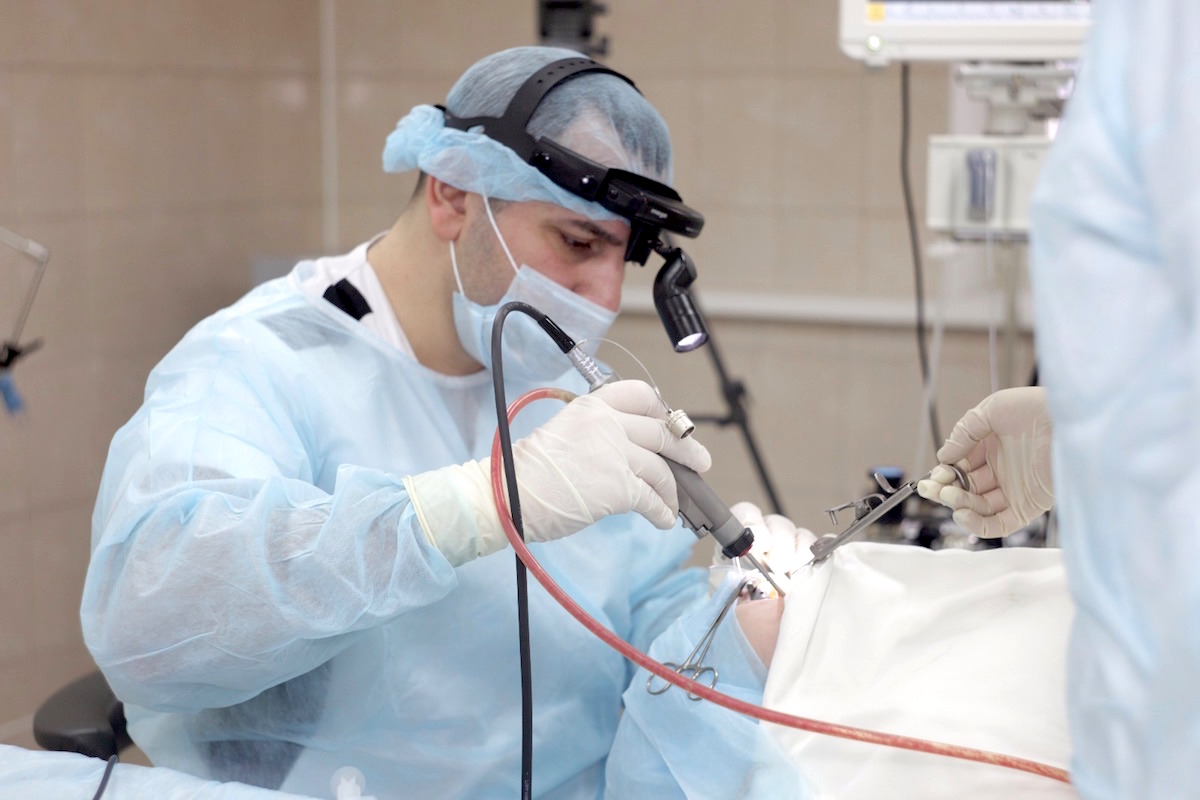
На фото ведущий врач клиники Оганесян Тигран Сергеевич с помощью шейвера проводит манипуляцию в рамках операции по удалению аденоидов у ребенка под общим наркозом комбинированным методом.
В нашей клинике используется комбинированный метод удаления. Мы используем преимущества каждого из вышеперечисленных методов, это дает большую эффективность, операция проходит значительно быстрее, снижается риск осложнений, а послеоперационный период для ребенка протекает намного легче.
| Инструментальный метод | Радиоволновой метод | Лазерный метод | Удаление шейвером | |
|---|---|---|---|---|
| Что используется | Скальпель – аденотом Бекмана |
|
|
|
| Анестезия |
|
|
|
|
| Плюсы |
|
|
|
|
| Минусы |
|
Особенности техники ингаляционного наркоза у детей
Из-за слабости дыхательной мускулатуры дети труднее преодолевают сопротивление дыханию, создаваемое во время общей анестезии наркозным аппаратом как в фазе вдоха, так и в фазе выдоха. Поэтому у детей чаще используют такие способы циркуляции газов,
которые вызывают минимальное сопротивление дыханию. При масочном наркозе применяют полуоткрытый способ за счет применения клапана на адаптере наркозного аппарата. При эндотрахеальном наркозе с искусственной вентиляцией легких (ИВЛ) полуоткрытый способ обеспечивается автоматическим нереверсивным клапаном. Принцип его работы основан на том, что во время вдувания газов в легкие клапан отделяет систему аппарат — больной от атмосферы. Во время выдоха клапан отделяет систему больной — атмосфера от наркозного аппарата. По этой причине вдох происходит из аппарата, а выдох — в атмосферу.
Рис. 6. Применение Т-образной трубки при проведении эндотрахеального наркоза по системе Эйра: а — вдох, кислородно-наркотическая смесь (направление движения указано стрелкой) от аппарата через патрубок (1) поступает к больному с помощью патрубка (2), соединенного с эндотрахеальной трубкой (3), при этом через патрубок (4) подсасывается воздух, разбавляя кислородно-наркотическую смесь; б — выдох, выдыхаемый воздух свободно через патрубок (4) уходит в атмосферу (указано стрелкой).
При проведении общей анестезии у детей до 3 лет, и в особенности до 1 года, используют бесклапанные системы вентиляции. К ним относятся системы Эйра и Риса. Проведение наркоза по системе Эйра возможно как масочным методом, так и эндотрахеальным. При ИВЛ основное место в системе Эйра занимает Т-образная трубка, соединенная одним концом с маской (или эндотрахеальной трубкой), другим — с наркозным аппаратом (источником газа), третий конец трубки открыт в атмосферу (рис. 6). При И. н. вдох осуществляется из аппарата при условии, что в открытый конец трубки подсасывается определенное количество воздуха. Оно зависит от диаметра Т-образной трубки и величины потока газа из наркозного аппарата, но обычно не превышает 20—30%. Выдох происходит в атмосферу через открытый конец трубки.
Система Риса является модификацией системы Эйра и применяется при проведении ИВЛ. На свободный конец Т-образной трубки надевают дыхательный мешок емкостью не менее 400 см3. Дно мешка соединяется с атмосферой при помощи резиновой трубки диам. 0,8—1,0 см. При вдохе эта трубка пережимается, при выдохе — открывается.
Преимущество описанных систем вентиляции у детей заключается в минимальном сопротивлении дыханию. Недостаток их связан с большими потерями влаги и тепла детьми, поэтому системы с реверсией газов у детей особенно показаны при длительной общей анестезии или ИВЛ. Чаще применяют маятниковую схему, модификацией к-рой является система Маджилла — Мейплесона, исключающая применение адсорбера. Для этого используют минутный объем вентиляции, в 2 раза превышающий расчетный (необходимый для данного больного) минутный объем.
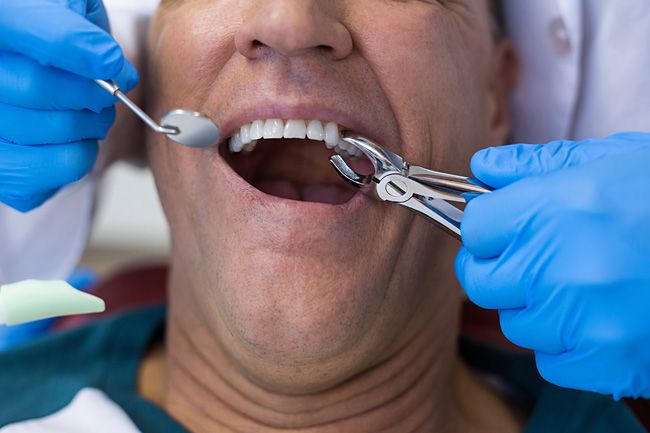
Удаление зуба при беременности
Удаление зуба во время беременности допустимо лишь в крайних случаях, когда уже нельзя отложить хирургическое вмешательство. К числу показаний, допускающих и требующих провести удаление зубов в период беременности на любом ее сроке, относятся следующие проблемы:
- Наличие постоянной острой зубной боли;
- Челюстная или зубная травма;
- Наличие зубных кист или злокачественных новообразований;
- Воспаление нервов, его распространение на полость рта.
Если нельзя избежать удаления зуба у беременной женщины, необходимо делать это так, чтобы не пошатнуть здоровье будущей матери и плода. В момент посещения врача женщине следует узнать о применяемой анестезии и допустимости ее использования при беременности. Существуют новейшие анестетики локального действия, разрешенные во время беременности, так как они не попадают в кровь, что исключает их опасное воздействие на ребенка.
Кроме прочего, женщине необходимо посетить гинеколога и узнать у него, насколько безопасно в данный момент использование обезболивающих средств. Общая анестезия при беременности запрещена, так как ее применение может привести к развитию кислородного голодания малыша.
До удаления зуба требуется сделать рентгенографию ротовой полости во избежание возможных осложнений в ходе вмешательства. При беременности это запрещено? Как же быть? Посетить одну из крупных стоматологий или центров диагностики, где имеется радиовизиограф – электронный прибор, позволяющий увидеть рентгеновское изображение полости рта в режиме реального времени на компьютерном мониторе. Излучение радиовизиографа значительно безопаснее при беременности, нежели рентгеновское излучение. В ходе исследования на женщину надевается защитный фартук, оберегающий внутренние органы и плод от излучения.
Зубы при беременности лучше удалять с 18 по 32-35 недели, так как до 18 недели происходит формирование внутренних органов малыша и плаценты, поэтому стресс и применение медикаментов могут оказать пагубное воздействие на плод. При удалении зуба на поздних сроках беременности волнение и страх пациентки могут привести к схваткам и преждевременным родам. Удаление зубов рекомендуется в 18-35 недели, но лучше – до беременности и после родов, кроме критических случаев, когда удаление зуба становится вынужденной мерой.
Подготовительные мероприятия перед проведением общего наркоза
Чтобы минимизировать шанс развития осложнений после общего обезболивания, существует ряд рекомендаций и правил, которые нужно соблюдать в определенном порядке. Перед операцией с применением общего наркоза необходимо придерживаться следующего алгоритма действий:
- выполнение всех диагностических мероприятий и лечение сопутствующих заболеваний;
- предупредить анестезиолога о наличии аллергических проявлений на те, или иные препараты;
- перед операцией разрешается принимать твердую пищу (накануне вечером);
- перед отхождением ко сну ставится очистительная клизма;
- в день операции запрещается употреблять любую еду и жидкость;
- за двое суток необходимо отказаться от употребления алкогольных напитков и курения сигарет.
Прооперированному человеку не запрещается спать в послеоперационном периоде. Но чтобы предотвратить неконтролируемые осложнения, необходимо, чтобы прошло 2 часа после операбельного вмешательства. И поэтому в этот отрезок времени сон может помешать правильно оценить состояние пациента.
Смотрите видео по теме:
Типы местной анестезии
Тип и доза анестезии будут зависеть от многих факторов. Они включают в себя возраст пациентов, вес, аллергию, оперируемую часть тела и любое текущее состояние здоровья.
Различные препараты используются для блокирования боли. Их можно наносить в виде инъекций или путем нанесения спрея или мази.
Препарат действует, воздействуя на определенные нервные пути, чтобы нервы в области применения не посылали сигналы в мозг.
Как правило, препарат вступает в силу через несколько минут и проходит через несколько часов. Более сильная и более высокая доза будет длиться дольше.
Кокаин был первым анестетиком, но сейчас его используют редко. Лидокаин в настоящее время является наиболее широко используемым местным анестетиком, но для разных целей используются разные лекарства.
Для более длительных процедур бупивакаин является более подходящим, но он может быть более болезненным при первом применении. Следовательно, анестезиолог может сначала использовать лидокаин, а затем вводить бупивакаин, если онемение требуется на более длительный период.
Синтетические анестетики по своей структуре похожи на кокаин, но эти наркотики не обладают таким же потенциалом злоупотребления.
Чем лечат боль при раке, или куда ведет лестница обезболивания
Наверное, каждый врач считает более правильными и удачными те препараты, которые оказались наиболее действенными в его личном практическом опыте. Но любой онколог, стремясь купировать болевой синдром, должен помнить про рекомендации ВОЗ для лечения онкологических болей.
Рекомендации эти были выстроены в виде трехступенчатой «лестницы» еще в 1986 году, и с тех пор основные постулаты остались неизменными.
Первая ступень. При слабой боли начинают с ненаркотических анальгетиков и нестероидных противовоспалительных средств и препаратов (НПВС/НПВП). Это привычные безрецептурные парацетамол, ибупрофен, аспирин и др. При мышечной и суставной боли назначают диклофенак и др.
Схема действия НПВС — они блокируют фермент циклооксигеназу, снижая синтез простагландинов, тем самым уменьшая чувствительность болевых рецепторов.
Такие препараты не вызывают привыкания и зависимости, но в большой дозировке могут навредить ЖКТ, поэтому бесконечно и бесконтрольно дозу увеличивать нельзя, чтобы не усложнить ситуацию желудочным кровотечением.
Вторая ступень. Далее, если боль усиливается, назначают кодеин и трамадол. Это «легкие» опиаты. Они действуют за счет того, что присоединяются к опиоидным рецепторам ЦНС и замещают там эндорфины.
Эндорфины — нейромедиаторы, одна из функций которых — тормозить передачу слабых болевых импульсов из спинного мозга в головной. Это позволяет нам не плакать от боли каждый раз, когда мы ставим локти на стол или спрыгиваем с высоты полуметра. Но при интенсивной боли выработка эндорфинов уменьшается. Опиоидные рецепторы освобождаются, нервные импульсы не тормозятся, человек испытывает боль.
Так обычно ведет себя тормозящий вставочный нейрон — выделяет эндорфины, чтобы заблокировать входящий нервный импульс, чтобы мозг «не обращал внимания»
Трамадол принимают вместе с анальгином, парацетамолом и другими медикаментами первой ступени — эффект получается комплексным: одновременное воздействие и на центральную, и на периферическую нервную систему.
Важно, что трамадол, хотя и является опиатом — относится к ненаркотическим анальгетикам. Пациенту проще его получить и не нужно бояться потенциальной зависимости
Третья ступень. На этой ступени оказываются врач и его пациент, когда ему уже перестали помогать слабые опиаты. В дело вступают сильные опиаты, основной — морфин. Сильные опиаты связываются с опиоидными рецепторами гораздо надежнее слабых, поэтому действуют мощнее. Однако, такой эффект стоит дорого: эти препараты уже могут вызывать зависимость — но только, если употреблять их неправильно и бесконтрольно.
Поэтому на третью ступень начинают взбираться так же постепенно. Назначают бупренорфин или фентанил, эффективность которых 50% и 75% относительно морфина — и вводят их строго по расписанию, начиная с минимальной дозы. Под контролем врача, при соблюдении рекомендованных дозировок и кратности приема, при плавном повышении «мощности» вероятность развития патологической зависимости крайне мала.
Важно, что на каждой ступени может использоваться так называемая адъювантная, то есть вспомогательная, терапия. Адъювантные препараты не обезболивают самостоятельно, но в сочетании с основными анальгетиками либо усиливают их действие, либо нивелируют побочные эффекты
В эту группу входят антидепрессанты, кортикостероиды, противорвотные и противосудорожные, антигистаминные и т. д.
Операции и осложнения, удаление грыжи диска
Сущность операции по поводу межпозвоночной грыжи или протрузии заключается исключительно в механическом устранении причины возникновения болевых и дистрофических синдромов, возникающих при этом заболевании. Это общий принцип хирургии, предусматривающий инструментальное проникновение к патогенному очагу кратчайшим доступом с возможно меньшим травмированием тканей и удалением образования, которое определяет течение болезни, в данном случае протрузии или грыжи диска. А затем, в теории, вынужденный и непродолжительный хирургический этап должен закончится и пациент переходит в сферу деятельности неврологов и физиотерапевтов.
Но это, к сожалению, далеко не всегда бывает и хирургический этап затягивается на неопределённый период из-за осложнений, возникающих после операции и рецидивов грыжи диска. В принятии решения о плановом оперативном вмешательстве участвуют обе стороны, врач и больной. И эти стороны абсолютно сходятся во мнении, что лечить надо радикально и устранять причину болезни, а не бороться с её проявлениями.
Абсолютно верный посыл. Но насчёт «радикальности» операции по удалению грыжи позвоночника или протрузии диска как раз возникают серьёзные сомнения. На первый взгляд, удаление межпозвонковой грыжи решает вопрос кардинально. Но рецидивы грыжи и возникающий в отдалённом периоде синдром оперированного позвоночника говорят об обратном. Оппонентам, утверждающим, что рецидива межпозвонковой грыжи можно избежать, полностью удалив диск с последующим протезированием или стабилизацией сегмента следует задать вопрос, а мог ли хирург, принимавший решение об операции предполагать, что в отдалённом послеоперационном периоде в соседнем позвоночно-двигательном сегменте, даже при отсутствии там протрузии в силу развившейся после операции нестабильности образуется грыжа диска.
Необходимо отметить, что рубцово-ишемическая радикулопатия, возникающая при компрессионном поражении нервного корешка за счёт сдавливания его рубцовой соединительной тканью в послеоперационном периоде, со временем не проходит и требует повторного оперативного вмешательства. Тем более с диагнозом грыжа межпозвоночного диска операция радикально вопроса не решает, а возникают новые проблемы, но уже исключительно хирургического толка.
Понятно, что далеко не всё можно предвидеть во время операции и в раннем послеоперационном периоде, вполне очевидно, что в хирургии всегда высокая степень риска. Но объяснить пациенту, который просто устал от боли и неэффективного лечения в поликлиниках и у «рукоблудов», что операция при грыже межпозвоночного диска не является радикальным методом лечения, врач обязан. Пациенту же надо помнить, что у хирурга, который ежедневно по нескольку часов стоит у операционного стола, естественным образом притупляется чувство риска, иначе врачу трудно выдерживать колоссальные психические нагрузки и он бы не смог работать.
Поэтому оценка степени риска плановой операции и степень ответственности лежит на больном ничуть не меньше, чем на хирурге. Надо знать, что операция по поводу грыжи диска имеет строго ограниченные показания, и даже возникновение тазовых расстройств при поясничных грыжах, описанных, как синдром компрессии конского хвоста, не является абсолютным показанием к операции.
Особенно показательна в этом смысле грыжа шейного отдела позвоночника с локализацией C3C4. При данной локализации происходит сдавливание нервного корешка, контролирующего тонус купола диафрагмы, развивается радикулопатия C4. Вследствие потери тонуса происходит релаксация купола диафрагмы, легкое на пораженной стороне «схлопывается», кишечник «выдавливается» в грудную полость.По всем прогнозам необходимы две операции, нейрохирургическая по поводу грыжи диска C3C4 и на грудной клетке в торакальном отделении.Не исключается участие и абдоминального хирурга.Практика показывает, что даже в этом случае можно обойтись без операции.