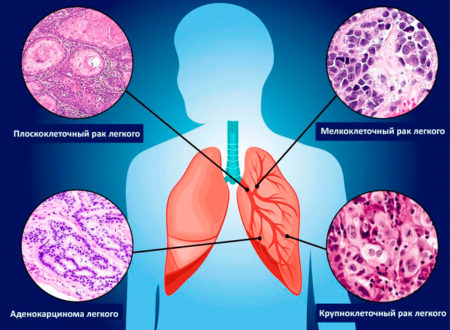
Боль в легких после пневмонии
Содержание:
Цирротический туберкулез легких
Данной форме заболевания свойственно отсутствие привычных туберкулезных очагов и полостей. Цирроз, как процесс замещения ткани легких соединительной тканью, может являться исходом различных форм болезни.
Наибольшие изменения при цирротической форме касаются дыхательной функции, которая может сильно страдать из-за снижения рабочей поверхности легких. Кроме этого, ввиду сужения легочных сосудов, происходит ухудшение газообмена, еще более усугубляющее явления недостаточности дыхания. Наиболее частые жалобы – одышка, слабость, кашель. Одышка, появляющаяся вначале при нагрузке, в дальнейшем возникает и в покое. Приступы кашля, больше выраженные в первой половине дня, после откашливания на какое-то время прекращаются, а затем возникают вновь.
Рентгенологически цирротический туберкулез представлен понижением прозрачности пораженных участков и множественными очагами склероза. Непораженная часть легких, наоборот, имеет повышенную прозрачность за счет компенсаторного увеличения здоровой ткани.
Симптомы
Симптоматика наличия спаек довольно похожа на симптомы пневмонии. Но заподозрить наличие данной патологии вполне можно. Наиболее частые симптомы:
- Появление острой боли при дыхании.
- Одышка при физической нагрузке.
- Высокая температура.
- Беспричинное сердцебиение.
- Бледная кожа.
- Ощущение тяжести при вдохе и выдохе.
- Повышенная частота кашля.
- Головные боли.
- Слабость, сонливость.
- Когнитивные проблемы.
Эти симптомы никогда не следует недооценивать, так как они могут не только вызывать спайки, но и указывать на наличие других заболеваний.
При образовании большого количества спаек постепенно может развиться дыхательная недостаточность — при затруднении дыхания у пациента усиливается одышка. Физические упражнения могут вызвать приступ одышки, требующий неотложной помощи.
Клиническая характеристика
Пневмокониозы, как правило, сопровождаются скудными клиническими проявлениями по сравнению с рентгенологически выявляемыми изменениями в легких. Симптоматика П. зависит от характера и степени дыхательной недостаточности, выраженности бронхита и эмфиземы, темпов прогрессирования пневмофиброза, аллергизации организма, наличия осложнений. Параллелизм между клинической картиной и рентгенологически определяемыми стадиями П. имеет место далеко не всегда. Характерно по мере прогрессирования фиброза постоянное нарастание симптомов дыхательной недостаточности (см.), однако у отдельных больных при наличии бронхита и эмфиземы легких одышка может быть значительной уже в I стадии болезни, тогда как у других выявляется лишь при физической нагрузке вплоть до III стадии. В начальных стадиях П. больных беспокоят главным образом сухой кашель, иногда спастического характера, одышка при тяжелой физической работе, изредка — боли в груди. При объективном исследовании при наличии бронхита n эмфиземы можно обнаружить небольшое выбухание нижних отделов грудной клетки, при перкуссии — коробочный звук в нижнебоковых отделах грудной клетки. Аускультативно здесь определяется жесткое, иногда несколько ослабленное везикулярное дыхание (см.). Без установки на выявление профзаболевания врач чаще всего диагностирует хрон. бронхит (см.) и эмфизему легких (см.), к-рые обычно сопровождают П.
По мере прогрессирования заболевания одышка возникает уже при небольшом физ. напряжении, боли в груди становятся постоянными, кашель усиливается. Более выраженный характер принимает эмфизема пли нарастает рестриктивная дыхательная недостаточность вследствие генерализации фиброза, снижается дыхательная экскурсия грудной клетки. Рассеянные сухие хрипы и очаги влажных мелкопузырчатых хрипов (см.) определяются в обоих легких на фоне жесткого, ослабленного дыхания. В дальнейшем одышка приобретает характер ортопноэ, кашель становится мучительным, появляется мокрота, в которой иногда видны прожилки крови. Нередки приступы удушья. Перкуторно определяют притупление легочного звука над участками уплотненной ткани легкого (плевральные сращения, очаги фиброза) и коробочный звук над остальными отделами легких. Часто выслушивается шум трения плевры. Все более выраженными становятся признаки легочной гипертензии с развитием легочного сердца (см.) и последующей его декомпенсацией, которая чаще всего служит непосредственной причиной смерти у больных П. Тяжесть П. связана также с осложнениями, из которых наибольшее значение имеет туберкулез органов дыхания (см.). Антракоз и антракосиликоз нередко осложняются легочным кровотечением (см.) в связи с эрозией кровеносных сосудов, пролежнями антракотических узлов в стенке бронха с развитием лимфобронхиальных и пищеводно-бронхиальных свищей (см. Бронхиальный свищ), аспирационной пневмонией (см.), медиастинитом (см.) и даже гангреной легкого (см.).
Первичный туберкулез
Значительно чаще диагностируется в детском и подростковом возрасте, однако в последние годы встречается и у взрослых. Болезнь может протекать в клинически выраженной и стертой формах, что зависит от многих причин: количества внедрившегося возбудителя, его болезнетворных свойств, состояния иммунной системы организма.
Для варианта с явными клиническими проявлениями характерно острое начало с высокой лихорадкой (38–39 оС) и умеренным нарушением общего состояния. Нередко отмечаются кашель, насморк, покраснение слизистой зева как проявления аллергической реакции, а также увеличение групп периферических лимфатических узлов. При стертых формах болезни температура тела нормальная или повышена незначительно, воспалительные явления верхних дыхательных путей не выражены, общее состояние практически не страдает.
Рентгенологически первичный туберкулез проявляется участком затемнения в пораженном легком, похожим на пневмонию, а также расширением корня легкого. Характерной особенностью, говорящей в пользу специфического процесса, является отсутствие быстрого положительного результата при назначении антибактериального лечения.
Диагностика
Обнаружить спаечные процессы без должного осмотра врача невозможно. Диагностика начинается с устных вопросов пациента об истории болезни, например, бронхита или пневмонии. Также обязательно спросить о наличии перенесенных ранее операций или травмах грудины. Затем врач пальпирует, то есть пальпирует грудную клетку, и осматривает пациента. Затем при необходимости назначается более подробная диагностика.
Самый распространенный метод диагностики легких — рентген грудной клетки. Однако, если врач подозревает, что у пациента есть спайки, пациента направляют на рентгенологическое обследование. На рентгеновском снимке синехии можно определить по мутным темным пятнам. Это похоже на затемнение тени и неподвижно на вдохе и выдохе.
Иногда обнаруживается деформация грудной клетки и диафрагмы. Чаще всего спайки обнаруживаются в нижней части легкого. Этот тип спаек называется плевродиафрагмальным, а тип спаек в верхней части — плевроапикальными.
Лечение спаек
Главным методом лечения спаечного процесса является лапароскопия. С помощью специальных микроманипуляторов производится адгезиолизис — рассечение и удаление спаек. Методы разделения спаек включают в себя лазеротерапию (рассечение спаек при помощи лазера), аквадиссекцию (рассечение спаек с помощью воды, подаваемой под давлением) и электрохирургию (рассечение спаек с помощью электроножа).
Для профилактики образования новых послеоперационных спаек во время лапароскопии могут использоваться следующие методы:
- введение в пространства между анатомическими структурами различных барьерных жидкостей (декстрана, повидина, минеральных масел и пр.);
- окутывание маточных труб и яичников специальными полимерными рассасывающимися пленками.
Кроме того, после проведения лапароскопии в последние годы получила все большее распространение контрольная диагностическая лапароскопия через несколько месяцев после первой лапароскопии.
Прогноз
Прогноз зависит от вида пневмокониоза и стадии пневмокониотического процесса, а также от осложнений, развившихся на фоне основного заболевания.
П., развивающиеся от вдыхания так наз. цитотоксической пыли, содержащей кварц, асбест и т. п., склонны к спонтанному прогрессированию даже при переходе на другую работу, не связанную с пылью. Известно также позднее развитие болезни, нередко спустя много лет после прекращения контакта с цитотоксической пылью, так наз. поздний силикоз, поздний асбестоз и т. д.
П., развивающиеся от вдыхания смешанной пыли,— П. электросварщиков и шлифовальщиков, текут более мягко, прогрессируют медленно, от стадии к стадии могут проходить десятки лет, процесс стабилизируется и придать ему неблагоприятное течение могут в основном осложнения. В этих случаях развитие хрон, бронхита, эмфиземы и других осложнений может явиться определяющим моментом для трудового и жизненного прогнозов. Медленно текущие, не прогрессирующие и не осложненные П. могут не влиять на продолжительность жизни. Наиболее доброкачественное течение свойственно П., причиной которых служит вдыхание рентгеноконтрастных пылей (сидероз, баритоз и др.); при них возможна регрессия патол, процесса с очищением легких от пыли.
Ход операции
Женщине может проводиться операция по удалению спаек в маточных трубах или рассечение сращений в области матки, яичников, прямой кишки. Перед началом вмешательства женщине дается эндотрахеальный общий наркоз.После того как пациентка уснула, делаются три надреза длиной до 2 см в зоне пупка и в области бикини. Через эти отверстия врач вводит инструменты для манипуляций с камерой и подачей воздуха, подсветкой. В просвет полости малого таза вводится инертный газ, чтобы приподнять переднюю брюшную стенку и сделать работу более комфортной. Хирург проводит осмотр полости, определяет наличие спаек, захватывает их инструментом под контролем видеокамеры и проводит рассечение с удалением. Поврежденные в ходе операции сосуды прижигают электрокоагулятором. После рассечения спаек приборы вынимают из проколов, на разрезы накладывают швы, обрабатывают и закрывают повязкой.
Механизм формирования
Спайки могут возникать везде, где есть соединительная ткань. Причина их появления, как правило, — воспалительный процесс, например, пневмония или плеврит. Острый бронхит, паразиты в легких, наличие саркомы, туберкулеза, а также курение, травмы и новообразования также способствуют развитию синехий.
Еще одним фактором, способствующим образованию наростов, является вдыхание вредных веществ, например, на химических предприятиях. Спайки образуются, когда в плевральных мембранах накапливается слишком много жидкости, что приводит к накоплению фибрина (нерастворимого волокнистого белка), который не исчезает во время выздоровления и образует трещину.
Признаки релаксации диафрагмы
По клиническому течению релаксации диафрагмы выделяют 4 формы:
- бессимптомную;
- со стертыми клиническими проявлениями;
- с выраженными клиническими симптомами;
- осложненную (заворот желудка, язва желудка, кровотечение и др.).
Выраженность симптомов релаксации диафрагмы весьма различна – от полного отсутствия симптомов заболевания до значительных функциональных расстройств пищеварительной, дыхательной, сердечно-сосудистой и других систем.
Симптомы зависят от выраженности смещения диафрагмы и органов брюшной и плевральной полостей, а также от стороны поражения: наиболее выраженной, как правило, бывает левосторонняя релаксация. При этом из брюшной полости высоко вверх поднимаются желудок, толстая кишка, селезенка, реже – тонкая кишка. Смещенный вверх желудок претерпевает те же изменения положения, что и при диафрагмальной грыже – его большая кривизна поворачивается кверху и прилежит к диафрагме.
Наиболее характерные симптомы
- приступы боли и слабости;
- потеря массы тела;
- одышка;
- кашель;
- ощущение сердцебиения.
В каждом отдельном случае на первый план выступает определенная группа симптомов со стороны тех органов, функция которых наиболее нарушена. В зависимости от этого выделяют три основных синдрома:
- дыхательный,
- сердечно-сосудистый;
- пищеварительный.
У детей выделяют особую кардиореспираторную форму релаксации.
Дыхательный синдром проявляется одышкой после незначительной физической нагрузки, изменения положения тела и, что особенно характерно, после приема пищи. Частым проявлением дыхательного синдрома является раздражающий сухой кашель, также возникающий после приема пищи или изменения положения тела. Дыхательный синдром обусловлен выключением половины диафрагмы из дыхания, давлением ее на нижние отделы легкого.
Сердечно-сосудистый синдром связан со смещением сердца и характеризуется тахикардией, аритмией, ощущением сердцебиения и ангинозными болями. Он обусловлен смещением и ротацией сердца вследствие высокого стояния купола диафрагмы.
При пищеварительном синдроме отмечается:
- дисфагия (в том числе и пародоксальная);
- боли в эпигастрии и подреберье;
- чувство тяжести после еды;
- частые отрыжки;
- икота;
- изжога;
- урчание в животе;
- тошнота и рвота;
- метеоризм и запоры,
- дисфагия.
Причиной указанных жалоб является выпадение динамической функции диафрагмы, перегиб абдоминального отдела пищевода, заворот желудка с растяжением его и нарушением кровообращения, что может провоцировать развитие эрозивного гастрита, венозного стаза и язв. Осложнениями могут быть рецидивирующие желудочно-кишечные кровотечения; в литературе имеются даже описания случаев гангрены желудка.
Тактика лечения спаечного процесса
При выявлении спаечного процесса тактика лечения будет зависеть от тяжести и степени выраженности. Если речь идет об остром спаечном процессе или интермиттирующей форме патологии, хирургическое вмешательство будет единственным эффективным способом решения проблемы. Обычно проводится диагностическая лапароскопия маточных труб, матки, яичников и одновременное удаление спаек. Этот метод очень эффективен и не требует длительной реабилитации, дает выраженный эффект.
При выраженных спайках в малом тазу проводится диагностическая лапароскопия с одновременным иссечением спаек, их удалением, которые были выявлены в ходе полного обследования органов малого таза. Сегодня наиболее эффективным методом устранения спаечной болезни считают адгезиолизис малого таза. Процедура малоинвазивна, эффективна и не требует длительного периода реабилитации.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование – осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
- При внутричерепной шванноме – МРТ или КТ головного мозга. КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом.
- МРТ или КТ позвоночника. Позволяет обнаружить опухоли, сдавливающие спинной мозг и спинномозговые нервные корешки.
- Аудиометрия. Это часть комплексной диагностики шванномы слухового нерва. Она дает возможность узнать степень потери слуха, причину его снижения.
- УЗИ или МРТ при расположении новообразования на периферических нервах. Первое обнаруживает утолщение неврилеммы. МРТ определяет точную локализацию опухоли, ее структуру и степень поражения нервного волокна.
- Электронейромиография. Таким способом оценивают проходимость по нерву электрических импульсов. Применяется почти при любом виде патологии и оценивает степень нарушения структуры нерва.
- Биопсия. Это прижизненный забор биоматериала с последующим цитологическим анализом. Определяет, злокачественная опухоль или доброкачественная.
Диагностика
ЭКГ. Инструментальные исследования дают возможность выявить нарушения функции внешнего дыхания, характерно значительное уменьшение ЖЕЛ. На электрокардиограмме у таких больных часто наблюдаются экстрасистолы, признаки замедления внутрижелудочковой проводимости и нарушения коронарного кровообращения.
Рентген. Рентгенологическое исследование является решающим в диагностике релаксации, при этом определяются следующие симптомы:
- стойкое повышение уровня расположения соответствующего купола диафрагмы до 2 – 5 ребра;
- в горизонтальном положении диафрагма и прилежащие к ней органы брюшной полости смещаются кверху;
- контур диафрагмы представляет собой ровную, непрерывную дугообразную линию.
Нередко выявляется ателектаз нижних отделов легкого и смещение средостения.
Релаксация диафрагмы рентген (левый купол)
КТ. Наиболее информативным методом исследования является компьютерная томография, дающая полную информацию о степени релаксации и характере изменений органов грудной и брюшной полостей. Во всех случаях релаксации, даже при небольшой ее выраженности, наблюдается ателектаз и воспалительные изменения базальных сегментов легкого. С внедрением компьютерной томографии практически отпала надобность в остальных традиционных методах дифференциальной диагностики.
Релаксация правого купола диафрагмы на КТ
Причины плеврального канцероматоза
Первичное поражение плевральных листков злокачественной опухолью — мезотелиомой — довольно нечастое заболевание, ежегодно выявляется у нескольких пациентов на миллион взрослых. Мужчины болеют в пять раз чаще, как правило, преимущественно долго работавшие с асбестом.
Чаще всего плевральные листки обсеменяют метастазы рака лёгкого и молочной железы.
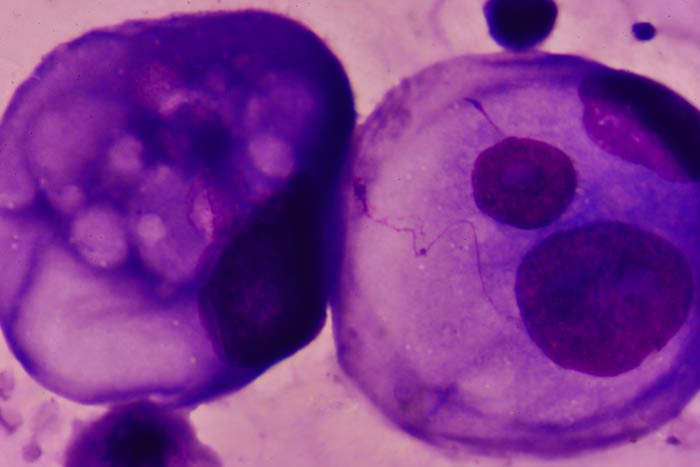
Опухолевые клетки в плевральной жидкости
При лимфопролиферативных опухолях — злокачественных лимфомах нередко выпот обусловлен не только опухолевым поражением плевральных листков, но и опухолевым перерождением лимфоузлов средостения, и представляет собой застоявшуюся и загустевшую лимфатическую жидкость — хилоторакс.
Много реже диагностируются метастазы злокачественных новообразований яичников, часто за метастатическое поражение принимается образование выпотного плеврита при выраженном раковом асците. В подобной клинической ситуации выпот в грудной полости не связан с плевральным канцероматозом, а обусловлен механическим нарушением оттока лимфы и полностью исчезает после удаления жидкости из брюшной полости.
Принципиально любой злокачественный процесс может осложниться метастатическим поражением плевральных листков, но далеко не во всех случаях начинается выработка избыточного количества жидкости, то есть плеврит при метастазах не обязателен. Точно также и выпот не всегда обусловлен опухолью, а может быть следствием функциональных нарушений.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции – это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию – направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Что такое спайки?
Органы брюшной полости и малого таза (матка, маточные трубы, яичники, мочевой пузырь, прямая кишка) снаружи покрыты тонкой блестящей оболочкой — брюшиной. Гладкость брюшины в сочетании с небольшим количеством жидкости в брюшной полости обеспечивает хорошую смещаемость петель кишечника, матки, маточных труб. Поэтому в норме работа кишечника не мешает захвату яйцеклетки маточной трубой, а рост матки во время беременности не препятствует нормальной работе кишечника и мочевого пузыря.
Воспаление брюшины — перитонит — очень опасное заболевание. И оно тем опаснее, чем большее пространство в брюшной полости или в малом тазу захватывает. Но в организме существует механизм, ограничивающий распространение перитонита, — образование спаек.
При развитии воспалительного процесса в малом тазу ткани в очаге воспаления становятся отечными, а поверхность брюшины покрывается клейким налетом, содержащим фибрин (белок, составляющий основу кровяного сгустка). Пленка фибрина на поверхности брюшины в очаге воспаления склеивает соседние поверхности друг с другом, в результате чего возникает механическое препятствие для распространения воспалительного процесса. После окончания острого воспалительного процесса в местах склеивания внутренних органов могут образовываться сращения в виде прозрачно-белесых пленок. Эти сращения и называются спайками. Функция спаек — защита организма от распространения гнойно-воспалительного процесса по брюшной полости.
Воспалительный процесс в брюшной полости не всегда приводит к образованию спаек. Если лечение спаек начато вовремя и проведено правильно, вероятность образования спаек уменьшается. Спайки образуются тогда, когда острый процесс переходит в хронический и процесс заживления растягивается по времени.
Спайки могут мешать нормальной работе внутренних органов. Нарушение подвижности петель кишечника может приводить к кишечной непроходимости. Спайки, затрагивающие маточные трубы, матку, яичники, нарушают попадание яйцеклетки в маточную трубу, передвижение сперматозоидов по маточной трубе, встречу сперматозоидов и яйцеклетки, продвижение зародыша после зачатия к месту прикрепления в полость матки. В гинекологии спайки могут быть причиной бесплодия и тазовых болей.
Туберкулома легких
Туберкулома представляет собой очаг распада, отграниченный от окружающих тканей плотной соединительнотканной капсулой. Образование является вариантом исхода различных форм туберкулеза легких: первичного, очагового, диссеминированного, но чаще – инфильтративного. Туберкуломы чаще встречаются в молодом возрасте и могут формироваться как на фоне применения антибактериальной терапии, так и без нее.
Характерной особенностью туберкулом является малосимптомное и бессимптомное течение. Доказательством этому служит частое выявление образований во время профилактических флюорографических исследований. Иногда туберкуломы проявляют себя нарушением общего состояния, незначительным повышением общей температуры, реже – кашлем, болью в грудной клетке.
Рентгенологически туберкулома выглядит как неоднородная тень с четко очерченными границами. Количество туберкулом, их размер и расположение зависят от формы тубпроцесса, явившегося их предшественником.
Диссеминированный туберкулез легких
Возбудитель попадает в легкие с током крови. Источником заражения могут быть существующие туберкулезные очаги в различных органах или процесс в лимфоузлах корня легкого. Ведущее место в механизме развития диссеминированного туберкулеза легких принадлежит реакция организма на туберкулезную палочку, в частности, ослаблению иммунитета и снижению защитных сил.
Процесс может протекать остро, подостро и хронически. Острые случаи встречаются у детей, реже у лиц пожилого возраста. Острый диссеминированный туберкулез легких в своем дебюте протекает по типу кишечной инфекции – с лихорадкой до 38оС, недомоганием, головной болью, расстройством стула. В дальнейшем температура тела нарастает до 39–40оС, появляются учащенное сердцебиение, сухой кашель, одышка.
У взрослых, как правило, наблюдается подострая форма заболевания. Ее симптомы ничем не отличаются от остро протекающего процесса, но нарастают постепенно и выражены слабее. Общее состояние нарушается незначительно.
Хронический диссеминированный туберкулез является наиболее часто встречающимся вариантом болезни. Он протекает со стертой клинической картиной и выявляется в большинстве случаев спустя много лет после перенесенного первичного процесса. Появление симптомов заболевания свидетельствует не о начале болезни, а об обострении уже имеющегося туберкулеза.
При диссеминированной форме множественные мелкие туберкулезные очаги располагаются в обоих легких. В начале болезни рентгенологические признаки могут отсутствовать. По прошествии недели изменяется сосудистый рисунок ткани легких, приобретая сетчатый вид, а далее появляются множественные очаговые тени. В зависимости от степени активности процесса, очаги могут сливаться, увеличиваясь в размерах, или уплотняться, переходя в фиброз.
Фиброзно-кавернозная форма
Формируется годами и является конечной стадией всех очаговых процессов в легких в случае их дальнейшего продолжения. Причинами возникновения данной формы являются неполноценное лечение или полное его отсутствие.
Ведущим симптомом у лиц с фиброзно-кавернозным туберкулезом является кашель с отделяемым различного характера. В некоторых случаях за счет спазма бронхиальных мышц отмечается приступообразный кашель, интенсивность которого более высокая в утренние часы. В фазе обострения количество мокроты увеличивается, при стихании воспалительных явлений – уменьшается, может наблюдаться кровохарканье. У больных в большей или меньшей степени выражена одышка.
В печени, сердце, почках за счет длительной хронической интоксикации развиваются дистрофические изменения. Кроме этого, нарушается обмен веществ и функции эндокринных органов.
Рентгенография позволяет увидеть одну или несколько каверн с плотными стенками и участками фиброза, а также признаки обсеменения легочной ткани.
Что видит врач при лапароскопии
С помощью визуального осмотра видеокамерой врач может:
- обнаружить наличие жидкости в брюшной полости и выяснить причину ее скопления,
- исследовать дефекты стенок полых органов,
- обнаружить опухоли даже самых малых размеров на начальной стадии формирования,
- выяснить причину непроходимости маточных труб, бесплодия,
- обнаружить разрыв, перекручивание кисты яичника и другие острые состояния, требующие экстренного вмешательства,
- исследовать воспалительные процессы в области малого таза, брюшной полости, дифференцировать их от опухолевых заболеваний.
Возможности визуального исследования в ряде случаев существенно превосходят возможности УЗИ и других аппаратных методов диагностики (КТ, МРТ).