Как лечить плоскостопие
Содержание:
Оперативное лечение гипермобильной плосковальгусной стопы.

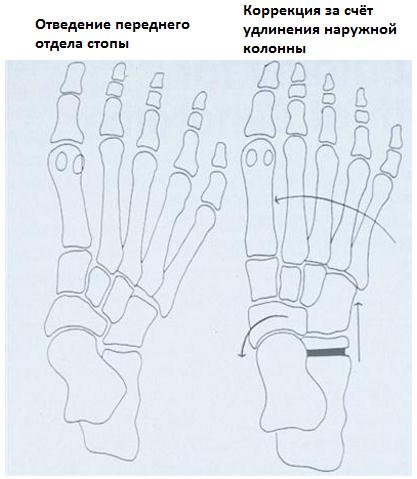
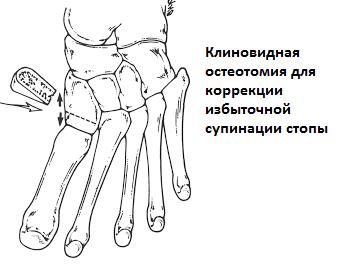
Ригидное плоскостопие у детей.
Встречается значительно реже эластичной деформации. Причиной плоскостопия в данном случае является врождённая аномалия развития, приводящая к сращению между собой пяточной, таранной и ладьевидной костей. Наиболее часто встречается пяточно-ладьевидный синостоз, более редко встречается таранно-пяточный. Встречаются и более редкие формы с множественными синостозами.
Частота встречаемости 1-6% популяции. Большинство из них протекают бессимптомно и не требуют лечения. Симптомные синостозы проявляются ближе к скелетной зрелости, что связано с их обызвествлением, переходом из синхондроза в синостоз. Пяточно – ладьевидный синостоз начинает проявляться в возрасте 8-12 лет, таранно-пяточный в 12-15 лет.
Синостозы приводят к нарушению нормальной биомеханики стопы за счёт выключения подтаранного сустава, что приводит дисфункции связочного аппарата, уплощению свода, вальгусному положению заднего отдела стопы, спастичности малоберцовых мышц.
Диагностика ригидного плоскостопия у детей.
В возрасте 8-15 лет появляются боли в стопе и голени, усиливающиеся при физической нагрузке. Часто проявляется постоянными подворачиваниями стоп с повреждением связочного аппарата.
При осмотре определяется плоскостопие в положении покоя, не меняющееся с осевой нагрузкой.

Вальгусное положение пяточной кости и отведение переднего отдела стопы также не устраняются в положении покоя. При оценке амплитуды движений определяется выраженное ограничение внутренней ротации стопы, тыльного сгибания стопы. Свод стопы не восстанавливается в положении на мысках.
Для диагностики используются прямая, боковая, косая (45°) проекции, иногда используются проекции Harris. При этом обнаруживаются синхондрозы, синостозы и другие характерные изменения, такие как формирование крупного остеофита по тыльной поверхности таранной кости.
В случаях когда рентгенологическая картина неоднозначна и с целью предоперационного планирования рекомендовано выполнение КТ стопы.
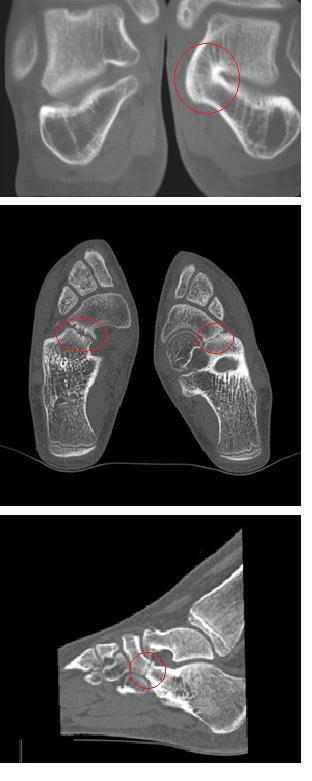
Большинство случаев протекает бессимптомно и не требует лечения. В случае обращения на ранней стадии появления симптомов рекомендуется период иммобилизации (6-8 недель) в гипсовой повязке или жёстком ортезе.
При неэффективности консервативного лечения показано оперативное вмешательство.
Хирургическое лечение заключается в иссечении синостоза с интерпозицией в его область жировой ткани или сухожилия короткого разгибателя пальцев.
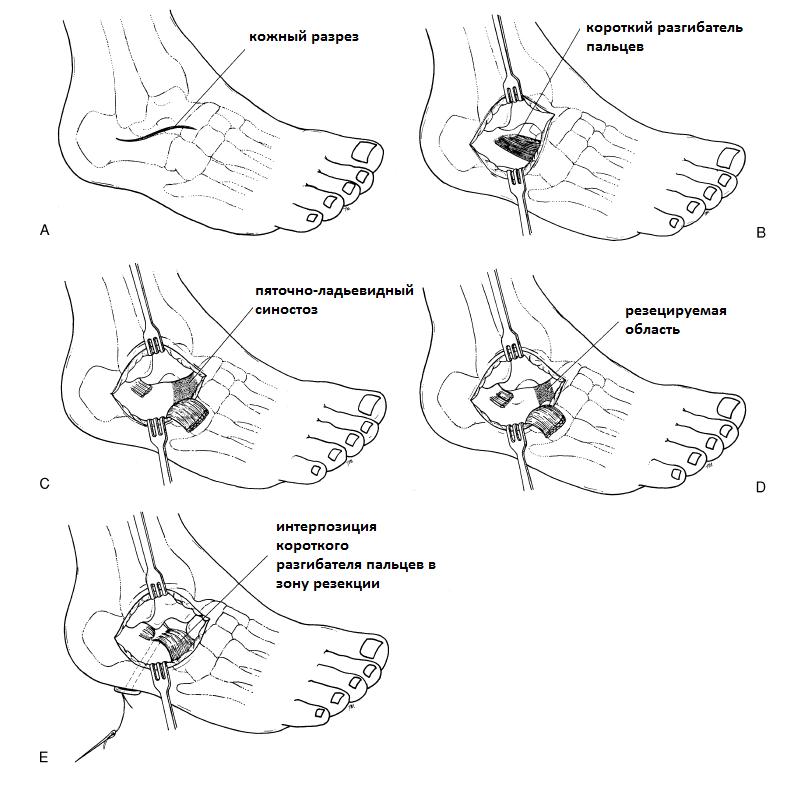
В случае выраженной вальгусной деформации рекомендовано выполнение артроэреза. Данные вмешательства эфективны в 80% случаев. После операции следует 3-недельный период иммобилизации в короткой гипсовой повязке.
В оставшихся 20% случаев боли сохраняются и могут потребовать выполнения тройного артродеза (таранно-пяточно-ладьевидного).
Базовый комплекс рекомендованных упражнений
Гимнастика при вальгусной деформации направлена в первую очередь на укрепление мышечных групп стопы. Для маленьких пациентов особенно рекомендуются следующие несложные, но при этом очень эффективные упражнения:
- Хождение поочередно то на пятках, то на носочках (особенно эффективно при деформации большого пальца стопы).
- Начертите мелом ровную линию и предложите ребенку несколько раз пройти по ней (для ребят постарше можно использовать и «воображаемую линию).
- Сгибание и разгибание пальцев.
- Приседания.
- Наклоны к ступне. При этом нога маленького пациента должна быть максимально ровной.
- Хождение на наружном ребре стопы. При этом ступня должна быть немного вывернута.
- Поглаживание одной ногой поверхности другой ноги.
Представленные выше упражнения составляют базовый, элементарный комплекс, который следует выполнять ежедневно, уделяя каждому упражнения по 1,5-2 минуты. Такая гимнастика может применяться не только в лечебных, но и в профилактических целях (в частности, для предупреждения развития плоскостопия).
Дополнительные упражнения
Следующий комплекс гимнастических упражнений при вальгусной деформации стоп несколько сложнее, однако при помощи родителей их осилит даже самый маленький пациент:
- Попросите ребенка сесть, скрестив ноги. Возьмите его за руки. Далее малыш должен, не спеша, подниматься и опускаться на пол. После нескольких заходов нужно будет повторить упражнение, при этом сменив ногу, лежащую снизу.
- Предложите малышу прилечь на спину и упереться руками в пол. Между стоп ребенка вложите небольшой мячик и попросите его кидать вам игрушку при помощи ног. Как правило, детям такая игра очень нравится.
- Положите на пол носовой платок и попросите ребенка собрать его при помощи одних лишь ножных пальчиков.
- Предложите ребенку прилечь на спину, а ногами выполнять движения, как при езде на велосипеде. Необходимо количество повторов — от 10 и до 15.
- Попросите маленького пациента изобразить «веер», максимально широко разведя для этого пальчики ног. Упражнение рекомендуется повторить около 10 раз.
- Усадите ребенка на стул, под ноги ему положите небольшой резиновый мячик и попросите малыша покатать игрушку ступней. Оптимальная продолжительность упражнения составляет 5 минут.
- Предложите ребенку поиграть в ладушки, но только хлопать при этом не ладошками, а ступнями.
- Посадить ребенка и попросить его свести стопы вместе. Повторять от 10 до 15 раз.
- Положить на пол широкую палку и попросить ребенка поприседать, стоя на этой палке. Рекомендованная продолжительность этого упражнения — от 3 до 5 минут.
- Попросите ребенка лечь на спину, вытянуть ноги вперед и поочередно сгибать их в области голеностопного сустава. Сделать нужно по 10 повторов каждой ногой.
Этот комплекс упражнений специалисты рекомендуют выполнять два раза на протяжении суток, причем для достижения максимального терапевтического эффекта желательно сделать маленькому пациенту массаж стоп.
Лечение
Профилактика
Наследственную предрасположенность (например, общую слабость связочного аппарата) нельзя модифицировать, но можно скорректировать другие факторы. Например, ношение удобной обуви (она не должна быть тесной или иметь высокий каблук) способно предотвратить возникновение hallux valgus (уровень доказательности: 2В).
Неоперативное лечение
При плоскостопии необходимо сделать индивидуальные стельки. Тяжёлая степень плоскостопия может приводить повторному формированию hallux valgus после проведённой операции. Контрактура ахиллова сухожилия требует растяжения и даже удлинения (уровень доказательности: 4)
Эти мероприятия должны осуществляться на ранней стадии, пока такие вещи как контрактура мягких тканей и повреждение поверхностей сустава не стали необратимыми (уровень доказательности: 5).
Оперативное лечение
Если неоперативное лечение не помогло, необходимо рассмотреть вопрос о хирургическом лечении (уровень доказательности: 4). Перед выполнением операции необходимо определить степень тяжести hallux valgus. Для этого следует выполнить рентгенографию стоп в положении стоя.
Существует несколько оперативных подходов, которые могут применяться в зависимости от степени тяжести заболевания:
— операция по Остину/Шеврону.
— операция по Ревердену.
— SCARF остеотомия.
— закрытая клиновидная остеотомия.
— лапидус артродез.
— AKIN остеотомия.
— артродез первого плюсне-фалангового сустава.
Лечение после операции
Сразу после операции (вне зависимости от типа операции) пациент должен в течение двух месяцев носить специальную обувь и использовать компрессионные изделия. Длительное наблюдение за пациентами, которым была осуществлена остеотомия по Шеврону, позволяет сделать вывод о благоприятном исходе заболевания как у лиц молодого возраста, так и у людей старше 50 лет, после проведения такого вмешательства.
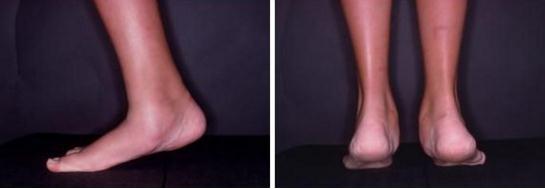
Что происходит при Халюс вальгус
Вальгусная деформация – не только эстетический дефект, который доставляет женщинам массу неудобств из-за ограничений в выборе обуви (у женского пола болезнь встречается гораздо чаще, чем у мужчин). Происходят изменения всего костно-мышечного аппарата стопы, которые постепенно прогрессируют и через некоторое время переходят в необратимую стадию. Что при этом происходит со стопой?
- Распластывание стопы, изменение анатомической формы, уменьшение изгиба.
- Смещение I-ой плюсневой кости и увеличение угла между нею и II-ой плюсневой косточкой.
- Отклонение большого пальца под углом к I-ой плюсневой кости, головка которой приобретает форму выпирающей шишки (поэтому Халюс вальгус часто называют шишками или косточками на ногах).
- Подвывих плюсне-фалангового сочленения, который приводит к ротации сесамовидных косточек.
- Нарушение показателей биомеханики: снижение показателей двигательной и опорной функции.
- Изменения костной, хрящевой ткани и всего сустава. Страдает, прежде всего, область головки I-ой плюсневой кости: ткани становятся более чувствительными, воспаляются и болят кости, может развиваться бурсит, разрушается хрящ. Сужается просвет суставной щели, развивается очаговый кистоз с локальным остеопорозом.
Правила питания при вальгусе
Чтобы лечение вальгуса было эффективнее, важно уменьшить нагрузку на стопы. Для этого следует выбирать специальную ортопедическую обувь или обувь на невысоком каблуке (до 4-х см)
Пациентам с выраженным ожирением следует избавиться от лишнего веса. Наиболее простой способ привести массу тела в норму – соблюдение диеты.
На время похудения следует исключить:
- Высококалорийную пищу с высоким содержанием углеводов.
- Соленые и насыщенные специями продукты, которые провоцируют отечность.
- Жирные сорта мяса и животные жиры.
- Блюда из грибов и морепродуктов.
- Крепкий чай и кофе, шоколад.
Ежедневный рацион должен включать нежирное мясо, яйца, разнообразные овощи и фрукты, орехи и семена, свежую листовую зелень, кисломолочные продукты, каши, цельнозерновую пасту, зеленый чай, цикорий.
Лечение плосковальгусной деформации стопы
Степень вальгусной деформации стопы устанавливает врач-ортопед. В зависимости от этого и ряда других факторов назначается комплексное лечение патологии стопы, в том числе и лечебный массаж. Классический курс массажных процедур рассчитан на 2 недели.
Массаж при вальгусной патологии стопы расслабляет мышцы, растягивает и укрепляет связки, регулирует тонус мышц голени и ступни, улучшая кровообращение в тканях.
Лечебный массаж детям при легкой степени заболевания необходимо проводить курсами по 12 процедур, в более тяжелых случаях деформации курс может длиться до 20 процедур. Перерывы между курсами могут быть от двух до четырех недель. То есть за год проводится не меньше 4 курсов лечебного массажа.
Для взрослых курс массажа назначается индивидуально, возможно проведение в домашних условиях. Лечение массажем очень эффективно на первой, начальной, стадии заболевания как у детей, так и у взрослых. Единственным противопоказанием к процедуре считается варикозное расширение вен нижних конечностей, которое, как правило, встречается у взрослых.
О пользе ходьбы для здоровья
Спортивная ходьба — важный момент в борьбе с вальгусной деформацией стоп у детей. Причем ходить малышам рекомендуется по рельефным, неровным поверхностям. Для этих целей родителям маленьких пациентов нужно будет приобрести специальный ортопедический коврик. Но можно справиться с задачей и своими силами, просто нашив на ткань крупные пуговицы.
В летнее время старайтесь, чтобы малыш как можно больше ходил босиком по траве, песочку или гальке. Если вы отдыхаете на море, то насобирайте как можно больше камушков, они пригодятся для того, чтобы делать ребенку теплые ножные ванночки с эффектом дополнительной стимуляции.
Зимой можно просто рассыпать по полу квартиры горох или крупу и предложить малышу побегать по ним. Все это поспособствует максимальному укреплению мышечных групп стопы, повышает чувствительность ступней, кроме того, эффективность лечебной физкультуры поможет значительно ускорить процесс выздоровления.
Особенностистелек для детей при вальгусе
Основным отличием вкладышей для коррекции является необходимость постоянной замены по мере роста ноги ребенка. Изменения вносятся раз в несколько месяцев. По ГОСТу материал стельки должен быть натуральным и дышащим.
Какими должны быть стельки для малыша:
- Быть точно подобраны в соответствии с размером обуви. Нельзяприобретать изделие «на вырост».
- Задник выполнен с выемкой, глубину которой определяет ортопед.
- Супинатор строго располагается под внутренним сводом.
- В носке должны быть металлические подушечки, которые корректируютпоперечный свод.

Правильныйподбор стельки проводят только после проведения рентгенографии.
Какработают
Конструкциявкладыша позволяет удерживать ногу в правильном физиологическом положении. Такойсвоеобразный корсет возвращает в норму суставы, благодаря эластичной хрящевойткани у детей. Наилучший результат от коррекции происходит в возрасте до 7 лет.
Клиническая картина
При этой деформации медиальная поверхность начинает выступать, поскольку дистальный конец плюсневой кости смещается медиально, а проксимальная фаланга отклоняется латерально. Первый плюсне-фаланговый сустав вывихивается, что приводит к латеральному отклонению большого пальца, медиальному смещению и костному разрастанию дистального конца первой плюсневой кости.
Механизм формирования вальгусной деформации большого пальца стопы начинается с растяжения мышцы отводящей большой палец (например, в результате ношения тесной обуви). Это основная причина почему проксимальная фаланга начинает смещаться латерально. Во время ходьбы передний отдел стопы подвергается избыточной пронации, что приводит к избыточной нагрузке на медиальную коллатеральную связку и капсулу первого плюсне-фалангового сустава. Поскольку первый плюсне-фаланговый сустав состоит из нескольких костей, связок, сесамовидных костей и близлежащих мышц, одни структуры могут влиять на другие структуры по мере их перемещения или растяжения. Вот почему, когда смещение проксимальной фаланги становится критичным, первая плюсневая кость уходит в варусную позицию. Таким образом большой палец занимает вальгусную позицию. Капсула становится слабой, а мышца отводящая большой палец начинает функционировать как сгибатель большого пальца. Со временем ситуация ухудшается, поскольку вектор воздействия других мышц также меняется.
Ношение обуви при деформации большого пальца стопы сопровождается повышенным трением. Со временем возникает повреждение медиальной коллатеральной связки первого плюсне-фалангового сустава, что может привести к воспалению и последующей кальцификации сустава, что только усилит боль. На начальной стадии это сопровождается болезненностью во время ношения обуви. Кожа вокруг сустава становится твёрдой, горячей и красной. В последующем, у пациента могут появиться другие признаки остеоартрита. Постепенно процесс распространяется латерально, и боль становится интенсивнее.
Наиболее распространённой проблемой у людей, имеющих hallux valgus (до операции), является одно или несколько нарушений паттерна ходьбы. Так происходит из-за деформации первого плюсне-фалангового сустава. Дисфункции могут быть следующими:
— Нарушение фазы середины опоры и отрыва носка. Поскольку вес тела смещается на переднюю часть стопы, стоящей на земле, пациент будет стараться сместить центр тяжести на латеральный край стопы. Это будет приводить к латеральному и заднему смещению веса тела.
— Пациенты также имеют пронационную деформацию.
— Пациент не в состоянии супинирвать свою стопу, что будет приводить к смещению центра тяжести на латеральный край стопы и позднему подьему пятки в цикле ходьбы.
— Время опоры снизится.
Во время тестирования вы сможете найти следующее:
— медиальное отклонение плюсне-фаланоговго сустава;
— припухлость первого плюсне-фалангового сустава;
— укорочение, короткой мышцы сгибающей большой палец;
— болезненность при движении и пальпации 1-го плюсне-фалангового сустава;
— слабость мышцы отводящей большой палец;
— боль (основной симптом).
Причины заболевания
Плосковальгусная деформация часто затрагивает женщин, которые предпочитают носить обувь на высоком каблуке или с зауженным носом. Болезнь часто диагностируют у спортсменов, парикмахеров и людей других профессий, связанных с длительным стоянием. К факторам риска развития патологии у взрослых относятся:
- рассеянный склероз;
- псориатическая артропатия;
- ревматоидный артрит;
- остеохондроз;
- артроз;
- синдром Шарота;
- травмы конечностей;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- наследственную предрасположенность;
- остеопороз;
- состояния, характеризующиеся возрастающей нагрузкой на ноги – ожирение, беременность, послеродовой период до года.
Если у взрослых плосковальгусные стопы появляются с течением жизни, то у детей патология может появиться еще до рождения. С чем это связано, врачи точно установить не могут, но считают, что вызывать деформацию могут: неправильное питание беременной женщины, гестоз, нехватка витаминов. У детей 3-5 лет плосковальгусная стопа появляется из-за:
- Локализации на подошве стопы слабых мышечных связок, на фоне чего развивается гипермобильность суставов.
- Плохая активность мышцы-инвертора и доминирование латеральной (это мышца-сгибатель).
- Наследственности.
- Ношения неправильной, слишком мягкой или твердой, детской обуви.
- Инфекций, вирусных или бактериальных заболеваний.
- Рахита, ДЦП (детский церебральный паралич) – заболеваний, которые действуют разрушительно на кости, делая их уязвимыми к травмам, переломам, надколам.
- Нарушений кровоснабжения мягких тканей.
- Дисплазии соединительных тканей на фоне интенсивного роста.
- Осложнений полиомиелита, полинейропатии.
- Нарушение фосфорно-кальциевого обмена, нехватка витаминов.
- Нарушений функционирования эндокринной системы – избыточного веса или дефицита массы тела, сахарного диабета.
Чем опасна вальгусная деформация стоп для ребенка?
Проблема вальгусной деформации при отсутствии коррекции и лечения стопы может привести к разным проблемам со стороны всего опорно-двигательного аппарата.
Если говорить об осложнениях касающихся стоп, то вальгус способствует развитию следующих отклонений:
- искривление пальцев ног;
- неврома;
- постоянные мозоли и натоптыши на подошвенной и боковой поверхности стопы;
- формирование пяточной шпоры;
- врастание ногтей;
- воспаление ахилового сухожилия;
- отвисание стопы;
- развитие косолапости.
Далее возможны осложнения дегенеративные и воспалительные процессы в области коленных, тазобедренных суставов, воспаление коленных менисков, синовиальных сумок, диспропорциональное развитие мышц нижних конечностей. Воспалительные процессы в суставах будут сопровождаться покраснением, отечностью, боль, усиливающимися при определенных движениях. Также вальгус негативно сказывается на позвоночнике, вызывает искривление осанки, перекос, смещение межпозвоночных дисков.
При вальгусной деформации ребенка могут часто беспокоить болезненные ощущения в стопах, коленях, бедрах. Особенно выраженными они становятся после длительной двигательной активности или нагрузки. При тяжелой степени деформации боли могут доходить до спины.
Анатомия стопы
Рассказ об анатомии стопы следует начать с голеностопного сустава. Голеностопный сустав образуют две берцовые кости голени и таранная кость стопы. Кости удерживаются вместе многочисленными прочными связками, которые обеспечивают голеностопному суставу необходимую подвижность и значительную стабильность. В голеностопном суставе осуществляются движения, без которых была бы невозможна нормальная ходьба, бег и прыжки.
Стопу можно разделить на три отдела: задний, средний и передний. Задний отдел стопы образуют пяточная и таранная кость, которые вместе образуют подтаранный сустав. Патология подтаранного сустава один из факторов развития плоскостопия.
Средний отдел стопы составляют пять костей: ладьевидная, кубовидная и три клиновидных. Уникальность костей среднего отдела стопы заключается в том, что при определенных условиях под воздействием мышц, связок голени и стопы, суставы между этими костями блокируются, в результате чего на стопе формируют достаточно жесткий продольный свод. Дисфункция некоторых мышц и сухожилий голени или изменения анатомии костей среднего отдела стопы нарушает процесс формирования продольного свода стопы при ходьбе, что является пусковым крючком развития плоскостопия.
Передний отдел стопы образован плюсневыми костями, а также фалангами пальцев.
Стопа в норме способна изменять свою жесткость в процессе ходьбы. Это возможно благодаря ее сложной арочной сводчатой конструкции.
Как отмечалось ранее, в анатомии стопы врачи выделяют продольный и поперечный своды.
Поперечный свод по форме напоминает дугу или арку, которую образуют плюсневые кости. Точки опоры при ходьбе в этом своде приходятся на головки первой и пятой плюсневой кости.
Пяточная, таранная, ладьевидная, клиновидная и первая плюсневая кость также формируют арку или свод, который называется продольным. Продольный свод, как и поперечный, по форме напоминает дугу между двумя точками опоры. Точками опоры поперечного свода стопы являются пяточный бугор, и головка первой плюсневой кости.
К наиболее крупным и важным анатомическим образования стопы также можно отнести ахиллово сухожилие. Ахиллово сухожилие соединяет икроножную мышцу голени и пяточную кость. Свое название сухожилие получило в честь древнегреческого героя Ахилла. Без этого сухожилия мы бы не могли стоять на носках или передвигаться, не хромая.
Еще одной важной анатомической структурой, без которой невозможно поддержание продольного свода стопы является сухожилие задней большеберцовой мышцы. Сухожилие задней большеберцовой мышцы прикрепляется к ладьевидной кости стопы и передает на нее усилие одноименной мышцы
Ладьевидная кость при этом занимает такое положение, при котором стопа имеет возможность формировать жесткий свод и тем самым выполнять свою рессорную функцию. Повреждение или дегенерация сухожилия задней большеберцовой мышцы это крайне серьезная проблема, которая неминуемо приводит к уплощению или коллапсу продольного свода стопы и развитию плоской, распластанной стопы.
Кроме мышц и сухожилий основополагающую роль в поддержании продольного свода стопы занимают связки вокруг таранно-ладьевидного сустава.
Таранно-пяточная связка или спринг лигамент в комплексе с сухожилием задней большеберцовой мышцы и плантарной фасцией способствуют формированию и поддержке продольного свода стопы при ходьбе. Растяжение и разрыв связочного аппарата таранно-ладьевидного сустава и ладьевидно-пяточной связки (спринг лигамент) приводит к избыточному смещению костей стопы друг относительно друга под нагрузкой, и клинически проявляются в виде уплощения свода и деформации стопы, боли в суставах стопы и голеностопа, а также в болезненном напряжении мышц голени.
Уникальность стопы заключается в том, что отдельные анатомические образования, такие как кости, связки, сухожилия и мышцы, работают совместно, как единый механизм, позволяющий нам свободного передвигаться в пространстве, не испытывая болезненные ощущения.
Причины вальгуса
Женщины страдают вальгусной деформацией в девять раз чаще мужчин. Традиционно это связывают с ношением ими модной, но совершенно неподходящей, неудобной и вредной для здоровья стопы обуви – на высоком каблуке, с зауженными или чересчур короткими носками. Однако повышенная и нерациональная нагрузка является далеко не единственной причиной вальгуса.
Наиболее существенным внутренним фактором развития вальгуса служат эндокринные нарушения, которым женщины также подвержены в большей степени, чем мужчины. Такие нарушения могут возникнуть на фоне нервных стрессов или же быть связаны с возрастом (половое созревание, беременность, грудное вскармливание, климакс). В частности, изменение гормонального фона может стать причиной остеопороза, разрыхления и слабости костных и соединительных тканей, что приводит к нарушению биомеханики стопы и развитию вальгусного искривления.
На ранней стадии вальгус проявляется болями при долгой ходьбе, быстрой утомляемостью ног, покраснением и отеком в области первого плюснефалангового сустава, выпиранием сустава. По мере развития заболевания размеры выпирания увеличиваются, большой палец все больше отклоняется внутрь, провоцируя деформацию остальных пальцев стопы, боль и воспаление усиливаются, что значительно снижает качество жизни. На фоне прогрессирующей вальгусной деформации развиваются такие заболевания как артроз, артрит и бурсит сустава, связанные с нерациональной нагрузкой и быстрым изнашиванием суставных тканей.
На поздних стадиях заболевания единственным эффективным средством лечения оказывается оперативное вмешательство. Тем не менее, операции при вальгусе можно избежать. Это позволяют сделать методы тибетской медицины, которые в комплексе с ударно-волновой терапией не только значительно облегчают симптомы и повышают качество жизни, но и останавливают развитие вальгуса, предупреждая дальнейшее увеличение деформации.
Вальгусная деформация стопы традиционно считается женским заболеванием. И действительно, по статистике женщины подвержены вальгусу в десять раз больше мужчин. Главной причиной косточки считается ношение не физиологичной обуви и слабость связочного аппарата, которая обычно прогрессирует с возрастом. Поэтому вальгус в наибольшей степени проявляется в среднем и старшем возрасте (после 40 лет). Однако это вовсе не значит, что вальгусная деформация не может возникнуть в молодом возрасте. Более того, существует такое явление как вальгус у детей.
Одна из наиболее частых причин, по которой возникает вальгус у детей – раннее приучение ребенка к хождению. Родители зачастую пытаются ускорить становление своих детей на ноги, забывая, что их связочный аппарат еще слаб, и чрезмерные нагрузки могут вызвать деформацию стопы.
Другая распространенная причина – неправильная обувь, которая не фиксирует стопу или оказывает нездоровые нагрузки. В этом случае врачи-ортопеды рекомендуют родителям не экономить и не покупать дешевую обувь для детей.
Быстро растущий организм ребенка делает его опорно-двигательный аппарат особенно уязвимым к любым нерациональным нагрузкам. Это может проявиться искривлением позвоночника (сколиозом) или вальгусом стопы.
Как и в случае других возрастных проблем, родители нередко утешают себя тем, что вальгус со временем пройдет сам собой. Но как правило, этого не происходит. Более того, вальгусная деформация стопы приводит к неправильной нагрузке на позвоночник, что влечет за собой новые проблемы. Поэтому лечение вальгуса необходимо.
С другой стороны, благодаря высокой восприимчивости организма ребенка, лечение вальгусной деформации ступни в детском возрасте представляет меньшую проблему, нежели в среднем или старшем возрасте. Детский организм благодарно отзывается на лечение, но при одном условии – лечение вальгуса должно быть правильным. Это значит, что не следует пытаться решить проблему самостоятельно. Лучше обратиться в клинику, где для ребенка составят индивидуальную комплексную программу лечения, включая массаж и методы физиотерапии.
В клинике «ИТВМ» лечение вальгуса проводится как во взрослом, пожилом, так и в детском возрасте.
Одним из самых эффективных методов комплексного лечения вальгусной деформации стопы является ударно-волновая терапия. По характеру воздействия эта процедура относится к физиотерапии. Фактически это тот же вибрационный массаж, но который действует внутри – непосредственно в месте деформации стопы.
Помимо терапевтического эффекта УВТ оказывает укрепляющее воздействие на связочный аппарат, способствуя его правильному развитию.
Степень патологии
Плосковальгусные стопы имеют несколько степеней деформации, которые классифицируются по градусу отклонения свода от нормы. Благоприятный прогноз на лечение врачи дают при диагностировании первой и второй степени, третья и четвертая требуют более длительной терапии. Классификация уровня деформации:
- Первая степень – угол отклонения до 15 градусов. Нарушения легко устраняются с помощью консервативного лечения.
- Вторая степень – наклон не больше 20 градусов. Состояние успешно лечится с помощью методик ЛФК (лечебной физкультуры), массажа, физиотерапевтических процедур.
- Третья степень – угол отклонения до 30 градусов. Для устранения патологии используют лекарственные препараты, физиопроцедуры, массаж. Лечение длительное.
- Четвертая степень – угол отклонений больше 30 градусов. Деформацию устраняют хирургическим путем.
Заключение
Данная техника операции является методом выбора при наличии одновременного РПКС и деформации в проксимальной части голени как вальгусной, так и варусной. Различие в техниках будет только в том, что при вальгусной деформации мы проводим закрытоугольную С-образную остеотомию и деторсионную коррекцию голени внутрь (при наличии наружной торсии), а при варусной деформации – открытоугольную остеотомию и деторсионную коррекцию наружу (при наличии внутренней торсии).
Технику TPLO можно также применять для одновременной коррекции РПКС и вывиха коленной чашечки (медиального или латерального) путем смещения проксимального отломка13,10. Также возможно выполнение TPLO с одномоментной коррекцией всех вышеназванных деформаций (вальгус, варус голени, вывихи коленных чашечек). Существует даже превентивная TPLO – выравнивание плато голени проводят до 10°. Преимущество в том, что мы получаем очень стабильный и функциональный остеосинтез с одномоментной коррекцией многих деформаций.
Таким образом, можно сказать, что операция TPLO является в своем роде уникальной благодаря тому, что ее можно комбинировать с другими техниками коррекции кости.
Литература