Вредно ли делать рентген?
Содержание:
Степени вовлечения паренхимы легкого
По количеству участков уплотнения легочной ткани (например, по «матовым стеклам», но не только) определяют процент вовлечения паренхимы. На КТ-изображениях инфильтраты и признаки пневмофиброза визуализируются сравнительно более светлым цветом, поскольку более плотная по текстуре ткань с избытками жидкости и клеточными компонентами хуже пропускает рентгеновские лучи.
- Вовлечение паренхимы легких от 0 до
- Вовлечение паренхимы легких > 5% –
- Вовлечение паренхимы легких > 25% –
- Вовлечение паренхимы легких > 50% –
- Вовлечение паренхимы легких > 75% – тяжелая степень пневмонии (КТ-4).
Прецизионная оценка дыхательного органа при коронавирусе на КТ позволяет увидеть все возможные осложнения даже при небольшом проценте поражения, а при значительном — позволяет своевременно понять, когда пациенту необходима госпитализация в медицинское учреждение.
Виды флюорографии. Отличия от других методов
Рентгеновская технологии визуализации внутренней структуры организма построена на том, что ткани, в зависимости от плотности, с разной интенсивностью поглощают лучи. Поэтому на «картинке» (негативе) самые плотные области должны быть белыми, пустое пространство – черным, а органы и мягкие ткани – серыми различных оттенков. Вопрос лишь в том, как эту картинку зафиксировать.
Флюорография (ФЛГ) – это метод диагностики, при котором рентгеновское изображение получают на специальном светящемся экране, а после просто фотографируют на пленку (обычно небольшого размера) или цифровым способом. Чаще всего ФЛГ применяют для выявления патологии лёгких.
Классический «рентген» (т.е. рентгенография) подразумевает фиксацию результата сразу на пленку, в отношении 1:1. Правда, существует и современный, «цифровой» вариант этого исследования – с помощью CR-оцифровщика с настраиваемыми параметрами визуализации. Отметим, что чувствительность рентгеновской пленки выше, чем флуоресцентного экрана, поэтому пациент на рентгене облучается немного меньше, чем во время флюорографии (см. таблицу).
Табл.1. Примерные дозы облучения при рентгенологических исследованиях лёгких (мЗв = миллизиверт)
| Флюорография пленочная | Флюорография цифровая | Рентгенография пленочная | Рентгенография цифровая | Рентгеноскопия | Компьютерная томография |
| 0,6 мЗв | 0,05-0,06 мЗв | 0,3 мЗв | 0,03 мЗв | зависит от длительности | 11 мЗв |
Рентгеноскопия – это просто «рентгеновское кино», просмотр изображения в реальном времени. Массово это исследование давно не применяют, так как из-за непрерывного облучения пациент получает слишком большую дозу.
Компьютерная томография (КТ) – метод современный, очень информативный, но небезвредный и дорогостоящий. Он заключается в одновременной обработке множества «послойных» рентгеновских изображений: для получения объемной картины они просто «надеваются» на каркас с помощью специального ПО.
Табл.2. Допустимые и естественные средние (за год на 1 человека) дозы облучения
| допустимая за год от мед. обследований | средняя от мед. обследований | от естественных источников (среднемировая) | |
| (по цивилизованным странам) | (среднемировая) | ||
| 1 мЗв | 1,2 мЗв | 0,4 мЗв | 2,4 мЗв |
Теперь поговорим об особенностях двух видов флюорографии.
Пленочная ФЛГ – хоть и дешевый, но, к сожалению, недостаточно надежный метод: около 15% проявленных пленок четкой картинки не показывают
Принимая во внимание еще и двукратное (по сравнению с рентгеном) облучение, ВОЗ не рекомендует эту технологию к использованию. Зато цифровая ФЛГ лишена этих недостатков, имеет большую разрешающую способность и дает возможность изменения настроек уже полученного изображения
Не секрет, что во многих забытых Богом уголках постсоветского пространства все еще стоят аппараты для пленочной ФЛГ, и быстрой замены им не предвидится… Тем не менее, будем с оптимизмом смотреть в будущее и обсуждать далее возможности цифровой флюорографии.
https://youtube.com/watch?v=hhI3TRVGmFs
Что подходит при подозрении на Covid-19?
По словам Сергея Аникеева, флюорографию он бы не стал рассматривать как метод исследования при подозрении на коронавирусную инфекцию. И вообще многие врачи считают, что флюорография как метод исследования изжила себя. Качество рентгеновских снимков, по словам врача, позволит увидеть пневмонию. «Рентгена вполне достаточно, чтобы оценить, есть пневмония или нет. КТ — это уже более тонкая оценка поражения, степени фиброза», — считает Аникеев.
При показаниях, например, положительном тесте на Covid-19, ухудшении самочувствия при подтвержденной коронавирусной инфекции есть смысл делать компьютерную томограмму. Обычно КТ назначают, если на флюорограмме или рентгенограмме легких врач увидел изменения, которые требуют детального исследования. КТ информативнее рентгена, если речь идет об исследовании легких. На томограмме видны не только легкие, но и бронхи, трахея, сосуды легких (аорта, легочные артерии, полые вены).
А вот МРТ при ковиде не делают, потому что при МРТ исследуют жидкости и мягкие ткани, а в легких воздух, и легкие МРТ не видит. Но если коронавирусом поражены другие органы, а это вполне вероятно, так как ковид поражает мелкие сосуды, а они есть во всех органах, то на МРТ это будет видно. По словам Сергея Аникеева, он уже видел пораженные коронавирусной инфекцией почки, мозг. «Ничего хорошего нет, требуется продолжительное лечение, реабилитация. Последствия ковида существуют», — поясняет он.
Эффективные лекарства от пневмонии
Эффективное лекарство от пневмонии подбирается в зависимости от причины инфекции.
Вирусная пневмонияВакцинация в некоторой степени может снизить вероятность заболевания от вирусной инфекции и облегчить ход болезни, в случае заражения. В некоторых случаях при вирусной пневмонии врач может назначить противовирусные препараты для снижения вирусной активности. Это лечение, как правило, наиболее эффективно, когда вирус находится на ранней стадии заражения организма.
Бактериальная пневмонияАнтибиотики являются основным способом борьбы с разновидностью пневмонии вызываемой бактериями Streptococcus pneumoniae. Этот тип пневмонии обычно протекает более тяжело, чем вирусная пневмония.
Грибковая пневмонияГрибковые виды пневмонии лечат противогрибковыми препаратами. Эта разновидность воспаления легких встречается реже всего.
Здоровые привычки и крепкое здоровье — основа легко перенесенного заболевания. При должном уходе пневмонию можно вылечить в домашних условиях.
«Снова о наболевшем»
Если суммировать новую информацию, то получится следующее: во-первых, в первые дни заболевания КТ делать не нужно, во-вторых, поражение легких врач может увидеть и на рентгене.
В связи с этим основная масса заболевших дезориентирована. И это вполне предсказуемо: конкретный заболевший человек — учитель, водитель, бухгалтер — не обладает медицинскими знаниями. Поэтому не очень понятно, когда людей упрекают в том, что они паникуют, просят обследований и т.д. Люди просто боятся за свою жизнь.
Кстати, в эти дни никто из наших заболевших знакомых (часть болеет дома с высокой температурой и признаками, схожими с ковидом, но доктор ставит диагноз – ОРВИ) не говорил, что врачи предлагали обследовать легкие на рентгене.
«Снова о наболевшем: к вопросу о том, показывает ли рентген или флюорография вирусную пневмонию. Заболел в конце сентября, пошёл на КТ – показало поражения легких КТ-1, 10 дней принимал одновременно два антибиотика, плюс еще некоторые препараты, температура спала, через 10 дней терапевт дал направление на флюорографию. Показало, что легкие в порядке, но боль в груди осталась, еще через неделю сделал повторное КТ, поражение легких так и осталось КТ-1. Кто сталкивался с таким же? Меняли схему? Забили и само прошло?», – интересуется Сергей Умнов в паблике Черное&Белое Магнитогорск.

«Остальные могут не стоять!» В соцсетях южноуральцы обсуждают очереди на КТ
Подробнее
2.Причины
Предназначение и, соответственно, строение газообменной биосистемы, – которой и являются легкие, – требует высокой концентрации кровеносных и лимфатических сосудов. Циркуляция крови и лимфы в легких очень интенсивна и разветвлена, здесь много лимфатических узлов, рядом пищевод, крупная аортально-венозная сеть, сердце с системой коронарных артерий. Учитывая, что двумя основными путями миграции раковых клеток в организме являются гематогенный (с током крови) и лимфагенный (по лимфатическим протокам), легкие представляют собой ближайший и практически идеальный плацдарм для развития вторичных опухолевых процессов.
Сравним данные виды исследований
Рентгенография органов грудной клетки (рентгенография ОГК) – основной метод рентгенологического исследования, который проводится для диагностики патологии органов грудной клетки (легких, дыхательных путей, сердца, кровеносных сосудов, костей грудной клетки и позвоночника, пищевода). При данном исследовании изображение формируется в зависимости от поглощающей способности тканей, находящихся на пути прохождения рентгеновских лучей. Оно фиксируется на специальной рентгеновской пленке или на цифровом носителе информации.
Очевидным преимуществом метода является высокая разрешающая способность – рентгенографическое изображение определяет тени размером 1,5-2 мм. А в случае цифровых рентгенологических установок, еще и низкая лучевая нагрузка – эффективная эквивалентная доза (ЭЭД) облучения равна 0,1-0,2 мЗв. Метод цифрового рентгенологического исследования ОГК применяется как при массовых и скрининговых исследованиях, так и в качестве основного метода лучевой диагностики патологии органов грудной полости.
Флюорография – исключительно массовый (диспансерный) метод рентгенологического исследования заболеваний легких, в первую очередь рака и туберкулеза. При нем изображения теней фиксируется с рентгенографического экрана или оптического прибора на пленку маленького формата, которое в дальнейшем оценивается врачом рентгенологом с использованием средств увеличения изображения.
По сравнению с рентгенографией ОКГ разрешающая способность флюорографии позволяет определять тени размерами от 5 мм. Если выявляются негативные рентгенологические синдромы или подозрения на них, пациент направляется на дальнейшую диагностику, именно на выполнение рентгенографии ОГК. Пленочная флюорография получила широкое распространение лишь в массовых профилактических мероприятиях на территории советского и постсоветского пространства, прежде всего из экономической целесообразности, поскольку обладала низкой себестоимостью.
На основании многочисленных исследований и клинических рекомендаций традиционная пленочная флюорография в настоящее время запрещена к применению решением Всемирной организацией здравоохранения вследствие невысокой диагностической ценности и повышенного радиационного воздействия на пациента (ЭЭД 0,6 — 0,8) мЗв.
В корпусе клиники на Бауманской рентген-диагностика выполняется с помощью полнофункционального рентген-аппарата последнего поколения ARCOMA Intuition (Швеция). Его использование позволяет добиться безошибочной диагностической точности получаемых изображений. Это первый в мире потолочный рентген-комплекс с полностью автоматическим позиционированием.
Особенности двусторонней пневмонии
Легкие – парный орган, главной задачей которого является дыхание. Этот процесс происходит в альвеолах легких, где осуществляется газообмен с легочными капиллярами. Таким образом, вдыхаемый кислород легко поступает в кровь, и одновременно углекислый газ перемещается из крови в альвеолы.
Функция дыхания заметно нарушается при воспалительных патологиях легких. Чаще всего пациенты сталкиваются с односторонним инфекционно-воспалительным поражением. Однако нередки и случаи двустороннего поражения легких. Данная проблема актуализируется в периоды вирусных эпидемий. В частности, это касается свиного гриппа (H1N1) и коронавирусной болезни COVID-19. У многих пациентов со средне-тяжелым и тяжелым течением COVID-19 наблюдается именно двустороннее поражение легких.
Первая, основная особенность такого поражения, которое следует отметить – двусторонняя пневмония протекает гораздо сложнее односторонней. Когда у пациента одно легкое здоровое, то оно вполне справляется со всеми нуждами организма по обеспечению кислородом органов и тканей. Как правило, уровень сатурации (обеспеченность тканей кислородом) при одностороннем поражении в норме, чего не наблюдается при двустороннем воспалении легких.
Как и одностороннее поражение легких, двусторонняя пневмония протекает в различных морфологических формах. Легче всего переносится очаговая пневмония, при которой размер пневмонической инфильтрации (скопления иммунных клеток и воспалительных элементов в легком) составляет не более 2 см. Также различают сегментарную (поражение в рамках одного сегмента легкого), полисегментарную (вовлечено несколько сегментов легких) и лобарную (поражена доля легкого). Как несложно догадаться, чем больше зона поражения, тем сложнее протекает болезнь.
Двусторонние пневмонии особенно тяжело протекают у людей старше 65 лет, детей младше 5 лет, а также у людей с хроническими заболеваниями сердечно-сосудистой, дыхательной системы и сахарным диабетом.
И у взрослых, и у детей, тяжелее всего протекают двусторонние интерстициальные пневмонии. В данном случае воспаление затрагивает как альвеолы, так и периальвеолярные ткани. Таким образом, функция дыхания значительно ослабевает.
Состояние больных с интерстициальной пневмонией быстро ухудшается, что приводит к дыхательной недостаточности и требует скорейшего медицинского вмешательства.
Важно! Двусторонняя пневмония и ИВЛ. Тяжелые пациенты с двусторонним поражением легких могут перевести на искусственную вентиляцию легких
К этой мере прибегают, когда все остальные методы не привели к желаемому результату. Многие ошибочно полагают, что аппараты ИВЛ – причина высокого уровня летальности среди пациентов, находящихся на искусственной вентиляции легких. Однако высокий уровень летальности, прежде всего, связан с тяжестью протекания заболевания. На ИВЛ переводят очень тяжелых больных с изначально высоким риском летального исхода. Вместе с тем, при использовании ИВЛ существуют риски травматизации легких, а также инфицирования внутрибольничными инфекциями. В данном случае все зависит от квалификации специалистов, а также условий конкретной больницы.
Иммунитет — это не навсегда
Сколько длится иммунитет после того, как человек переболеет? И как узнать, что иммунитет исчерпан?
Леонид Дьяков: Стойкого иммунитета не формируется. Иммунитет понятие специфическое, человек приобретает его, но существуют многие разновидности вирусов, и они изменяются столь стремительно, что пожизненный иммунитет человек так и не приобретает. А узнать, что он исчерпан — просто: человек снова заболевает.
Люди, тяжело переболевшие COVID-19, рассказывают о поражении части легкого, иногда до 40 процентов. Восстанавливаются ли ткани? Или они замещаются соединительными и нефункциональными? Как жить, образно говоря, с половиной легкого? Чего надо остерегаться? Есть какие-то ограничения по профессиональной, спортивной деятельности?
Леонид Дьяков: На самом деле, легочная ткань хорошо компенсируется. Даже альвеолы восстанавливаются.
Ограничения после тяжелого течения болезни могут существовать для работ, связанных с изменением атмосферного давления — на глубине, на высоте. Ограничения могут сказаться и на спортивной карьере.
Нередки случаи, когда заболевали не только люди группы риска, но полные сил здоровые люди, регулярно занимавшиеся спортом. Когда им можно возвращаться к тренировкам?
Леонид Дьяков: В первые дни после выписки должна быть совсем небольшая нагрузка, нужно поберечься. Ходить немного и постоянно следить за своим состоянием.
Сколько может длиться период восстановления?
Леонид Дьяков: Реабилитация займет достаточно длительный период, особенно если пришлось прибегнуть к помощи ИВЛ. Очень хорошая старая советская система восстановления отводила на лечение обычной пневмонии три месяца, и этот период обязательно включал в себя санаторно-курортное лечение.
Это был крайне важный этап. Раньше, еще до революции, больные ездили «на воды» и дышать воздухом. Кое-где еще сохранились курортологические технологии, климатолечение. Целебен сухой морской, хвойный воздух. Это Крым, Геленджик.
Леонид Леонидович, сейчас есть какая-то программа реабилитации для людей, перенесших COVID-19?
Леонид Дьяков: Проблема коронавируса — новая. И программы такие только-только появились. Есть рекомендации различных сообществ реабилитологов. Есть рекомендации для реабилитации после внебольничных пневмоний.
В советские времена за человеком, перенесшим пневмонию, в течение трех месяцев пристально наблюдали, потом еще год контролировали
В этот период важно вовремя распознать начавшиеся осложнения, чтобы человек не стал инвалидом
После пневмонии в легких остается рубец, как после травмы или инфаркта, так называемый фиброз. Его можно минимизировать, чтобы орган максимально эффективно функционировал. Для этого необходима программа реабилитации, причем каждому конкретному больному индивидуальная. Кому-то достаточно дыхательной гимнастики, кому-то показано электролечение, массаж, кинезиотерапия, кинезиотейпирование, бальнеологические процедуры и т. д.
Сейчас в нашей стране сохранилось примерно 1700 санаториев, в некоторых проводят нужные процедуры. Существует ряд технологий, которые можно применять амбулаторно на уровне поликлинической помощи.
Специальность «реабилитолог» появилась совсем недавно. Их пока очень мало. И целая проблема выстроить эту цепочку после госпитальной помощи больным
Но делать это крайне важно и как можно быстрее, чтобы последствия коронавируса не откликнулись всем нам в ближайшем будущем
Нужно ли делать КТ легких повторно?
Ситуация 1. Вы сделали первую КТ легких, но слишком рано. Диагностика не показала признаков вирусной пневмонии, но уже через несколько дней симптомы острого респираторного заболевания усилились — дышать трудно, появился ощутимый дискомфорт в грудной клетке, непродуктивный кашель.
Каждому пациенту, зараженному коронавирусом при наличии симптомов острого респираторного заболевания (одышка, затрудненное дыхание, кашель), высокой температуры, снижения сатурации крови кислородом рекомендована КТ легких. При этом проходить это обследование нужно не сразу, а на 6-8 день с момента проявления симптомов.
Если сделать КТ слишком рано, первая диагностика может не показать патологических изменений дыхательного органа, поскольку вирус еще не успеет переместиться вниз по дыхательным путям к легким и нанести повреждения, которые провоцируют отек, скопление жидкого экссудата, формирование «матовых стекол». Пациент, предполагающий сравнительно безопасное течение заболевания, уже через несколько дней может чувствовать дискомфорт и нехватку воздуха. Обследование придется повторить, чтобы оценить, насколько повреждены легкие.
При поражении более 50% легких необходима госпитализация
В этой связи важно понимать, что признаки пневмонии становятся видимыми не сразу
Ситуация 2. Вы заболели, на КТ признаки вирусной пневмонии (КТ-1, КТ-2). При лечении наблюдается положительная динамика. Осложнения (фиброзные изменения, отек легких, симптом «сотового легкого») не выявлены.
Повторную компьютерную томографию легких при КТ-1 и КТ-2 без осложнений достаточно сделать 1 раз после курса лечения, который занимает 1-2 месяца. Это будет полезно для уточнения результатов лечения и отсутствия осложнений. Однако при поражении легких менее 25% без осложнений делать КТ повторно не обязательно. Обычный рентген при небольшом проценте воспаления неинформативен.
Ситуация 3. Вы заболели, на КТ признаки вирусной пневмонии (КТ-3, КТ-4). Либо у вас меньший процент воспаления легких, однако выявлены фиброзные или ретикулярные изменения, интерстициальный компонент или другие осложнения. При лечении наблюдается положительная динамика.
Рекомендуется сделать контрольное КТ после курса лечения от вирусной пневмонии (через 1-2 месяца). При необходимости повторить обследование после терапии при пневмофиброзе.
Ситуация 4. Вы заболели, на КТ признаки вирусной пневмонии. Лечение не приносит результатов, самочувствие ухудшается.
Лечащий врач, ознакомленный с клиникой пациента, может рекомендовать повторное КТ легких через 1-2 недели или раньше, в зависимости от вашего самочувствия.
Симптомы
По внешним признакам определить у человека одностороннюю или двустороннюю пневмонию невозможно. Например, частые случаи, когда у пациента с COVID-19 вроде бы нормальное дыхание, имеется лишь высокая температура, однако компьютерная томография (КТ) показывает воспаление легких.
Некоторые признаки заболеваний, на фоне которых обычно развивается пневмония, могут указывать на вероятность воспаления легких. К таким симптомам относится:
- Высокая температура, часто сопровождающаяся ознобом и дрожью. Однако это может быть и субфебрильная температура (не выше 38 градусов по Цельсию). В очень редких случаях при воспалении легких у больного отмечается снижение температуры (как правило, такой симптом редко встречается у пожилых пациентов).
- Сухой кашель, течение которого со временем ухудшается. Со временем могут наблюдаться выделения густой слизи или мокроты.
- Одышка в состоянии покоя или при выполнении физической работы, которая ранее не вызывала одышку. Такой симптом указывает на частичную дыхательную недостаточность.
- Боли в груди при кашле или дыхании.
- Сильное недомогание, слабость.
- Тошнота, рвота – отмечаются в редких случаях.
У людей старше 65 лет пневмония (как односторонняя, так и двусторонняя) может привести к спутанности сознания и изменению мыслительной деятельности.
Когда обращаться к врачу
Специфических симптомов у двусторонней пневмонии нет. Чаще всего симптоматика напоминает простуду или грипп, и при таких признаках люди предпочитают лечиться дома. Однако в настоящее время, когда высока вероятность заражения коронавирусом SARS-CoV-2, при подобных симптомах желательно обратиться к врачу и пройти соответствующую диагностику.
К врачу следует также обращаться в случаях, когда вы испытываете сложности с дыханием, когда отмечается боль в груди при кашле или дыхании. Помните, чем раньше обратиться к врачу, тем выше шансы на успешное лечение пневмоний.
Что делать, если выявлен фиброз легких?
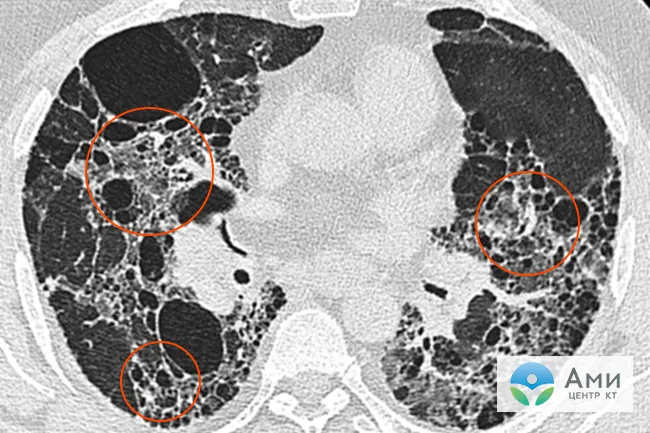
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. При пневмонии формируются спайки из соединительной ткани вокруг очагов воспаления. В результате пористая ткань дыхательного органа уплотняется, нарушается структура матрикса легкого, сокращается пространство, отведенное для воздуха и газообмена.
Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Таким образом фиброз представляет собой агрессивную, но физиологически оправданную реакцию на воспаление или механическую травму. Организм создает искусственный барьер между пораженными тканями и здоровыми. Фиброз легких как исход вирусной пневмонии, вызванной COVID-19, наблюдается примерно в 15% случаев.
Как правило небольшой локальный фиброз в одном из сегментов легкого, в отличие от множественного диффузного фиброза, на качестве жизни пациента не отражается. Однако осложнение требует отдельного лечения, которое при необходимости назначит врач пульмонолог после изучения результатов КТ и функциональных проб.
Проявлением фиброза может быть одышка, ощущение нехватки воздуха, непереносимость физических нагрузок. Целью реабилитационного курса при пневмофиброзе является восстановление прежнего объема легких. Пациенту рекомендуется консервативное лечение, включающее медикаментозную терапию, дыхательную гимнастику, коррекцию образа жизни.
Окончательно оценить выраженность фиброзных изменений после коронавируса, а также их значимость можно только через 12 месяцев. Поэтому повторную КТ легких при фиброзе рекомендуется делать через год.