Лимфоциты повышены у взрослого, о чем это говорит?
Содержание:
Почему может быть повышено содержание
Повышение лимфоцитов в крови (лимфоцитоз) означает борьбу иммунитета с инфекцией, за которой может скрываться как обычная ОРВИ, так и сложное заболевание типа туберкулеза.
Причин у лимфоцитоза может быть много:
- токсоплазмоз, вызываемый паразитами;
- вирусные инфекции (грипп, герпес, инфекционные гепатит или мононуклеоз);
- бронхиальная астма;
- бактериальные инфекции (сифилис, бруцеллез, туберкулез);
- применение пероральных контрацептивов;
- беременность;
- отравление мышьяком, тетрахлорэтаном, свинцом;
- переутомление, стресс;
- повышенная функция щитовидной железы (гипертиреоз);
- иммунодефицитные состояния;
- менструация;
- побочный эффект от употребления лекарственных препаратов;
- лейкоз;
- затрудненный обмен веществ;
- лимфома;
- перенесенная инфекция или операция.
Очень сильно повышается количество лимфоцитов при инфекциях, после которых остается иммунитет на всю жизнь: коклюш, ветряная оспа, краснуха, корь.
Лимфоцитоз сопровождают увеличенная селезенка, печень, лимфоузлы.
Норма во время беременности и после родов
С началом беременности начинает работать естественный механизм подавления иммунитета.
Происходит это, чтобы не началось отторжение зародыша, в котором есть частичка биологического материала отца, рассматриваемого иммунитетом матери как антиген (чужеродный элемент).
Угнетаются те типы лимфоцитов, которые ответственны за уничтожение чужеродных элементов и выработку антител, а Т-супрессоров, отвечающих за уменьшение «агрессии коллег», становится больше.
К моменту родов показатели возвращаются к нормальным значениям.
Несмотря на то, что общее количество лимфоцитов в анализе крови укладывается в норматив (20-40%), их становится меньше, чем было у женщины до беременности.
Если же у женщины в «интересном» положении уровень лимфоцитов повышается, такая ситуация грозит осложнениями вплоть до выкидыша.
Роль клеток
Понятием «лимфоциты» объединены три типа клеток: Т, В и NK. У них разный функционал, но трудятся они ради единого дела – обеспечения крепкой иммунной защиты.
Пока в организме все спокойно, лимфоцитные клетки почти бездействуют, не выделяют активных веществ, не делятся, считаются носителями рецепторов, способных распознавать чужаков.
Обходя с проверкой все клеточки по очереди, лимфоциты первыми обнаруживают болезнетворных захватчиков, подают сигнал головному мозгу, после запускается сложный процесс защиты и подавления инородных элементов.
Действие
Лимфоциты обеспечивают гуморальный (жидкостный) и клеточный иммунитет – сложный механизм, созданный природой для противостояния болезнетворным патогенам, проникающим в организм.
По строению лимфоциты бывают двух типов:
- большие (NK-типа), контролирующие качество клеток организма, способные разрушать отжившие свой век или аномально развивающиеся;
- малые (Т- и В-типа), уничтожающие проникшие в организм чужеродные элементы.
Функционал, который они выполняют, направлен на ограждение структур человеческого тела:
- выявление чужеродных «внедренцев»;
- разделение чужеродных элементов на встречавшихся ранее и незнакомых;
- организация атаки и нападения на вредоносных агентов;
- уничтожение чужеродных агентов;
- запоминание на клеточном уровне информации о новых патогенах и передача ее следующим поколениям (формирование иммунитета на ранее перенесенные заболевания).
Методы определения уровня
Концентрация лимфоцитов в крови может быть абсолютной (измеряется в единицах/л) и относительной (измеряется в %):
- абсолютный показатель – 1-4,9*109/л;
- относительный показатель – 20-37%.
Норма для женщин и мужчин примерно одинаковая, но для женской половины населения допускается небольшое превышение показателей из-за физиологических причин.
Процедура определения содержания лимфоцитов проводится во время общего анализа крови. От пациента требуется прийти утром натощак в лабораторию, сдать несколько капелек крови из пальца.
Если исследование проводится по-старинке, микроскопом, такого объема будет достаточно.
А современные автоматы, занимающиеся подсчетом показателей, имеют один недостаток – с малыми объемами биоматериала работать не умеют.
Поэтому если лаборатория оснащена современным оборудованием, придется отдать не менее 5 мл крови из вены.
При заболеваниях иммунной системы общего анализа будет недостаточно, потребуется углубленное исследование с определением количества клеток определенных видов (например, В- и Т-типа).
Эти тесты проводятся с усложненными технологиями, такие анализы дорого стоят, их выполняют не во всех лабораториях.
Прокальцитониновый тест
Что это такое. Анализ крови, при котором в образце определяют концентрацию белка прокальцитонина. Это исследование точнее, чем СОЭ и СРБ, потому что с высокой степенью вероятности подтверждает, что воспаление вызвали именно болезнетворные бактерии, а не другие причины. Однако стоит прокальцитониновый тест дороже, чем другие исследования, так что врачи обычно начинают с более простых и бюджетных тестов. При этом тест не позволяет понять, какие именно бактерии вызывают воспалительную реакцию.
Как это работает. В норме прокальцитонина в крови практически нет. Однако в ответ на вторжение бактерий почти все клетки тела начинают усиленно создавать этот белое, так что его уровень в крови резко повышается. Скорее всего, уровень прокальцитонина в крови растет в ответ на бактериальные яды, которые они выделяют в процессе жизнедеятельности — так что при вирусной инфекции, травмах и атаке паразитических грибков уровень прокальцитонина повышается совсем немного.
Пока исследователи не совсем понимают, какую роль играет прокальцитонин в противобактериальной обороне. Но сам факт повышения позволяет использовать уровень прокальцитонина в крови в качестве достаточно надежного маркера бактериальной инфекции.
Зачем назначают. Чтобы надежно отличить бактериальную инфекцию от вирусной. Например. при обычной, неосложненной коронавирусной болезни уровень прокальцитонина в крови находится в пределах нормы.
Если концентрация прокальцитонина вырастает, значит, к вирусной инфекции присоединилась бактериальная, и настала пора назначать антибиотики. Прокальцитониновый тест применяют для контроля за состоянием пациентов, которые лечатся в больнице — например, при тяжелой форме COVID-19.
«Прокальцитонин в амбулаторной практике используют редко, — рассказывает другой специалист. — В моду он вошел недавно, с началом эпидемии коронавирусной болезни. Считается, что он предсказывает ее тяжелое течение. Но на самом деле этот тест пришел из реаниматологии — он указывает на сепсис, то есть на заражение крови. Самостоятельно этот тест делать не нужно».
Как подготовиться. Людям, которые лечатся дома, прокальцитониновый тест практически не назначают. Но в целом правила подготовки такие же, как при СОЭ и СРБ.
Как понять результат анализа. Появление прокальцитонина в крови — всегда недобрый знак, даже если уровень белка поднялся незначительно. Умеренно повышенный уровень прокальцитонина — от 0,15 до 2 нг/мл — у взрослых людей может говорить о местной легкой или среднетяжелой бактериальной инфекции, аутоиммунной реакции или тяжелой почечной недостаточности. Если уровень прокальцитонина поднимается выше 2 нг/мл, речь идет о бактериальном заражении крови, то есть сепсисе, тяжелой бактериальной инфекции вроде менингита, или о раковой опухоли щитовидной железы.
Важно запомнить
- Тесты на воспаление — СОЭ, СРБ и прокальцитониновый тест — помогают определить, есть ли в организме скрытое воспаление
- Самый чувствительный анализ из этой тройки — прокальцитониновый тест — позволяет отличить вирусную инфекцию от бактериальной, но не позволяет выяснить, какие именно бактерии спровоцировали инфекцию. Как правило, его используют в больнице для контроля за состоянием тяжелых пациентов
- Менее чувствительные тесты — СОЭ и СРБ — позволяют понять, есть воспаление или нет. СРБ делает это точнее, чем СОЭ, но обходится дороже, поэтому его редко назначают «на всякий случай». Тем не менее, и СРБ и СОЭ часто назначают пациентам, которые выздоравливают дома
- Делать тесты на воспаление в рамках чек-апа бессмысленно: у здоровых людей они не дадут никакой интересной информации. А если и дадут, самостоятельно разобраться с результатами будет очень тяжело. Назначение тестов на воспаление лучше оставить врачу — он определит, какой именно тест нужен, поможет разобраться с результатами и назначит грамотное лечение.
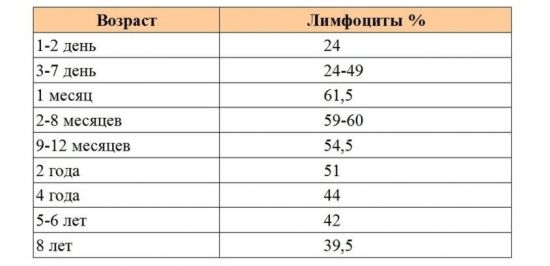
Норма лимфоцитов
Чтобы определить повышение лимфоцитов, нужно сравнить полученный из образца крови показатель со значениями, принимаемыми за норму. Обычно количество белых кровяных телец анализируют с помощью абсолютных и относительных величин
Тогда как при использовании первого метода исчисления во внимание берется количественный состав лимфоцитов в 1 л крови, во втором случае определяется процентное соотношение этих клеток к общему числу лейкоцитов
По мере взросления женщины от малышки до девочки и половозрелой девушки варьируются общепринятые нормы.
- Взрослые женщины, начиная с 16-летнего возраста 1,0 – 4,8 20 – 37%
- Девушки-подростки 10-16 лет 1,2 – 5,3 30 -45 %
- Девочки младшего и среднего школьного возраста 1,5 – 7,0 30 -50 %
- Дети до 4 лет 2,0 – 8,0 33 – 49 %
- Малышки от 1 года до 2 лет 3,0 – 9,5 37 – 60 %
- Новорожденные и годовалые младенцы 2,0 – 11 45 – 70 %
Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос эксперту
При рассмотрении вопроса о возможном развитии воспалительного процесса за основу чаще всего берутся именно относительные величины. Однако, чтобы установить более точный диагноз, пользуются абсолютным значением лимфоцитов.
Почему их назначают
По словам терапевта GMS Clinic Натальи Поленовой, весь предыдущий год врачи большинства специальностей занимались лечением одной «главной» болезни — новой респираторной вирусной инфекции, COVID-19. Это заболевание принципиально отличается от своих инфекционных предшественников риском развития быстро прогрессирующих осложнений, в том числе, опасных для жизни. И тесты на воспаление, особенно на С-реактивный белок (СРБ) играют в его диагностике очень важную роль.
«Одну из главных опасностей для жизни при Covid представляет так называемый цитокиновый шторм, — рассказывает Наталья Поленова. — Предвестниками этого шторма можно считать стойкую (в течение 5 дней) лихорадку более 38°С, снижение уровня лейкоцитов менее 3 тыс/мл, повышение уровня СРБ более 30 мг/дл, ферритина более 500 нг/мл, интерлейкина-6 более 40 пк/мл. Последний является биологически активным веществом, цитокином, непосредственно ответственным за продукцию белков острой фазы: СРБ, прокальцитонина и ферритина».
Если пациенту с коронавирусной болезнью не становится легче, а лихорадка сохраняется в течение нескольких дней, оценка уровня воспалительных маркеров в крови позволяет заподозрить риск тяжелого течения болезни. В результате врач вовремя понимает, когда нужно госпитализировать пациента, или принимает решение усилить терапию — например, назначить ему глюкокортикостероиды, антибактериальную терапию и другие лечебные мероприятия.
«Оценка параметров системного воспаления позволяет определить тактику лечения, не допустить развития тяжелых осложнений, а также оценить эффективность проводимой терапии при повторном тестировании», — заключает Наталья Поленова.
Лимфоциты при беременности
Во время беременности происходит ускоренное деление клеток, увеличивается выработка иммуномодулирующих клеток, растёт уровень гормонов.
Развивающийся ребёнок в организме будущей матери представлен частично чужеродным генетическим материалом от отца.
Для того чтобы иммунитет женщины не проявлял защитных и отторгающих реакций происходит резкое снижение числа защитных клеток, в первую очередь понижение лимфоцитов в крови.
Это происходит для того, чтобы уберечь зарождающегося малыша от активных действий иммунной системы.
Воспринимая ребёнка как чужеродный организм в теле матери, защитные клетки пытаются изгнать его. Оберегают плод особые вещества, вырабатываемые плацентой и организмом матери.
Они снижают не только количество иммунных клеток, но и подавляют функцию оставшихся лимфоцитов.
Как организм беременной женщины борется с инфекциями при понижении лимфоцитов?
Во избежание присоединения каких-либо вирусов, активизируются другие защитные элементы — нейтрофилы.
Они помогают организму матери оставаться здоровым, не представляя при этом угрозы малышу.
Причины повышенных лимфоцитов во время беременности
Причинами развития повышенных лимфоцитов во время беременности (лимфоцитоз) могут стать:
- вирусные заболевания – грипп, ОРВИ, ветряная оспа, гепатит и т.д.;
- болезни, вызванные бактериями – сифилис, туберкулез;
- травмы того или иного генеза;
- ожоги;
- непереносимость тех или иных медикаментозных препаратов;
- переливание крови;
- некачественное питание;
- заболевания аутоиммунного характера;
- психологическое перенапряжение;
- недостаток витамина В12;
- курение;
- онкологические заболевания.
Также рекомендуем:
- О чем говорят пониженные лимфоциты у женщин
- Лимфоциты при беременности
При каких состояниях возможен лимфоцитоз?
Обычно лимфоцитоз типичен для болезней, имеющих острое начало, предполагающее инфекционный процесс, а также поражения коллагена, такие как ревматоидный артрит или полимиозит. Возможен лимфоцитоз на фоне желудочно-кишечных расстройств, таких как спру, язвенный колит и болезнь Крона, солидных опухолей, саркоидоза.
Лимфоцитоз может подтверждать туберкулез, риккетсии или простейших паразитов, побочное действие лекарств, наличие хронической инфекции, потери веса, лихорадки и ночных потов.
Физическое обследование может выявить у мужчин или женщин с лимфоцитозом:
- чихание, кашель, лихорадку, фарингит;
- аденопатию (увеличение лимфоузлов), особенно шейных, эпитрохлеарных;
- спленомегалию или увеличение селезенки;
- сыпь.
Если лимфоцитоз сохраняется, необходимо обследование пациента на наличие хронических инфекционных, аутоиммунных или гематологических нарушений.
Парецкая Алена, врач, медицинский обозреватель
всего, сегодня
(49 голос., средний: 4,73 из 5)
Лечение
Поскольку повышение концентрации лимфоцитовболезнью не является, специфического лечения против этого явления не существует,тем более что лимфоциты являются защитниками организма, а не агрессорами.
Все принимаемые меры должны соответствовать заболеванию, вызвавшему отклонение от нормы.
Но если ситуация затягивается, то лечащий врач может применить медикаментозную схему корректировки, подобрав на основании лабораторных данных и самочувствия пациента конкретные препараты и дозировки.
Если причиной лимфоцитоза стала инфекция, то назначаются противовоспалительные, противовирусные, жаропонижающие лекарства, антибиотики.
При серьезных опухолевых заболеваниях лечение будет длительным и сложным. Иногда проводится даже трансплантация костного мозга, применяется волновая и химиотерапия.
Но все меры разрабатываются только на основании тяжести заболевания и состояния пациента.
Инфекционные причины
Существуют инфекционные и неинфекционные причины повышения лимфоцитов крови.
Воспаление и увеличение лимфоцитов крови является реакцией организма на повреждение. При развитии инфекционного заболевания, вызываемого бактерией, вирусом, простейшими, происходит активация иммунного ответа. Результатом является повышение лимфоцитов в крови человека. Это нормальная реакция и длится до тех пор пока не стихнет воспаление.
Из этого правила есть исключение. Существуют возбудители (микобактерии туберкулеза, вирус иммунодефицита человека, сепсис) при которых уровень лимфоцитов понижается, но воспаление в организме присутствует.
Лейкемоидная реакция: этиология
К причинам, способным спровоцировать лейкемоидную реакцию относят инфекции, системные патологии и болезни крови:
| Этиологический фактор | Чем проявлен? |
| Инфекционные поражения | Главная функция лейкоцитов заключается в том, чтобы поддерживать иммунитет против инфекций, проникающих в организм. Их появление приводит к развитию реакции и увеличению лейкоцитов, причём, вид реакции зависит от вида микроорганизма, вызвавшего её:
|
| Системные патологии | Механизм, вызывающий увеличение количества лейкоцитов в крови при хронических системных болезнях точно не установлен. Специалисты выдвигают теории о том, что нейромедиаторы и цитокины, которые образуются при ревматоидных воспалительных процессах, запускают производство лейкоцитов в костном мозге. Подобные процессы характерны при следующих заболеваниях:
|
| Заболевания крови | Злокачественные опухолевые процессы кроветворной системы, хронические лейкозы и лимфомы приводят к гиперпроизводству лейкоцитов и повышенному содержанию в крови нейтрофильных гранулоцитов, моноцитов, эозинофилов. |
| Другие |
|
К какому врачу обращаться, диагностика
Содержание лейкоцитов в организме может рассказать о здоровье, но расшифровывать результаты анализов, проводимых в лаборатории, должен только специалист, потому что только ради содержания лимфоцитов исследования почти не делают.
При ухудшении общего самочувствия следует посетить врача-терапевта, который опросит пациента, даст направление на анализы, проведет оценку результатов, только потом либо определит диагноз и схему лечения, либо перенаправит пациента к узкому специалисту.
Главной задачей будет определение типа лимфоцитоза – связан ли он со злокачественными изменениями в организме (опухолевый или злокачественный тип) или является ответом на воздействие извне (реактивный тип).
В первом случае причиной может быть лейкоз, а во втором – обычная ОРВИ.
На ранних стадиях болезни трудно разграничить реактивный и опухолевый лимфоцитоз.
Могут потребоваться дополнительные сложные анализы и диагностика внутренних органов с помощью УЗИ, рентгенография грудной клетки, компьютерная томография.
О многом специалисту могут рассказать соотношения показателей в анализе крови:
- при слишком высоком содержании лимфоцитов можно заподозрить нарушение работы щитовидки или туберкулез;
- одновременное повышение лимфоцитов и снижение нейтрофилов может указывать на побочные действия препаратов (Анальгин, Левомицетин, Фенитоин), на наличие вируса или на отравление парами тяжелых металлов;
- если одновременно повышено количество эритроцитов, в пациенте можно заподозрить злостного курильщика.
Профилактика
Заболевания, связанные с составом крови, нередко приводят к неприятным последствиям, поэтому легче предупредить этот недуг, чем потом заниматься длительной терапией.
Лимфоцитоз (повышение лимфоцитов) не является заболеванием, этот показатель патологии в организме, поэтому важно не допустить их развитие. Как правило, своевременное лечение нормализует показатель белых клеток крови
Чтобы предупредить заболевание, необходимо укреплять иммунитет.
Для этого нужно:
- Закаляться.
- Заниматься физической активностью.
- Часто бывать на свежем воздухе.
Немаловажное значение имеет сбалансированное питание, прием витаминов и профилактика вирусных и инфекционных болезней
Симптомы
На основании только только внешних признаков почти невозможно определить, есть ли лимфоцитоз, потому что это не заболевание, а показатель состояния крови, говорящий о наличии в организме патологии и позволяющий судить о степени протекания защитной реакции организма.
Поэтому все симптомы соответствуют той болезни, которая вызывает отклонения.
Однако при всем многообразии заболеваний, у них есть общие признаки, соответствующие повышению иммунного ответа организма:
- повышение температуры тела;
- возникновение испарины;
- общее недомогание;
- головная боль;
- ухудшение аппетита;
- увеличение лимфоузлов, которые при пальпации отличаются специфической бугристостью;
- пальпация сопровождается не только болезненными ощущениями, но и покраснением исследуемого участка кожи.
Виды лимфоцитов
Лимфоциты бывают большими (NK-клетки) и малыми (Т и В клетки):
- Действие NK-клеток направлено на обеспечение контроля над качеством клеток всего организма, а также на разрушение клеток, отличающихся по своему действию от нормальных (например, опухолевых новообразований).
- Действие Т-лимфоцитов направлено на уничтожение вирусных и паразитарных инфекций, а также регуляцию иммунных реакций. Это наибольшая фракция кровяных телец (более 78%), которая вырабатывается в области тимуса. Выделяют формирование следующих видов Т-клеток: Т-киллеров (уничтожают и расщепляют чужеродные клетки), Т-хелперов (благодаря им наблюдается выделение веществ, поддерживающих Т-киллеры), а также Т-супрессоров (снижают степень выраженность иммунной реакции, препятствуют масштабной ликвидации здоровых клеток организма человека).
- В-клетки составляют до 15% от общего числа лимфоцитов, вырабатывают иммуноглобулин, который обеспечивает длительную защиту от различных заболеваний. После однократного контакта с болезнетворными вещества (вирусами, бактериями, химическими соединениями) В-клетка запомнит чужеродный агент и в дальнейшем приспособится к его ликвидации, в случае необходимости. Именно эти клетки отвечают за формирование устойчивого иммунитета к перенесенной патологии, который сохраняется на протяжении всего периода жизнедеятельности. Благодаря В-лимфоцитам эффективность проявляют вакцинации.
Формирование иммунной реакции организма осуществляется с задействованием каждого вида описанных кровяных телец.
Лейкемоидные реакции: диагностика
Перед тем, как приступить к лечению, гематологи ЦЭЛТ проводят диагностику, направленную на выявление этиологического фактора, спровоцировавшего лейкемоидную реакцию. Для этого пациенту назначают:
- Анализы крови, которые, при наличии реакции выявляют повышенный показатель СОЭ и С-реактивного белка, наличие аутоантител. Проводится подсчёт лейкоцитов, определяется соотношение их форм в процентах;
- Посев крови на стерильность, исследование мокрот и урины, направленнее на точное определение возбудителя. Ферментный иммуносорбентный тест выявляет выработанные организмом антитела;
- Рентгенографическое исследования грудной клетки и суставов дают выявляют затемнения и инфильтраты в лёгких при их заболеваниях (в первом случае) и признаки артритов (во втором);
- УЗ-сканирование даёт возможность определить инфекционный мононуклеоз и другие патологии, способные привести к увеличению числа белых кровяных телец;
- Гистология костного мозга выявляет гиперпластические процессы, увеличения количества бластных клеток, а биопсия поражённого лимфоузла – аномальное разрастание коллагена и злокачественную гранулёму.
Лейкемоидные реакции: лечение
Тактика лечения лейкемоидных реакций специалистами ЦЭЛТ подбирается согласно результатам диагностики и индивидуальным показаниям пациента. Прежде всего усилия направляют на устранение этиологического фактора, который спровоцировал проблему. Таким образом, можно скорректировать количество лейкоцитов. В том случае, если оно незначительно превышает норму, лечение не требуется, но, если реакция сохраняется в течение длительного времени, нужно в обязательном порядке выяснить причину.
Эозинофильный тип, развивающийся вследствие гельминтозов, требует назначения противопаразитарных средств, к примеру, «Декариса». Их подбирают в соответствии с видом выявленного паразита. Для того, чтобы вывести из организма токсины больному нужно принимать сорбенты: «Энтеросгель» или «Полисорб». Для лечения нейтрофильного и лимфоцитарного типов, назначают:
- иммуномодуляторы;
- антибиотики;
- противотуберкулёзные средства;
- местные антисептические препараты для обработки очагов поражения в ротовой и носовой полости.
Если диагностированы злокачественные новообразования, проводят радиотерапию или химиотерапию.
Приём в отделении гематологии нашей клиники ведут кандидаты, доктора и профессоры медицинских наук с опытом практической и научной работы более двадцати пяти лет. Записывайтесь к ним на консультацию онлайн или, обратившись к операторам нашей информационной линии. Пациенты, страдающие от , могут пройти в отделении .
В ЦЭЛТ вы можете получить консультацию гематолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Наши врачи
Дворецкий Леонид Иванович
Врач-терапевт, гематолог, доктор медицинских наук, профессор
Записаться на прием
Тюкалова Наталья Рудольфовна
Врач-гематолог, педиатр, кандидат медицинских наук
Стаж 29 лет
Записаться на прием
Лабораторные исследования
- Клинический анализ крови — 950
руб. - Коагулограмма развернутая — 2 000
руб. - Обмен железа (железо несвязанное, трансферин) — 700
руб. - Витамин В 12 — 650
руб. - Фолиевая кислота — 650
руб. - Цитологическое исследование пунктатов (1 локализация) — 1 900
руб. - Цитологическое исследование пунктатов щитовидной железы и других органов и тканей (1 локализация) — 1 900
руб. - Гистологическое исследование биопсийного материала лимфоузлов — 3 500
руб. - Гистологическое исследование биопсийного материала ткани костного мозга — 4 500
руб.
- (печень, желчный пузырь, поджелудочная железа, селезенка) — 3 800 руб.
- УЗИ лимфатических узлов, комплексное (несколько регионов) — 3 000 руб.
- Ультразвуковое исследование и компрессионная поверхностных лимфатических узлов — 4 000 руб.
Рентгенологические исследования
Рентгенография органов грудной клетки (обзорная) — 2 500 руб.
Компьютерная и
- гепато-панкреато-дуоденальной области и селезенки — 11 000 руб.
- МР томография органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) с внутривенным введением контрастного вещества — 14 000 руб.