Признаки и яркие симптомы предынсультного состояния
Содержание:
Первые симптомы прединсульта
Признаки предынсультного состояния могут несколько различаться в зависимости от формы основной причины развития прединсульта.
Неврологические признаки предынсультного состояния могут проявляться заторможенностью, потерей сознания, двоением в глазах, тяжелым головокружением, нистагмом (ритмичным подрагиванием глазных яблок), мышечной слабостью, онемением пальцев, ощущением ползания мурашек, мельканием мушек и цветных пятен перед глазами.

Также часто отмечаются нарушения речи, дезориентация в пространстве, временные нарушения памяти.
Признаки предынсультного состояния при транзиторных ишемических атаках
К основным признакам предынсультного состояния на стадии ТИА относят:
- онемение лица и конечностей;
- тремор конечностей, век, губ (реже отмечаются судороги);
- нарушение сознания;
- поражение лицевой мускулатуры и появление лицевой асимметрии (возможно одностороннее опущение уголка рта или века, пациент не может улыбнуться или вытянуть губы трубочкой);
- нарушение речи (пациент не может ответить на вопрос, невнятно бормочет);
- непонимание чужой речи;
- зрительные нарушения (двоение в глазах, нистагм, мелькание мушек и цветных пятен перед глазами).
Также может отмечаться бледность, повышение артериального давления, потливость, появление тахикардии (увеличение частоты сердечных сокращений) или брадиаритмии (уменьшение частоты сердечных сокращений).
Признаки предынсультного состояния при хронических нарушениях мозгового кровообращения
Возможно появление острых болей в затылке, области глаз, висках. Также могут отмечаться мигренозные приступы с переходом в мигренозный статус.
Реже боли носят кластерный характер (отмечается серия острых односторонних головных болей).

Также часто отмечается онемение губ, половины лица, век, руки, появляется ощущение ползания мурашек по коже. Может отмечаться резкая мышечная слабость в конечностях.
Возможно появление:
- преходящих нарушений зрения (мелькание цветных пятен и мушек перед глазами, снижение зрения, появление тумана перед глазами);
- нарушений памяти;
- тремора конечностей, ухудшения мелкой моторики пальцев;
- заторможенности;
- хронического снижения работоспособности;
- постоянной сонливости;
- раздражительности, частых перепадов настроения.
Первые симптомы нарушения мозгового кровообращения могут проявляться умеренными головными болями, головокружениями, снижением памяти, шаткостью походки.
При отсутствии своевременного лечения возможно развитие предынсультного состояния и инсульта.
Признаки при гипертоническом кризе
При тяжелом гипертоническом кризе характерно появление сильной тошноты и повторяющейся рвоты, интенсивной головной боли (боль чаще всего локализуется в затылочной области и глазах). Отмечается мелькание мушек перед глазами, повышенная потливость, бледность или резкое покраснение лица, тахикардия.
Также может отмечаться обморок, тремор конечностей, судороги, непроизвольные мочеиспускания и дефекация.
Прединсульт — симптомы мигренозного статуса
При тяжелом течении мигренозного приступа, длящегося более трех дней, или при длительной цепочке мигренозных атак выставляется диагноз мигренозного статуса.
Наиболее грозным осложнением мигренозного статуса является мигренозный церебральный инфаркт (инсульт головного мозга). Поэтому мигренозный статус также относится к группе предынсультных состояний.

К признакам предынсультного состояния во время мигренозного статуса относят:
- многократную рвоту, не приносящую облегчения;
- резко выраженную мышечную слабость;
- повышенную чувствительность к свету и звукам;
- интенсивную головную боль;
- появление неврологической симптоматики (нарушение чувствительности конечностей, онемение лица, асимметрию лица, появление нистагма, мелькание мушек и цветных пятен перед глазами, появление бликов и ярких вспышек перед глазами, нарушения речи, заторможенность);
- нарушение сознания.
Диагностика
Для выявления причин возникновения предынсультного состояния проводится тщательное обследование больного. По результатам диагностики человеку назначают курс терапии.
Методы диагностики:
- измерение АД;
- общий анализ крови;
- анализ крови на уровень холестерина и глюкозы;
- ЭКГ;
- УЗИ сонных артерий шеи;
- КТ и МРТ – для получения изображений головного мозга.
Компьютерная томография проводится для установления наличия кровоизлияния. На основании полученного изображения у больного диагностируется патология. МРТ позволяет увидеть первые структурные изменения в ГМ. При подозрении на инсульт диагностика проводится в первый час после поступления больного в больницу.
Почему рвутся сосуды?
Главная причина – артериальная гипертензия, особенно при отсутствии лечения или при перерывах в приеме гипотензивных лекарств. Сосуды физически не могут выдержать того давления, которое оказывается кровью на их стенки. Прорывается сосуд в месте истончения или повреждения, это бывает при наличии атеросклеротической бляшки, врожденных аневризмах, травмах головы, использовании некоторых лекарств, препятствующих свертыванию крови, при опухолях и энцефалитах. Другая важная причина разрыва – артериовенозные мальформации, когда мелкие артериальные и венозные сосуды не заканчиваются капиллярами, а сплетаются в один большой клубок. Такую врожденную патологию можно обнаружить при профилактическом обследовании
Если человек о ней знает, то ведет себя более осторожно, избегает ненужных рисков
Природа максимально защитила головной мозг от повреждений, снабдив его массой протекторных и дублирующих систем. В молодом возрасте они срабатывают, а во второй половине жизни уже не всегда. Поэтому желательно, чтобы люди, находящиеся в группе риска, проходили ежегодное обследование у .
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Высок риск развития геморрагического инсульта у таких людей:
- гипертоники, им необходимо принимать медикаменты ежедневно;
- люди с избыточным весом – организм выращивает примерно 1 километр сосудов на 1 кг лишнего веса;
- люди с повышенным уровнем холестерина, а именно липопротеидов низкой плотности, которые образуют атеросклеротические бляшки на сосудистой стенке;
- люди, употребляющие в пищу недостаточное количество белка, не имеющие «строительного материала» для полноценной репарации тканей;
- находящиеся в хроническом стрессе, часто переносящие физическое или эмоциональное перенапряжение;
- злоупотребляющие алкоголем и курящие;
- страдающие сахарным диабетом или болезнями сердца;
- страдающие хроническими инфекциями, разрушающими сосудистую стенку – красной волчанкой, васкулитами;
- люди, постоянно принимающие лекарства для снижения вязкости крови;
- имеющие прямых родственников, погибших от кровоизлияния в мозг.
Как распознать приближение инсульта?
Первые признаки инсульта:
- Нарушения в мозговом кровообращении при ишемическом типе течения проявляются примерно за сутки. Появляются головные боли, состояние общего дискомфорта, помутнение сознания на неопределенное время.
- Нарушение кровообращения развиваются постепенно, по мере увеличения нарушения питания головного мозга. Впервые признаки появляются утром, после пробуждения, на фоне физического и психического покоя. Они то появляются, то исчезают. С каждым разом клиника усугубляется.
- В момент приступа отмечается бледность лица. Нарушается зрение. Человек перестаёт узнавать окружающих и предметы. Развивается гемипарез конечностей на стороне противоположной резвившемуся процессу.
- Геморрагический инсульт настигает резко, без предупреждения в момент стресса, физического или психического напряжения. В пик сильной головной боли, возникшей резко, больной теряет сознание, наблюдается гиперемия лица, температура тела скачет от повышенного до пониженного, проступает пот, дыхание затрудненное и хрипящее. Артериальное давление на высоких цифрах, иногда определяется 200-220. Часто человек не приходит в сознание.
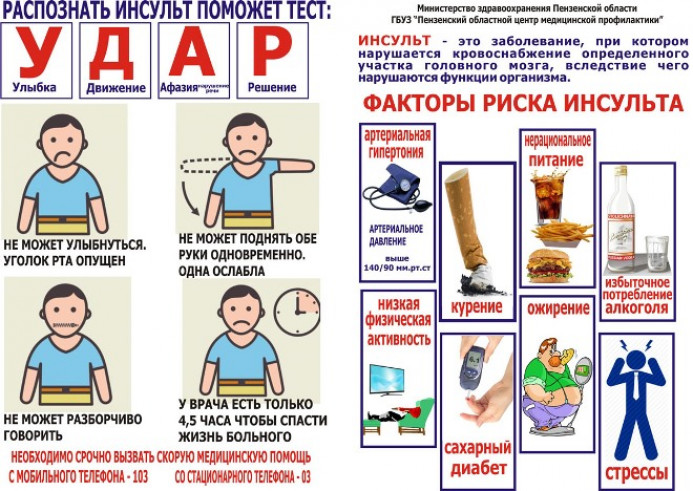
Очень важно вовремя оказать медицинскую помощь, а, следовательно, нужно знать врага в лицо. Распознать инсульт можно так:
Распознать инсульт можно так:
- Попросите человека улыбнуться, при ОНМК будет заметна асимметрия лица;
- Попросите человека повторить за вами сказанное. Речь будет заторможена, сложность в запоминании простейшего текста;
- Попросите сжать ваши руки, разница в силе сжимания заметна сразу;
- Попросить поднять руки, парализованная рука не поднимается и падает плетью, если поднять и отпустить.
- Попросите показать язык. При поражении он смещен от центра в сторону.
Если вы обнаружили признаки ОНМК и даже при полном их исчезновении в течение короткого времени, необходимо срочно вызывать бригаду СМП. Такие признаки не могут быть просто. Это всегда глубокое поражение, которое при неоказании помощи закончится летальным исходом.
Есть и другие признаки поражения не такие яркие, но на них также следует обратить внимание на это:
- Сильная головная боль, сопровождающаяся мельканием мушек перед глазами.
- Онемение конечностей с одной стороны;
- Чувство головокружения;
- Нарушение сознания;
- Тошнота, возможна рвота на пике головной боли не приносящая облегчения;
- Нарушение походки.
Важно! Чем меньше времени пройдет от появления инсульта, до оказания высококвалифицированной помощи, тем больше шансов у человека вернуться к более-менее нормальной жизни после лечения и реабилитации. До приезда бригады нужно сделать следующее:
До приезда бригады нужно сделать следующее:
- Пострадавшего нужно уложить в горизонтальное положение, даже если находитесь на улице, уложите на землю. Положение стоя или сидя только усугубит положение.
- Голова должна быть немного приподнята, не менее 30 градусов по отношению к телу.
- Обеспечьте приток свежего воздуха.
- Убрать стесняющую одежду
- При рвоте следить за дыханием, нельзя допускать попадания рвотных масс в органы дыхания.
Что такое инсульт и чем он опасен
Инсульт — это нарушение кровообращения в головном мозге . Он может возникнуть из-за разрыва сосуда или его закупорки тромбом. В таком случае к нервным клеткам не поступает нужное количество кислорода, глюкозы и других питательных веществ, что может привести к их гибели.
Существуют несколько факторов, повышающих риск развития инсульта, в их числе: избыточный вес, высокий уровень холестерина, сахарный диабет, гипертония, употребление алкоголя и наркотиков, курение. Помимо этого, врачи учитывают генетическую предрасположенность и возраст: болезнь чаще поражает тех, кому больше 45 лет.
Инсульт может быть ишемическим и геморрагическим. Также выделяют субарахноидальное кровоизлияние, которое встречается редко, но в 50% случаев сопровождается летальным исходом. Ему свойственна острая боль в затылке, возможны судороги, рвота и потеря сознания.
Ишемический инсульт, или инфаркт мозга, — самый распространенный вид нарушения мозгового кровообращения. Непосредственная причина ишемического инсульта — закупорка сосуда, питающего головной мозг. Это может произойти из-за образования тромба или его попадания в просвет сосуда. Повышенный риск образования тромбов есть у людей, страдающих атеросклерозом, нарушением ритма сердца или заболеванием клапанов сердца. Ишемический инсульт может произойти при самостоятельном приеме лекарств без назначения врача (например, мочегонных или комбинированных оральных контрацептивов).
Симптомы при ишемическом инсульте развиваются в течение непродолжительного времени и не сопровождаются головной болью, так как в головном мозге нет болевых рецепторов. Чаще всего это происходит ночью, когда человек спит, а утром при пробуждении обнаруживает, что не работает рука, нога или нарушена речь.
При геморрагическом инсульте происходит разрыв стенки сосуда и кровь пропитывает ткани головного мозга. Частыми причинами геморрагического инсульта становятся повышение артериального давления, прием препаратов, снижающих свертываемость крови, нарушение строения стенки сосуда (аневризмы) или врожденные аномалии сосудистого русла — артериовенозные мальформации. Геморрагический инсульт развивается быстро, часто сопровождается головной болью. Если кровь пропитывает сосудистые оболочки головного мозга, где есть болевые рецепторы, человек может потерять сознание. Этот подтип инсульта отличается высокой частотой гибели пациента, но если человек выживает, то неплохо восстанавливается.
Группа риска прединсульта
Факторы риска развития предынсультного состояния аналогичны факторам риска развития самого инсульта.
Неконтролируемые факторы риска (те, на которые больной не может повлиять) включают:
- возраст (риск развития инсульта и прединсульта увеличивается с возрастом);
- пол (у женщин инсульты и предынсультное состояние регистрируют реже);
- отягощенный анамнез (наличие заболеваний сердечно-сосудистой системы у близких родственников).
Контролируемые факторы риска предынсультного состояния и инсульта включают:
- злоупотребление табачными изделиями (постоянное курение большого количества сигарет способствует снижению эластичности сосудов, повышению артериального давления, также развитию атеросклероза и хронического спазма сосудов);
- злоупотребление спиртными напитками, крепким чаем, кофе, энергетическими напитками;
- малоподвижный образ жизни;
- постоянные стрессы, неврозы, депрессивные состояния, чрезмерную эмоциональность, хронический дефицит сна, постоянное переутомление;
- неправильное питание, злоупотребление жирной и жареной пищей;
- повышенный уровень холестерина и триглицеридов в крови.
Особенности питания
Прединсульт (симптомы, первые признаки у женщин могут быть разнообразными и не указывать на приближающийся сосудистый криз) – это нарушение в работе центральной нервной системы, которое необходимо лечить не только фармакологическими препаратами, но и разрабатывать специальное диетическое питание.

Сбалансированное употребление пищи, составленное врачом-диетологом, поможет разобраться с первопричиной предынсультного состояния. В диете специалист-медик учитывает применение разрешенных и исключение запрещенных продуктов.
К ним следует отнести:
| Можно | Нельзя |
| Овощные культуры. | Белый хлеб. |
| Фрукты несладкие. | Сладкие мучные изделия. |
| Крупы (дозированно). | Молочные продукты. |
| Нежирное мясо птицы. | Рафинированное масло. |
| Морская рыба. | Острые и соленые пищевые продукты. |
| Плодовое растительное масло первого отжима. | Консервы. |
| Фреши. | Колбасные изделия. |
| Зеленый чай, несладкий компот. | Маринады, майонезы. |
| Перебродившее молоко и продукты из него. | Газированные напитки, кофе. |
| Хлебные изделия из муки грубого помола. | Алкоголь. |
Обязательным условием пост предынсультной диеты является дробное питание – нельзя перегружать сосудистую систему большими объемами разовой еды. Ежедневный рацион следует делить на 5-6 приемов с интервалами в 2-2,5 ч. Пищу необходимо готовить, используя щадящий метод – варить или тушить.
Первые симптомы прединсульта
Признаки предынсультного состояния могут несколько различаться в зависимости от формы основной причины развития прединсульта.
Неврологические признаки предынсультного состояния могут проявляться заторможенностью, потерей сознания, двоением в глазах, тяжелым головокружением, нистагмом (ритмичным подрагиванием глазных яблок), мышечной слабостью, онемением пальцев, ощущением ползания мурашек, мельканием мушек и цветных пятен перед глазами.
Также часто отмечаются нарушения речи, дезориентация в пространстве, временные нарушения памяти.
Признаки предынсультного состояния при транзиторных ишемических атаках
К основным признакам предынсультного состояния на стадии ТИА относят:
- онемение лица и конечностей;
- тремор конечностей, век, губ (реже отмечаются судороги);
- нарушение сознания;
- поражение лицевой мускулатуры и появление лицевой асимметрии (возможно одностороннее опущение уголка рта или века, пациент не может улыбнуться или вытянуть губы трубочкой);
- нарушение речи (пациент не может ответить на вопрос, невнятно бормочет);
- непонимание чужой речи;
- зрительные нарушения (двоение в глазах, нистагм, мелькание мушек и цветных пятен перед глазами).
Также может отмечаться бледность, повышение артериального давления, потливость, появление тахикардии (увеличение частоты сердечных сокращений) или брадиаритмии (уменьшение частоты сердечных сокращений).
Признаки предынсультного состояния при хронических нарушениях мозгового кровообращения
Возможно появление острых болей в затылке, области глаз, висках. Также могут отмечаться мигренозные приступы с переходом в мигренозный статус.
Реже боли носят кластерный характер (отмечается серия острых односторонних головных болей).
Также часто отмечается онемение губ, половины лица, век, руки, появляется ощущение ползания мурашек по коже. Может отмечаться резкая мышечная слабость в конечностях.
Возможно появление:
- преходящих нарушений зрения (мелькание цветных пятен и мушек перед глазами, снижение зрения, появление тумана перед глазами);
- нарушений памяти;
- тремора конечностей, ухудшения мелкой моторики пальцев;
- заторможенности;
- хронического снижения работоспособности;
- постоянной сонливости;
- раздражительности, частых перепадов настроения.
Первые симптомы нарушения мозгового кровообращения могут проявляться умеренными головными болями, головокружениями, снижением памяти, шаткостью походки.
При отсутствии своевременного лечения возможно развитие предынсультного состояния и инсульта.
Признаки при гипертоническом кризе
При тяжелом гипертоническом кризе характерно появление сильной тошноты и повторяющейся рвоты, интенсивной головной боли (боль чаще всего локализуется в затылочной области и глазах). Отмечается мелькание мушек перед глазами, повышенная потливость, бледность или резкое покраснение лица, тахикардия.
Также может отмечаться обморок, тремор конечностей, судороги, непроизвольные мочеиспускания и дефекация.
Прединсульт — симптомы мигренозного статуса
При тяжелом течении мигренозного приступа, длящегося более трех дней, или при длительной цепочке мигренозных атак выставляется диагноз мигренозного статуса.
Наиболее грозным осложнением мигренозного статуса является мигренозный церебральный инфаркт (инсульт головного мозга). Поэтому мигренозный статус также относится к группе предынсультных состояний.
К признакам предынсультного состояния во время мигренозного статуса относят:
- многократную рвоту, не приносящую облегчения;
- резко выраженную мышечную слабость;
- повышенную чувствительность к свету и звукам;
- интенсивную головную боль;
- появление неврологической симптоматики (нарушение чувствительности конечностей, онемение лица, асимметрию лица, появление нистагма, мелькание мушек и цветных пятен перед глазами, появление бликов и ярких вспышек перед глазами, нарушения речи, заторможенность);
- нарушение сознания.
При отсутствии своевременной медицинской помощи мигренозный статус может привести к обширному геморрагическому или ишемическому инсульту.
Особенности инсульта у женщин в отличие от мужчин
Проявление симптомов инсульта у женщин может быть вызвано патологией беременности, сахарным диабетом, высокой артериальной гипертонией, различными видами вредных привычек, таких как курение, злоупотреблением алкоголем и другими видами хронических заболеваний.
Ишемический инсульт у женщин имеет свои определенные черты в отличие от мужчин, которые проявляются через:
- рвотные рефлексы, головокружение;
- высокую температуру;
- нарушение функции глотания и появление икоты;
- полное онемение одной из сторон тела пациента;
- нарушение координаций в движении;
- эмоциональное возбуждение.
При геморрагическом инсульте у женщин появляются симптомы:
- светобоязни;
- слабо прощупывающегося пульса;
- обморочным состоянием;
- нарушением движения вестибулярного аппарата;
- наступлением парализации.
Причиной появления такого типа инсульта у женщин являются врожденные патологии сосудов головного мозга, у которых отсутствует четкая структура.
В аналогичной статье вы найдете все об инсульте у мужчин.
Стоит отметить, что женщины переносят инсульт намного тяжелее чем мужчины и поэтому достаточно часто проявляются в результате данной болезни летальные исходы.
Видео:
Как и при любом заболевании, перспективы более-менее благоприятного исхода тем выше, чем раньше начато лечение. Поэтому при первых же подозрениях на инсульт следует вызывать скорую помощь. Первые минуты после инсульта нередко являются решающими для больного. Существует не очень, к счастью, распространенное мнение, что инсульт – это обязательно паралич. А если, не парализовало сразу, то это не инсульт и «пройдет». Мнение абсолютно неправильное. Инсульт необязательно сопровождается параличом, а кроме того, паралич может наступить и впоследствии. До приезда «скорой помощи» больного следует уложить на горизонтальную поверхность, расстегнуть одежду, вынуть зубные протезы, если таковые имеются, обеспечить приток свежего воздуха.Подробное описание симптомов инсульта
Симптомы инсульта очень разнообразны и их проявление зависит от того, какой именно участок мозга поражен и какова степень поражения. Разделяются они на:
- общемозговые;
- вегетативные;
- очаговые.
Общемозговые симптомы чаще бывают при геморрагическом инсульте, они обычно очень заметны. Это чрезвычайно сильная головная боль, зачастую сопровождающаяся рвотой, потеря сознания, судороги, расширение зрачка. В большинстве случаев наступает паралич конечностей, может быть также потеря памяти или нарушение речи, в зависимости от того, с какой стороны произошел инсульт. Больной может «теряться» в пространстве и времени. Инсульт по ишемическому типу не менее опасный, но более коварный, поскольку может «нарастать» малозаметно, по мере того, как уменьшается пропускная способность сосудов. При ишемическом инсульте может наблюдаться ограниченность движений конечности или головы – из-за напряжения мышц шеи невозможно опустить подбородок к груди, или из-за напряжения мышц ног нельзя согнуть ногу. Вегетативные симптомы инсульта – это чувство жара, чрезмерное потовыделение, сердцебиение, все это может сопровождаться общей слабостью, головокружением. При очаговых поражениях страдают какие-то определенные участки мозга, и соответственно, органы, которыми этот участок «руководит» – нарушаются функции движения, речи и пр. Очаговые симптомы инсульта, так называемые преходящие нарушения кровообращения мозга не менее коварны. В таких случаях возникающие явления – слабость в руке или ноге, нарушения речи, временная слепота с одной стороны – быстро проходят. И когда «скорая помощь» приезжает, зачастую человек чувствует себя совершенно здоровым и нередко отказывается от госпитализации. А это уже ошибка, которая может привести к катастрофе. Преходящие нарушения кровообращения могут повторяться, и рано или поздно становятся постоянными. То есть уже на следующий день человек может проснуться наполовину парализованным, или со стойкими нарушениями речи, или слепотой, в зависимости от того, какой участок мозга поврежден. Поэтому госпитализация обязательна при любых сколь-нибудь серьезных подозрениях на инсульт.
Внутренние симптомы
К внутренним симптомам можно отнести все ощущения человека, которые не проявляются в нарушениях функций организма. К таким симптомам можно отнести:
- головные боли;
- головокружения;
- шум в ушах;
- снижение остроты зрения или слуха;
- слабость;
- тошноту;
- покалывание в конечностях;
- тахикардию.
Эти ощущения предупреждают о предынсультном состоянии или являются первыми симптомами развития заболевания. Чем дольше при таких ощущениях мужчина будет оставаться на ногах, тем сложнее будет восстановить нарушенные функции мозга.
Какое давление при инсульте
Повышенное давление и инсульт взаимосвязаны: геморрагическое поражение мозга чаще всего происходит на фоне скачка артериального давления, при котором происходит разрыв стенки сосуда. Однако давление при инсульте у мужчины может оставаться нормальным и даже быть пониженным. При гипотонии организм пытается своими силами восстановить нормальное давление, в результате чего происходит изнашивание стенок сосудов, потеря их эластичности, обрастание атеросклеротическими бляшками.
Возможные последствия и прогноз
При своевременно оказанной первой помощи, когда предпосылки надвигающейся беды были вовремя обнаружены, нарушенный мозговой кровоток быстро возобновляется и серьезного поражения тканей мозга не возникает — прогноз благоприятный.
Однако игнорировать этот факт не стоит, так как без лечения и профилактических действий рецидив не заставит себя долго ждать.
Наиболее опасным в отношении возможных осложнений считается первый месяц постинсультного состояния.
Отсутствие действий по оказанию неотложной помощи может привести к инсульту, полной парализации половины тела, тяжелым нарушениям функционирования органов чувств, утрате способности к речи и координации движений.
Причины
Все причины, по которым инсульт развивается у более молодых людей, есть и у пожилых. Но старики более подвержены болезни по причине атеросклероза, сердечно-сосудистых проблем и хронических недугов.
Рассмотрим основные причины инсульта и факторы риска инсульта у пожилых:
• Артериальная гипертония или постоянное высокое давление. Причина встречается у 70% пожилых. После 80 лет часто приводит к ишемическим и геморрагическим инсультам.
• Сердечная недостаточность и перенесенный инфаркт миокарда.
• Повышенный уровень холестерина в крови. Ухудшается обмен веществ, из-за этого холестерин хуже перерабатывается и остается на сосудистых стенках. Нарушается кровоток, провоцируется образование тромбов.
• Мерцательная аритмия. Нарушается ритм сердечных сокращений, из-за чего развивается неравномерный кровоток. По причине этого образуются тромбы, которые разносятся по организму. Попадая в мозг, такой тромб может вызвать инсульт.
• Лишний вес и нарушенный обмен веществ. Они увеличивают нагрузку на сердце и провоцируют недуг. С этими причинами связан малоподвижный образ жизни и недостаток физической активности. Из-за них замедляется кровообращение и набирается лишний вес.
• Сахарный диабет также провоцирует инсульт.
• Вредные привычки: злоупотребление алкоголем и увлечение табаком. Они вредят сердцу и сосудам.
• Самостоятельный прием лекарств, влияющих на работу сердца и кровообращение.
• Стресс, нервное напряжение, чрезмерные нагрузки на психику. Это особенно опасно для тех, кто уже перенес инсульт ранее.
Причиной возникновения может стать атеросклеротическая или холестериновая бляшка, спазм сосуда из-за гипертонии, разрыв тонких капилляров из-за попадания в них крупных кровяных сгустков, остановка кровообращения в мозге из-за резкого снижения кровяного давления.
При обнаружении у человека двух и более факторов из этого списка риск развития инсульта с тяжелыми последствиями повышен.
Возможные осложнения
Предынсультное – это такое состояние, которое ассоциируется с высоким риском инсульта, что чревато осложнениями, опасными для здоровья и жизни. Нередко после перенесенного эпизода ОНМК развиваются состояния:
- Вторичное интракраниальное кровоизлияние.
- Отек мозга с последующей дислокацией мозговых структур.
- Ишемия ствола вторичного типа.
- Тромбоэмболическое поражение легочных артерий.
- Повышение значений внутричерепного давления.
- Гидроцефальный синдром.
- Пневмония.
Последствия дефицита кровоснабжения мозга включают паралич конечностей и лицевых мышц, утрату слуха и речи, депрессивное состояние. Нередко развивается постинсультный болевой синдром в области парализованных конечностей.
Первые признаки инсульта по видам приступа

Обратите внимание на первые проявления
У молодых пациентов обычно не отмечается яркая выраженность инсульта. Могут быть лишь пара незначительных неврологических признаков. В пожилом возрасте симптомы, как правило, сомнений не вызывают и протекает инсульт намного тяжелее. Особых отличий в симптомах у женщин и мужчин нет.
В начале развития болезни отличить один вид приступа от другого сложно, но это значимо лишь в прогностическом плане. В отличие от инсульта геморрагического генезиса, мозговой инфаркт очень редко проходит в сопровождении головных болей и обмороков.
Первые, начальные признаки ишемического инсульта могут отмечаться в виде предвестников:
головокружениями и упадком сил;
слабыми головными болями, на которые пациенты не заостряют внимание;
слабым пульсом и пониженным давлением;
слегка повышенной температурой
ортостатическим синдромом (темнота в глазах);
переходящей мышечной слабостью и нарушением кожной чувствительности.
Классические признаки отсутствия кровотока в какой-либо зоне мозга развиваются очень быстро — состояние пациента резко ухудшается.
А вот клиника геморрагического инсульта отличается быстрым формированием симптомов с проявлением значительных неврологических расстройств. В данном случае, это обусловлено сочетанием сразу двух патологий – образованием кровавой гематомы, вследствие прорыва сосудистой стенки и формирования тканевой ишемии, увеличивающей очаговую область инсульта.
В отличие от инфаркта мозга, геморрагии происходят обычно днем на фоне скачков давления или внезапного его повышения. Надвигающаяся «катастрофа» не дает о себе знать никакими мелкими признаками. Но, резкая и невыносимая боль в голове может быть «визитной карточкой» инсульта.
Первые симптомы геморрагического инсульта появляется внезапно и сопровождается:
- интенсивными головными болями;
- нарушением сознания и припадками эпилепсии;
- гипергидрозом и гиперемией на лице;
- нарушением дыхательных функций и сердечной аритмией.
При проявлении таких первых признаках инсульта у женщины, симптомы могут говорить и о других заболеваниях – рассеянном склерозе, об инфекции или расстройстве нервной системы, либо функциональных расстройствах, не связанных с поражением ЦНС. Поэтому только своевременное обращение к врачу может предотвратить надвигающуюся угрозу и не допустить развитие тяжёлых последствий.
Неотложная помощь при инсульте: что сделать до приезда врача?
Каждый человек должен знать, как помочь при инсульте, и при его развитии сразу же вызвать Скорую, даже если это состояние проявлялось всего на протяжении нескольких минут. Оператору следует сообщить о вероятности наступления именно этой сосудистой катастрофы.
Неотложная помощь больному до приезда Скорой оказывается в следующей последовательности:
-
Попытаться предотвратить падение. Уложить пострадавшего на горизонтальную поверхность и приподнять голову на 30 градусов.
-
Снять стесняющую дыхание и кровообращение одежду: расстегнуть воротник рубашки и манжеты, снять галстук и ремень.
-
Обеспечит достаточный приток свежего воздуха и оптимальный температурный режим.
-
При появлении тошноты и рвоты повернуть голову на бок, вынуть изо рта зубные протезы и не допускать аспирации рвотных масс.
-
Каждые 5 минут измерять давление и пульс. При значительной артериальной гипертензии (180 – 220 мм рт. ст.) следует попросить пациента задержать дыхание. Если есть возможность, то для снижения давления можно использовать Каптоприл (под язык) или другой антигипертензивный препарат, который ранее принимался больным. Нельзя пользоваться сосудорасширяющими средствами (Но-шпа, Спазмалгон, Папаверин и пр.) и мочегонными. Эти препараты резко снижают артериальное давление и состояние больного ухудшится.
-
Если больной в сознании, то поддерживать его в таком состоянии. С ним следует говорить, не задавая вопросов, требующих ответа для сохранения максимального покоя, чтобы он не лишился способности восприятия.
-
Измерить температуру и при ее повышении до 38 градусов и выше дать больному принять 2 таблетки Парацетамола (другими жаропонижающими пользоваться нельзя).
-
При возможности дать больному принять сразу 10 таблеток Глицина или его аналога (активный компонент – аминоуксусная кислота) для стабилизации мозгового кровообращения.
Прибывшим специалистам Скорой необходимо сообщить показатели давлении, пульса, симптомы. Так же врачу нужно перечислить препараты, которые принимались больным.
Сердечно легочная реанимация при инсультах и инфарктах миокарда
В тяжелых случаях инсульты и инфаркты могут приводить к остановке сердца и дыхания
В таких ситуациях важно не растеряться, не медлить и начать проводить реанимационные мероприятия, позволяющие восстановить эти жизненно важные функции.. Если во время приступа произошел обморок или остановилось сердце, то необходимо оказать следующую неотложную помощь:
Если во время приступа произошел обморок или остановилось сердце, то необходимо оказать следующую неотложную помощь:
-
уложить больного на спину, под плечи подложить валик, вынуть изо рта протезы и обеспечить нормальное дыхание, для профилактики аспирации рвотных масс повернуть голову набок, обернуть пальцы тканью и удалять изо рта скопления слизи и рвоты;
-
начать проводить искусственное дыхание «изо рта в рот» и непрямой массаж сердца – через каждые 30 нажатий сделать 2 вдоха, частота нажатий – 75 – 80 в минуту.
Сердечно-легочная реанимация должна проводиться до приезда врачей.
Людям, находящимся в группе риска по развитию инсультов и инфарктов миокарда, следует помнить о вероятности развития таких сосудистых катастроф и регулярно контролировать свое состояние. Только бдительность и информированность больного и его окружения помогает снижать вероятность появления тяжелых приступов и оказывать правильную неотложную помощь.