Обезболивающие мази: грамотная консультация
Содержание:
Почему женщины болеют ревматоидным артритом чаще мужчин?
Ревматоидный артрит (РА) – это системное заболевание соединительной ткани с преимущественным поражением мелких суставов кистей и стоп аутоиммунного воспалительно-эрозивного характера с последующей деструкцией (разрушением) костной и хрящевой ткани. Часто встречается системная форма ревматоидного артрита с поражением внутренних органов.
Достоверно установлено, что это преимущественно женское заболевание, но точные причины и механизмы его развития не установлены. Основные причины ревматоидного артрита у женщин и мужчин одинаковы, это отягощенная наследственность и перенесенная вирусная инфекция. Но у женщин в отличие от мужчин гораздо больше дополнительных пусковых факторов, провоцирующих развитие болезни. К таким факторам относятся:
- Любые гормональные нарушения. Установлено, что:
- высокая концентрация в крови женских половых гормонов эстрогенов стимулирует разрастание соединительной ткани, а значит, склонность к прогрессированию патологического процесса и нарушению функции конечности; и все же во время беременности, при достаточно высоких показателях эстрогенов, часто наступает ремиссия РА;
- заболевания начинается преимущественно в возрасте 40 – 45 лет и старше, когда гормональный фон женщины снижается и в данном случае большое значение имеет гормональный дисбаланс;
- эндокринные заболевания – сахарный диабет, ожирение, гипотиреоз увеличивают риск развития ревматоидного артрита.
- Курение – приводит к стойкому сужению кровеносных сосудов, повышая предрасположенность к развитию ревматоидного артрита.
Развитию РА способствуют также особенности реагирования иммунной системы женщины на внедрение инфекции:
- женский организм активнее вырабатывает антитела (иммуноглобулины – Ig) в ответ на внедрение инфекции; почему это происходит, не установлено; при этом особенно активно вырабатываются Ig класса М – ревматоидный фактор;
- нарушается баланс отдельных видов Т-лимфоцитов, отвечающих за клеточный иммунитет; увеличивается число Т-хелперов (клеток-помощников, Т4 или CD4+, они помогают другим клеткам уничтожать инфекцию), тогда как число Т-супрессоров (клеток, подавляющих активность иммунных клеток, чтобы они не разрушали ткани организма, Т8 или CD8+) остается прежним; это приводит к развитию аутоиммунных реакций.
Из-за повышенного количества в крови гормона надпочечников кортизола у женщин также отмечается повышенное (по сравнению с мужчинами) образование цитокинов (информационных молекул), поддерживающих воспаление. Это интерлейкин 1 (ИЛ -1) и фактор некроза опухоли альфа (ФНО-альфа). При этом количество противовоспалительных цитокинов не увеличивается, что способствует поддержание длительного воспалительного процесса.
Женщина может заболеть в любом возрасте. У девочек, подростков и молодых женщин чаще встречается серонегативная форма заболевания, когда в крови не обнаруживается ревматоидный фактор (РФ — антитела IgM к собственным тканям). В среднем и пожилом возрасте чаще развивается серопозитивная форма заболевания, при которой в крови обнаруживают высокие титры РФ. Но при ранней менопаузе, начинающейся раньше 50 лет, у женщин часто встречается серонегативный ревматоидный артрит.
Подход к лечению заболевания в нашей клинике
В клинике «Парамита» в Москве практикуется индивидуальный подход к терапии каждого пациента. Наши врачи используют в своей практике сочетание передовых западных и традиционных, проверенных веками, восточных методов лечения серонегативного ревматоидного артрита. Перед назначением комплексной терапии обязательно проводится полное обследование пациента. Применяемые лечебные методы:
- лекарственная терапия – назначается комплекс высокоэффективных лекарств, применяются новейшие схемы и методики;
- лекарственные травы – используются, как научные подходы к применению фитотерапии, так и народные средства для снижения нагрузки от медикаментов;
- физиотерапия – умелое сочетание медикаментозной терапии с физиопроцедурами дает быстрый и стойкий положительный эффект;
- лечебное движение – специально подобранные упражнения ЛФК, кинезитерапии улучшают кровообращение, тренируют мышцы; лечебный массаж закрепляет этот эффект;
- плазмолифтинг (PRP-терапия) – передовая методика активизации восстановительных процессов при помощи собственных тромбоцитов пациента, обработанных по специальной методике;
- рефлексотерапия (РТ – акупунктура, прижигание полынными сигаретами, точечный массаж)– воздействие различными способами на активные точки на поверхности тела человека, рефлекторно связанные с различными органами и тканями; проверенные веками высокая эффективность методов РТ позволяет полностью избавить пациента от рецидивов болезни даже без применения лекарств;
- фармакопунктура – метод рефлексотерапии, при котором в акупунктурные точки вводятся современные эффективные лекарства.
Специалистам нашей клиники удается быстро добиться ремиссии серонегативного артрита и поддерживать ее на протяжении длительного времени. Пациенты, которые выполняют все рекомендации врача и регулярно проводят противорецидивное лечение, забывают о своем заболевании и ведут обычный образ жизни.
Профилактика обострений
Профилактика обострений
Серонегативный ревматоидный артрит серьезное заболевание, требующее постоянного соблюдения рекомендаций врача. Чтобы предупредить рецидив, нужно:
- больше двигаться, заниматься обязательными упражнениями ЛФК, но избегать тяжелых физических нагрузок, вести здоровый образ жизни;
- избегать переохлаждений, если это необходимо, сменить место проживания, профессию;
- исключить все вредные привычки;
- правильно питаться;
- поддерживать здоровье своего тела, лечиться от сопутствующие заболевания;
- выполнять все назначенные врачом процедуры.
Серонегативный ревматоидный артрит можно и нужно постоянно поддерживать в состоянии ремиссии. Справиться с этой нелегкой задачей и повысить качество жизни вам помогут специалисты московской клиники «Парамита».
Литература:
- Насонов ЕЛ, Каратеев ДЕ, Балабанова РМ. Ревматоидный артрит. В кн.: Ревматология. Национальное руководство. Под ред. Е.Л. Насонова, В.А. Насоновой. Москва: ГЭОТАР-Медиа; 2008.С. 290–331
- Насонов ЕЛ, редактор. Генно-инженерные биологические препараты в лечении ревматоидного артрита. Москва: ИМА-ПРЕСС; 2013.
- Emery P, Breedveld FC, Dougados M, Kalden JR, Schiff MH, Smolen JS. Early referral recommendation for newly diagnosed rheumatoid arthritis: evidence based development of a clinical guide. Ann Rheum Dis 2002;61:4 290-297 doi:10.1136/ard.61.4.290
- Schett G, Emery P, Tanaka Y, et al. Tapering biologic and conventional DMARD therapy in rheumatoid arthritis: current evidence and future directions. Ann Rheum Dis 2016l0:1-10. Doi.10.1136/annrheumdis-2016-209201.
Базисная терапия. Делагил, Сульфасалазин, Плаквенил, Азатиоприн, Метотрексат, Циклофосфан, Ремикейд, Инфликсимаб, Хумира и другие
Базисная терапия используется для лечения аутоиммунных болезней, когда воспаление суставов и других тканей, обусловлено избыточной агрессивностью иммунитета к собственному организму. Симптомы болезни появляются после того, как иммунитет распознает какую-либо ткань организма как чужеродную. Продолжительное лечение невысокими дозами специальных «антиаутоиммунных» препаратов называется базисной терапией. Препараты для базисной терапии угнетают продукцию в организме агрессивных иммунных клеток и других агентов воспаления (провоспалительные цитокины, антитела и др.). В процессе базисной терапии проявления аутоиммунного заболевания становятся мягче или исчезают полностью. Эффект от базисной терапии обычно наступает не сразу, а спустя две недели или более.
Препараты для базисной терапии мы подбираем исходя из особенностей течения заболевания именно в Вашем случае. Препараты выбора для базисной терапии: Делагил, Сульфасалазин, Плаквенил, Азатиоприн, Метотрексат, Циклофосфан, Ремикейд, Инфликсимаб, Хумира и другие.
Базисная терапия ревматоидного артрита, системной красной волчанки или другого аутоиммунного заболевания может проводиться под лабораторным контролем и только после обследования. Вместе с аутоиммунным заболеванием базисная терапия тормозит работу противоинфекционного иммунитета. Отсюда основной риск базисной терапии – развитие инфекций из-за подавления иммунитета к ним. Поэтому до назначения базисной терапии мы проверим Вас на носительство инфекций. Если инфекции будут обнаружены, потребуется некоторое время на лечение инфекционного процесса. Иногда противоинфекционное лечение можно сочетать с базисной терапией. Инфекционный фон подлежит проверке и по ходу базисной терапии. Для профилактики и лечения инфекций удобно использовать .
Самые известные аутоиммунные ревматические болезни, при которых мы используем базисную терапию:
- ревматизм
- ревматоидный артрит
- болезнь Бехтерева / анкилозирующий спондилоартрит
- системная красная волчанка
- псориатический артрит
- реактивный артрит
- васкулит
Чтобы «не перестараться» с подавлением иммунитета, доза, обычно, повышается постепенно, с периодическим контролем анализа крови. Затем выработка агрессивных иммунных факторов снижается, но уже выработанные воспалительные агенты еще некоторое время продолжают атаковать организм, затем воспаление затихает.
Как долго продолжается прием лекарства?
Базисная терапия ревматоидного артрита или другого аутоиммунного заболевания может продолжаться от нескольких месяцев до нескольких лет. Возможно, мы будем менять дозы или препараты по ходу лечения, исходя из результатов контрольных лабораторных исследований.
Перед началом базисной терапии мы выполняем лабораторные анализы, чтобы определиться с исходными показателями агрессивности иммунитета, функции печени и почек, наличия инфекций. По ходе лечения эти показатели периодически отслеживаются – это основа безопасности лечения.
Обязательная профилактика инфекций при базисной терапии
Особое внимание мы уделяем сопутствующим инфекциям. Так или иначе, препараты для базисной терапии приводят к некоторому снижению иммунитета
И Ваша сопротивляемость болезнетворным микробам может пострадать. Если Вы, до базисной терапии, были носителем скрытой (или явной) инфекции, на фоне лечения микроорганизмы могут размножиться. Результат – микробное или вирусное воспаление где-либо (кишечник, миндалины, околоносовые пазухи, бронхи, почки, простата и др.). Чаще всего инфекционные осложнения при базисной терапии – это герпес, молочница, частые респираторные инфекции. В большинстве случаев можно справиться с ними, не отменяя базисную терапию.
Иммуноглобулины для внутривенного (ВВИГ) и внутримышечного введения в ревматологии. ВВИГ при системной красной волчанке, болезни Бехтерева, ревматоидном артрите и др
Бывает, что классические схемы базисной терапии в ревматологии приводят к чрезмерному подавлению иммунитета и какой-либо инфекции. Инфекция может протекать скрыто, но при этом провоцировать дальнейшее развитие аутоиммунного ревматического заболевания. В этом случае хорошо работает лечение нормальным иммуноглобулином. Иммуноглобулин человеческий нормальный может одновременно снизить аутоиммунную агрессию к соединительной ткани (снизить активность воспаления в суставах) и подавить инфекцию, провоцирующую воспаление.
У нас накоплен большой позитивный опыт использования препаратов иммуноглобулина для лечения:
- болезни Бехтерева – анкилозирующего спондилоартрита,
- ревматоидного артрита,
- системной красной волчанки,
- реактивного артрита и др.
Иммуноглобулины – это антитела, взятые от большого количества доноров (по стандарту – несколько тысяч). В иммуноглобулинах есть антитела практически ко всем инфекциям, с которыми человек встречается на протяжении жизни. При этом иммуноглобулин тормозит аутоиммунное воспаление. Также иммуноглобулины могут связывать некоторые аутоагрессивные факторы иммунной системы.
Иммуноподавляющая (иммуносупрессивная, гормональная) терапия, принятая в лечении ревматических заболеваний, подавляет не только звенья иммунитета, агрессивные к соединительной ткани, но и противомикробный и противовирусный иммунитет. В итоге может активизироваться инфекция, которая провоцирует дальнейшие обострения аутоиммунного заболевания. Иммуноглобулины могут быть использованы и для лечения аутоиммунных заболеваний, когда есть повышенная агрессия иммунитета к соединительной ткани, и для лечения сопутствующей инфекции.
Три основных варианты использования иммуноглобулина для внутривенного введения:
- Применение иммуноглобулина для внутривенного введения может быть полноценным базисным лечением. Иммуноглобулины в чистом виде обладают антиаутоиммунными свойствами т.е. донорские иммуноглобулины подавляют продукцию своих «плохих» иммуноглобулинов и помогают бороться с микробами. В то же время в донорских иммуноглобулинах нет антител реактивных к собственным тканям т.к. они взяты у здоровых доноров.
- Если без применения иммуносупрессивной терапии не обойтись, мы предложим провести ее под прикрытием донорских иммуноглобулинов. Так намного безопаснее.
- Совместное применение ВВИГ и классической базисной иммуносупрессивной терапии. Это вариант, когда можно обойтись меньшими дозами иммуноглобулинов (существенная экономия в деньгах), и в то же время избежать чрезмерного подавления иммунитета, справиться с инфекциями, снизить риски обострения основного ревматического заболевания.
К какому специалисту обращаться в нашей клинике: вы можете обратиться в врачу ревматологу или иммунологу.
Инъекции гиалуроновой кислоты
Данная кислота является заменителем природной синовиальной жидкости. Ее даже называют «жидкий протез».
После такой терапии предотвращается трение костей, а пораженный сустав становится подвижным. Также гиалуроновая кислота нормализует количество суставной жидкости.
Эффективность будет высокой в том случае, если такие уколы будут сделаны как можно раньше. Если артрит развился уже достаточно сильно, то инъекции избавят больного от неприятных ощущений, но вот результат будет не так заметен.
Популярные препараты с гиалуроновой кислотой:
- Остенил;
- Гиалуронат натрия;
- Синокром;
- Гель Креспин.
</p>
Благодаря таким инъекциям можно лечить артрит плечевого сустава, голеностопа, тазобедренного, локтевого и прочих сочленений.
Главное условие применения – вводят только после снятия острого воспаления и после достижения стойкой ремиссии.
Лечебный курс составляет 1-5 инъекций с перерывом в 6-10 дней. Повторять лечение надо каждый год на протяжении пары лет.
Какие средства при болях в суставах самые эффективные?
Каждый человек особенно реагирует на лекарственные препараты, поэтому выбор наиболее эффективных предполагает индивидуальный подход. Наиболее действенными считаются те, которые имеют широкий спектр воздействий на боли разной этиологии и интенсивности проявления.
Снятие боли суставов иногда требует комбинации нескольких препаратов. Ниже – описание самых востребованных групп лекарственных средств для купирования боли.
Препараты нестероидного противовоспалительного ряда (НПВС)
Это группа легких обезболивающих препаратов, действие которых базируется на снятии воспалительного процесса. Хорошо переносятся, но при выраженных болях неэффективны. Их нельзя применять при эрозийных заболеваниях желудка.
Есть НПВС для местного наружного, внутримышечного и перорального применения. Самые популярные в этой группе:
- Ибупрофен;
- Нимесулид;
- Диклофенак;
- Мелоксикам;
- Анальгин.
Ненаркотические анальгетики
Это группа препаратов, используемая для лечения инфекционных и неинфекционных воспалительных процессов опорно-двигательного аппарата и суставов, в частности. Их назначают при артрите и подагре. Включают несколько групп препаратов, в том числе ацетилсалицилового ряда. Это такие препараты, как:
- салицилат натрия, аспирин;
- амидопирин;
- парацетамол;
- бутадион и другие.
Наркотические анальгетики
Особая очень сильная группа обезболивающих препаратов, содержащих наркотические соединения. Самый известный из них – морфин.
К помощи наркотических анальгетиков прибегают в исключительно тяжелых случаях для купирования интенсивного болевого синдрома. В статистических случаях с артритом, артрозом, подагрой прибегают к помощи других анальгетиков.
Местные анестетики
Чтобы снять боль в суставах, врачи часто предлагают пациентам местные анестетики. Кроме оказания выраженного обезболивающего эффекта, эти препараты положительно воздействуют на сам сустав:
- снижают напряжение мышц;
- снимают воспалительный процесс;
- улучшают местный обмен веществ.
Под местными анестетиками понимают препараты для инъекционного введения в ткани сустава. Действуют быстро, не оказывают системного действия на организм, не вызывают побочных явлений со стороны внутренних органов. Их действие строго локализовано.
Для внутрисуставных инъекций используют лидокаин, новокаин, гидрокортизон и другие.
Обезболивающие таблетки при болях в суставах
Таблетированные препараты для купирования боли назначают при неярко выраженной симптоматике. Как правило, это нестероидные противовоспалительные средства, эффективные при артритах, бурситах и других заболеваниях легкой и средней степени тяжести. Список популярных обезболивающих таблеток:
- Кеторол;
- Артоксан;
- Вольтарен;
- Индометацин;
- Нимесулид;
- Ибупрофен.
Что значит — «при правильном использовании»? Помазал, да и всё.
Топические формы НПВС желательно некоторое время втирать, а не просто нанести. Обезболивающий и противовоспалительный эффект мази будет значительно выше, если не просто «помазать», а некоторое время активно втирать средство в кожу над больным местом. В ходе соответствующих исследований было выяснено, что даже 45‑секундное втирание геля диклофенака диэтиламина в пять раз увеличивало чрескожное поступление препарата по сравнению с простым нанесением на кожу. И нужно помнить, что обезболивающие мази на основе НПВС действуют на очаги боли, расположенные сразу под кожей. Если говорить о суставах — то это колени, локти и мелкие суставы кистей. До тазобедренного сустава местная форма, скорее всего, «не достанет». Втирать следует «по окружности» конечности, например, не только в тыльную, но и в ладонную поверхность межфалангового сустава .
Другие причины боли в колене
- Тромбоз вен ног: как довольно редкая причина боли в колене. Возникает отек в коленной чашечке. Вены отчетливо видны и имеют голубоватый цвет.
- Боль роста: дети постоянно испытывают дискомфорт в коленной чашечке во время всплесков роста. Эти боли происходят в детском саду и младшем школьном возрасте, и обычно уходят сами по себе через некоторое время.
- При подагре: содержание мочевой кислоты в крови резко повышается. Ее избыток накапливается в суставах, раздражая и повреждая внутреннюю хрящ. Подагра часто проявляется в колене с очень болезненным отеком и чрезмерным нагреванием.
- Пателлофеморальный болевой синдром: пострадавшие при этом чувствуют боль в области коленной чашечки. Причины этого часто неясны. Иногда за этим стоит неправильное положение коленной чашечки, воспаление сухожилий или слизистых мешков.
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
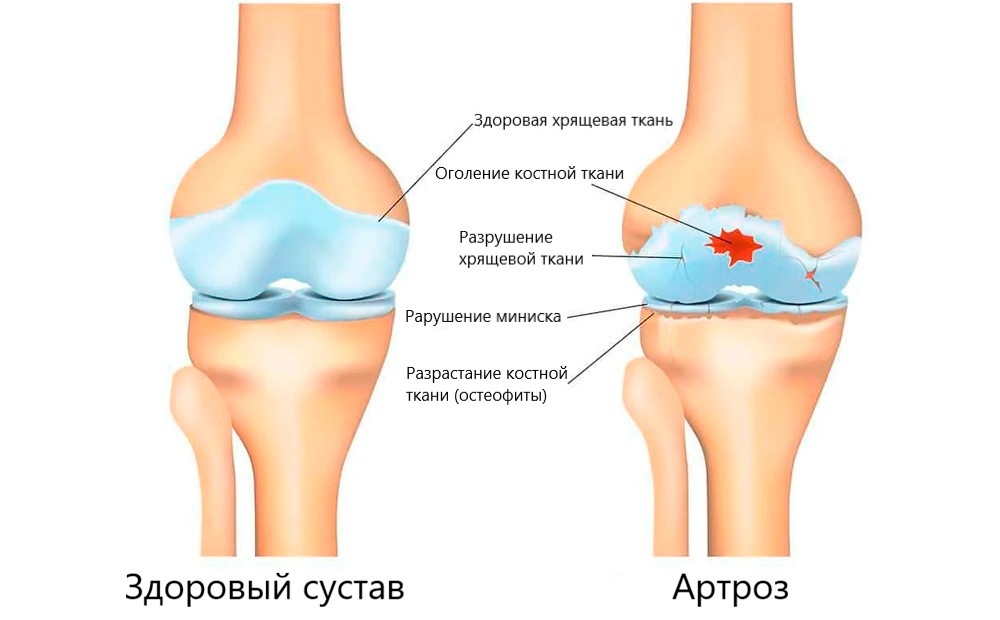
Лечение артроза
Основные средства лечения артроза – медикаментозное лечение, использование физиотерапии и хирургическое лечение.
Медикаментозное лечение
Использование лекарственных препаратов помогает улучшить кровообращение в поврежденных суставах, восстановить свойства хряща, обладает обезболивающим и противовоспалительным действием.
Нестероидные противовоспалительные препараты
При артрозе может появиться отек сустава, сустав начинает болеть и объем движения снижается. При приеме противовоспалительных препаратов (НПВП) боль снижается, останавливается цепная воспалительная реакция и ускоряется процесс восстановления хряща.
Чаще всего используются следующие препараты: диклофенак, нимесулид, индометацин, парацетамол. Их можно применять в виде таблеток, ректальных свечей и порошка. Но помните, что самолечение недопустимо, подбор и дозу лечебного препарата от артроза осуществляет врач-ревматолог.
Обезболивающие препараты центрального действия
Препараты опиоидного ряда снижают болевой порог чувствительности у пациента. Прием подобных препаратов возможен строго по рецепту и только под контролем врача!
Препараты-хондопротекторы
Препараты-хондопротекторы являются структурными элементами самого хряща, поэтому активно восстанавливают эту ткань и препятствуют ее дальнейшему разрушению. Лечение эффективно на начальных стадиях заболевания. Когда сустав уже полностью разрушен, вернуть первоначальную форму деформированных костей или нарастить новый хрящ, не представляется возможным.
Однако на 1- 2 стадиях артроза хондропротекторы могут принести пациенту значительное облегчение. Комбинированные препараты, в составе которых входит и глюкозамин, и хондроитин сульфат, по сравнению с однокомпонентным препаратом, дают лучший результат.
Хондроитин сульфат и глюкозамин сульфат
Данные лекарства способствуют процессу замедления воспалительной реакции в тканях, помогают уменьшить повреждение хряща и снизить болевой синдром. Чаще всего эти 2 препарата используют в лечении вместе, так как они обладают аккумулирующим действием, но принимать их надо в течение 3- 6 месяцев.
Гиалуроновая кислота
Обеспечивает вязкость и эластичность синовиальной жидкости. Помогает хорошему скольжению суставов. Поэтому врачи часто назначают инъекции с гиалуроновой кислотой в пораженный сустав.
Физиотерапевтические методы лечения
Среди физиотерапевтических методов лечения могут применяться:
- УВЧ-терапия;
- магнитотерапия;
- лазерное облучение низкой интенсивности;
- электрофорез с лекарственными препаратами;
- фонофорез (использование ультразвука для введения лекарственного средства в очаг воспаления).
1
Хирургическое лечение артроза
2
Хирургическое лечение артроза
3
Хирургическое лечение артроза
Хирургическое лечение
Хирургическое лечение применяется с целью восстановления и улучшения подвижности суставов, а также для того, чтобы удалить часть хряща или поврежденные мениски.
К хирургическому лечению артроза прибегают уже в крайних случаях, когда лечение медикаментами не дает результатов, при появлении сильной боли, частичной или полной неподвижности в суставах.
Во время артроскопической операции возможно удаление части пораженного артрозом хряща, его шлифовка для придания гладкой поверхности, удаление фрагментов и наростов хряща, срезание части поврежденных связок.
Протезирование коленного сустава
С помощью этой операции происходит замена суставных поверхностей коленного сустава на металлические или комбинированные протезы. Подготовленные пластины повторяют поверхность суставного хряща. Такие протезы изготавливаются из специальных сплавов, у пациентов они не вызывают реакцию отторжения, не окисляются и не травмируют окружающие ткани.
Хирургия тазобедренного сустава при артрозе
При данной операции производится частичное удаление хрящевой и костной ткани тазовой и бедренной кости. Обычно, головка бедренной кости и суставная поверхность тазовой кости удаляются и замещаются протезом из металла или металлокерамики.
Основы дифференцированного выбора препаратов для лечения суставных болей
Для начала о том, что назначать препарат, его дозировку и режим использования должен только специалист после постановки диагноза. Неграмотное самостоятельное лечение может привести к ухудшению, развитию хронического воспаления и усилению боли.
Препаратов для купирования болевого синдрома в суставах и околосуставной области много. В тяжелых случаях врачи назначают гормональные инъекции для экстренной помощи. В случаях воспаления нервных окончаний – нестероидные таблетки, при местном воспалительном процессе – мази и крема для наружного применения.
Обезболивающие при болях в суставах и мышцах, как правило, содержат:
- стероиды синтетического происхождения;
- наркотические и ненаркотические анальгетики;
- экстракты растений с согревающим эффектом;
- яды (пчелиный, змеиный);
- ибупрофен, нимесулид как варианты нестероидных противовоспалительных средств.
Каждый из них эффективен в определенной ситуации, абсолютной панацеи нет. В одних случаях нужен препарат системного действия, в других – достаточно местного воздействия, в-третьих – только инъекция в суставную область. Полное купирование боли в ряде случаев наступает при комплексном лечении болезни.
Прочие средства
К прочим средствам с обезболивающими свойствами относят препараты местного разрежающего, согревающего и противовоспалительного действия с обезболивающим эффектом.
Обезболивающие мази для суставов: Вольтарен, Диклофенак, Фастум гель, Меновазан, Найс.
Согревающие и сосудорасширяющие мази при суставных болях: Финаогон, Тенториум, Капсикам.
Есть еще одна группа средств для облегчения боли на местном уровне – это обезболивающий пластырь для суставов. Это ряд препаратов с разным составом, преимущественно растительного происхождения. Пластырь фиксируется на области больного сустава, а активные вещества по мере проникновения в ткани оказывают противовоспалительное и обезболивающее действие.
Кинезитерапия при болях в суставах
Клиника кинезитерапии Доктор Остеохондроз специализируется на реабилитации пациентов с заболеваниями опорно-двигательного аппарата, в том числе протекающих с болевым синдромом. В клинике не используют обезболивающие при боли в суставах.
Методика лечения базируется на комплексе реабилитационных мер, в частности занятиях на специальных тренажерах по индивидуальному плану с инструктором.
Суть занятий – в разработке и восстановлении подвижности сустава благодаря укреплению и наращиванию мышц на тренажерах с узколокальным воздействием.
Клиника эффективной кинезитерапии имеет центры в Зеленограде, Твери, Дубне и Клине.