Серонегативный ревматоидный артрит
Содержание:
3.Диагностика заболевания
Диагноз остеоартрит ставится после анализа симптомов заболевания, сведений о локализации и характере боли медицинского осмотра. Для диагностики артрита могут использоваться специальные методы:
- Рентгеновское исследование, которое покажет повреждение суставов и поможет исключить другие типы артрита;
- МРТ, необходимость в котором возникает, если рентген оказался недостаточно информативен.
- Анализы крови делаются для исключения других форм артрита.
- Если происходит скопление жидкости в суставах, врач может удалить ее часть и исследовать под микроскопом, чтобы исключить другие заболевания.
Симптомы
Ревматоидный артрит (РА) является хроническим заболеванием. Симптомы ревматоидного артрита могут появляться и исчезать и у каждого пациента проявляются по своему. У некоторых пациентов отмечаются длительные промежутки ремиссии. В период ремиссии ревматоидный артрит не активный и симптоматика может быть минимальной или отсутствовать. У других же пациентов симптоматика может быть постоянной в течение месяцев.
Хотя при ревматоидном артрите могут быть вовлечены различные органы, но в первую очередь поражаются суставы. При дебюте или обострении заболевания возникает воспаление суставов. Воспаление — естественная реакция организма на инфекцию или другие факторы, но при ревматоидном артрите воспаление возникает спонтанно и без явных причин. В отличие от остеоартрита, симптоматика при ревматоидном артрите более тяжелая, (выраженный болевой синдром, утомляемость, скованность, повышение температуры, нарушение аппетита).
При ревматоидном артрите могут быть боли и скованность в руках, коленях, лодыжках, ногах шее. Боли, как правило, встречаются с обеих сторон, но иногда бывают и с одной стороны. Таким образом, происходит симметричное вовлечение суставов в воспалительный процесс. Воспалительный процесс в суставах нарушает обычную двигательную активность (вождение автомобиля, ходьбу и движения, необходимые для повседневной активности).
Скованность в движениях по утрам может быстро исчезать или же беспокоить в течение нескольких часов. Чувство усталости иногда носит изнурительный характер. Воспалительный процесс может вызвать снижение аппетита и похудание. Кроме того, возможно повышение температуры высыпания на коже или вовлечение в воспалительный процесс легких или сердца. Эти симптомы появляются, когда происходит расширение зоны аутоиммунного процесс, а за пределами суставов.
Наиболее частые симптомы воспаления суставов:
- Скованность (тугоподвижность). Сустав двигается тяжело и ограничен диапазон движений. В отличие от других видов артрита, где тоже бывает скованность в суставах, длительность тугоподвижности при ревматоидном артрите более продолжительная ( более часа) до нормализации объема движений.
- Отечность. Жидкость накапливается в суставе, и он становится опухшим; это также способствует тугоподвижности.
- Боль. Воспаление в суставе делает его более чувствительным и болезненным. Длительное воспаление тоже способствует боли.
- Гиперемия и повышение местной температуры. Суставы могут быть несколько более теплыми на ощупь и более красными, чем окружающая кожа.
- Суставы поражаются различные (почти всегда поражаются руки) и процесс носит симметричный характер
- Симптомы вторичного поражения органов при РА.
- Ревматоидный артрит может вовлечь различные органы, что проявляется определенными симптомами:
- Усталость (повышенная утомляемость)
- Общая слабость
- Потеря аппетита, что иногда приводит к потере веса
- Боли в мышцах
Эти симптомы похожи на симптомы острой вирусной инфекции, но более интенсивные и более длительные.
Ревматоидные узелки — небольшие образования под кожей, которые чаще всего появляются на локтях. Иногда они бывают болезненными.
Повреждение легких или плевры обычно протекает бессимптомно. При развитии одышки применяются лекарства, снижающие воспалительный процесс
Ревматоидный артрит может оказать воздействие на структуры гортани и вызвать дисфонию.
Ревматоидный артрит может вызвать воспаление слизистых оболочек вокруг сердца, как правило, бессимптомное. При развитии симптомов это может проявляться одышкой, болью в области груди. Кроме того, происходит повреждение и сужение коронарных артерий.
Повреждение глаз происходит менее чес у 5% пациентов с ревматоидным артритом. Проявляется это покраснением глаз, сухостью, болезненностью в глазах.
Первые симптомы
Продромальный период (не всегда): общая симптоматика (усталость, снижение массы тела, артралгии, в том числе при изменении атмосферного давления, потливость, субфебрильная температура, ухудшение аппетита), повышение СОЭ, умеренная анемия.
Варианты начала и первые признаки ревматоидного артрита
- Симметричный полиартрит с постепенным нарастанием боли и скованности, преимущественно в мелких суставах кистей (наиболее частый вариант);
- Острый полиартрит с преимущественным поражением суставов кистей и стоп, выраженной утренней скованностью. Часто сопровождается ранним подъемом титров IgM РФ, АЦЦП;
- Моно- или олигоартрит коленных или плечевых суставов с последующим быстрым вовлечением мелких суставов кистей и стоп;
- Острый моноартрит одного из крупных суставов (напоминает септический артрит или микрокристаллический артрит);
- Острый олиго- или полиартрит с выраженными системными проявлениями (фебрильная лихорадка, лимфоаденопатия, гепатоспленомегалия), напоминающий болезнь Стилла у взрослых. Подобный вариант чаще развивается у молодых пациентов;
- «Палиндромный ревматизм» — характеризуется развитием множественных рецидивирующих атак острого симметричного полиартрита с поражением суставов кистей, реже — коленных и локтевых суставов, длящихся от нескольких часов до нескольких дней и заканчивающихся полным выздоровлением;
- Рецидивирующий бурсит, тендосиновит, особенно часто — в области лучезапястных суставов;
- Острый полиартрит у пожилых с множественным поражением мелких и крупных суставов, выраженными болями, ограничением подвижности и появлением диффузного отека (RS3PE-синдром, Remitting seronegative symmetric synovitis with pitting edema — ремиттирующий серонегативный симметричный синовит с подушкообразным отеком);
- Генерализованная миалгия с развитием следующих симптомов: скованность, депрессия, двусторонний синдром запястного канала, потеря веса. Характерная симптоматика РА развивается позже.
У ряда пациентов РА может дебютировать с недифференцированного артрита — НА (олигоартрит крупных суставов/асимметричный артрит суставов кистей/серонегативный олигоартрит суставов кистей/мигрирующий нестойкий полиартрит). При этом в течение первого года наблюдения у 30-50% пациентов с РА развивается достоверный РА, у 40-55% наступает спонтанная ремиссия, у остальных пациентов сохраняется РА или выявляется другое заболевание.
Внесуставные проявления РА
Общая симптоматика: общая слабость, потеря веса, субфебрилитет.
Ревматоидные узелки: плотные, безболезненные, не спаянные с подлежащими тканями. Кожа над ними не изменена. Локализуются в области наружной поверхности локтевого отростка, сухожилий кисти, ахилловых сухожилий, крестца, волосистой части головы. Обычно появляются через 3-5 лет после начала РА.
Васкулиты:
- Дигитальный артериит;
- Кожный васкулит (в т. ч. гангренозная пиодермия);
- Периферическая нейропатия;
- Васкулиты с поражением внутренних органов (сердце, легкие, кишечник, почки);
- Пальпируемая пурпура;
- Микроинфаркты ногтевого ложа;
- Сетчатое ливедо.
- Перикардит;
- Миокардит;
- Эндокардит;
- Крайне редко — коронарный артериит, гранулематозный аортит;
- Раннее и быстрое развитие атеросклеротических поражений и их осложнений (инфаркт миокарда, инсульт).
- Заболевания плевры: плеврит, фиброз плевры;
- Заболевания дыхательных путей: крико-аритеноидный артрит, формирование бронхоэктазов, бронхиолиты (фолликулярный, облитерирующий), диффузный панбронхиолит;
- Интерстициальные заболевания легких: интерстициальная пневмония, острая эозинофильная пневмония, диффузное поражение альвеол, амилоидоз, ревматоидные узлы;
- Сосудистые поражения легких: васкулиты, капилля- риты, легочная гипертензия.
- Оппортунистические инфекции: легочный туберкулез, аспергиллез, цитомегаловирусный пневмонит, атипичная микобактериальная инфекция;
- Токсическое поражение вследствие приема лекарственных препаратов: метотрексат, сульфасалазин.
Поражения почек: наиболее часто связаны с развитием амилоидоза (характерен нефротический синдром — протеинурия 1-3 г/л, цилиндрурия, периферические отеки). Иногда развивается мембранозный или мембранозно-пролиферативный гломерулонефрит со следовой протеинурией и микрогематурией.
Амилоидоз: наблюдаются поражения почек (протеинурия, почечная недостаточность), кишечника (диарея, перфорация кишечника), селезенки (спленомегалия), сердца (сердечная недостаточность).
Система крови:
- Анемия
- Тромбоцитоз
- Нейтропения
- Лимфопения
Лечение
Основной целью фармакотерапии является достижение стойкой ремиссии. Базисная фармакотерапия проводится болезнь-модифицирующими антиревматическими фармпрепаратами (метотрексат, лефлуномид, сульфасалазин).
Противовоспалительная терапия проводится с применением глюкокортикоидных гормонов и нестероидных противовоспалительных фармпрепаратов.
В случае сохранения умеренной или выраженной активности ревматоидного воспаления более шести месяцев и малоэффективности базисной терапии, необходимо использование блокаторов фактора некроза опухоли.
При возникновении первоначальных изменений в суставах больному необходимо исключить активные физические нагрузки. Устранение, по возможности, интеркуррентных инфекций, которые относятся к провоцирующим обострение факторам. Настоятельно рекомендуется прекращение употребления алкоголя и курения.
Подержание нормального веса уменьшает возможность развития суставных осложнений и остеопороза.
Питание должно быть сбалансированным и содержать повышенное количество полиненасыщенных жирных кислот (рыбий жир, оливковое масло), овощей и фруктов.
Необходимо проводить обучение пациентов изменению привычного двигательного стереотипа. Мероприятия лечебной гимнастики нацелены на сохранение тонуса мышечной системы и профилактику атрофических изменений.
Санаторно-курортное и ортопедическое лечение применяется в стадии ремиссии и с большой осторожностью при незначительной активности воспаления
Фармакотерапия ревматоидного артрита
Лечение ревматоидного артрита лекарствами — это основной вид терапии. Базисная терапия РА проводится пожизненно и на постоянной основе (прием иммунодепрессантов прекращается только на время ОРВИ или других болезней). Однако с помощью нее и лечения ревматоидного артрита препаратами нового поколения можно достичь длительной ремиссии, при которой прием других медикаментов не требуется.
Базисная противоревматическая терапия
Базисные противовоспалительные препараты (БПВП) — иммуномодуляторы, иммунодепрессанты, цитотоксики — замедляют темпы прогрессирования болезни. Их главная функция заключается в том, чтобы не допустить необратимых поражений соединительной и костной ткани собственными иммунными клетками. БПВП улучшают функциональную подвижность суставов, улучшают качество жизни больного и помогают бороться с болевым синдромом — подчас настолько сильным, что мешает больным спать.
Хондропротекторы
Хотя хондропротекторы — или корректоры метаболизма костной и хрящевой ткани — играют вспомогательную роль в лечении ревматоидного артрита препаратами, они непосредственно влияют на структурную целостность сустава. Хондропротективные препараты служат источниками натуральных полимеров — сульфатов хондроитина и глюкозамина. Без этих веществ невозможно представить функционирование суставов, ведь они входят в состав синовиальной жидкости (естественной смазки и “питательного раствора” для хряща), хрящевой и других видов соединительной ткани. Хондроитинсульфат способствует укреплению костей, стимулирует выработку гиалуроновой кислоты, обладает обезболивающим, противовоспалительным действием. А главное — он подавляет действие ферментов из погибших клеток (они способны разрушить и здоровые!) и улучшает регенерацию хряща. Недостаток глюкозамина и хондроитина сульфата вызывает хруст в суставах, снижает качество клеток хрящевой ткани, делает их нестабильными и подверженными разрушению, ухудшает амортизационные характеристики хряща..
Поскольку естественное потребление этих компонентов с пищей (в виде сухожилий и хрящей) сократилось, “добрать” их можно только через прием специальных препаратов, например, таких как: Артракам.
Нестероидные противовоспалительные средства
План лечения ревматоидного артрита включает применение НПВП. Эти средства симптоматического лечения (в форме таблеток, капсул, мазей или кремов) помогают снять болезненность и отечность, унять воспалительный процесс в острой фазе заболевания. Поскольку НПВП можно принимать только курсами (не дольше 10-12 дней), их назначают только при обострениях РА. Основная задача НПВП — лечение болей при ревматоидном артрите, с которыми не справляются обычные анальгетики. Не рекомендовано их применение при язвенной болезни, гастрите, диспепсии и других заболеваниях ЖКТ.
Глюкокортикостероиды
Глюкокортикоидные препараты обладают более мощным противовоспалительным действием, чем НПВП, однако назначаются лишь в случае неэффективности последних. Это связано с более серьезными побочными эффектами и невозможностью частого употребления стероидных гормонов. Они не защищают суставы от деструкции и вызывают привыкание, теряя эффективность со временем.
Препараты нового поколения для лечения ревматоидного артрита
Последним словом в лечении ревматоидного артрита считаются генно-инженерные биологические препараты — селективные иммунодепрессанты. Такие препараты избирательно подавляют активность различных клеток иммунной системы (преимущественно Т- и В-клеток). Особенно эффективны они в сочетании с препаратами базисной терапии.
Выбор конкретного препарата нового поколения для лечения ревматоидного артрита строго привязан к течению болезни, ее стадии и специфике, и невозможен без медицинского обследования и сдачи анализов.
Препараты нового поколения резко уменьшают воспалительную активность, предупреждают появление эрозий на суставных поверхностях и сокращают площадь уже существующих очагов. Инъекции биологических препаратов нового поколения при лечении ревматоидного артрита предусмотрены в тех случаях, когда БПВП оказываются неэффективны.
Необходимо соблюдать диету во время лечения ревматоидного артрита
Варианты течения РА
- Длительная спонтанная клиническая ремиссия;
- Интермиттирующее течение со сменой периодов полной или частичной ремиссии и обострений с вовлечением ранее не пораженных суставов;
- Прогрессирующее течение с нарастанием деструкции суставов, вовлечением новых суставов, развитием системных проявлений;
- быстропрогрессирующее течение с постоянно высокой активностью заболевания, тяжелыми внесуставными проявлениями.
Немедикаментозное лечение ревматоидного артрита
- Отказ от курения;
- Поддержание идеальной массы тела;
- Сбалансированная диета с высоким содержанием полиненасыщенных жирных кислот;
- Изменение стереотипа двигательной активности;
- ЛФК и физиотерапия;
- Ортопедическое пособие.
Суставные поражения при РА:
- Утренняя скованность в суставах, длящаяся не менее часа (длительность зависит от выраженности синовита);
- Боль при движении и пальпации, припухлость пораженных суставов;
- Уменьшение силы сжатия кисти, атрофия мышц кисти;
Поражения кисти:
- Ульнарная девиация пястно-фаланговых суставов;
- Поражение пальцев кистей по типу «бутоньерки» (сгибание 8 проксимальных межфаланговых суставах) или «шеи лебедя» (переразгибание в проксимальных межфаланговых суставах)
- Деформация кисти по типу «лорнетки»
Поражения коленных суставов:
- Сгибательная и вальгусная деформации;
- Кисты Бейкера (кисты подколенной ямки.
Поражения стоп:
- Деформация с опусканием переднего свода
- Подвывихи головок плюснефаланго- вых суставов
- Деформация I пальца (hallux valgus)
Поражения шейного отдела позвоночника: подвывихи атланто-аксиального сустава, которые могут осложняться компрессией артерий.
Поражения связочного аппарата, синовиальных сумок:
- Тендосиновиты в области лучезапястных суставов, суставов кисти;
- Бурситы (чаще в области локтевого сустава);
- Синовиальные кисты коленного сустава.
Симптомы артрита
Следует помнить о том, что ревматоидный атрит – хроническое прогрессирующее заболевание. Сначала поражаются один-два сустава, через некоторое время начинают воспаляться другие суставы. Затем патологический процесс охватывает не только суставы, но и другие ткани, включая внутренние органы (так называемые внесуставные проявления ревматоидного артрита).
В скрытом (латентном) периоде болезни у пациентов отмечается слабость, быстрая усталость, резкое похудение, потливость, мышечные боли.
Чаще всего ревматоидный артрит начинается со следующих признаков:
- отечность и боль в суставах (как правило, воспаление симметрично захватывает мелкие суставы кистей и стоп, возникает артрит пальцев рук, артрит стопы);
- ноющие боли в мышцах;
- повышение температуры тела;
- утренняя скованность в суставах.
В более позднем периоде заболевания артритом в случае отсутствия адекватного лечения происходит деформация суставов в кистях и пальцах. Пальцы рук загибаются и становятся похожими на шею лебедя или плавник моржа. Боль и нарушение движения пальцев не позволяют больному делать даже самые простые движения, связанные с самообслуживанием.
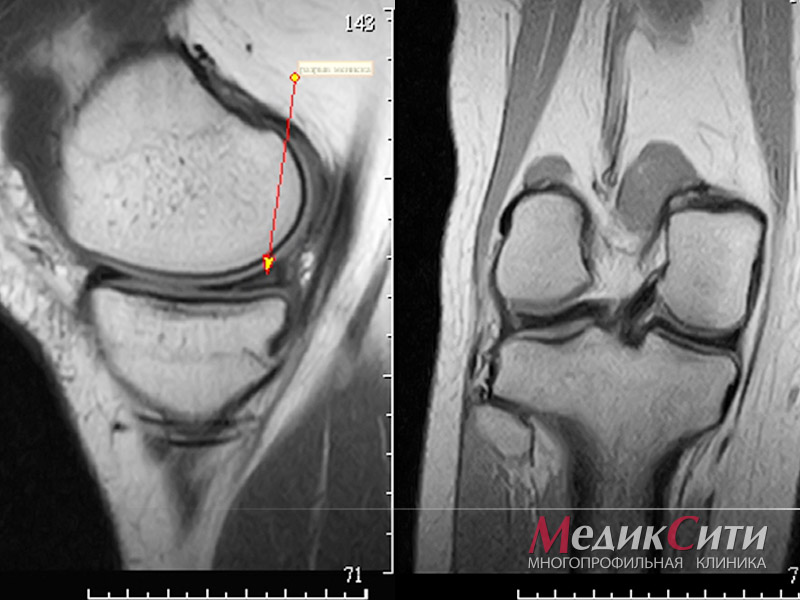
1
МРТ суставов

2
Диагностика артрита
3
Рентгенография суставов
Кожа на руках истончается, под кожей образуются небольшие, размером с горошину ревматоидные узелки.
Боль распространяется на область предплечья и плеча. При артрите плечевого сустава возникает тугоподвижность мышц плечевого пояса, шеи. Это ведет к атрофии мышц.
При поражении пальцев стоп (артрит стопы) отмечается деформация пальцев в наружную сторону. Больному становится очень трудно подбирать обувь.
Воспаление коленного сустава (артрит коленного сустава) нарушает нормальную ходьбу.
Артрит тазобедренного сустава встречается не часто, сопровождается сильной болью в области паха. В конечном счете, это может привести к некрозу головки бедренной кости и инвалидности.
При данной болезни воспаление голеностопного сустава (артрит голеностопного сустава) встречается относительно редко.
При ревматоидном артрите возможно развитие деформации суставов, что приводит к ограничению их подвижности и потере трудоспособности. Кроме того, аутоиммунный процесс при этой патологии может поражать жизненно важные органы — сердце, легкие, желудочно-кишечный тракт, почки, глаза, нервную систему. Поэтому при появлении скованности и прогрессирующих болей в суставах не пытайтесь «снимать» их обезболивающими средствами — запишитесь на консультацию к ревматологу! Ревматоидный артрит хорошо поддается лечению при рано начатом лечении!