Что такое дисплазия
Содержание:
Симптомы
Cимптомы расщепления позвоночника значительно разнятся, в зависимости от формы и степени тяжести у конкретного ребенка. Например, при рождении:
- При скрытом расщеплении (spina bifida occulta) может не быть никаких очевидных признаков или симптомов — только маленькое пятно, впадина или родимое пятно.
- При менингоцеле (meningocele) будет мешкообразное выпячивание, которое будет располагаться на спине в области позвоночника.
- При миеломенингоцеле (myelomeningocele) тоже будет выпячивание, но с измененными кожными покровами, будет выделение нервов и спинного мозга.
При тяжелом расщеплении позвоночника при локализации в поясничном отделе позвоночника могут быть следующие симптомы: паралич нижних конечностей, нарушение функции мочевого пузыря, кишечника. Кроме того, у таких пациентов, как правило, могут быть и другие аномалии развития :
- Гидроцефалия встречается в 75 процентах случаев миеломенингоцеле и это состояние требует оперативного эндоскопического лечения для того, чтобы восстановить нормальный ток ликворной жидкости или же наложение шунта для оттока избыточной жидкости из головного мозга.
- Аномалия Киари (смещение мозга в верхний шейный позвонок) может вызвать давление на ствол мозга, что может проявляться нарушением речи, глотания и моторными нарушениями в конечностях.
- Недоразвитие спинного мозга Ортопедические проблемы включая сколиоз, кифоз, дисплазию тазобедренных суставов (врожденный вывих), сочетанные деформации, косолапость и т.д.
- Преждевременное половое развитие (особенно у девочек со spina bifida и гидроцефалией).
- депрессия и другие невротические состояния
- ожирение
- дерматологические проблемы
- аномалии развития мочевыводящих путей.
- заболевания сердца
- проблемы со зрением
Фотодинамическая терапия шейки матки (ФДТ)
фотодинамическая терапия (ФДТ) (ФС)
- выделение активных форм кислорода, убивающих накопивший ФС клетки и рядом расположенные клетки,
- сужение и тромбоз сосудов, накопивших ФС, в результате чего клетки погибают от недостатка кровоснабжения.
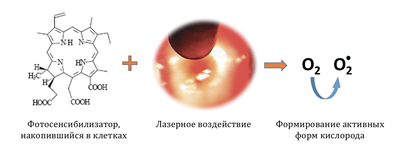
Результатом ФДТ шейки матки является некроз (смерть) части клеток, накопивших ФС, а также находящихся рядом с ними. На следующий день после ФДТ на шейке матки образуется корочка, аналогичная образующей при деструктивных методах, однако глубина воздействия в данном случае оказывается большей, нежели при воздействии лазером или радиоволной. Под этой корочкой шейка матки заживает и покрывается «правильным» эпителием.
Противопоказаниями к ФДТ являются:
- аллергические реакции на морепродукты
- наличие общих острых заболеваний
- наличие острых/обострения хронических заболеваний печени, почек
- беременность/период лактации.
Особенности проведения процедуры:
Фотосенсибилизатор может накапливаться не только в шейке матки, но и в других органах и тканях. И вступать в реакцию с лучами солнечного света. Наиболее уязвимыми в этом случае являются сетчатка глаз и кожа – могут развиваться реакции фоточувствительности, ожоги. В связи с этим пациентки после начала введения фотосенсибилизатора и на протяжении последующих суток должны носить солнцезащитные очки, а также избегать повышенной инсоляции, носить одежду минимизирующие воздействие солнечных лучей на открытые участки кожи.
!!! Обращаем Ваше внимание: ФДТ при диспластических заболеваниях шейки матки должна выполняться только после корректной биопсии и получения гистологического заключения о степени тяжести процесса !!!
При получении данных за инвазивный процесс пациентка направляется на консультацию к онкологу!
В отделении восстановления репродуктивного здоровья (гинекологическое отделение №2) Клиники высоких медицинских технологий СПбГУ фотодинамическая терапия (ФДТ) при вирусассоциированной (ВПЧ) тяжелой дисплазии и Ca in situ выполняется бесплатно, в рамках квот.
 Необходимо понимать, что ни один из методов не гарантирует 100% эффективность, особенно, если ВПЧ продолжает определяться после лечения. В этом случае возможен рецидив заболевания. Так же, описаны отдаленные рецидивы – через много лет после периода «полного благополучия».
Необходимо понимать, что ни один из методов не гарантирует 100% эффективность, особенно, если ВПЧ продолжает определяться после лечения. В этом случае возможен рецидив заболевания. Так же, описаны отдаленные рецидивы – через много лет после периода «полного благополучия».
Таким образом, независимо от вида лечения дисплазии шейки матки в течение первых 3 лет необходимо наблюдение с оценкой онкоцитологии и ВПЧ не менее 2 раз в год. Дальнейшее диспансерное наблюдение проводится ежегодно на протяжении не менее 20 лет.
Автор статьи: Шаповалова Екатерина Андреевна, врач акушер-гинеколог отделения восстановления репродуктивного здоровья.
Получить консультацию и определить индивидуальную тактику лечения заболевания шейки матки можно, записавшись на консультацию к гинекологам нашего отделения по следующим контактам:
gynexpert@mail.ru
Что такое дисплазия соединительной ткани
В общем смысле греческое слово «дисплазия» означает нарушение образования или развития, которое может быть применено как к тканям, так и к внутренним органам в целом. Данная проблема всегда является врожденной, поскольку появляется во внутриутробном периоде. Если упомянута соединительнотканная дисплазия, подразумевается генетически гетерогенное заболевание, характеризующееся нарушением в процессах развития соединительной ткани. Проблема носит полиморфный характер, преимущественно встречается в молодом возрасте.
В официальной медицине патология развития соединительной ткани может встречаться и под названиями:
- наследственная коллагенопатия;
- гипермобильный синдром.

Лечение дисплазии шейки матки
Прежде чем говорить о методах лечения дисплазии, хочется указать на еще один важный аспект: особенностью дисплазии шейки матки является – мозаичность процесса. То есть, у одной и той же женщины на шейки матки могут быть изменения, характерные как для легкой дисплазии (CIN I), так и для тяжелой (CIN III). Диагноз выставляется по наиболее тяжелой из найденных степеней.
По данным научной литературы, легкая дисплазия (CIN I) может регрессировать, т.е. проходить самостоятельно у большого количества пациенток. Поэтому зачастую предлагается наблюдать за состоянием шейки матки с регулярной оценкой онкоцитологии и ВПЧ. Однако, если в течение 2 лет наблюдения процесс не произошло элиминации ВПЧ (вирус продолжает определяться/увеличивается его количество), а по результатам онкоцитологии определяется дисплазия – это показание для биопсии и дальнейшего лечения.
Если легкая дисплазия имеет определенный процент самостоятельного излечения, то этот процент гораздо ниже в случае умеренной дисплазии. При тяжелой степени самостоятельный регресс практически не встречается, более того, CIN II и III склонны к дальнейшему прогрессированию в рак на месте (Са in situ), а также инвазивный рак шейки матки. В связи с этим на сегодняшний день по результатам онкоцитологии выделяют только 2 состояние – легкую степень дисплазии (LSIL) и тяжелую (HSIL).
Обращаем Ваше внимание !!! В категорию HSIL входят состояния, включающие как умеренную и тяжелую степени дисплазии, так и рак на месте (Ca in situ).
Лечение дисплазии должно начинаться с биопсии шейки матки. Данный этап необходим для оценки того вида лечебного воздействия, которое мы можем производить на шейку матки, а также для составления индивидуального плана наблюдения пациентки после лечения.
В случае если имеет место эктопия шейки матки в сочетании с легкой степенью дисплазии (CIN I, LSIL) могут выполняться деструктивные методы лечения. Их цель – разрушить патологические клетки, инициировать возникновение той самой «корочки», под которой шейка матки заживет, покрывшись «правильными» клетками. На сегодняшний день выполняются следующие деструктивные виды лечения:
- Лазерная вапоризация шейки матки
- Радиоволновая аблация шейки матки
- Криодеструкция (редко).
Если выявлена тяжелая дисплазия шейки матки (CIN II-III, HSIL), лечение НЕ может быть деструктивным! В противном случае, мы получим зажившую и визуально ничем не смущающую шейку матки, под новым эпителием которой может прогрессировать дисплазия и развиваться инвазия.
В случае тяжелой дисплазии необходимо выполнение эксцизионных методов, то есть методов, направленных на всех патологических тканей или наиболее измененных тканей. Принцип этого подхода формулируется как «see and treat» — «смотри и лечи». При удалении тканей мы получаем информации о степени тяжести процесса (диагностика) и одновременно удаляем патологические клетки, содержащие ВПЧ. Зачастую при не очень распространенных процессах радиоволновой петлевой биопсии может быть достаточно как для диагностики, так и для лечения. Именно поэтому в нашем центре мы отдаем предпочтение этому виду биопсии. Среди эксцизионных методов лечения шейки матки выделяют:
- Ножевую конизацию
- Радиоволновую конизацию
- Радиоволновую петлевую эксцизию
- Радиоволновую кони-биопсию шейки матки.
Состояние шейки матки после радиоволновой кони-биопсии
Состояние шейки матки после радиоволновой петлевой эксцизии
Рахитический сколиоз
Среди всех боковых деформаций позвоночника группа рахитических сколиозов является частой; по данным М. О. Фридланда, она составляет 50%. Развитие рахитического сколиоза обусловлено изменениями, наступающими в зоне обызвествления апофизов тел позвонков. Возникает остеопороз тел позвонков. Под влиянием нагрузки усиливается физиологическая кривизна грудного отдела позвоночника (кифоз) и поясничный лордоз. Как следствие присущей рахиту мышечной слабости, неправильного ношения ребенка на руках, неправильного сидения наступает угнетение роста тел позвонков на одной стороне, торсия позвонков (скручивание вокуг вертикальной оси), деформация их тел на вершине искривления. Чаще всего возникает искривление позвоночника с выпуклостью влево. Обнаруживается рахитический сколиоз на 2—3-м году жизни ребенка. Диагноз не вызывает сомнения, если имеются признаки рахита. Рентгенологически исключается врожденный сколиоз. У детей более старшего возраста с неполноценным мышечно-связочным аппаратом и вялой мускулатурой, что нередко обусловлено перенесенными инфекциями, при наличии вредных статических моментов развиваются так называемые привычные сколиозы. Они нередко возникают в школьном возрасте и характеризуются нерезкими искривлениями в отличие от рахитических. Статическим моментом, способствующим неравномерной нагрузке на позвоночник на фоне ослабленной мускулатуры, является длительное сидение (например, за партой, пианино). При слабой мускулатуре ребенку трудно удерживать правильную осанку, он облегчает сидение наклоном в одну сторону, а это ведет к неравномерной нагрузке грудных и поясничных позвонков. Так вырабатывается неправильная привычка удерживать тело и развивается сколиоз. Раньше такую деформацию называли «школьным сколиозом», однако этот термин в настоящее время оставлен, так как при обследовании оказалось, что дети уже приходят в школу с боковыми искривлениями позвоночника. Омбредан справедливо высказывал сомнение в том, что школьные занятия являются причиной сколиоза. «Мы скорее думаем, что дети принимают неправильные положения тела потому, что их позвоночник уже искривлен» (1925). Парты, несоразмерные росту ребенка, постоянное ношение портфеля в одной руке, несомненно, играют роль в развитии привычного сколиоза у детей, у которых уже имеется искривление или если они предрасположены к нему из-за слабости мышц. Именно поэтому школьные врачи должны внимательно наблюдать за ростом и развитием таких детей: правильной осанкой их во время занятий и соответствием роста и размера парты. Для предупреждения привычно неправильной позы таких детей следует время от времени пересаживать на другие парты, меняя освещение рабочего места и положение учащегося по отношению к доске, следить за ношением школьного ранца.
Вторая группа — сколиозы неврогенного происхождения: на почве полиомиелита, нейрофиброматоза, сирингомиелии, спастического паралича. В эту же группу могут быть включены сколиозы на почве радикулита, люмбоишиальгии и сколиозы, вызванные дегенеративными изменениями в межпозвонковых дисках, нередко ведущие к сдавлению корешков и вызывающие клинически корешковый гетеро- или гомоплегический синдром.
Диагностика
Диагностические мероприятия могут быть выполнены во время беременности, чтобы оценить плод на наличие расщепления позвоночника. Они включают:
- Амниоцентез (amniocentesis): процедура, при которой длинную, тонкую иглу вводят через брюшную полость матери в амниотический мешок, чтобы сделать забор небольшого количества амниотической жидкости для экспертизы. Жидкость анализируется для того, чтобы определить наличие или отсутствие открытого дефекта нервной трубки. Хотя анализ очень надежный, но он не позволяет диагностировать маленькие или закрытые дефекты.
- Пренатальное УЗИ : эта методика, как абсолютно безвредная, позволяет неивазивно оценить состояние и визуализировать внутренние органы, сосуды, ткани плода. Подчас удается диагностировать не только spina bifida,но и другие аномалии.
- анализы крови: рекомендуется проводить анализы крови между 15 и 20 неделями беременности для всех женщин, у которых ранее не было ребенка с открытым дефектом нервной трубки и у кого нет в семейной истории такого заболевания. Анализ крови на альфа-фетопротеин и другие биохимические показатели позволяют определить насколько высок риск развития аномалии позвоночника.
- При рождении тяжелые случаи расщепления позвоночника очевидны наличием заполненной жидкостью мешком, выбухающем на спине новорожденного. Визуальными индикаторами не тяжелых форм (расщепление позвоночника occulta) могут являться волосатое пятно на коже или впадина вдоль позвоночника. Необычная слабость или недостаточная координации движений в нижних конечностях также предполагают наличие расщепления позвоночника. У детей и взрослых нередко эта аномалия диагностируется при рутинных исследованиях или при необходимости дифференцировать неврологические симптомы с помощью инструментальных методов исследования (МРТ, КТ, рентгенография).
Причины развития
Причины развития миелодиспластического синдрома на данный момент не известны. Лишь в 10-15% случаев миелодиспластический синдром развивается у людей, получавших ранее химиотерапию или лучевую терапию по поводу иного заболевания. В остальных случаях предрасполагающими факторами могут быть курение, контакт с определёнными химическими соединениями (бензин, инсектициды, пестициды, ряд органических веществ). Также одной из возможных причин может быть инфицирование парвовирусом В19, так как для него характерно размножение в предшественниках эритроцитов.
Воздействие повреждающих факторов на стволовые клетки костного мозга, являющиеся предшественниками клеток крови, приводит к образованию в них мутаций, которые будут воспроизводиться по мере деления клеток. Дальнейшее накопление мутаций является причиной трансформации миелодиспластического синдрома в острый лейкоз.
Оптимальный пациент
Для оптимального пациента характерны следующие особенности:
- Нормальный/незначительно сниженный тонус кожи
- Умеренные признаки деформационного (гравитационного) / усталого типа старения
- Незначительная или умеренная степень фотостарения
- Большое количество соединительной ткани в подкожно-жировой клетчатке и SMAS
Ключевым фактором в определении оптимального пациента является проведение ультразвуковой диагностики кожи высокого разрешения, так как она позволяет выделить пациентов с большим содержанием соединительной ткани в подкожно-жировой клетчатке и на СМАС-слое (здесь и далее все ультразвуковые сканограммы сделаны на аппарате Doublo).
Так как мишенями для проведения HIFU SMAS-лифтинга является именно соединительная ткань в подкожно-жировой клетчатке и на SMAS, их высокое содержание обеспечивает яркую выраженность результатов (рис. 1). При проведении HIFU SMAS-лифтинга создаются точки коагуляции в области соединительной ткани, что приводит к сокращению ее площади, укреплению и запуску процессов лифтинга. Проводя ультразвуковую диагностику кожи высокого разрешения, специалист всегда выявляет пациентов с большим количеством соединительной ткани и может с уверенностью назначать им монопроцедуру без подключения дополнительных методов в курсе лечения.
Подготовка и проведение Ди-теста
Диаскинтест обычно планируют делать перед другими прививками. Если недавно имела место вакцинация, то необходимо выждать минимум месяц для тестирования на туберкулез. А после ДСТ может ставиться практически любая прививка, за исключением БЦЖ. Это если не выявится положительная реакция dst-теста, иначе, любую вакцинацию придется отложить минимум на полгода.
Перед проведением процедуры следует еще раз убедиться, что пациент здоров и не имеет симптомов аллергии. При наличии у пациента аллергической реакции, допускается прием противоаллергического препарата за 5 суток до взятия пробы и еще 2 суток после. Так организм будет «прикрыт» от нежелательной реакции на аллерген, делая результат диагностики более достоверным.
Инъекции препарата вводят подкожно, одноразовым шприцем с ультратонкой иглой. В месте укола образуется папула, сначала с белой лимонной корочкой, диаметром до 1 см. Впоследствии, это место укола видоизменится и станет основным полем для диагностики реакции от введения препарата в организм.
Детям до 7 лет по-старинке «ставят» Манту, но, начиная с года, допускается диагностировать детей при помощи ДСТ. А при положительной пробе это обязательно.
Здоровым детям (8-18 лет) диаскинтест проводят ежегодно. Возможно тестирование дважды в год при наличии болезней: язва желудка, сахарный диабет, ВИЧ-инфекция, заболевания легких и почек.
После проведения тестирования и до оценки результатов, пациенту следует придерживаться следующих правил:
- не рекомендуется принимать водные процедуры и мочить место укола;
- нужно избегать механических повреждений папулы, нельзя расчесывать, заклеивать пластырем и, вообще, желательно не трогать;
- нельзя наносить мази или косметические средства на место инъекции;
- необходимо отказаться от тяжелых физических нагрузок на организм (тренировки, физическая работа);
- постараться не допускать термическое воздействие на место, где образовалась папула (солнечный ожог или обморожение).

Дисплазия соединительной ткани
Наличие множества подходов к определению заболевания говорит о неполной изученности вопроса. Заниматься серьёзно им стали совсем недавно, когда появились междисциплинарные медицинские институты и стал развиваться комплексный подход в диагностике. Но и до сих пор в обычной больнице не всегда поставят диагноз дисплазия соединительной ткани ввиду его многоаспектности и сложности клинической картины.
Дисплазия соединительной ткани: патология, её виды и клинические проявления
ДСТ характеризуется генетическими нарушениями в развитии соединительной ткани — мутационными дефектами волокон коллагена и эластина и основного вещества. В результате мутаций волокон их цепи формируются или короткими относительно нормы (делеция), или длинными (инсерция), или их поражает точечная мутация в результате включения не той аминокислоты, и т. д. Количество/качество и взаимодействие мутаций влияют на степень проявления ДСТ, которая от предков к потомкам обычно возрастает.
Столь сложная «технология» заболевания делает каждого больного ДСТ уникальным, однако существуют и устойчивые мутации, которые приводят к редким видам проявления дисплазии. Потому выделяют два вида ДСТ — дифференцированную и недифференцированную.
Дифференцированная дисплазия соединительной ткани, или ДДСТ, характеризуется определённым типом наследования признаков, ясной клинической картиной. К ней относят синдром Альпорта, синдромы Марфана, Шегрена, Элерса — Данлоса, гипермобильность суставов, буллезную форма эпидермолиза, «болезнь хрустального человека» — несовершенный остеогенез — и другие. ДДСТ встречается редко и диагностируется довольно быстро.
Недифференцированная дисплазия соединительной ткани, или НДСТ, проявляется очень разнообразно, поражения носят полиорганный характер: затронуты оказываются несколько органов, систем. Клиническая картина НДСТ может включать отдельные малые и большие группы признаков из перечня:
- Скелет: астеническое сложение; непропорциональное удлинение конечностей, пальцев; разнообразные позвоночные деформации и воронкообразные/килевидные деформации грудной клетки, разных видов плоскостопие, косолапость, полая стопа; Х/О-образные формы конечностей.
- Суставы: гипермобильность, дисплазия тазобедренных суставов, повышенная опасность вывихов и подвывихов.
- Мышечная система: недостаточность массы, особенно — глазодвигательной, сердечной.
- Кожа: покровы истончены, гиперэластичны, обладают повышенной травматичностью с образованием шрамов с рисунком «папиросной бумаги» и келоидных рубцов.
- Сердечно-сосудистая система: изменённая анатомия сердечных клапанов; торакодиафрагмальный синдром, вызванный позвоночными патологиями и патологиями грудной клетки (торакодиафрагмальное сердце); поражение артерий и вен, в том числе — варикозное поражение в юном возрасте; аритмический синдром и т. д.
- Бронхи и лёгкие: бронхоэктазы, спонтанный пневмоторакс, вентиляционные нарушения, трахеобронхиальная дискинезия, трахеобронхомаляция, прочее.
- Желудочно-кишечный тракт: нарушение (сдавление) кровотока, снабжающего органы брюшной полости кровью, — диспластик безуспешно, долго, иногда всю жизнь лечится у гастроэнтеролога, в то время как причина симптомов — дисплазия соединительной ткани.
- Зрение: близорукость разной степени, удлинение глазного яблока, дислокация хрусталика, синдром голубых склер, косоглазие, астигматизм, плоская роговица, отслойка сетчатки.
- Почки: реноваскулярные изменения, нефроптоз.
- Зубы: кариес в раннем детстве, генерализованный пародонтоз.
- Лицо: аномалии прикуса, выраженные лицевые асимметрии, готическое нёбо, низко растущие на лбу и шее волосы, большие уши или «мятые» ушные раковины и др.
- Иммунная система: аллергический, аутоиммунный синдромы, синдром иммунодефицита.
- Психическая сфера: повышенная тревожность, депрессии, ипохондрия, невротические расстройства.
Это далеко не полный список последствий, но характерный: так проявляет себя дисплазия соединительной ткани детей и взрослых. Перечень даёт представление о сложности проблемы и необходимости скрупулёзного исследования для постановки правильного диагноза.
Диагностические процедуры
Распознать синдром дисплазии соединительной ткани опытные специалисты способны после первого же осмотра пациента. Однако для постановки официального диагноза специалист направит больного на прохождение ряда исследований. Тогда, руководствуясь заключениями экспертов и результатами необходимых анализов, доктор сможет поставить точку в определении заболевания и назначить лечение.
Установить верный диагноз мешают многообразные симптомы дисплазии соединительной ткани. Помимо лабораторных анализов, больному придется пройти:
- УЗИ;
- МРТ;
- КТ;
- электромиографию;
- рентгенографию.
Диагностика недифференцированной дисплазии может занять много времени, так как требует кропотливого отношения и комплексного подхода. В первую очередь больному назначают генетическую экспертизу на предмет мутаций конкретных генов. Нередко врачи прибегают к использованию клинико-генеалогического исследования (диагностики членов семьи пациента, сбор анамнеза). Помимо этого, больному обычно рекомендуют пройти обследование всех внутренних органов с целью определить степень поражения недугом. Пациенту обязательно измеряют длину тела, отдельных сегментов и конечностей, оценивают подвижность суставов, растяжимость кожных покровов.
Типы дисплазии соединительной ткани
Существует два типа ДСТ. Первый из них, дифференцированная дисплазия, достаточно хорошо изучен, поскольку его проявления типичны, а генетические дефекты ограничены. К этой группе заболеваний относятся так называемые коллагенопатии, обусловленные генным фактором, отвечающим за формирование коллагена.
Диагноз недифференцированная дисплазия ставится, если генетическое нарушение не подлежит точному определению. Такие люди имеют склонность к развитию самых различных патологий, и хотя больными они не считаются, должны находиться под постоянным врачебным наблюдением.
Симптоматика дисгормональных дисплазий молочных желез
Боль – это основной симптом заболевания, хотя у 10-15 процентов женщин он отсутствует (из-за особенностей порога болевой чувствительности). Болевые ощущения имеют ноющий и тупой характер, иногда с иррадиацией в лопатку либо руку. Могут наблюдаться повышенная чувствительность и зуд груди и сосков. При пальпации обнаруживаются болезненные зоны в ткани грудных желез. Реже пациентки обращаются к доктору с жалобами на прозрачные, зеленоватые либо кровянистые выделения из сосков.
Обострение симптоматики тесно связано с менструальным циклом. На начальных стадиях патологии, дискомфортные/болезненные ощущения возникают за несколько дней (иногда недель) перед менструацией, а затем затихают. При образовании кист боль начинает приобретать хронический характер.
Новообразования чаще всего встречаются в верхних участках груди (ближе к подмышкам), но могут возникать и по всей груди.
Лечение
Лечение spina bifida возможно сразу после рождения. Если этот дефект диагностирован пренатально, то рекомендуется кесарево сечение для того, чтобы уменьшить возможное повреждение спинного мозга во время прохождения плодом родовых путей. Новорожденным с менингоцеле или миеломенинигоцеле рекомендуется провести оперативное лечение в течение 24 часов после рождения. При такой операции закрывается костный дефект и удается сохранить функцию неповрежденной части спинного мозга. К сожалению, хирургическое лечение не может восстановить функции поврежденных нервов так, как они носят необратимый характер.
В настоящее время существуют клиники, которые проводят пренатальные операции по закрытию дефекта, но методики пока не нашли широкого применения. Основной же задачей лечения как не тяжелой формы, так и в послеоперационном периоде, является сохранение функций как опорно-двигательного аппарата, так и функции мочевого пузыря и кишечника. При необходимости применяются ортезы, лечебная гимнастика, физиотерапия.
В тех случаях, когда spina bifida обнаруживается случайно при рентгенологическом (МРТ, КТ) исследование необходимо принять меры по уменьшению риска повреждения спинного мозга в том участке позвоночника где есть этот дефект.
Оперативное лечение у взрослых применяется только при наличии осложнений. В основном же лечение у взрослых направлено только на профилактику возможных осложнений (ЛФК, физиотерапия, ношение корсета).
Вся причина в белке. Гуттаперчевые дети.
Дисплазия соединительной ткани – это генетически обусловленное состояние, которое характеризуется дефектами волокнистой структуры и основного вещества. Состояние не является отдельным заболеванием и не вписано в МКБ-10. Дисплазия (от греч. δυσ — нарушение + πλάθω — образую) приводит к деформации формы и структуры органов и систем, имеет:
- проградиентное развитие (с течением времени количество и выраженность симптомов нарастает);
- разнообразие клинических проявлений;
- аномальную реакцию на действие и распределение лекарственных препаратов.
Все перечисленные факторы затрудняют диагностику и лечение аномалии. Поэтому сегодня синдром дисплазии соединительной ткани детей является проблемой, в решении которой участвуют специалисты различных областей медицины и ученые – физиологи, генетики, гистологи, биохимики.
Соединительная ткань представляет собой определенным образом организованную жестко-эластичную «сеть» из клеток волокон коллагена с включением в нее структурных белков, белково-углеродных комплексов и массы разнородных специфических клеток. Благодаря такой организации ткань выполняет сразу несколько функций в организме:
- опорную;
- защитную;
- транспортную;
- соединительную/разграничительную.
При дисплазии нарушается синтез и пространственная организация главного белка соединительной ткани – клеток коллагена. Из-за мутации генов в клетках, кодирующих его синтез и построение многомерной структуры, а также генетических нарушений структур, содержащих информацию о специальных ферментах и их «веществах-помощниках» – кофакторах, происходит ослабление механической прочности ткани и нарушение ее эластичных свойств.
Процесс нарушения функций растянут во времени. Поэтому признаки дисплазии соединительной ткани детей проявляются в разном возрасте. Некоторые признаки появляются на первом году жизни, а другие, например, торако-диафрагмальный синдром, в младшем школьном возрасте и в пубертате. Максимальная выраженность синдрома приходится на возраст 14-18 лет, что связанно с бурным ростом и половым созреванием подростков.
Дети с дисплазией соединительной ткани, например костно-мышечной системы имеют специфический внешний вид – вогнутую в виде воронки грудную клетку, «гуттаперчевые» суставы, астеническое строение тела. В раннем возрасте им могут ставить диагноз: рахит, синдром патологии стопы (продольное плоскостопие) или дисплазия тазобедренных суставов. У детей старшего возраста диагнозы не менее разнообразны – от варикоцеле до варикоза и заболеваний ЖКТ. И только у незначительного (менее 3-4%) количества детей специалисты смогли поставить верный диагноз. Почему так происходит?
Какие изменения происходят в организме
Заподозрить дисплазию соединительной ткани можно по ряду признаков. Пациенты с таким диагнозом замечают у себя повышенную подвижность суставов и эластичность кожных покровов – это основной симптом заболевания, который характерен для любых форм коллагенопатии и недифференцированной формы недуга. Помимо указанных проявлений, клиническая картина может быть дополнена и другими нарушениями соединительной ткани:
- скелетными деформациями;
- аномалией прикуса;
- плоскостопием;
- сосудистой сеткой.
К более редким симптомам относят аномалии строения ушных раковин, ломкость зубов, образование грыж. При тяжелом течении болезни развиваются изменения в тканях внутренних органов. Дисплазии соединительной ткани сердца, органов дыхания и брюшной полости в большинстве случаев предшествует развитие вегетативной дистонии. Чаще всего дисфункция нервной вегетативной системы наблюдается в раннем возрасте.
Признаки дисплазии соединительной ткани приобретают выраженность постепенно. При рождении у детей могут вовсе отсутствовать фенотипические характеристики. Однако это касается преимущественно недифференцированной дисплазии соединительной ткани. С возрастом заболевание активизируется, причем темпы его прогрессирования зависят во многом от экологической обстановки региона проживания, качества питания, хронических недугов, стрессов, степени иммунной защиты.