Что такое эндоцервикоз у женщин: лечение, симптомы, диагностика
Содержание:
Ожидаемые последствия
Осложнения после бужирования встречаются крайне редко, для профилактики воспаления назначается антибактериальное лечение.Некоторое время не рекомендуется заниматься тяжелой работой.При воспалительной природе заращения не исключается вероятность образования сращений в будущем. При рецидиве можно повторить процедуру.
При любом гинекологическом заболевании специалисты Клиники Медицина 24/7 сделают всё возможное, что известно здравоохранению и есть в анналах медицинской науки, чтобы пациентка почувствовала себя полноценной женщиной, которой доступны все радости здорового человека. Запишитесь на консультацию: +7 (495) 230-00-01.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
Противопоказания
Врачи единогласно считают, что каждая представительница женского пола после появления первых месячных должна заниматься профилактикой женских заболеваний. Необходимо своевременно лечить любые воспаления половой системы. Чтобы свести к минимуму риск заражения, нужно придерживаться здорового образа жизни, следить за гигиеной и обращаться в клинику при первых симптомах заболевания.
Несмотря на то что процедура бужирования приносит больше пользы, чем вреда, есть ряд серьезных показаний, когда проводить ее запрещено. К противопоказаниям относят:
- воспаление в острой форме;
- заболевания сердечно-сосудистой системы, такие как гипертония, головная боль, дистония, и инфаркты в анамнезе;
- нарушение свертываемости крови.
В иных случаях процедура расширения и восстановления проходимости канала шейки матки – единственный способ обеспечить проходимость органа.
Классификация эндометриоза
Комплексное лечение эндометриоза рационально при многоочаговой патологии. Специфика заболевания ― распространение за пределы генитального тракта. Узконаправленная диагностика позволяет точно определить участки атипичной структуры, выбрать механизм воздействия. Зависимо зоны имплантации, эндометриоз делится на местный и миграционный.
Генитальный
-
Внутренний — тело матки, соединенный с ней перешеек, интерстициальная зона труб.
-
Наружный — преддверие, полость влагалища, ретроцервикальная часть шейки. Яичники, брюшина, покрывающая малый таз.
По глубине внедрения.
Различается 3 степени эндометриоза.
-
― незначительное прорастание миометрия мукозным слоем.
-
― замещение половины стенки матки.
-
― полное вовлечение миометрия.
Начинается эндометриоз с локальных очагов на половых органах, возможно ограниченное повреждение прилегающей серозной оболочки. Уже на 2–м этапе фиксируются осложнения: кисты, спайки, уплотнения. Потом эндометриоз вовлекает клетчатку, смещаясь к соседней мочеполовой системе, прямой кишке. Последняя стадия ― это диссеминация (перемещение) кровью, лимфой к отдаленным органам.
Не откладывайте визит к гинекологу при подозрительных симптомах. В «Клинике ABC» врачи проводят эффективное лечение эндометриоза и обследование, определяющее тип патологии на ранней стадии. Вы получите исчерпывающую информацию о состоянии здоровья и сопровождение до результата.
- Медикаментозное (гармональные припараты группы даназола и декапептила) и хирургическое (лапароскопия- проведение операции через проколы размером всего лишь 2 мм) лечение эндометриоза.
- 1 873 пациентки сделали процедуру лечения эндометриоза в нашей клинике. 189 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим данную процедуру по методике, разработанной в нашей клинике.
- Врачи клиники АВС не просто проводят лечение, но и единственная в России клиника со своей авторской программой.
Физиология и функции цервикального канала
Основные функции цервикального канала – это защита от инфекций и обеспечение попадания сперматозоидов в полость матки именно в период овуляции, т.е. тогда, когда возможна беременность.
Во влагалище присутствует огромное число микробов и грибков. Полость матки стерильна. Как это возможно? В слизистой оболочке канала есть большое число клеток, вырабатывающих слизь. Физические и химические свойства слизи зависят от уровня женских половых гормонов. В начале и конце менструального цикла вырабатываемая слизь имеет кислую среду, она очень вязкая и перекрывает цервикальный канал наподобие пробки. Как известно, микробы погибают в кислой среде. Более того, в кислой среде сперматозоиды быстро теряют подвижность и способность к оплодотворению. Кислая среда, создаваемая слизью, препятствует попаданию инфекции и сперматозоидов в полость матки. Когда в середине цикла уровни эстрогенов, женских половых гормонов, максимальны, эта слизь приобретает щёлочную среду, становится более жидкой. И только несколько дней, в середине цикла, сперматозоиды получают возможность попасть на свидание с яйцеклеткой для того, чтобы начать новую жизнь.
После наступления зачатия, яичники начинают продуцировать прогестерон – гормон, делающий слизь в цервикальном канале ещё более вязкой и прочной. Она застывает в канале и теперь будущий человечек надёжно защищён от болезнетворных микробов. Внутренний зев плотно смыкается и удерживает малыша.
Лечение заболевания
Если у женщины обнаружен цервицит, то обязательно надо провести его лечение. Как долго потребуется лечение патологии зависит от того, какие причины спровоцировали ее появление. Каждой женщине подбирается индивидуальная терапия, направленная на борьбу с воспалением и восстановление пораженных тканей.
Как лечится заболевание, если причиной стала инфекция, скажет врач.
Если это грибковая инфекция – то будут назначены противомикотические препараты.
При развитии патогенных бактерий назначаются антибактериальные средства. Чтобы назначить женщине эффективное лечение врач должен провести обследование на наличие инфекций, чувствительности к ним антибиотиков.
При ИППП назначаются препараты, которые действуют на возбудителей половых инфекций
При этом очень важно, чтобы лечение проходили оба половых партнера. Лекарственные средства назначаются внутрь по схеме, а также одновременно проводится местная терапия
Можно ли для этого использовать лекарственные растения? Врачи нередко сочетают назначение аптечных средств с использованием травяных отваров и настоев из них.
При использовании препаратов, действие которых направлено на борьбу с возбудителем, происходит уничтожение и полезной микрофлоры.
Для ее восстановления назначаются препараты, содержащие лакто- и бифидобактерии. А также проводится витаминотерапия для поднятия защитных сил организма.
Как вылечить вирусную инфекцию? Терапию заболеваний, вызванных вирусами, проводят с использованием противовирусных средств и приема иммуномодуляторов. Как врач будет лечить воспаление, зависит от того, какой это процесс: хронический или острый. При заболевании, вызванном гормональным дисбалансом, назначаются гормональные средства.
Их действие направлено на восстановление слизистой оболочки и предупреждение развития атрофических изменений.
При неэффективности медикаментозного лечения проводится хирургическое вмешательство:
- применение жидкого азота
- электрокоагуляции
- лазеротерапии
- радиоволновой терапии
Показаниями к нему являются, например, эрозия шейки матки, остроконечные кондиломы на слизистой гениталий.
Признаки и симптомы цервикального фактора бесплодия
Диагноз «бесплодие шейки матки» ставится только на основании результатов комплексной диагностики, при этом, определяя перечень анализов и обследований, врач обращает внимание на косвенные признаки инфертильности:
- отсутствие беременности в течение 1 года регулярной половой жизни;
- наличие хронических форм половых инфекций, воспаления, врождённых патологий, например, короткой шейки матки;
- отклонения в периодичности и объёме менструальных выделений.
Внешние симптомы шеечного бесплодия
На гинекологическом осмотре определяются внешние симптомы цервикального бесплодия:
- сужение канала (в норме имеет размеры 8 мм в ширину и 3 см в длину);
- активный воспалительный процесс;
- недостаточный объём секреторной слизи.
Симптомы иммунологической несовместимости
Иммунологическую реакцию помогает определить посткоитальный тест. Цервикальную слизь собирают в промежутке до 24 часов после полового акта и исследуют «in vivo» и «in vitro»: оценивают характер взаимодействия клеток секрета и сперматозоидов. Проба Курцрока-Миллера – «in vitro» – проводится на стекле. Отрицательный результат, то есть гибель сперматозоидов в цервикальной слизи, трактуется как шеечный фактор бесплодия.
Причины аденомиоза
Эта патология представляет собой аномальное прорастание эндометрия (слизистой оболочки матки) вглубь мышечного слоя матки. Ранее аденомиоз рассматривался как внутренняя разновидность эндометриоза. Однако, сегодня гинекологи все больше склоняются к тому, что это отдельное, хотя и похожее заболевание, так как причины и механизм его появления, а также процесс развития и симптоматика в значительной степени отличаются. На данный момент неизвестно достоверно, какие факторы приводят к появлению аденомиоза, но есть несколько факторов, которые наблюдаются у всех или большинства пациенток, страдающих этой патологией:
- Генетическая предрасположенность к образованию доброкачественных и злокачественных опухолей половых органов;
- Гинекологические заболевания инфекционного, воспалительного и эндокринного характера (половые инфекции, эндометриоз и т. д.);
- Лишний вес, кишечные патологии, повышенная восприимчивость к инфекциям, заболевания аутоиммунного характера;
- Частые хирургические операции на матке, в том числе резекция, выскабливания (например, аборты);
- Внематочная беременность, выкидыши и другие осложнения, возникающие при вынашивании ребенка;
- Гормональные нарушения, вызванные дисфункцией эндокринных желез (в частности, яичников и щитовидной железы), приемом гормональных контрацептивов или других препаратов того же класса;
- Различные патологии матки и прилегающих к ней органов – например, миомы, эрозия маточной шейки и т. д.
Также имеются предпосылки, позволяющие связать риск развития аденомиоза с ухудшением экологической обстановки или поздним деторождением. Исследования показывают, что наиболее часто это заболевание встречается у женщин, живущих в развитых странах и предпочитающих рожать детей ближе к 30-35 годам. Однако, такая зависимость точно не установлена, потому что статистика в развивающихся или неразвитых странах ведется существенно хуже, что может исказить результаты.
Общепринятый взгляд на механизм развития аденомиоза заключается в том, что нет какой-то единой или приоритетной причины его появления. Скорее всего, заболевание появляется при воздействии сразу нескольких негативных факторов. Притом у каждой пациентки соотношение их ролей распределяется индивидуально, что затрудняет общую систематизацию заболеваемости.
Недостатки методики цервикального метода контрацепции
Цервикальный метод контрацепции имеет следующие недостатки:
- неустойчивость уровня гормонов, воздействующих на образование цервикальной слизи, может послужить источником возникновения тягучей и влажной слизи по несколько раз за менструальный цикл, хотя овуляция не возникает. Поэтому возможно ошибиться, посчитать, что уже прошел «день пик», и перестать использовать средства предохранения раньше нужного срока;
- цервикальный метод контрацепции не подходит лицам с женского пола с болезнями маточной шейки или же влагалища, поскольку в таком случае определение консистенции выделяемой слизи не представляется возможным;
- «сухое» влагалище означает «безопасные» дни, то есть дни, неблагоприятные для осуществления зачатия. Однако, у многих лиц женского пола наблюдаются выделения на протяжении всего менструального цикла. Поэтому для них цервикальный метод контрацепции тоже не подходит;
- цервикальный метод контрацепции как метод предотвращения беременности не очень эффективен, индекс Перля примерно равняется пятнадцати, то есть пятнадцать женщин из ста, которые предохранялись данным методом в течение одного года, все таки забеременели. Но при правильном осуществлении, а также квалифицированном обучении, индекс Перля для цервикального метода контрацепции равен от одного до трех.
Описание методики цервикального метода контрацепции
Цервикальный метод контрацепции состоит в ежедневном контроле за состоянием консистенции цервикальной слизи и записывании наблюдений с специально созданную таблицу, начиная с последних суток менструации. С этой целью нужно выбрать условные обозначения т.н. «сухих» дней, когда влагалище остается внутри сухим на ощупь, т.н. «фертильных» дней, когда можно наблюдать разные виды, а также т.н. «опасных» дней, во время которых слизь имеет влажную и тягучую консистенцию. Последний «опасный» день – самый благоприятный для осуществления зачатия, так называемый «день пик».
Согласно цервикальному методу контрацепции, в неблагоприятный для осуществления зачатия временной промежуток цервикальная слизь имеет густую, возможно комковатую консистенцию, она образует так именуемую «пробку». В данном случае выделений почти не видно, а влагалище более «сухое» на ощупь. Ближе к периоду овуляции выделения стают более текучими, а также прозрачными. С данного момента необходимо воздержаться от половых контактов или же применять иные контрацептивные методы (к примеру, презерватив), если метод цервикальной контрацепции используется во избежание нежелательной беременности.
В период, который является наиболее благоприятным для совершения зачатия, слизь довольно «тягучая», и ее можно с легкостью растянуть между пальцами рук. Такая цервикальная слизь напоминает сырой белок яйца по консистенции. После прекращения овуляции выделения опять стают густыми, а потом и вовсе исчезают. Поскольку структура шеечной слизи модифицируется за несколько суток до, а также через несколько суток после окончания овуляции, можно высчитать приблизительный день овуляции. По истечении трех дней после благоприятного для зачатия «дня пик» и перед началом менструации, согласно методу цервикальной контрацепции, разрешается не предохраняться.
Симптомы эндометриоза
Эффективное медикаментозное лечение эндометриоза матки — это купирование трансплантации эндометриальной ткани, рассасывание уже сформированных очагов. Местное или пероральное применение лекарств действует при незапущенном процессе.
Бессимптомное течение эндометриоза наблюдается редко. Женщины оставляют без внимания приступы боли, относя ее к ПМС. Даже если эктопии нет, такое проявление говорит о гормональных или органических отклонениях, провоцирующие аденомиоз.
Болевой синдром бывает обособленный, со специфическими признаками, зависимо нахождения эндометриоза, но может и дополнятся другими симптомами. На консультации доктор узнает у пациента о жалобах, первично различающих характер изменений.
|
Эндометриоз |
Выраженность боли |
Сопутствующие признаки |
|
Перитонеальный (придатки, брюшина). |
Хронические с периодическим обострением. Ноющие ощущения над лобком, смещающиеся к копчику, пояснице. Предменструальный синдром начинается за неделю до менструации, исчезает через 2–3 дня после прекращения выделений. |
Запор, нарушение мочеиспускания из-за спаек малого таза. Температура тела 37,1–38,0°C, озноб. Сбой менструального цикла. Бесплодие. Разрыв кисты сопровождается картиной перитонита (острого живота). Рвота, упадок сил, спазм сосудов конечностей, потеря сознания. |
|
Ретроцервикальный (шейка, клетчатка). |
Острая, постоянная, отдает во влагалище, промежность, бедро. Становится сильнее во время дефекации, сексуального контакта. |
Межменструальные кровянистые выделения. |
Существует множество комбинаций гинекологической эктопии, поэтому дифференциацию может провести только врач. Лечение эндометриоза у женщин выстраивается после получения результатов лабораторных, инструментальных исследований.
Цервицит при беременности
Цервицит при беременности является одной из опасных патологий. Так как может оказывать негативное влияние не только на ее протекание, но и иметь неприятные последствия для развивающегося плода.
Причиной развития воспалительного процесса у беременных могут служить следующие факторы:
- инфицирование половых путей
- снижение иммунного статуса во время вынашивания ребенка
Инфицирование может быть связано с:
- половым контактом с больным или носителем инфекции
- воспалением гениталий
- сдвигу кислотности вагины
- наличием хронических заболеваний, способствующих ослаблению иммунитета
Симптоматика заболевания у беременной женщины сходна с обычными признаками заболевания:
- наличие обильных выделений гнойного характера
- болезненные ощущения при мочеиспускании
- дискомфорт в области гениталий, связанный с ощущением зуда и жжения
- при наличии половой инфекции, признаки могут быть более или менее выраженными, в зависимости от возбудителя
- при ВПЧ-инфицировании на шейке образуются кондиломы
- при герпесе слизистая приобретает рыхлость и происходит эрозирование поверхности шейки
Для подтверждения диагноза проводится:
- бакпосев мазка цервикального канала
- исследуется моча на наличие признаков воспаления
- осмотр в зеркалах и кольпоскопия шейки
На вопрос, опасен ли цервицит для беременной и плода, ответ однозначен.
Важно вовремя начать лечение хронической формы заболевания, чтобы исключить возможность инфицирования младенца при прохождении по родовым путям. Если этого не сделать, то после родов возможно развитие у новорожденного пневмонии (при хламидиозе), что в дальнейшем скажется на отставании ребенка в развитии.
При проникновении возбудителей через цервикальный канал к развивающемуся плоду, инфицирование может способствовать развитию аномалий.. При ранних сроках беременности назначаются только местные препараты, чтобы снизить тератогенное воздействие средств
Женщине назначают свечи с противовоспалительным действием
При ранних сроках беременности назначаются только местные препараты, чтобы снизить тератогенное воздействие средств. Женщине назначают свечи с противовоспалительным действием.
Воспалительный процесс цервикального канала оказывает негативное воздействие не только на протекание этого важного этапа в жизни женщины. Но и может вызвать внутриутробную патологию плода
Поэтому начинать лечение необходимо, как можно раньше.
Среди последствий, которые может спровоцировать заболевание:
- замирание беременности
- выкидыш в ранние сроки
- гипертонус матки
- кровотечение в период второго триместра
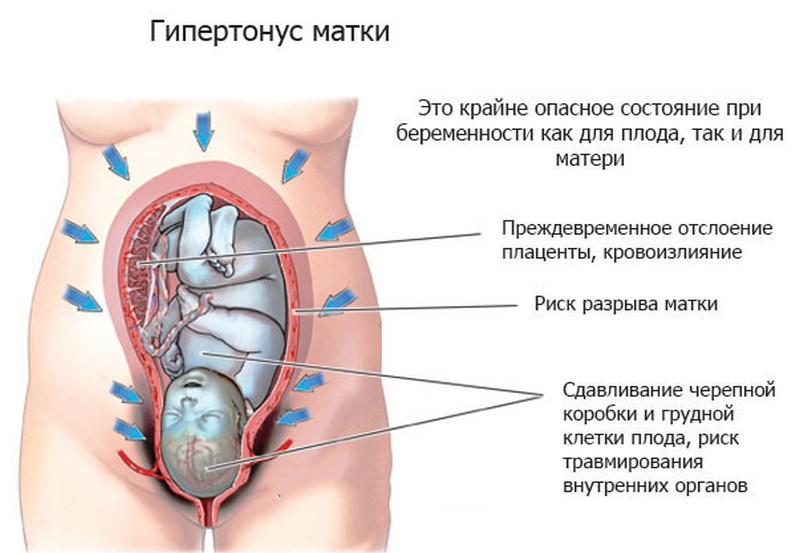
Возникает вопрос: можно ли рожать, если у женщины обнаружен цервицит? Так как патология оказывает влияние на беременность, то способна вызывать осложнения в послеродовом периоде. Их возникновение находится в прямой зависимости от состояния иммунитета.
- Условно-патогенная флора и грибки практически не оказывают негативных последствий.
- При наличии простейших – имеется высокий риск родить ребенка с врожденными аномалиями развития органов. Высокий риск мертворождения и летального исхода младенца в первые месяцы жизни.
- При гонококковой инфекции высок риск инфицирования вышележащих отделов матки и развития спаечного процесса в маточных трубах.
Описание
Исследование соскоба шейки матки (экзоцервикс, 1 стекло) — проводится с целью диагностики изменений эпителия экзоцервикса и диагностики ранних предраковых заболеваний и рака шейки матки. Экзоцервикс — это внешняя часть шейки матки, которая соприкасается с влагалищем (вагинальная часть шейки матки).
Цитологичиское исследование соскоба шейки матки помогло спасти жизнь миллионам женщин, так как с помощью этого метода можно обнаружить предрак или рак шейки матки, пока он еще излечим.Факторы риска развития рака шейки матки:
- инфицирование вирусом папилломы человека (онкогенные серотипы HPV16, HPV18, HPV31, HPV33, HPV45 и др.);
- курение;
- хламидийная или герпетическая инфекция;
- хронические воспалительные гинекологические заболевания;
- длительное применение противозачаточных препаратов;
- несколько родов;
- случаи рака шейки матки в семье;
- раннее начало половой жизни;
- частая смена половых партнеров;
- недостаточное поступление с пищей витаминов А и С;
- иммунодефициты и ВИЧ-инфекция.
Скрининг женщин в возрасте 25–64 лет с интервалом 5 лет может привести к снижению смертности на 84%, а скрининг 25–63-летних с интервалом в 3 года — к снижению смертности на 90%. Риск развития инвазивного рака в 5–10 раз выше у женщин, которые никогда не участвовали в скрининге.
Мазок на онкоцитологию рекомендовано сдавать ежегодно при плановом осмотре у гинеколога женщинам, живущим половой жизнью. Показания:Подготовка
У женщин репродуктивного возраста мазок для исследования желательно брать не ранее 5-го дня от начала менструального цикла или не позднее чем за 5 дней до предполагаемого начала менструации.
За 24 часа до взятия необходимо отказаться от использования вагинальных лекарственных средств, спермицидов, лубрикантов, исключить половые контакты. Нельзя спринцеваться накануне сдачи мазка.
В случае наличия визуальной патологии на шейке матки, мазок следует брать независимо от указанных выше факторов.Рекомендации по сдаче исследования
При регулярном профилактическом обследовании всех женщин старше 25 лет (рекомендовано брать анализ ежегодно).
При обследовании девушек моложе 25 лет, которые живут половой жизнью.
Начиная с возраста 25 лет цитологию нужно сдавать каждые 2 года. Если очередной мазок на атипию выявит какие-либо нежелательные изменения, то последующие обследования нужно будет проходить чаще: 1–2 раза в год (в зависимости от обнаруженных изменений).
Интерпретация результатовI. Количество материала.
- Материал полноценный (адекватный) — мазок хорошего качества, содержащий достаточное количество соответствующих типов клеток.
- Материал недостаточно полноценный (недостаточно адекватный) — в материале отсутствуют клетки эндоцервикса и/или метаплазированные клетки, клетки плоского эпителия находятся в недостаточном количестве или клеточный состав скудный.
- Материал неполноценный (неадекватный) — по материалу невозможно судить о наличии или отсутствии патологических изменений шейки матки.
II. Интерпретация результатов.
- Цитограмма без особенностей — эпителиальные клетки в пределах нормы, цитограмма соответствует возрасту, норме.
- Воспалительные изменения эпителия — увеличенное количество лейкоцитов, при инфекции — значительное количество кокков, палочек. Возможно обнаружение инфекционных агентов (с указанием возбудителя), например трихомонады, дрожжей.
- Подозрение на злокачественное образование.
- Отдельные злокачественные клетки.
- Большое количество злокачественных клеток, злокачественное новообразование.
- При выявлении минимальных изменений или при подозрении на злокачественное образование рекомендовано провести обследование на онкогенные серотипы вируса папилломы человека.
Адекватно расшифровать результаты цитологии может только ваш гинеколог. Не спешите самостоятельно интерпретировать результаты мазка, так как некоторые данные могут вас необоснованно напугать.Что может влиять на результат?
- У девушек моложе 20 лет возможны ложноположительные результаты в связи с изменением эпителия на фоне транзиторных гормональных нарушений.
- Подготовка не была осуществлена должным образом: мазки взяты во время менструации и представлены большим числом клеток эндометрия, крови; в препаратах присутствуют сперматозоиды; мазок загрязнен спермицидными и антибактериальными кремами, смазкой с презервативов, гелем для УЗИ; до забора цитологического материала проведено бимануальное исследование (загрязнение материала тальком).
- Не соблюдены условия получения материала и приготовления препарата.