Лечение сколиоза без операций и в любом возрасте
Содержание:
Рахитический сколиоз
Среди всех боковых деформаций позвоночника группа рахитических сколиозов является частой; по данным М. О. Фридланда, она составляет 50%. Развитие рахитического сколиоза обусловлено изменениями, наступающими в зоне обызвествления апофизов тел позвонков. Возникает остеопороз тел позвонков. Под влиянием нагрузки усиливается физиологическая кривизна грудного отдела позвоночника (кифоз) и поясничный лордоз. Как следствие присущей рахиту мышечной слабости, неправильного ношения ребенка на руках, неправильного сидения наступает угнетение роста тел позвонков на одной стороне, торсия позвонков (скручивание вокуг вертикальной оси), деформация их тел на вершине искривления. Чаще всего возникает искривление позвоночника с выпуклостью влево. Обнаруживается рахитический сколиоз на 2—3-м году жизни ребенка. Диагноз не вызывает сомнения, если имеются признаки рахита. Рентгенологически исключается врожденный сколиоз. У детей более старшего возраста с неполноценным мышечно-связочным аппаратом и вялой мускулатурой, что нередко обусловлено перенесенными инфекциями, при наличии вредных статических моментов развиваются так называемые привычные сколиозы. Они нередко возникают в школьном возрасте и характеризуются нерезкими искривлениями в отличие от рахитических. Статическим моментом, способствующим неравномерной нагрузке на позвоночник на фоне ослабленной мускулатуры, является длительное сидение (например, за партой, пианино). При слабой мускулатуре ребенку трудно удерживать правильную осанку, он облегчает сидение наклоном в одну сторону, а это ведет к неравномерной нагрузке грудных и поясничных позвонков. Так вырабатывается неправильная привычка удерживать тело и развивается сколиоз. Раньше такую деформацию называли «школьным сколиозом», однако этот термин в настоящее время оставлен, так как при обследовании оказалось, что дети уже приходят в школу с боковыми искривлениями позвоночника. Омбредан справедливо высказывал сомнение в том, что школьные занятия являются причиной сколиоза. «Мы скорее думаем, что дети принимают неправильные положения тела потому, что их позвоночник уже искривлен» (1925). Парты, несоразмерные росту ребенка, постоянное ношение портфеля в одной руке, несомненно, играют роль в развитии привычного сколиоза у детей, у которых уже имеется искривление или если они предрасположены к нему из-за слабости мышц. Именно поэтому школьные врачи должны внимательно наблюдать за ростом и развитием таких детей: правильной осанкой их во время занятий и соответствием роста и размера парты. Для предупреждения привычно неправильной позы таких детей следует время от времени пересаживать на другие парты, меняя освещение рабочего места и положение учащегося по отношению к доске, следить за ношением школьного ранца.
Вторая группа — сколиозы неврогенного происхождения: на почве полиомиелита, нейрофиброматоза, сирингомиелии, спастического паралича. В эту же группу могут быть включены сколиозы на почве радикулита, люмбоишиальгии и сколиозы, вызванные дегенеративными изменениями в межпозвонковых дисках, нередко ведущие к сдавлению корешков и вызывающие клинически корешковый гетеро- или гомоплегический синдром.
Идиопатический сколиоз
Среди больных со сколиозом самую большую группу составляют лица с идиопатическими искривлениями позвоночника, т. е. формой его искривления вследствие невыясненных причин. Выделение идиопатических сколиозов в отдельную группу связано с тем, что они характеризуются своеобразными клинико-рентгенологическими признаками и течением. Клиническая картина деформации позвоночника выражается в постепенном его искривлении во фронтальной и сагиттальной плоскостях и торсии. При сколиозе I степени определяется слабость мышц спины, асимметрия надплечий, расположения углов лопаток, боковое искривление позвоночника (преимущественно вправо в грудном отделе и влево — в поясничном), наличие мышечного валика в поясничном отделе позвоночника, возникающее вследствие торсии его вокруг вертикальной оси. При осмотре больного спереди отмечается сглаженность треугольника талии (на стороне выпуклости дуги искривления), более высокое положение крыла подвздошной кости. При сколиозе II и III степени углы лопаток расположены асимметрично, появляется выраженное боковое искривление позвоночника с наличием реберного горба (кифоз). В отличие от рахитического кифоза он при боковом искривлении всегда бывает односторонним. Обнаруживается асимметрия надплечий, причем плоскость их не совпадает с плоскостью таза. Появляется противоискривление в поясничном отделе позвоночника и отклонение туловища от вертикальной оси. Рост позвоночника в длину задерживается. При сколиозе IV степени рост туловища в длину прекращается. Все туловище смещается в сторону основной дуги искривления позвоночника; грудная клетка резко деформируется, что приводит к смещению внутренних органов. В особенно тяжелых случаях наблюдается сдавление спинного мозга, нарастают признаки пареза и даже паралича нижних конечностей. На рентгенограмме при идиопатическом сколиозе, помимо бокового искривления позвоночника, можно видеть асимметричное расположение остистых отростков и межпозвонков сочленений, а также неправильную форму межпозвонковых отверстий. Все описанные явления резко усугубляются при прогрессировании деформации. При сколиозе IV степени дужки позвонков в грудном отделе настолько деформированы, что трудно бывает разобраться в их очертаниях. В поясничном отделе позвоночника определяется торсия и косое расположение V поясничного позвонка по отношению к горизонтальной плоскости I крестцового. Существует ряд теорий, объясняющих возникновение идиопатического искривления позвоночника, однако ни одна из них не раскрывает полностью сущности патологического процесса. Так, некоторые авторы (И. И. Вановский, 1906; Ланге, 1927; Энгельман, 1928, и др.) основной причиной возникновения идиопатического сколиоза считают рахит. Большое распространение последнее десятилетие получила теория о ведущей роли нарушения мышечного равновесия, основоположником которой принято считать Гиппократа. Т. С. Зацепин (1925), Р. Р. Вреден (1927, 1936), М. И. Куслик (1952) и Груца (1963) выдвигают теорию мышечно-связочной недостаточности или так называемой нервно-мышечной недостаточности. Наряду с теорией нервно-мышечной недостаточности существует теория слабости костной ткани как первопричина возникновения идиопатического сколиоза (Фолькман, 1882; Шультес, 1902). Определенное место в патогенезе идиопатического сколиоза занимает нарушение роста позвоночника (Риссер, Фергюссон, 1936, 1955). И. А. Мовшович на основании клинических и анатомических исследований считает, что в этиологии и патогенезе идиопатического сколиоза ведущая роль принадлежит трем основным факторам — нарушению роста позвоночника, наличию общего патологического фона организма, статико-динамическим расстройствам функции позвоночника. Л. К. Закревский выдвигает следующую концепцию; у детей в результате патологического процесса в центральной нервной системе возникают нарушения нейротрофических процессов в позвоночнике и окружающих мягких тканях, что приводит к расстройству энхондрального костеобразования в позвонках, остеопорозу их, торможению формирования костных эпифизов и запаздыванию слияния их с телами позвонков. Все перечисленные изменения могут быть объяснены нарушением созидательного процесса костеобразования в позвоночнике.
Развитие и лечение сколиоза у детей
Сколиозом называют искривление позвоночника у ребенка в боковой области, допускающее одновременный поворот его вокруг собственной оси.
Выделяют два вида сколиоза:
- врожденный;
- приобретенный.
Врожденный — вызван тем, что позвонки у ребенка развиваются неправильно.
Приобретенный – вызван неправильным положением ребенка и является наиболее распространенным, чем врожденный.
Врачи ортопеды советуют начинать профилактику сколиоза у детей с первого года жизни. Как правило, сколиоз берет свое начало в возрасте от нескольких месяцев до года. Чтобы предотвратить развитие сколиоза, родителям нужно не совершать следующие ошибки:
- усаживать ребенка раньше положенного срока;
- ставить ребенка в ходунки. Это приводит к смещению центра тяжести тела;
- игнорировать использование специальных гимнастик и упражнений, рекомендованных врачами – педиатрамиа.
Родителям важно запомнить следующее – основой профилактики развития сколиоза является укрепление мышечного корсета с самых ранних месяцев жизни у детей. Кроме выше описанных причин развития сколиоза, существует еще одна
Это – рахит. Как вы знаете, профилактикой развития такого заболевания, как рахит, является употребление витамина D3. Принимать этот витамин нужно ежедневно. Если в организме человека содержится недостаточное количество витамина D3, то может развиться неправильное формирование опорно–двигательной системы
Кроме выше описанных причин развития сколиоза, существует еще одна. Это – рахит. Как вы знаете, профилактикой развития такого заболевания, как рахит, является употребление витамина D3. Принимать этот витамин нужно ежедневно. Если в организме человека содержится недостаточное количество витамина D3, то может развиться неправильное формирование опорно–двигательной системы.
Наиболее явно сколиоз начинает себя проявлять в детском возрасте шести лет. Это объясняется следующими причинами:
- неправильное положение осанки;
- поднятие тяжестей не по своим силам;
- недостаточное использование нагрузок, которые необходимы молодому организму. Это ведет к тому, что мышечный корсет не в силах удерживать растущий позвоночник в прямом положении.
Данному виду заболевания присущи следующие жалобы:
- ноющая боль в груди;
- стреляющие боли в спине;
- быстрая утомляемость, даже после незначительных нагрузок.
Также явно выражены и внешние проявления сколиоза, особенно после физических нагрузок.
Если данное заболевание прогрессирует, то симптомы проявляются в положении стоя:
- неровное положение плеч. Одно из них выше другого, и находится в приподнятом состоянии;
- заметно выпирает одна лопатка;
- неодинаково расстояние от прижатых к туловищу рук до талии;
- внешнее искривление позвонков при наклоне туловища вперед.
Если вы наблюдаете, проявление хотя бы одного из вышеописанных симптомов заболевания позвоночника у вашего ребенка, то следует немедленно обратиться к квалифицированному специалисту. Для уточнения диагноза вам предложат сделать рентгеновский снимок, по результатам которого можно судить о развитии сколиоза.
Знакомые симптомы?
При схожих симптомах рекомендуется обратиться к специалисту за консультацией и лечением. Первый прием врача в клинике «Восстановительная медицина» проводится бесплатно.
Сколиоз
Сколиоз представляет собой искривляющую деформацию позвоночного столба в боковой проекции (вправо или влево от вертикальной оси). Чаще всего формируется уже в детстве (в младенчестве и возрасте от 3 до 5 лет) или в период от 18 до 25 лет.
Степень выраженности сколиоза определяется по углу отклонения позвоночника. Для его измерения делаются рентгеновские снимки в положениях стоя и лежа на спине.
Тяжесть проявления симптомов заболевания напрямую связана со степенью сколиоза: чем значительнее искривление, тем ощутимее нагрузка на внутренние органы и системы.
Выделяют 4 степени сколиоза:
Сколиоз первой степени выражается в отклонении от нормы до 10 градусов. Заболеванию свойственны легкая сутулость и малозаметная асимметрия в положении плеч и лопаток, при наклоне вперед одна лопатка выступает заметнее другой. В ряде стран эта стадия сколиоза считается вариантом нормы, физиологической особенностью.
Для сколиоза второй степени характерно отклонение позвоночника от оси до 25 градусов. У больного наблюдается явная асимметрия плеч, лопаток, ягодиц. При наклоне корпуса неравномерно выделяются позвонки, сильно выступает одна лопатка, имеются реберные выпячивания. Легко прощупывается мышечный валик, выпуклый со стороны груди, вогнутый со стороны поясницы. Болезненные ощущения невыраженные. Сколиоз второй и последующих степеней требуют обязательного лечения, патология может быстро прогрессировать.
Сколиоз третьей степени отличает искривление позвоночника в 26-50 градусов. У больного нарушена осанка, перекошены плечи и таз, формируется реберный горб, одна нога может казаться короче. Грубые деформации грудной клетки и позвоночного столба приводят к сдавливанию внутренних органов, что опасно для здоровья. Состояние сопровождается болями, ограничениями в движении, проблемами с пищеварением и т.д.
Четвертая степень сколиоза – наиболее тяжелая, сколиотический угол равен 50 градусам и больше. У больного деформированы позвоночник, грудная клетка и таз, реберный горб формируется спереди и сзади. Из-за сдавливания все внутренние органы и системы перестают нормально функционировать, человека преследуют боли и многочисленные патологические проявления со стороны сердца, легких, ЖКТ и мочевыделительной системы.
1
2
Массаж при сколиозе
3
Массаж при сколиозе
Причины сколиоза
Нарушение осанки в детском возрасте – один из основных провоцирующих факторов развития сколиоза.
К другим распространенным причинам относятся:
- детский церебральный паралич;
- врожденные деформации позвонков;
- рахит, полиомиелит;
- травмы позвонков, в том числе и родовые;
- травмы костей таза, ног;
- болезни мышц, соединительных тканей;
- остеопороз;
- опухоли позвоночника;
- ожирение и др.
Чем грозит сколиоз спины
При шейном сколиозе происходит сдавливание артерий позвоночника, что пагубно влияет на кровообращение головного мозга. Больной страдает от головокружений, головной боли, когнитивных нарушений.
Грудной сколиоз опасен сдавливанием грудной клетки и брюшной полости, из-за чего страдают внутренние органы. Их неправильное функционирование чревато многочисленными сбоями в работе организма.
Поясничный сколиоз характеризуется деформацией и смещением тазовых костей, а это означает неминуемые поясничные боли, проблемы с почками, мочевым пузырем и кишечником, половая дисфункция.
Лечение сколиоза
Успех в лечении сколиоза напрямую зависит от своевременного выявления проблемы и раннего обращения к квалифицированному специалисту.
Схему лечения доктор избирает индивидуально для каждого больного в зависимости от степени заболевания.
Коррекция сколиоза первой степени: как правило, лечебная физкультура и массаж при сколиозе этой степени являются самыми эффективными методами.
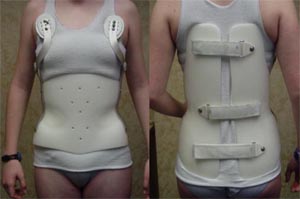
Для лечения сколиоза второй и третьей степеней может быть рекомендовано ношение специального корсета, электромиостимуляция, ЛФК, лечебный массаж, плавание. Лекарственная терапия может включать назначение противовоспалительных препаратов, миорелаксантов, витаминов и т.д.
4 степень сколиоза: при неэффективности консервативных методов лечения рекомендуется хирургическое выпрямление позвоночника с последующей длительной реабилитацией и ношением корсета.
Типы сколиозов
Идиопатический сколиоз
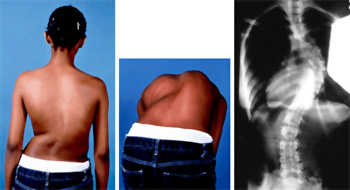 Слово идиопатический также имеет греческие корни и обозначает патологию в себе. Проще говоря, идиопатический означает состояние, не связанное ни с каким другим заболеванием или расстройством. К сожалению, термин идиопатический широко используется в медицинской литературе для обозначения заболевания, причины данного которого неизвестны.
Слово идиопатический также имеет греческие корни и обозначает патологию в себе. Проще говоря, идиопатический означает состояние, не связанное ни с каким другим заболеванием или расстройством. К сожалению, термин идиопатический широко используется в медицинской литературе для обозначения заболевания, причины данного которого неизвестны.
Существуют три основных типа идиопатического сколиоза, которые классифицируются в зависимости от возраста начала заболевания.
Инфантильный сколиоз — искривление, которое начинает развиваться в возрасте до двух лет. В 9 случаях из 10 этот вид сколиоза исчезает спонтанно. Этот тип сколиоза очень редко встречается.
Ювенильный идиопатический сколиоз — искривление позвоночника развивается в возрасте от двух до десяти лет. Этот тип также является также достаточно редким.
Подростковый идиопатический сколиз — этот тип появляется в раннем подростковом возрасте и гораздо чаще у девочек, чем мальчиков. В то время как небольшое искривление встречается одинаково часто у девочек и мальчиков, то искривление, требующее лечения, встречается у девочек подростков в 8 раз чаще у девочек, чем у мальчиков.
Другие виды сколиоза
Функциональный сколиоз: При этом типе сколиоза, позвоночник нормальный, но искривление развивается из-за других проблем в организме. Это может быть связано с разницей в длине нижних конечностей или из-за мышечного спазма в спине (например, антальгический сколиоз).
Нервно-мышечный сколиоз: При этом виде сколиоза возникают проблемы при формировании позвоночника. Либо кости позвоночника не в состоянии сформировать полностью, либо они не в состоянии отделиться друг от друга во время внутриутробного развития. Этот тип сколиоза развивается у людей с наличием других генетически детерминированных заболеваний, в том числе врожденных аномалий, таких как мышечная дистрофия, детский церебральный паралич, или болезнь Марфана.
У пациентов с такими заболеваниями развивается вытянутое С — образное искривление позвоночника, а слабые мышцы не могут держать его прямо. Если искривление присутствует при рождении, оно называется врожденным. Этот тип сколиоза часто является гораздо более серьезным и нуждается в более активном лечении, чем другие формы сколиоза.
Дегенеративный сколиоз: в отличие от других форм сколиоза, которые встречается у детей и подростков, дегенеративные сколиоз встречается у пожилых людей. Это вызвано изменениями в позвоночнике из-за воспалительных изменений в суставах позвоночника (спондилеза). Ослабление связок и других мягких тканей позвоночника в сочетании с разрастаниями костной ткани (остеофитами) может привести к искривлению позвоночника. Позвоночник может быть искривлен за счет остеопороза, переломов позвонков, дегенерации дисков.
Онкологические заболевания, такие остеома или метастазы рака могут приводить к появлению болевого синдрома и компенсаторного искривления позвоночника в сторону противоположную очагу опухоли, вызывающую компрессию нервных корешков.
Разновидности
Сколиоз грудного отдела позвоночника
Кроме описанных выше двух типов сколиоза, врачи различают четыре степени искривления. И врождённый, и приобретённый сколиоз может развиться до определённой стадии:
- первая стадия – незначительная сутулость, немного косоватый таз, практически незаметна разница в высоте плеч;
- вторая стадия – визуально становится заметен поворот позвонков, таз скошен в большей степени, видимая разница в уровне плеч;
- третья стадия – выраженная сутулость, скошенность таза, кривизна плеч. К этому добавляется ослабевание мышц живота и западание рёбер;
- четвёртая стадия – серьёзная деформация позвоночника, признаки предыдущей стадии усиливаются, угол искривления – больше пятидесяти градусов. Эта стадия крайне тяжёлая и практически не лечится. Но наблюдается крайне редко (всего 10% из всех случаев).
По локализации сколиоз может быть:
- грудным;
- поясничным;
- грудопоясничным;
- шейным (чаще врождённый).
В зависимости от возраста, может быть:
- младше трёх лет – младенческий;
- до трёх лет – инфантильный;
- от десяти до четырнадцати – ювенильный;
- пятнадцать – семнадцать лет – подростковый.
Младенческий и инфантильный сколиоз практически во всех случаях возможно излечить самостоятельно, в домашних условиях. В подростковом возрасте есть возможность перехода в злокачественную форму и развитие запущенных форм, которые не поддаются лечению вовсе, или с большим трудом.
Искривление позвоночника у ребенка классифицируют, исходя из времени начала заболевания и локализации деформации позвоночного столба. В зависимости от возраста, в котором начался сколиотический процесс, врачи выделяют следующие виды болезни:
- Инфантильный. Развивается у младенцев от рождения до 3 лет.
- Ювенильный. Начинается в возрасте 3-10 лет.
- Адолесцентный. Время начала сколиоза у детей школьного возраста от 10 до 14 лет.
По локализации патологического процесса болезнь делится на шейный (чаще врожденный), грудной, поясничный, грудопоясничный и комбинированный (чаще приобретенный) сколиоз. По количеству сколиотических дуг патология разделяется на:
- С-образную. Характеризуется искривлением одной дуги. Самый распространенный сколиоз у детей школьного возраста.
- S-образную. Представляет собой искривление позвоночного столба в двух отделах на две стороны.
- Z-образную. Наблюдается искривление трех сколиотических дуг: серединная – в одной стороне, а две другие – в противоположной. Это самый тяжелый случай, который лечится исключительно хирургическим путем.
В зависимости от причин, вызвавших заболевание, и его происхождения, сколиоз делится на несколько групп. Среди них:
- Мышечный. Формируется вследствие патологии связочного и мышечного аппарата, к примеру, при врожденном вывихе бедра, кривошее, контрактуре коленного или тазобедренного сустава.
- Неврогенный. Развивается в результате перенесенного полиомиелита, травмы спинного мозга, детского церебрального паралича или других заболеваний нервной системы.
- Диспластический. Это врожденные сколиотические изменения позвоночника, которые возникают из-за отхождений от нормы костных структур и позвонков.
- Идиопатический. Причины возникновения патологий данной группы еще не установлены. Замечено, что идиопатические сколиозы развиваются чаще у детей школьного возраста.
Также существует несколько клинико-рентгенологических классификаций искривления позвоночника по степени выраженности. Российские врачи пользуются системой, составленной в 1973 году отечественным травматологом Чаклиным В.Д.:
- Сколиоз 1 степени. Боковое искривление заметно в вертикальном положении тела пациента, а в горизонтальном – исчезает. Угол искривления позвоночного столба – от 5 до 10°
- Сколиоз 2 степени у детей. Более выражена боковая деформация, которая не исчезает в положении лежа. Угол кривизны – 11-25 °
- Сколиоз 3 степени. Значительно выражено боковое искривление позвоночника, которое сочетается с уже сформировавшейся компенсаторной дугой. Угол искривления позвоночника – 26-50°
- Сколиоз 4 степени. Помимо костно-мышечных деформаций наблюдаются нарушения работы внутренних органов. Угол искривления от 50°.
Современные методы лечения сколиоза 2 степени у детей и подростков
На сегодняшний день медицина имеет многочисленные доказательства того, что сколиоз 1 и 2 степени у детей и подростков, даже при быстром прогрессировании заболевания, возможно полностью исправить. Это осуществимо, конечно, при своевременной медицинской консультации врача-ортопеда, всестороннем обследовании ребенка, назначении, и самое главное – правильном выполнении комплексного лечения.
Условия лечения ребенка со сколиозом 2 степени:
• Первоначально врач должен точно выявить причину заболевания и воздействовать на неё.
• Для определения точного угла искривления позвоночника, а также торсии позвонков, ребенку назначают рентгенологическое обследование.
• В большинстве случаев лечение сколиоза 2 степени выполняется амбулаторно, и в домашних условиях. В некоторых случаях, однако, ребенку могут назначить лечение в стационаре.
• Лечение сколиоза 2 степени является консервативным мероприятием.
Методы, входящие в консервативное лечение сколиоза 2 степени у пациентов детского возраста:
1. Лечебная гимнастика – направлена на укрепление мышечного корсета, восстановление симметрии тела.
2. Плавание и специальная гимнастика в воде – только под наблюдением опытного инструктора.
3. Рефлексотерапия.
4. Позиционная терапия.
5. Ношение корригирующего корсета, который изготавливается индивидуально, с учетом индивидуальных особенностей строения тела и степени искривления позвоночника, деформации грудной клетки. Современные корсеты для пациентов разрабатываются при помощи специальных компьютерных программ.
6. Физиотерапия.
7. Специальная дыхательная гимнастика.
8. Курсы лечебного массажа спины, который должен выполнять специалист.
Что предполагает оперативное лечение прогрессирующих форм сколиоза у детей и подростков?
При быстром прогрессировании этого заболевания, возникновении нарушений функции внутренних органов, при отсутствии эффекта от методов консервативной терапии в отношении данной патологии, пациенту детского возраста может быть назначено оперативное лечение.
Цель оперативного лечения – коррекция деформации позвоночника путем установки металлоконструкции, которая будет фиксировать деформированный отдел позвоночника в стабильном положении. Выбор метода операции и хирургического подхода, а также стабилизирующей системы для сегмента позвоночника, осуществляется хирургом индивидуально для каждого пациента.
Лечение неструктурального сколиоза
Пилатес (данный подход был разделен на три части):
- 1. Подготовка (разминка и растяжка)
Разминка включала в себя 8 минут ходьбы на дорожке или эллиптическом тренажере. После этого каждый пациент выполнял упражнения на растяжку:
Растяжка спины с наклоном вперед
Пациент сидит на полу с прямой спиной и выпрямленными ногами. Его задача – наклониться грудью вперед. Цель упражнения – растяжка задней мышечной цепи и мобилизация позвоночника.
Верхнее вращение
Пациент лежит на спине, руки вытянуты вдоль тела. Пациент должен поднимать ноги до тех пор, пока пальцы ног не коснутся пола. После этого следует медленно, укладывая позвонок за позвонком, вернуться в исходное положение, плавно раскладывая спину по коврику. Цель – растяжка задней мышечной цепи, мобилизация позвоночника и укрепление мышц живота.
Поза ребенка
Пациент занимает коленно-локтевое положение. Необходимо опустить таз на пятки и руками потянуться вперед, вытягивая позвоночник, ладони при этом толкают пол. Цель: растяжка грудного и поясничного отделов позвоночника, ягодичной области и мобилизация позвоночного столба.
Подъем ног
Исходное положение – коленно-локтевое. Из этого положения пациент поднимает правую руку и ногу, позвоночник при этом остается выровненным. Необходимо повторить на другую сторону. Цель: растяжка вогнутой области позвоночного столба.
- 2. Специальные упражнения
Для них используются фитболы (Swiss balls и FlexBall Quarks)
Очень важно, чтобы пациент научился правильно дышать во время занятия
Движения
в тазобедренном суставе (используется большой фитбол диаметром 65 см). Цель:
укрепление ягодичных мышц и развитие устойчивого равновесия.
Упражнения
на пресс с фитболом диаметром 55 см. Цель – укрепление внутрибрюшной стенки и подвздошно-большеберцового
мышечного тракта.
Подъем в
положение сидя. Цель – укрепление прямой мышцы живота.
Боковой наклон в тренажере с весом 0.1410 кг для работы на сопротивление. Цель: растяжка боковой мышечной цепи согласно направлению выгнутой части сколиотической дуги.

Боковой наклон. Цель: растяжка боковой мышечной цепи согласно направлению выгнутой части сколиотической дуги.

Растяжка в тренажере с весом 0,1410 кг для работы на сопротивление. Цель: мобилизация позвоночника и растяжка паравертебральных грудных и поясничных мышц.
- 3. Возвращение к расслабленным позициям (релаксация). Данная часть состоит из трех движений, каждое из которых пациент должен повторить по три раза в течение пяти минут. Каждое упражнения должно выполняться в быстром темпе. Цель данных упражнений – метаболическое восстановление и отдых для потрудившихся мышц.

Кифоз. Лордоз
Кифозом именуется изгиб позвоночника, обращенный выпуклостью назад. Лордозом – изгиб позвоночника выпуклостью вперед. При нормальном положении дел эти изгибы физиологичны и помогают позвоночнику амортизировать при ходьбе, наклонах, прыжках и т.д. Однако зачастую, под влиянием негативных факторов, естественные искривления позвоночника приобретает патологические черты.
Кифоз
Кифоз позвоночника чаще всего бывает дугообразным, но может быть и углообразным – при этом позвонки выступают не дугой, а углом, с остистым отростком в вершине. Внешне патология проявляется образованием горба на спине.
Кифоз грудного отдела – самая распространенная разновидность патологии. На начальной стадии (эту форму искривления позвоночника называют сутулостью) состояние не вызывает дискомфорта, а показать его может рентген или обнаружить врач – при визуальном осмотре.
При прогрессировании этого вида кифоза у больного формируется горб, смещаются ребра и грудина, вызывая серьезные сбои в функционировании внутренних органов.
Кифоз шейного отдела, кифоз поясничного отдела, крестцовый кифоз встречаются весьма редко. Они могут возникнуть вследствие травм, инфекционных заболеваний или дегенеративных изменений.
1
Диагностика кифоза: рентген
2
Диагностика лордоза
3
Лечение сколиоза
Причинами кифоза зачастую становятся:
- аномалии внутриутробного развития;
- родовые травмы;
- травмы и операции на позвоночнике;
- слабость мышц спины;
- остеопороз.
Лечить кифоз необходимо, поскольку данная деформация провоцирует быстрое разрушение позвоночника. А это влечет за собой сильные боли, двигательные дисфункции, нарушения кровообращения, в том числе, мозгового, и т.д.
В схему лечения кифоза включают медикаментозную терапию, лечебную физкультуру, массаж, мануальную терапию, физиотерапию, ношение корсета. Возможно применение оперативных методик.
Лордоз
В норме позвоночник имеет небольшой изгиб вперед в поясничном отделе – физиологический лордоз. Патологический лордоз формируется в том же участке, только выражен он намного сильнее.
Лордоз поясничного отдела характеризуется «утиной осанкой»: плечи опущены, голова чуть наклонена вперед, живот выпячен, поясница прогнута, таз смещен назад, а колени разведены в стороны. Походка тяжелая, что объясняется болезненностью и дискомфорт в районе поясницы.
Лордоз позвоночника оказывает негативное влияние на работу сердца и легких, провоцирует нарушения дыхания и кровообращения.
Причины лордоза:
- аномалии развития позвоночника;
- болезни позвоночника, в т.ч. межпозвоночные грыжи;
- травмы позвоночника, в т.ч. родовые;
- заболевания тазобедренных суставов;
- смещение позвонков (спондилолистез);
- систематические нарушения осанки в сидячем/стоячем положении;
- низкая физическая активность;
- системные заболевания опорно-двигательного аппарата;
- избыточная масса тела;
- быстрый рост ребенка и др.
Лечение лордоза также подразумевает применение лекарственной терапии, ЛФК, массажа, мануальных техник. Хороший эффект дают дыхательные упражнения при лордозе.
Чем грозит сколиоз
При этой патологии страдают все системы организма. Больной со временем начинает испытывать слабость даже после отдыха, при сдавливании нервов страдает от постоянной боли. Ухудшается память, снижаются умственные способности, повышаются нервозность и тревожность, наблюдаются нарушения сна. Развиваются вторичные патологии внутренних органов, снижается иммунитет.
Последствия сколиоза позвоночника:
- нарушение кровоснабжения органов и тканей;
- ущемление нервов и связанный с ним болевой синдром;
- смещение внутренних органов;
- деформация грудной клетки;
- затруднение дыхания;
- нарушения обмена веществ;
- развитие вторичных заболеваний.
Сколиоз опасен для внутренних органов. Чаще всего это бывает связано со смещением и деформацией органов и вызванной этим неспособностью организма справиться с инфекциями.
Сколиоз: осложнения
- дыхательная;
- кровеносная;
- нервная;
- пищеварительная.
Смещение ребер и деформация грудного отдела угнетают дыхание, а также негативно влияют на работу сердца. Ухудшается состояние опорно-двигательного аппарата: меняется походка, ослабляется хватка рук, появляется дрожание конечностей. Из-за воздействия на органы малого таза могут развиться заболевания мочеполовой системы. Таким образом, запущенный сколиоз приводит ко множественным осложнениям, затрагивающим практически все системы организма.
Помните: грамотное лечение позволяет существенно улучшить общее состояние и снизить риск развития осложнений. Если начать лечиться на ранних стадиях, чаще всего удается полностью вылечиться и исправить осанку, за счет чего нормализуется работа всех систем организма.
Неврологические и психологические последствия сколиоза
Искривление позвоночника негативно влияет на нервную систему и психику подростков и детей. Неправильная осанка может стать причиной комплексов и депрессивного настроения, помешать нормальной социализации.
Кроме того, заболевание делает ребенка легковозбудимым, капризным, агрессивным – это связано с постоянным дискомфортом и болью, нарушениями работы нервной системы.
Чем грозит сколиоз:
- ребенку становится трудно сидеть и принимать некоторые позы;
- частые головные боли отвлекают от занятий;
- снижаются концентрация внимания и стрессоустойчивость;
- может ухудшиться память;
- возможно снижение зрения и слуха.
Сдавливание спинного мозга иногда становится причиной частого онемения и непослушности конечностей. Также могут возникнуть другие нарушения:
- подергивание мышц;
- дрожание конечностей;
- утрата некоторых рефлексов.
Таким образом, деформация позвоночника сказывается на всех аспектах жизни человека: от его успеваемости в учебе или на работе до ограничения физических возможностей, включая свободу передвижения.
Именно поэтому особенно ценны своевременное и качественное оказание медицинской помощи и профилактика вероятных осложнений. При лечении запущенных случаев актуальна также полноценная реабилитация. И самое главное – для успешного излечения крайне важны упорство и настойчивость самого пациента: необходимо отказаться от вредных привычек вроде ношения сумки на одном плече или сидения с поджатой ногой, нормализовать режим отдыха и труда, следовать всем указаниям врача.
Помощь опытных врачей и ваши собственные усилия обязательно приведут к существенному улучшению состояния, а при раннем начале лечения – к полному выздоровлению.