Длительная субфебрильная температура причины
Содержание:
Температура 38 без симптомов
Инфекционная лихорадка обычно сопровождается симптомами, связанными с интоксикацией и микробным воспалением: ощущением общей разбитости, головной болью, ломотой в теле, ознобом, потливостью, насморком, першением и болью в горле, кашлем2,3,5. Но иногда жар выступает единственным проявлением заболевания. В этом случае необходимо дополнительное обследование – для установления причин гипертермии.
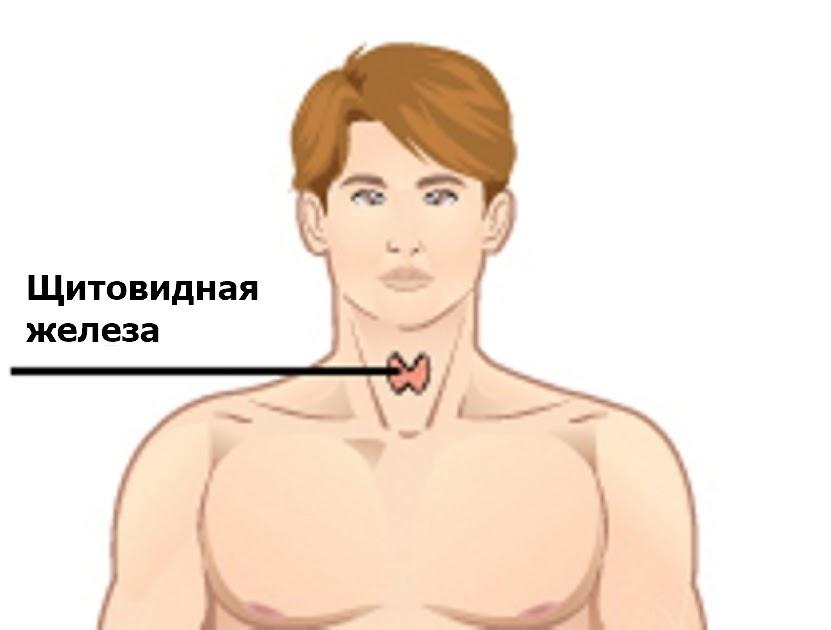
Температура может повышаться при заболеваниях щитовидной железы, сопровождающихся выбросом большого количества тиреоидных гормонов и развитием тиреотоксикоза.
Сбой терморегуляции иногда вызывают катехоламины – гормоны, в избытке выделяющиеся при опухолях надпочечников.
Лихорадка может быть длительной, например, при раке крови, печени, почек и некоторых других злокачественных заболеваниях. Кроме того, ее появление является одним из проявлений травм или кровоизлияний в отделы головного мозга, ответственные за поддержание нормальной температуры тела.
Если лихорадит больше двух-трех дней, а других симптомов нет, нужно обязательно обратиться к врачу и пройти обследование. Но даже оно не всегда позволяет врачам найти причины гипертермии. В этом случае ставят диагноз «лихорадка неясного генеза» – по статистике она встречается с частотой 9% и выше6.
Опухоли
Когда в организме появляется опухоль злокачественного характера (рак), меняется работа всех органов и систем. Онкология отражается на метаболизме. Появляются паранеопластические синдромы, включая и субфебрильную температуру. Когда врач при обращении по поводу субфебрилитета не нашел вирусных инфекций и анемии, он может заподозрить злокачественную опухоль.
Когда рак распадается, в кровь попадают пирогены. Они повышают температуру тела больного. Если у человека развиваются опухоли, то существующие ранее хронические инфекционные болезни могут выйти на стадию обострения. Это также возможна причина повышения температуры до субфебрильных отметок.
Возможные симптомы паранеопластических синдромов:
- лихорадка, которая не пропадает при приеме противовоспалительных и жаропонижающих лекарств
- эритема Дарье
- черный акантоз
- зуд кожи (сыпи нет; иных причин зуда нет)
- синдром Кушинга
- гипогликемия
- анемия и т. д.
Диагностика
Субфебрилитет не возникает на пустом месте, и часто является предвестником достаточно серьезного заболевания. Чтобы выяснить причины возникновения постоянно повышенной температуры, необходимо обязательно обратиться к доктору. Диагностика субфебрилитета начинается со сбора анамнеза и жалоб на состояние здоровья. Врач изучит историю болезни пациента, расспросит о ранее перенесенных и существующих ныне заболеваниях. Наличие таких болезней, как туберкулез, сахарный диабет, ВИЧ, различные виды заболеваний крови и печени, а также перенесенные операции — одна из причин стойкого повышения температуры. При диагностике субфебрилитета необходимо выявить и возможность заражения бактериальным эндокардитом и гепатитом во время медицинских процедур, посещения стоматолога, переливании крови, незащищенных половых контактах. Также проводится эпидемиологический опрос — врач задаст вопросы о том, какие страны посещал человек в последнее время, не выезжал ли он в районы, для которых характерны те или иные инфекционные и паразитарные заболевания.
Далее следует визуальный осмотр пациента. Врач проводит исследование кожных покровов, слизистой, суставов, лимфатических узлов, делает пальпацию брюшной полости, молочных желез у женщин, аускультацию грудной полости, осматривает ЛОР-органы, урогенитальные органы и прямую кишку. Для выяснения всех причин возникновения субфебрилитета назначаются лабораторные исследования, к которым относятся общий анализ мочи крови, серологический и биохимический анализы, исследования мокроты и спинномозговой жидкости.
В обязательном порядке проводится и приборная диагностика: УЗИ, рентгенография, КТ, эхокардиография. Назначаются консультации различных специалистов: гинеколога(для женщин), невролога, онколога, гематолога, инфекциониста, фтизиатра — все пациенты, мужчины, женщины, дети, беременные с субфебрилитетом, должны пройти проверку на туберкулез.
Термоневроз
Некоторые люди отмечают повышение температуры при психоэмоциональных нагрузках. Таким образом организм реагирует на стресс. Это проявление специалисты называют температурным неврозом.
Для постановки диагноза необходимо исключить другие возможные факторы, которые приводят к появлению субфебрилитета: инфекции, хронические заболевания. Пациенту проводят так называемую «аспириновую пробу». Если после приема аспирина температура снизилась, значит причиной является инфекция. При термоневрозе температурные показатели после приема аспирина остаются неизменными.
Субфебрилитет в данном случае обусловлен реакцией нервной системы на физические и психологические перегрузки. С таким явлением чаще всего сталкиваются подростки и люди невротического склада, которые тяжелее других реагируют на стрессы. Дать толчок к развитию термоневроза может перенесенное заболевание, травма.
В лечении термоневроза приоритетное значение имеет изменение пациентом своего образа жизни, умение расслабляться, справляться со стрессами. Положительный эффект дает рефлексотерапия, медитация, прием успокоительных травяных сборов, умеренные физические нагрузки. В тяжелых случаях может потребоваться консультация психолога, психотерапевта. Задачей специалиста является научить пациента справляться со стрессовыми ситуациями, которые провоцируют термоневроз.
Опасна ли температура 37,3 °С?
Повышение температуры тела является универсальной защитной реакцией организма в ответ на инфекцию и развитие воспаления любого происхождения и локализации4. Она создает неблагоприятные условия для развития и жизнедеятельности некоторых микроорганизмов, вредных для человека.
При этом такое состояние обычно не является опасным для нашего организма. Температура 37,3 °С не приводит к дезактивации ключевых ферментов, не способствует деформации белковых молекул и не вызывает гибели клеток. И хотя она достаточно часто сопровождается чувством недомогания, жизненно важные органы при этом не страдают. Не повреждаются даже чувствительные и нежные нервные клетки головного мозга. Поэтому ошибочно считать, что температура 37,3 °С всегда представляет какую-то опасность для заболевшего человека, даже если он испытывает недомогание.
Когда нужно обратиться к врачу?
Серьезная угроза здоровью может возникнуть, если лихорадка сопровождается следующими проявлениями:
- сильная сонливость, спутанность сознания;
- острая головная боль;
- судороги;
- сильно болит шея или ее подвижность ограничена;
- одышка, затруднение дыхания;
- болит спина, живот или бок;
- боль при мочеиспускании;
- распространение сыпи по коже;
- тошнота и рвота;
- понос.
В этих случаях необходимо звонить в скорую медицинскую помощь.
 Повышенная температура при тяжелых сопутствующих симптомах – повод вызвать скорую помощь. Фото: НТР 24 / YouTube
Повышенная температура при тяжелых сопутствующих симптомах – повод вызвать скорую помощь. Фото: НТР 24 / YouTube
Как можно быстрее обратиться к врачу нужно, если температура тела повышается в следующих ситуациях:
- Во время беременности.
- Если человек недавно перенес операцию или выписался из больницы.
- После возвращения из страны, где распространены экзотические болезни.
- При наличии хронических сопутствующих заболеваний.
- При наличии аутоиммунных заболеваний или приеме препаратов, которые подавляют работу иммунной системы.
- Если человек проходит химиотерапию.
- Если лихорадка сохраняется в течение нескольких дней, не проходит после приема жаропонижающих лекарств.
Диагностика
Диагностировать пневмонию должен врач, основываясь на симптомах, и данных медицинского осмотра. Жесткое дыхание, хрипы при прослушивании грудной клетки через стетоскоп являются наиболее часто встречающимися отличительными признаками.
Характер и тип заболевания, а также способ лечения, помогают определить дополнительные анализы и мероприятия:
- Пульсоксиметр — прибор, надеваемый на палец, позволяет быстро, в режиме реального времени определить насыщенность крови кислородом — сатурацию. Низкие значения — повод для более детального исследования.
- Ренген грудной клетки — исследует легкие на наличие пораженных областей.
- КТ — компьютерная томография — более точное рентгеновское исследование легких.
- Анализ крови — с анализом структуры позволяет определить природу инфекции: вирусную, грибковую или бактериальную.
- Анализ мокроты — помогает определить какой организм вызывает пневмонию.
- Бронхоскопия — осмотр легких под наркозом проводится специальной трубкой, бронхоскопом, опускаемой в легкие для детального исследования.
Температура 37 без симптомов — опасность или норма?
Строго говоря, сама по себе температура 37,0° все еще укладывается в рамки нормы. Беспокойство вызывает постоянное повышение температуры тела в пределах от 37,1° до 38,0° с. Такое состояние длится от двух недель и дольше.
Понятие «нормальной температуры» гораздо шире привычных 36,6° с. Этот показатель настолько индивидуален, что и температура 37 без симптомов может быть просто вариантом нормы, если у человека всегда повышенная температура. Показатели выше вашей привычной нормы — это повод задуматься о том, что в организме пошло не так.
Обращаться ко врачу стоит, если температура 37:
- Не ваша обычная температура тела в состоянии полного здоровья;
- Повышение температуры длится дольше двух недель;
- Присоединяются симптомы заболевания.
Причины пониженной температуры
- Обострение хронических заболеваний, например, вегето-сосудистой дистонии.
- Недостаточная выработка гормонов щитовидной железы – гипотиреоз.
- Патологии надпочечников.
- Беременность.
- Прием некоторых лекарств, особенно жаропонижающих и сосудосуживающих препаратов.
- Низкое кровяное давление, сердечные заболевания.
- Общее переутомление, плохой сон, депрессивные состояния, стресс.
- Недавно перенесенные вирусные или бактериальные инфекции.
- Анемия.
- Голодание и жесткие диеты, вызвавшие недостаток витаминов и питательных веществ.
- Сепсис.
- Кожные болезни, поражающие большие участки тела.
- Отравление алкоголем и наркотическими препаратами.
- Присутствие ВИЧ-инфекции.
Есть и внешние причины понижения температуры тела – долгое нахождение в воде, на ветру, в холодном помещении со сквозняками, пребывание в одной и той же позе.
Почему может быть температура 37,4 °С без симптомов?
Бессимптомное повышение температуры обычно выявляется при случайном ее измерении, ведь человек при этом не ощущает никаких признаков нездоровья. Так бывает, например, при визите к врачу для прохождения комплексного профилактического осмотра, взятия справки о допуске в бассейн или о проведенных прививках. Повышение температуры тела до 37,4 °С без симптомов возможно при неврозах, перенесенных травмах головы и по ряду других причин2. У женщин нередко отмечается подобное состояние в лютеиновой фазе (период от менструации до овуляции), в первом триместре беременности и в начале климактерического периода2. Причина бессимптомного повышения температуры может быть и достаточно серьезной, поэтому при длительном сохранении повышенной температуры необходимо обратиться к врачу за консультацией.
Для чего поднимается температура?
Человеческое тело поддерживает определенный уровень температуры от рождения до смерти. И даже небольшие изменения (на 1 градус) могут менять самочувствие человека. Но повышение температуры бывает не только от болезни. Вероятные причины небольших изменений:
- время после еды
- стрессовые ситуации
- влияние менструального цикла у девушек и женщин
- сон
- психологические проблемы
Лихорадка является защитной реакцией на определенные факторы. Когда температура тела растет, становится более быстрым метаболизм, что действует угнетающе на возбудителей многих болезней (делая невозможным их размножение и усугубление патологического процесса).
Лечение субфебрилитета
Выяснив точную причину возникновения субфебрилитета, составляется план лечения, который зависит от основного заболевания. Назначается лекарственная терапия для лечения болезни, вызывающей повышение температуры, а также прием жаропонижающих медикаментов при температуре выше 38,5° С. При длительном повышении температуры пациента госпитализируют..
В целях профилактики субфебрилитета и его рецидива рекомендуется соблюдать следующие меры предосторожности: избегать вредных условий труда, переохлаждений, перегреваний, обеспечит полноценный и правильный режим сна и отдыха, соблюдать правила личной гигиены, диету, следить за качеством питания. И, конечно же, регулярный осмотр врача.
Диагностика — как правильно измерить температуру
Существует несколько способов измерения температуры, при этом каждый из них имеет свои достоинства и недостатки. Разберем их подробнее.
Аксиллярный
Это хорошо всем знакомый способ, который предполагает измерение температуры в подмышечной впадине. Неоспоримый плюс — простота и удобство, к минусам же можно отнести погрешности (0,1-0,3 С) в сравнении с более точными способами. Кроме того, температура в разных подмышечных впадинах может слегка отличаться.
Ректальный
Температура измеряется в заднем проходе. Чаще всего применяется у детей младше 4 лет, которых трудно уговорить спокойно держать градусник под мышкой в течение нескольких минут. Формально этот способ измерения температуры считается самым точным.
Однако и здесь существует ряд оговорок
Во-первых, важно делать поправку на то, что в прямой кишке температура всегда немного выше, чем в подмышечной впадине — верхней границей нормы считается 37,7 С
Во-вторых, ректальная температура может меняться в зависимости от наполненности прямой кишки каловыми массами. К слову, для большинства людей этот способ причиняет как эстетический, так и физиологический дискомфорт. Если же в семье есть убежденные сторонники ректального измерения температуры, им желательно иметь свой собственный градусник, который после каждого использования следует дезинфицировать.
Буккальный
Измерение температуры производится во рту, предпочтительно под языком. Достоинство — более точные показатели в сравнении с аксиллярным методом. Недостаток — на температуру влияют еда и жидкость, употребляемые накануне измерения
Также важно не открывать рот во время измерения — это тоже отражается на точности результата
Другие способы
Есть еще несколько менее распространенных способов измерения температуры:
- Жидкокристаллическая термография. Основана на улавливании тепловых излучений при помощи жидких кристаллов (контактный способ) и зеркальной сканирующей системы (дистанционный способ). В результате на экран выводится разноцветное изображение, которое называют термоскопией — примерно так враждебно настроенные инопланетяне видят людей в фантастических фильмах.
- Термометрия в области височной артерии. Новый способ, который считается наиболее точным, но при этом пока не получил широкого распространения, поскольку инфракрасные термометры еще недостаточно прочно вошли в наш обиход.
- Тимпанический метод. В российской клинической практике почти не используется — этот способ более популярен в Германии. Измерение температуры осуществляется в области наружного слухового прохода.
- Вагинальное. Обычно используют женщины, у которых не получается забеременеть — по колебаниям температуры определяется наиболее благоприятный для зачатия период (овуляция).
Диагностика
Диагностика нужна, чтобы определить причины лихорадки и назначить правильное лечение. Врач проведет опрос и осмотр, измерит температуру и артериальное давление, если нужно, назначит анализы
Важно рассказать ему обо всех имеющихся симптомах, а также о сопутствующих заболеваниях, если они есть. Если вы принимаете лекарства, которые могут вызывать повышение температуры, сообщите об этом врачу
При повышенной температуре для постановки диагноза могут проводиться следующие анализы и обследования:
- клинический анализ крови и мочи;
- бактериологический посев крови и мочи;
- рентгенография грудной клетки;
- эхокардиография;
- при симптомах, указывающих на определенное заболевание, — специфические исследования (касается бактериальных, грибковых инфекций, ВИЧ-инфекции, менингита и других заболеваний).
Как определяется степень тяжести COVID-19
! Легкое течение
— температура < 38 °C, кашель, слабость, боли в горле;
— частота дыхания ≤ 22;
— сатурация ≥ 95%.
! Среднетяжелое течение
— температура > 38 °C
— частота дыхания > 22/мин
— одышка при физических нагрузках
— изменения при КТ/рентгенографии: объем поражения минимальный или средний (КТ 1-2)
— уровень С-реактивного белка в крови >10 мг/л
! Тяжелое течение
— частота дыхания > 30/мин
— сатурация ≤ 93%
— нестабильная гемодинамика: систолическое (верхнее) артериальное давление менее 90 мм рт.ст. или диастолическое (нижнее) давление менее 60 мм рт.ст.)
— объем поражения легких значительный или субтотальный (КТ 3-4)
— снижение уровня сознания, ажитация.
7. Как решается вопрос о проведении компьютерной томографии легких?
Необходимость такого обследования определяет врач. При этом должны учитываться возраст пациента, наличие сопутствующих хронических болезней, жалобы, объективное состояние и клиническая картина развития пневмонии (по итогам «прослушивания» легких, измерения сатурации, частоты дыхания и т.д.).
Методичка Минздрава рекомендует назначать КТ, если есть признаки среднетяжелой формы COVID-19 (см. выше «Справку «КП»). Порядок и сроки проведения КТ определяются возможностями региональной системы здравоохранения, говорится в документе.
8. При каких симптомах больного должны госпитализировать?
Согласно Рекомендациям Минздрава, если больному поставлен диагноз COVID-19 и он лечится дома, ему полагается госпитализация при сохранении температуры ≥ 38,5 °C в течение 3 дней.
Также должны госпитализировать пациентов в состоянии средней тяжести, у которых есть любые два из следующих показателей:
* сатурация < 95%;
* температура ≥ 38 °C;
* частота дыхания > 22;
* признаки пневмонии с распространенностью изменений в обоих легких более 25% (при наличии результатов КТ легких).
Кроме того, госпитализируются вне зависимости от тяжести ковида пациенты, относящиеся к группе риска, а именно:
* старше 65 лет;
* с сопутствующими заболеваниями и состояниями: артериальной гипертензией; хронической сердечной недостаточностью; онкологическими заболеваниями; гиперкоагуляцией; ДВС-синдромом; острым коронарным синдромом; сахарным диабетом; болезнью двигательного нейрона; циррозом печени; длительным приемом ГК и биологической терапии по поводу воспалительных заболеваний кишечника; ревматоидным артритом; пациенты, получающие гемодиализ или перитонеальный диализ; иммунодефицитными состояниями, в том числе с ВИЧ-инфекцией без антиретровирусной терапии; получающие химиотерапию);
* пациенты, проживающие в общежитии, многонаселенной квартире, с лицами старше 65 лет, с лицами, страдающими хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем.
9. В каком порядке госпитализируют больных с коронавирусом и можно ли выбрать больницу?
Госпитализация происходит по направлению участкового врача или врача «скорой». Медик запрашивает по телефону наличие свободных мест в ближайших ковидных стационарах и принимает решение, куда направить больного. Права выбора у пациента в данном случае нет.
Человека с подозрением на коронавирус или подтвержденной covid-инфекцией должны везти в больницу на машине Скорой или специальным медицинским транспортом (если направление дает участковый).
10. Что делать, если нарушаются перечисленные правила?
Можно звонить на единую «горячую линию» по коронавирусу: 8-800-2000-112; на «горячие линии», работающие в каждом регионе.
В то же время, как показывает практика, один из наиболее действенных способов – обращение к своему страховому представителю по ОМС. Напомним, страховые компании, выдающие нам полисы ОМС, занимаются бесплатным консультированием и защитой прав пациентов. Сейчас работа страховых представителей «заточена» на помощь больным, столкнувшимся с проблемами при заражении коронавирусом, рассказали «КП» во Всероссийском союзе страховщиков. Звонить в свою страховую медицинскую организацию можно в любое время суток, телефон найдете на полисе или через поиск в Интернете по названию компании.
Как и когда следует снижать температуру
Вступая в борьбу с лихорадкой, следует разделить пациентов на 2 категории:
- те, для кого повышение температуры представляет опасность для жизни и здоровья;
- все остальные больные.
Лечение гриппа чаще начинается в амбулаторных условиях: человек приходит на прием или вызывает врача на дом. Осмотр специалиста позволяет оценить тяжесть состояния больного и возможность дальнейшего прогрессирования болезни. Если терапевт (или педиатр) решает, что пациент лечится дома, он объясняет, на что стоит обращать внимания, как часто следует измерять температуру и какие препараты, немедикаментозные средства можно использовать для ее снижения. При подозрении на тяжелое состояние, молниеносно развивающееся ухудшение здоровья врач предложит госпитализацию в инфекционное отделение.
Препараты для снижения температуры
Согласно протоколу ведения пациента с гриппом, лекарства для борьбы с температурой назначаются вместе с противовирусными средствами. Подбор препарата зависит от возраста, индивидуальных особенностей.
Для взрослых пациентов в первую очередь рекомендованы:
- ацетилсалициловая кислота;
- ибупрофен;
- напроксен.
При их недостаточной эффективности, нарастании неврологической симптоматики (сильные головные боли, головокружение), нарушениях работы сердечно-сосудистой системы подключают второй препарат с жаропонижающим эффектом – парацетамол или анальгин. Вопросы о кратности приема, суточной дозировке необходимо обсудить с врачом. Он объяснит, можно и нужно ли сбивать температуру при гриппе (или ОРВИ) до 36 °C. Соматически здоровым взрослым пациентам рекомендован прием препаратов при гипертермии выше 38,5 °C.
Беременные женщины получают лечение только под контролем врача. Следует немедленно обратиться к специалисту при таких симптомах, как:
- плохая переносимость лихорадки;
- колебания артериального давления;
- боли в животе, повышение тонуса матки;
- прекращение или усиление шевелений плода.
Состояние детей следует оценивать более внимательно, так как они могут хуже переносить лихорадку, даже при отсутствии явных неврологических проблем у них чаще возникают эпизоды нарушения сознания, судорожный синдром. Кроме того, соотношение площади тела к массе у детей больше, чем у взрослых: на фоне высокой температуры раньше начинается обезвоживание. Еще одним критерием применения жаропонижающих средств в педиатрической практике считают снижение или прекращение потоотделения у малыша на фоне лихорадки.
При подозрении на присоединение бактериальной инфекции врач назначит антибиотик. Самостоятельно «проводить профилактику» не следует.
Немедикаментозные средства при повышении температуры
Справляться с гипертермией помогают и физические средства. К ним относят: питьевой, температурный режим. Вот основные правила:
Температура воздуха в помещении не должна превышать 22 °C, комнату следует регулярно проветривать. Для борьбы с сухостью применяют распрыскивание воды в воздухе, увлажнители.
Больного не следует кутать, при снижении температуры и обильном потоотделении одежду меняют.
При высокой лихорадке допустимо обтирание полотенцем, смоченном в теплой воде. Для детей советуют теплый душ. Влага испаряется с кожи и снижает температуру. Применение водки, уксуса, растирание сухим полотенцем недопустимы.
Пациент с гриппом теряет много жидкости, что приводит к усилению интоксикации и ухудшению состояния
Для выведения продуктов распада важно пить не менее 2 литров/сутки. Необходимо отдавать предпочтение простой воде, морсу, компоту.
Повышение температуры при гриппе помогает организму локализовать и уничтожить вирус. При сильной лихорадке, плохой переносимости состояния пациент нуждается в назначении медикаментозной терапии. Следует немедленно обратиться к врачу, если даже на фоне лечения состояние продолжает ухудшаться.
Можно ли сбивать температуру 37,2 °С и чем?
Температура 37,2 °С не требует принятия каких-либо мер1,2. Ведь обычно она не опасна и представляет собой лишь следствие какого-либо основного заболевания. Поэтому воздействовать необходимо не на температуру, а на ее причину. Прием жаропонижающих – преимущественно симптоматическая мера1. Ведь для того, чтобы справиться с инфекцией и другими причинами заболевания, недостаточно противовоспалительного действия применяемых для снижения температуры средств. Эти препараты не могут выступать в качестве базового лекарственного средства, во многих случаях требуется прием назначенных врачом медикаментов1. К тому же принудительное медикаментозное снижение не опасной температуры чревато угнетением текущей противоинфекционной иммунной реакции1. В этом случае временное улучшение самочувствия может сопровождаться повышением риска затяжного и осложненного течения заболевания.
Поэтому небольшую температуру лучше не сбивать. Но если она сочетается с явными признаками интоксикации, для снятия симптомов можно принять средство комплексного действия, например РИНЗА. Также допустимо использовать немедикаментозные меры: влажные обтирания, обильное питье, регулярное проветривание помещения1.
Нужно ли сбивать температуру 38 °С
ВОЗ настоятельно рекомендует не использовать жаропонижающие препараты без особой надобности. Показанием для их применения у взрослых является повышение температуры до 38,5 °С1. При серьезных сопутствующих заболеваниях, плохой переносимости и нарастании симптомов лихорадки антипиретический препарат можно принять при показании градусника «38»1.
Почему не стоит сбивать температуру без показаний?
- Жаропонижающие средства не способствуют излечению заболевания, а лишь устраняют одно из его проявлений.
- Если температура 38 °С – единственный симптом, прием антипиретика изменяет картину заболевания и мешает диагностике.
- Искусственное снижение температуры при инфекциях ослабляет защиту организма.
- Если врач назначает антибиотик, температура становится ориентиром его эффективности. Антипиретик может создавать иллюзию мнимого благополучия и маскировать развивающиеся осложнения.
Опасна ли температура 37,4 °С?
Сама по себе температура до 37,4 °С не угрожает жизни человека. Она не оставляет необратимых последствий и бесследно проходит после ликвидации первопричины. Субъективно испытываемый пациентом дискомфорт обусловлен не воздействием температуры, а возникающей на фоне первичного заболевания интоксикацией (головная боль, слабость, ухудшение самочувствия и т. д.)3. Так бывает, к примеру, при вирусных и бактериальных инфекциях.
Температура до 37,4 °С не опасна. А вот вызывающие ее заболевания могут быть достаточно тяжелыми, особенно при развитии осложнений3. Например, грипп способен приводить к токсическому поражению головного мозга и повышению проницаемости мелких сосудов. Отит чреват вторичным менингоэнцефалитом из-за риска распространения инфекции через внутреннее ухо вглубь черепа. Повторные стрептококковые ангины угрожают развитием ревматизма, бактериальные инфекционно-воспалительные заболевания способны осложняться сепсисом (заражением крови).
Диагностика и лечение
Пациенту с хронически повышенной температурой необходимо обратиться к терапевту. Для выяснения причины назначается комплекс обследований, который включает:
- общеклинические анализы крови и мочи;
- биохимический анализ крови;
- копрограмму;
- бактериологические посевы на половые инфекции, туберкулез;
- флюорографию;
- ЭКГ;
- УЗИ органов брюшной полости;
- гинекологический осмотр и УЗИ органов малого таза.
По результатам диагностики пациента направляют к профильным специалистам: кардиологу, гинекологу, эндокринологу, отоларингологу, стоматологу.
Для уточнения диагноза могут назначаться дополнительные анализы: на онкомаркеры, на гормоны, на ревматоидный фактор. Как только причина выявлена, врач назначает и контролирует лечение.
Суточные температурные колебания тела
При отсутствии патологии разница между утренней и вечерней температурой достигает 0,5—1,0 °C. Суточные колебания внутренней температуры происходят в соответствии с так называемыми «биологическими часами».
Если измерить температуру в ранние утренние часы, сразу после сна, ее значение будет находиться в диапазоне от 35,60С до 36,10С, и это совершенно нормально. Днем, при усилении физической активности градусник показывает привычное значение в районе 36,60C. К вечеру температура у здоровых людей склонна немного повышаться. Обычно это происходит в промежутке между 16.00 и 18.00. У некоторых колебания довольно существенные: в вечернее время температура достигает пограничной отметки 37,20C.
Физиологический субфебрилитет легко переносится и не требует приема жаропонижающих.
Можно ли сбивать температуру 37,4 °С и чем это делать?
Сбивать температуру 37,4 °С не рекомендуется1. Ведь в большинстве случаев она свидетельствует об активной работе иммунной системы, ускоряет образование защитных комплексов при инфекционных процессах и создает неблагоприятные условия для размножения некоторых возбудителей3. Но иногда повышенная температура сочетается с неприятными признаками интоксикации, насморком и тягостным чувством заложенности носа. В этом случае допустимо применение симптоматических средств3. Так называют препараты, которые не лечат основное заболевание, но облегчают состояние заболевшего. В настоящее время выпускаются средства комплексного действия для уменьшения выраженности сразу нескольких симптомов, например препарат РИНЗА.5 Оказывая жаропонижающее и обезболивающее действие, он способствует облегчению основных симптомов простуды, гриппа или ОРВИ5. Применение препаратов можно сочетать с немедикаментозными мерами: обильным витаминизированным питьем, прохладными обтираниями, приемом растительных средств с мягким потогонным действием (малины, липового цвета).
Чем опасна простуда без температуры?
Простуда без температуры в большинстве случаев действительно не представляет существенной опасности для организма. Объясняется отсутствие температуры в этих случаях неагрессивностью попавшего в организм вируса и достаточным иммунитетом, чтобы преодолеть его.
Однако бывают и более неблагоприятные модели развития ситуации:
- Специфическая реакция иммунитета. В норме температура тела повышается в ответ на проникновение и размножение вируса на слизистых оболочках носоглотки и верхних дыхательных путей. Индивидуальной особенностью организма оказывается отсутствие температуры не только на неагрессивные вирусы, но и на опасные бактерии. Например, человек наблюдает у себя опухшие и нагноившиеся гланды при ангине, а температуры нет; или же безтемпературное протекание пневмоний. Такие состояния более опасны, чем простуда без температуры, но нужно прослеживать следующую закономерность — если температура у вас не повышается при воспалительных заболеваниях носоглотки и верхних дыхательных путей, то вряд ли она возникнет и при простуде. Лечение все равно необходимо, просто ориентироваться нужно на другие симптомы.
- Вовсе не простуда. Боль в горле, кашель, общая слабость и отсутствие температуры. Вы можете не придавать любому из таких симптомов значения, однако опасность состоит в том, что игнорируете вы не простую простуду, а например, герпетическую инфекцию, аллергию или даже туберкулез. Любое отклонение в самочувствии от нормы должно в течение определенного периода наблюдаться самим человеком, а при сохранении симптома (-ов) нелишним будет и консультация медика. Даже если отсутствует температура.
- Риск осложнений. Простуду без температуры очень легко оставить без внимания, не придать ей значения, однако такое протекание клинической картины вовсе не означает, что болезнь безобидна. Сохраняется столь равный риск развития воспалительных и гнойных поражений носоглотки и дыхательных путей, общий удар по иммунитету, как и при классической простуде.
Что делать, если температура 37,2 °С долго не проходит?
Если температура 37,2 °С держится 2 недели и более, необходимо обратиться к врачу, даже если самочувствие при этом нормальное3,4. Это необходимо для составления плана обследования, которое позволит выявить причину такого состояния. Когда температура держится месяц, проводят расширенную диагностику, чтобы исключить специфические инфекции, ВИЧ и онкологию. Не стоит заниматься самолечением или надеяться на спонтанный благоприятный исход. К тому же самовольный прием препаратов может привести к нежелательным и не всегда обратимым последствиям. Например, возможна угроза прерывания беременности у женщин, появление признаков системного или аутоиммунного заболевания, аллергические реакции, утяжеление состояния.
Чаще всего температура 37,2 °С появляется вследствие ОРЗ1. При этом она держится 2 дня или чуть дольше и склонна повышаться к вечеру. Нормализация температуры происходит самостоятельно вместе с уменьшением выраженности катарального синдрома.
Инфекционные причины субфебрилитета
В большинстве случаев причиной повышения температуры до уровня 37-37,9˚ С являются различные инфекции. При острых респираторных вирусных инфекциях могут быть такие проявления:
- кашель
- насморк
- боль / ломота в суставах
- головная боль
- общее недомогание
- субфебрилитет
Инфекции, которыми чаще всего болеют дети, имеют более-менее легкое течение, температура поднимается не до самых высоких отметок. Симптоматика обычно проявляется четко, что облегчает диагностику. Если воспаление не лечить, симптоматика угасает, болезнь переходит в латентную или стертую форму, и можно отметить только не проходящий субфебрилитет. Диагностика в таких случаях усложняется. Хронические инфекции, приводящие к субфебрилитету:
болезни ЛОР-органов
— фарингит
— отит
— гайморит
— тонзиллит
болезни желудочно-кишечного тракта
— холецистит
— панкреатит
— колит
— гастрит
воспалительный процесс в мочевыводящих путях
— цистит
— уретрит
— пиелонефрит и т. п.
- стоматологические проблемы (кариес)
- незаживающие язвы у людей в возрасте и пациентов с сахарным диабетом
- абсцессы в зонах уколов
- воспаление половых органов
— простатит
— воспаление придатков и др.
Обнаружение вялотекущего инфекционного процесса можно выявить только при помощи специальных анализов. Это общий анализ мочи, крови больного. В части случаев врач может назначить рентгенографию, компьютерную томографию, ультразвук и пр.Также назначаются визиты к другим специалистам, если подозреваются проблемы конкретного органа или системы органов. Это может быть гинеколог, стоматолог, онколог, ЛОР и т. д.