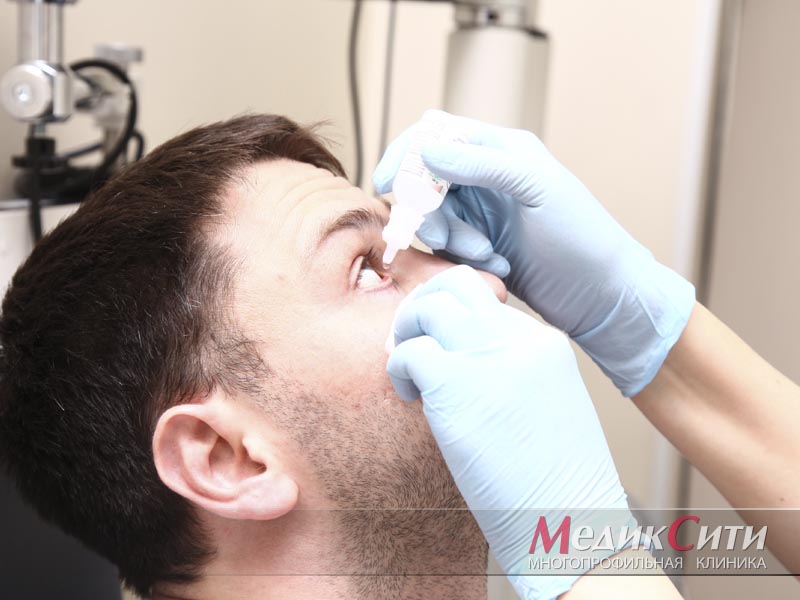
Неврит тройничного нерва
Содержание:
1.Что такое невралгия тройничного нерва и ее причины?
Невралгия тройничного нерва – это неврологическое заболевание, которое сопровождается сильной и острой болью с одной стороны лица. И эти ощущения являются одними из самых болезненных из тех, которые возникают у людей при различных состояниях. Боль обычно длится от нескольких секунд до нескольких минут. В промежутке между приступами боль прекращается, при этом не появляется онемение или дисфункция мышц.
Невралгия тройничного нерва, как правило, появляется в среднем возрасте. Женщины страдают ей чаще, чем мужчины. Замечена еще такая взаимосвязь, что у людей с рассеянным склерозом невралгия тройничного нерва появляется гораздо чаще, чем у остальных.
Причины невралгии тройничного нерва
Точные причины невралгии тройничного нерва не известны. Но есть несколько теорий относительно того, почему появляется это состояние.
- Самая распространенная теория говорит о сжатии тройничного нерва, как правило, кровеносными сосудами. Это раздражает нерв и вызывает постепенной ослабление внешней оболочки нерва (миелиновой оболочки). Раздраженные нервы становятся более возбудимыми и беспорядочно посылают болевые импульсы.
- Опухоли и костные аномалии черепа также могут давить и раздражать тройничный нерв.
- Травмы, инфекции и рассеянный склероз – еще ряд причин повреждения тройничного нерва.
Причины
Тройничный нерв обеспечивает чувствительную иннервацию. При невралгии тройничного нерва, которую также называют тригеминальной невралгией, работа нерва нарушается. Обычно проблема состоит в соприкосновении патологически извитой артерии или вены с тройничным нервом при выходе его из ствола головного мозга. Это соприкосновение сдавливает нерв и вызывает его дисфункцию.
Невралгия тройничного нерва может появиться как результат старения, она бывает связана с рассеяным склерозом или с аналогичным заболеванием, которое поражает миелиновую оболочку нерва. Реже невралгия тройничного нерва вызывается опухолью, сдавливающей тройничный нерв. В других случаях причина может быть не найдена.
Причины, которые могут вызвать приступ боли при невралгии тройничного нерва:
- Бритье
- Поглаживание лица
- Прием пищи
- Питье
- Чистка зубов
- Разговор
- Накладывание макияжа
- Воздействие ветра
- Улыбка
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции – это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию – направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование – осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
- При внутричерепной шванноме – МРТ или КТ головного мозга. КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом.
- МРТ или КТ позвоночника. Позволяет обнаружить опухоли, сдавливающие спинной мозг и спинномозговые нервные корешки.
- Аудиометрия. Это часть комплексной диагностики шванномы слухового нерва. Она дает возможность узнать степень потери слуха, причину его снижения.
- УЗИ или МРТ при расположении новообразования на периферических нервах. Первое обнаруживает утолщение неврилеммы. МРТ определяет точную локализацию опухоли, ее структуру и степень поражения нервного волокна.
- Электронейромиография. Таким способом оценивают проходимость по нерву электрических импульсов. Применяется почти при любом виде патологии и оценивает степень нарушения структуры нерва.
- Биопсия. Это прижизненный забор биоматериала с последующим цитологическим анализом. Определяет, злокачественная опухоль или доброкачественная.
Возможные осложнения неврита лицевого нерва
В некоторых случаях, особенно если пациент вовремя не занялся лечением, неврит лицевого нерва может стать причиной контрактур мимических мышц. Это может случиться через 4-6 недель после начала заболевания, если за это время полностью не восстановились двигательные функции мимических мышц. Иногда такое происходит даже при активном лечении, если оно по каким-то причинам не дает результатов.
Контрактуры сильно стягивают больную сторону лица, вызывая мышечные сокращения и серьезный дискомфорт. Лицо больного при этом начинает выглядеть так, словно парализованы мышцы даже на здоровой стороне.
Лечение
При подозрении на опоясывающий лишай нужно обращаться к врачу-инфекционисту. Если такого специалиста в медицинском учреждении нет, лечение может назначить фельдшер, терапевт или дерматолог.
Лечится опоясывающий лишай амбулаторно, госпитализация нужна при тяжелом течении, поражении глаз, обширном поражении кожи и подозрении на развитие осложнений. Больных госпитализируют в инфекционный стационар, боксированное отделение. Пациенты могут находиться в одной палате с больными ветрянкой.
Общие рекомендации
Если человек лечится дома, его нужно изолировать от людей, не болевших ветрянкой. Ограничения в первую очередь касаются детей младше года и беременных женщин, а также людей с хроническими декомпенсированными заболеваниями. Специальной диеты для больного опоясывающим герпесом не требуется, рекомендовано полноценное разнообразное питание.
Соблюдать гигиену при опоясывающем лишае обязательно — это предотвращает развитие бактериальных осложнений. Мыться можно с некоторыми ограничениями:
- нельзя ходить в баню или сауну;
- нельзя принимать горячую ванну;
- нельзя тереть кожу грубой щеткой.
Разрешается теплый душ с использованием мягкой губки и нейтрального мыла.
Медикаментозная терапия
Основные препараты для лечения опоясывающего герпеса:
- ацикловир;
- валацикловир;
- фамцикловир.
Курс приема любого препарата — строго 10 дней, при обширном поражении до 14 дней. Для лечения пожилых людей предпочтительнее использовать фамцикловир, так как он обладает наибольшей биодоступностью, снижает риск развития постгерпетической невралгии. Другие противовирусные препараты — арбидол, циклоферон, панавир — при опоясывающем герпесе неэффективны.
Прием противовирусных препаратов обязателен, сам по себе опоясывающий лишай не проходит. Задержка лечения повышает риск развития постгерпетической невралгии, нагноения высыпаний, поражения головного мозга. Антибиотики показаны только при развитии бактериальных осложнений.
Наружно применяют мази с противовирусными компонентами — ацикловир, зовиракс, пенцивир. Их наносят дважды в день до появления корочек.
Для снятия боли подойдут не все обезболивающие препараты. НПВС — диклофенак, ибупрофен, мелоксикам — снимают боль только на короткое время. При нестерпимой боли поможет препарат габапентин, назначают его после консультации невролога (раньше назначался карбамазепин, однако в последних исследованиях он показал меньшую эффективность по сравнению с габапентином). Хорошим обезболивающим эффектом обладает мазь на основе лидокаина. Ее наносят тонким слоем на пораженные участки кожи, покрывают целлофановой пленкой и держат 3-4 часа.
Для подсушивания высыпаний, ускорения образования корочек кожу обрабатывают цинковой мазью. Она также поможет устранить зуд, если он появляется. Для предотвращения бактериальных осложнений высыпания обрабатывают фукорцином, зеленкой, йодом. Часто мазать антисептиками не нужно — обрабатывают высыпания сразу после их появления, а потом только после мытья.
Для более быстрого заживления высыпаний применяют мази Солкосерил, Актовегин, Метилурацил.
Антибактериальные мази типа левомеколя показаны только при наличии бактериальных осложнений.
Дополнительное лечение
В качестве вспомогательного лечения при опоясывающем лишае показана витаминотерапия. Витамины группы В ускоряют заживление оболочки нервного волокна, а значит, сокращают длительность болевого синдрома. Лучше всего использовать комплекс витаминов группы В в уколах — Комбилипен или Мильгамму. Инъекции делают раз в день внутримышечно, курс 10 дней.
Физиотерапия при опоясывающем лишае назначается в период выздоровления, после исчезновения высыпаний. Применяются:
- электрофорез;
- диадинамические токи;
- магнитные волны с помощью аппарата Алмаг.
Больничный при опоясывающем лишае выдается на 14-21 день, в зависимости от обширности высыпаний. Специальной реабилитации после болезни не требуется, рекомендуется ограничить физические нагрузки, исключить посещение сауны сроком на полгода.
Прогноз при опоясывающем герпесе благоприятный, болезнь заканчивается полным выздоровлением у 95% заболевших. Летальные исходы крайне редки, наблюдаются у больных с тяжелым иммунодефицитом, у которых развивается поражение головного мозга.
Вступление
Медицинская наука считает, что нет сильнее боли, чем боль при невралгии тройничного нерва. Боль половины лица, сопровождающаяся ощущением электрического разряда, усиливается при жевании, чистке зубов, на холодном воздухе, является классической при этой патологии. Боль никогда не переходит на другую половину лица, не отдает в шею, затылок, язык, за ухо. Невралгию тройничного нерва часто лечат стоматологи, стараясь удалить зубы на соответствующей половине челюсти.
Однако существует много эффективных вариантов лечения этой патологии. Поэтому, если у вас невралгия тройничного нерва, то это не означает, что вам суждено прожить жизнь, наполненную болью. Врачи могут эффективно лечить невралгию тройничного нерва при помощи лекарственных препаратов, инъекций или проведения операции.
Причины неврита лицевого нерва
Лицевой нерв занимает очень узкий костный канал, так что при нарушении кровоснабжения или воспалительных процессах он легко может защемиться, что и станет причиной неврита. Из-за этого к невриту более предрасположены люди с узким костным каналом.
Неврит лицевого нерва может быть первичным и вторичным.
- Первичный неврит лицевого нерва возникает из-за переохлаждения или простуды;
- Вторичный неврит лицевого нерва – это следствие других заболеваний.
Вторичный неврит может быть спровоцирован:
- Свинкой;
- Герпетической инфекцией;
- Отитом;
- Синдромом Мелькерсона-Розенталя;
- Геморрагическим или ишемическим инсультом;
- Опухолью или нейроинфекцией.
Также нерв может оказаться поврежден в результате травмы лица.
Причины возникновения
Причины невралгии тройничного нерва могут иметь разную природу:
Риск развития тригеминальной невралгии значительно повышается:
- в возрасте старше 50 лет;
- на фоне психических расстройств;
- при регулярных переохлаждениях;
- при недостаточном поступлении в организм питательных веществ и витаминов (анорексия, булимия, нарушение всасывания и т.п.);
- при регулярном переутомлении, стрессах;
- при глистных инвазиях и других гельминтозах;
- при острых инфекциях: малярии, сифилисе, ботулизме и т.п.;
- при хроническом воспалении в полости рта (кариес, гингивит, абсцессы и т.п.);
- на фоне аутоиммунных поражений;
- при чрезмерной подверженности аллергии;
- при метаболических нарушениях.
Клиническая картина
Невралгия тройничного нерва характеризуется кратковременными (от нескольких секунд до 2 минут) приступами интенсивных, простреливающих болей. Они ограничены зоной иннервации обычно второй и/или третьей ветвей тройничного нерва (в 5 % случаев — в области первой ветви). Боль чаще односторонняя и никогда не переходит на другую сторону. Больные описывают подобные мучительные приступы как «удар тока». Во время приступа больные «замирают», боясь шелохнуться и усилить боль, реже — растирают щёку. Часто боль вызывает спазм мышц лица поражённой стороны — болевой тик. Частота приступов может варьировать от единичных до практически постоянных. Пациенты живут в страхе ожидания очередного приступа на фоне приема больших доз препаратов карбамазепинового ряда (тегретол, финлепсин и др.). В межприступный период боль отсутствует. Приступы возникают спонтанно, либо при разговоре, жевании, умывании, бритье, чистке зубов. Триггерные (запускающие приступ) зоны обычно расположены в области носогубного треугольника. Пациент может жаловаться на боль в районе ушей, глаз, губ, носа, кожи головы, лба, щек, в зубах, и/или челюстях. Локализация боли, как правило, обусловлена индивидуальными особенностями расположения тройничного нерва.
Причины неврита
Локальный неврит вызывается:
- местной инфекцией;
- местным переохлаждением;
- травмой. Часто неврит развивается после ушиба нерва;
- сдавливанием нерва. Так, неврит подмышечного нерва может развиться из-за длительного использования костыля, неврит малоберцового нерва – из-за работы в неудобной позе и т.д.;
- артритом (в этом случае может воспалиться нерв сустава);
- опухолью (если опухоль сдавливает нерв).
Множественный неврит (полиневрит) может быть вызван, такими причинами, как:
- инфекционные заболевания, в том числе корь, герпес, грипп, малярия, дифтерия и некоторые другие;
- интоксикация. К развитию различных видов неврита могут привести отравления мышьяком, свинцом, ртутью, угарным газом, фосфором, висмутом и другими высокотоксическими веществами. Самая распространённая причина множественного неврита – алкогольное отравление;
- системные заболевания (сахарный диабет, ревматизм, подагра);
- авитаминоз;
- сосудистые нарушения;
- а также некоторыми другими причинами.
Лечение неврита лицевого нерва
Если неврит лицевого нерва только начался, то пациенту назначаются глюкокортикоиды (обычно преднизолон), различные противоотечные средства, витамины группы В и сосудорасширяющие препараты – теоникол, копламин и никотиновая кислота. Чтобы устранить болевые ощущения применяются анальгетики. Если неврит лицевого нерва вторичный, то параллельно осуществляется лечение основного заболевания.
Первую неделю заболевания беспокоить пораженные мышцы нельзя – они должны оставаться в состоянии покоя. Физиотерапия в начале заболевания обычно ограничивается неконтактным теплом, а с 5-го или 6-го дня можно начинать применять УВЧ курсом из 8-10 процедур и контактное тепло в виде озокеритовых аппликаций или парафинотерапии.
Лечебную физкультуру и массаж пораженных мышц можно делать на второй неделе заболевания, постепенно увеличивая нагрузку. Чтобы улучшить проводимость, в конце второй недели пациенту назначают дибазол и антихолинэстеразные средства. Из физиопроцедур применяется фонофорез идрокортизона и ультразвук.
Если нерв восстанавливается слишком медленно, то пациенту прописывают неробол – препарат, улучшающий метаболизм нервной ткани. Иногда возможно применение электронейростимуляции.
Если лицевой нерв не восстановился полностью за 2-3 месяца терапии, то назначаются биостимуляторы или лидазу.
Если неврит лицевого нерва врожденный, либо произошел его полный разрыв из-за травмы лица, то пациенту показано хирургическое лечение. Также операцию обычно назначают, если нерв не восстановится через 8-10 месяцев консервативной терапии, и электрофизиологические данные говорят о перерождении нерва. Лечить неврит лицевого нерва хирургическим способом имеет смысл только в первый год заболевания – после этого мимические мышцы полностью атрофируются, и восстановить их будет уже невозможно, даже если будет восстановлен лицевой нерв.
Хирургическое лечение заключается в проведении невролиза или в сшивании лицевого нерва. Также можно провести аутотрансплантацию лицевого нерва, взяв трансплантат из ноги пациента. Через этот трансплантат к мышцам пораженной половины лица подшивают ветки лицевого нерва со здоровой стороны, то есть импульс со здорового нерва начинает передаваться на обе стороны лица, активизируя мимические мышцы. После такой процедуры около уха остается незначительный рубец.
2.Возможные причины невралгии тройничного нерва
Возможными причинами, вызывающими невралгию тройничного нерва, могут стать:
- опухолевые заболевания, сдавливающие нерв;
- травмы;
- оперативное лечение (например, у стоматолога);
- склеротические изменения.
Типичная невралгия носит волнообразный характер с периодами обострений и относительного благополучия. Начавшаяся боль достигает своего пика через 20 секунд, держится на этом уровне какое-то время, а потом «отпускает». При нетипичном течении заболевания возникшая боль постепенно нарастает в течение длительного времени без ослабления и захватывает обширные части лица.
Заведующая хирургическим отделением Исмагилова Светлана Тагировна отвечает на вопросы пациентов
— Кому показано хирургическое лечение невралгии по Вашему методу?
Хирургическая операция с помощью лазера при невралгии тройничного нерва показана больным, длительно страдающим этим заболеванием, когда консервативные методы лечения уже неэффективны.
— В чем преимущества Вашего способа лечения?
Эта операция малотравматична, легко переносится больными даже пожилого и старческого возраста. Лазерное излучение действует локально, поэтому риск осложнений из-за повреждения окружающих структур минимален.
— Как проходит операция?
Операция проводится под местной анестезией. Больной находится в ясном сознании. При этой операции не производится никаких разрезов. К нерву лишь подводится игла, через которую осуществляется лазерное воздействие. Для контроля ее положения делается рентгеновский снимок. А затем в иглу вводится световод, и производится деструкция нерва лазером.
— Каковы ощущения пациентов во время операции?
При воздействии лазера есть незначительные болевые ощущения, чувство тепла на лице, а затем появляется онемение. Боль при этом постепенно проходит. Становится возможным дотрагиваться до зон, с которых начинался приступ. Пациент может разговаривать с врачом без боли.
— Когда пациент может вернуться к нормальной жизни?
После операции больной отдыхает около 2 часов, затем проверяет эффект операции: ест, пьет, умывается… На 2-3 сутки больной выписывается из стационара, люди трудоспособного возраста возвращаются на работу.
— У Вас большой опыт лечения невралгии тройничного нерва. И каковы результаты?
Прооперировано более двух тысяч больных, все с хорошим результатом. Рецидивы заболевания после нашей операции бывают очень редко — около 1% случаев.
Профилактика невралгии тройничного нерва
Предотвратить появление невралгии тройничного нерва вполне реально, если соблюдать рекомендации врачей. Нужно своевременно лечить все хронические и острые болезни ЛОР-органов. Также желательно ежегодно проходить профилактические медицинские осмотры для своевременного обнаружения болезней эндокринных желез, нервной и сердечно-сосудистой систем.
Поскольку невралгия тройничного нерва часто возникает из-за травмирования лица и головы, желательно всячески избегать любых травм
Крайне важно избегать переохлаждения организма, которое также часто становится причиной заболевания. Профилактика предусматривает ведение здорового образа жизни:
- физическая активность;
- полноценный сон;
- закаливание;
- отказ от злоупотребления спиртным и курения;
- правильное питание.
Сложности диагностики
К сожалению, несмотря на «яркую», характерную картину заболевания, определенные сложности в диагностике невралгии тройничного нерва существуют и по сей день. Обусловлено это тем фактом, что, несмотря на существующие четко сформулированные критерии классической невралгии тройничного нерва, многие специалисты объединяют под флагом невралгии любую боль в лице, тем самым уводя пациентов с пути верного диагностического направления. В результате пациенты годами проходят курсы безуспешного консервативного лечения у неврологов, стоматологов, челюстно-лицевых хирургов и других специалистов, пытающихся помочь пациентам в борьбе с изнуряющей нестерпимой болью. Пациентам выполняются экстракции зубов, различные манипуляции в зоне выхода ветвей тройничного нерва (многократные блокады, химические, термические методы воздействия, костные декомпрессии ветвей в месте выхода их из черепа) тем самым приводя к изменению характера боли, ее временного снижения, однако не устраняя истинную причину. С целью исключения объемного процесса, демиленизирующего процесса, которые также могут приводить к возникновению болевого тригеминального синдрома или симптоматической невралгии, всем пациентам в обязательном порядке выполняется стандартное МРТ исследование. «Увидеть» причину можно при выполнении исследования в специальном режиме «Fiesta», который позволяет уточнить место и характер нейроваскулярного конфликта и помощь нейрохирургу в планировании дальнейшего лечения. Однако, следует подчеркнуть, что при определении показаний к лечению, в первую очередь врач должен ориентироваться на клиническую картину заболевания, то есть на степень выраженности характерных симптомов!