Гепатомегалия печени
Содержание:
Диета
Диета при увеличенной печени (гепатомегалия)
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1400-1500 руб. в неделю
Диета – одно из важных составляющих комплексного лечения такого состояния. Если увеличение незначительное, иногда только коррекция питания позволяет нормализовать состояние органа.
Прежде всего, важно ограничить количество соли – до 6-7 г в день и количество сахара – до 50 г в день. Ежедневно следует пить до 2 л воды
Питаться необходимо дробно – до 6 раз в день небольшими порциями.
При гепатомегалии рекомендуется ввести в рацион следующие продукты и блюда:
- Нежирные молочные продукты.
- Овощи – свежие, а также тушеные, запеченные и вареные.
- Нежирное мясо, рыбу.
- Овощные супы.
- Растительные масла.
- Фрукты.
- Мармелад, сухофрукты, мед, галетное печенье.
- Крупы.
- Яичный белок.
Исключить из рациона следует такую пищу:
- Острые, жареные, соленые блюда.
- Копчености и консервы.
- Жирное мясо и рыбу.
- Грибы.
- Яичный желток.
- Бобовые.
- Щавель, шпинат, редис, лук.
- Жирные молочные продукты.
- Сдобу, выпечку, какао, орехи.
- Алкоголь.
- Газировку, кофе, кислые соки.
Лечение
План лечения гепатомегалии строится на основе результатов, полученных после полного обследования. Основным направлением терапии выступает борьба с симптомами и устранение причин, которые привели к нарушениям в работе печени. Одним из важнейших факторов, положительно влияющих на процесс выздоровления, является соблюдение строгой диеты.
Диета
Согласно общепринятой классификации по Певзнеру, больным с гепатомегалией печени показан Стол №5. Общее число калорий суточного рациона не должно превышать 2400–2900 Ккал. Из них на белки приходится – 100 г, на жиры – 80 г, на углеводы – 450 г.
В список разрешенных для употребления продуктов входят:
- нежирные сорта мяса – говядина, телятина, индейка, филе курицы;
- нежирные сорта рыбы – хек, судак, минтай, щука;
- молочные и кисломолочные продукты с минимальным процентом жирности или вовсе обезжиренные;
- макаронные изделия из твердых сортов пшеницы группы А;
- крупы – овес, рис, гречка;
- овощные, крупяные супы;
- хлеб из муки грубого помола или отрубей;
- галеты и сухое печенье;
- термически обработанные овощи – в особенности свекла, тыква, шпинат;
- фрукты;
- сухофрукты – чернослив, курага;
- пастила, мармелад на натуральном соке;
- рафинированное растительное масло.
Категорически запрещается употреблять в пищу:
- алкоголь;
- жирные, жареные блюда, а также соленья, маринады и копчености;
- сладкие газированные напитки;
- бобовые;
- орехи;
- кофе;
- торты, пирожные и мороженое.
Лечение гепатомегалии
Гепатомегалия терапии не требует, нужно лечить заболевание, которое привело к увеличению печени.
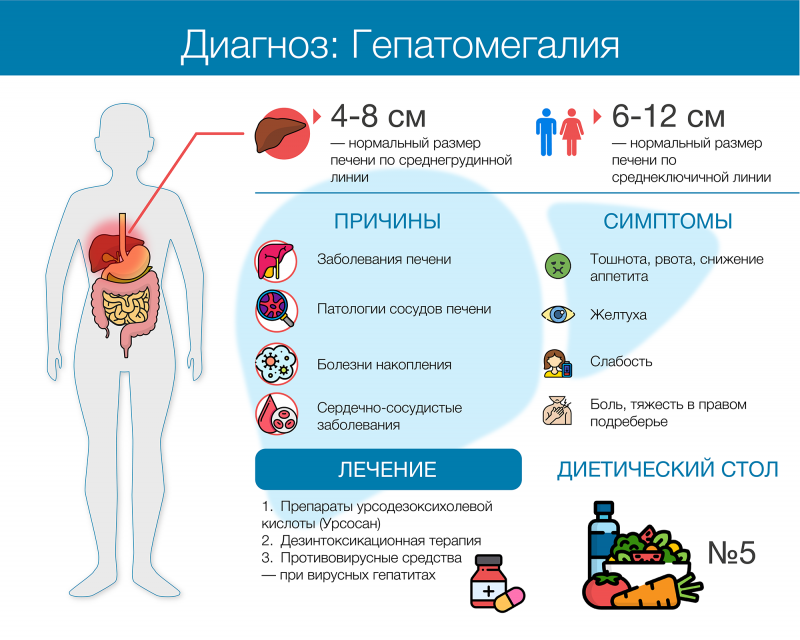
При болезнях печени (в зависимости от конкретного диагноза) могут рекомендовать противовирусную, дезинтоксикационную, общеукрепляющую терапию. Как правило, назначают гепатопротекторы на основе урсодезоксихолевой кислоты. УДХК способствует повышению устойчивости гепатоцитов к внешнему воздействию и таким образом препятствует гибели печеночных клеток. Препараты УДХК (Урсосан) помогают восстановить нормальный отток желчи, а также снизить токсическое влияние желчных кислот и билирубина на центральную нервную систему.
При жировом гепатозе (неалкогольной жировой болезни печени) рекомендуется диета Стол №5, снижение веса, увеличение физической нагрузки и препараты урсодезоксихолевой кислоты.
Терапия болезней накопления сводится к подбору антидота для вывода патологических продуктов обмена. Если антидота не существует, назначают динамическое наблюдение, симптоматическую терапию, в тяжелых случаях может быть рекомендована трансплантация печени.
Лечением заболеваний сердечно-сосудистой системы, повлекших за собой увеличение печени, должен заниматься кардиолог.
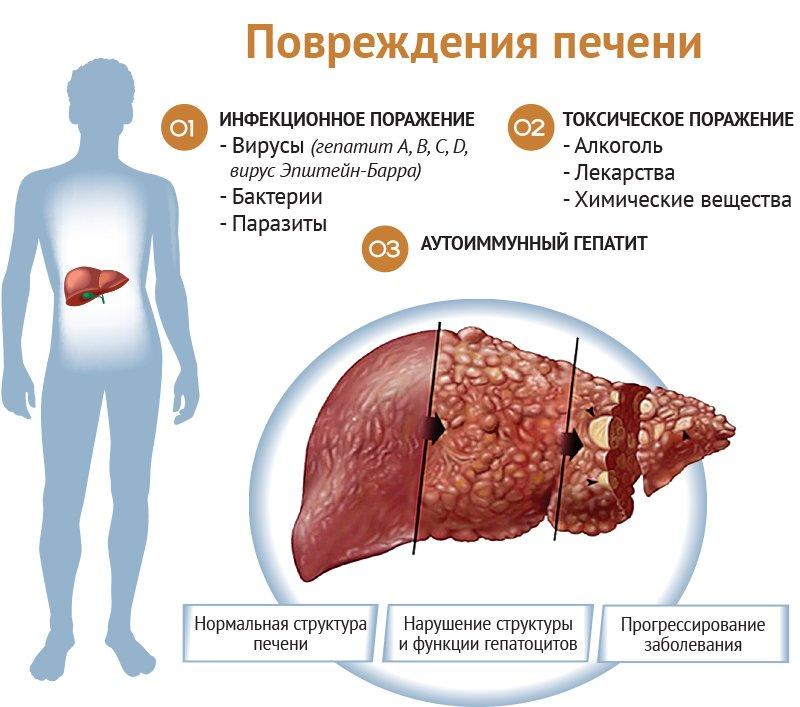
Причины болезни печени
Препараты для печени назначаются для борьбы со следующими факторами, провоцирующими развитие патологических нарушений:
-
Вредоносные бактерии и вирусные инфекции. Лекарственные средства помогают справиться с воспалением печени (гепатитом), предотвращая развитие цирроза.
-
Жировой дисбаланс. Возникает при неправильном питании, сахарного диабета и панкреатита, дисфункций щитовидной железы и бесконтрольного приема медикаментов. Приводит к тому, что печень перестает нормально функционировать.
-
Алкоголизм или злоупотребление алкоголем. Даже качественные спиртные напитки наносят вред организму, в т. ч. и печени. Для здоровья можно употреблять не более 150-300 мл вина или 20-50 мл водки в день.
-
Интоксикация. Возникает преимущественно после прохождения антибактериальной терапии. Антибиотики оказывают негативное воздействие на печень, приводя к развитию хронических заболеваний.
Чем раньше будут приняты лечебные меры, тем лучше. Своевременно начатая терапия – гарантия скорейшего выздоровления и отсутствия осложнений.
Лечение хронического холецистита
При обострениях хронического холецистита необходима госпитализация в хирургический или терапевтический стационар; терапия такая же, как при остром холецистите. В легких случаях возможно амбулаторное лечение: постельный режим, диетическое питание – ограничение жирной пищи и ее калорийности (диета № 5а), прием пищи 4–6 раз в день. В фазе обострения процесса применяют антибиотики широкого спектра действия, которые накапливаются в желчи в достаточно высокой концентрации, в обычных терапевтических дозах в течение 7–10 дней. При лямблиозе эффективны противопаразитарные препараты. Для устранения дискинезии желчных путей и спастических болей назначают симптоматическое лечение одним из спазмолитических средств (но-шпа, мотилиум и др.). Нарушение оттока желчи у больных хроническим холециститом корригируется желчегонными средствами (синтетическими и растительного происхождения), стимулирующими образование и выделение желчи печенью, а также усиливающими мышечное сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку. Целесообразно использование ферментных препаратов, содержащих желчные кислоты.
У больных некалькулезным холециститом эффективны лечебные дуоденальные зондирования. Для нормализации желчеобразовательной функции печени, уменьшения вязкости желчи, устранения ее застоя, предупреждения образования камней, улучшения кровообращения, достижения противовоспалительного, спазмолитического и болеутоляющего эффекта применяют физиотерапию (электрофорез на область печени с новокаином, магнием, папаверином, но-шпой; УВЧ на область печени; ультразвук; электростимуляция желчного пузыря). Благоприятное действие оказывают многие минеральные воды («Московская», «Смирновская», «Славяновская», «Джемрук», «Арзни», «Боржоми», «Ессентуки», «Нафтуся»), общие ванны (хлоридно-натриевые, углекислые).
Одним из наиболее эффективных средств является грязелечение. Оно положительно влияет на функциональное состояние желчного пузыря, печени, поджелудочной железы, улучшает иммунологическую реактивность организма, стимулирует глюкокортикоидную функцию надпочечников, оказывает болеутоляющее, противоспалительное, десенсибилизирующее действие. Целесообразна лечебная гимнастика по специальной методике. При безуспешности консервативной терапии и частых обострениях показано хирургическое лечение.
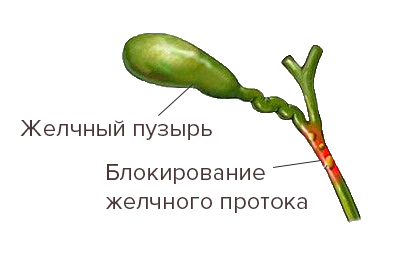
Удаление желчного камня (холецистэктомия)
При появлении явных симптомов наличия камней в желчном пузыре необходимо проведение лечения, которое заключается в удалении желчного пузыря (холецистэктомия) или камней, которые вызывают обструкцию желчевыводящих путей. В настоящее время все чаще холецистэктомию выполняют, не открывая переднюю брюшную стенку, эндоскопическим методом. Если же симптоматика не сильно выражена и камни имеют небольшие размеры, то их можно попытаться растворить определенными лекарствами. Эндоскоп, стекловолоконный оптический прибор, вводится в полость живота через маленький разрез на передней брюшной стенке возле пупка. Желчный пузырь выделяют, освобождают от его связей и сращений с другими тканями и удаляют через небольшое дополнительное отверстие.
Желчные камни можно удалять через общий желчный проток с использованием гибкого эндоскопа. Прибор через рот вводят в пищевод, затем через желудок проводят в двенадцатиперстную кишку. Через трубку прибора вводят тонкий инструмент, который проводят в общий желчный проток. Местоположение камня определяют с помощью рентгенографии. Если камень оказывается слишком крупным, то его дробят и извлекают по частям.
На что указывает увеличение печени
Процесс увеличения печени, отмечает ProKishechnik.Ru, не является самой болезнью – это симптом нарушения работы органа. Медики называют это гепатомегалией
Важно вовремя диагностировать увеличение печени. Иначе это чревато смертельными заболеваниями
Гепатомегалию вызывает множество причин. Печень увеличивается при нарушении питания, употреблении алкоголя, а также из-за заболевания ЖКТ и сердечно-сосудистой системы.
Из-за чего наблюдается увеличение печени у детей
Увеличенная печень у младенцев часто вызвана желтухой. Лечение в этом случае не нужно, так как болезнь проходит сама в течение месяца. Такое состояние новорожденного напрямую зависит от матери. Если у нее диабет, эндокринные заболевания или были тяжелые роды, значит, у малыша может наблюдаться гепатомегалия.
В 7 лет, как считает PrоKishechnik, это считается нормой. Нет ничего страшного, если печень увеличена на 1 сантиметр. С возрастом орган приобретает нормальные размеры.
Симптом указывает на следующие проблемы:
- Воспаление в организме;
- Врожденные инфекции;
- Повреждение органа токсическими веществами и медикаментами;
- Нарушение метаболизма;
- Проблемы с желчными протоками;
- Раковые заболевания.
Само увеличение фильтрующего органа у ребенка не критичное. Но если этот процесс сопровождается другими симптомами, то стоит провести детальное обследование малыша. Также стоит пройти комплексное обследование при увеличении на три сантиметра.
Характеристика увеличения печени у взрослых
У взрослых людей гепатомегалия может быть вызвана следующими причинами:
- Проблемы с алкоголем;
- Цирроз;
- Из-за приема медикаментов, биодобавок;
- Инфекции;
- Гепатит;
- Кишечные заболевания;
- Отравление;
- Жировой гепатоз;
- Нарушения обмена меди и железа;
- Воспаление желчных протоков;
- Наследственные заболевания;
- Онкология;
- Поликистоз.
Правая доля увеличивается, как правило, чаще, чем левая. Это обусловлено сильной нагрузкой на нее. Однако проблемы с левой долей говорят о болезнях поджелудочной железы.
Причины увеличения печени
Увеличение печени вызвано нарушением ее функций, связанным с:
- чрезмерным употреблением алкоголя;
- бесконтрольным приемом лекарств;
- инфицированием одним из вирусов гепатита;
- отложением жира (стеатоз);
- некоторыми генетическими патологиями и пр.
Инфекционные, бактериальные и паразитарные заболевания могут вызвать гибель гепатоцитов — структурных единиц органа. Увеличенная печень пальпируется у пациентов с невыраженной жировой клетчаткой.
- пожелтение кожи и склер, кожный зуд, появление телеангиоэктазий — расширенной сети мелких капилляров, гиперемия ладоней, мышечные боли, возникновение кровоподтеков при легком нажатии;
- боль в животе, сопровождаемая тошнотой, рвотой (иногда с кровью — “кофейной гущей”);
- расстройства стула (диарея), беловатый глиняный кал, мелена;
- вздутие живота;
- постоянная слабость и головокружение;
- ухудшение памяти;
- бессонница ночью и сонливость днем и пр.
Если в теле нет металлических составляющих — магнитно-резонансная томография абсолютно безопасный способ выяснить причину недуга в независимости от пола и возраста пациента. Наибольшей информативностью обладают снимки, выполненные на высокопольном сканере с мощностью от 1,5 Тесла.
В диагностическом центре “Магнит” в СПб Можно сделать МРТ печени и органов билиарной системы в любое удобное для Вас время. Мы доступны в режиме 24/7, ночью на магнитно-резонансную томографию действуют скидки. В клинике установлено оборудование экспертного класса производства Германии. Приходите — мы Вас ждем!
Рейтинг препаратов для печени
ТОП-10 эффективных медикаментозных средств, с помощью которого можно определить, какое лекарство лучше для печени:
№1 – Урсосан
Активное вещество: урсодезоксихолевая кислота.
Эффективность: нормализует выработку холестерина.
Преимущества: замещение вредных желчных кислот нетоксичной УДХК, стимуляция защитных функций организма, улучшение секреторных функций гепатоцитов.
Противопоказания: воспаление желчного пузыря, камни в желчном пузыре более 1,5 см.
№2 – Гептор
Активное вещество: аденозилметионин в форме бутандисульфоната.
Эффективность: обладает нейропротекторным, антифиброзирующим, детоксикационным и регенерирующим воздействием.
Показания: гепатиты, внутрипеченочный холестаз, алкогольная абстиненция.
Минусы: не рекомендуется принимать при циррозе печени, при беременности, лактации, а также пациентам пожилого возраста.
№3 – Фосфоглив
Активное вещество: кислота глицирризиновая и фосфолипиды.
Эффективность: обладает регенеративным действием, восстанавливает структуру мембран и функции клеток печени. Нормализует липидный и белковый обмен в организме.
Показания: вирусный гепатит, цирроз и токсическое поражение печени.
Преимущества препарата: исключает ферментную недостаточность, стимулирует работу печени, предотвращает развитие цирроза, повышает защитные функции организма, формирует соединительную ткань.
Основные недостатки: обладает побочными эффектами (гипертония, аллергические реакции), требует длительного курса терапии.
№4 – Гептрал
Действующее вещество: адеметионин.
Эффективность: восстановление функций печени, снятие спазма и нормализация выработки желчи. Обладает гепатопротективным, антидепрессивным, холеретическим и антиоксидантным действием.
Показания к применению: цирроз, хронический гепатит, жировая дистрофия печени, холангит, алкогольный абстинентный синдром.
Побочные эффекты: суставные боли, мышечные спазмы, сыпь и зуд, потливость, головные боли и головокружения.
№5 – Карсил
Активное вещество: силимарин (плоды расторопши).
Эффективность: оказывает выраженное стабилизирующее действие, стимулирует выработку фосфолипидов, нормализует обменные процессы.
Плюсы: повышает аппетит и улучшает общее состояние организма.
Минусы: противопоказан при острой интоксикации и детям до 12 лет. Требует проведения длительной терапии.
№6 – Гепа-Мерц
Действующее вещество: L-орнитин, L-аспартат.
Эффективность: оказывает детоксикационное и гепатопротекторное действие.
Показания: назначается при жировой инфильтрации печени, печеночной энцефалопатии, гепатите и циррозе.
Недостатки: препарат противопоказан при почечной недостаточности, беременности и в период лактации.
№7 – Тиотриазолин
Активный компонент: морфолиний-метил-триазолин-тиоацетат.
Эффективность: иммуномодулирующее, антиоксидантное, мембраностабилизирующее действие.
Назначение: хронические гепатиты, цирроз печени и алкогольное поражение организма.
Минусы: много побочных действий (со стороны ЖКТ, иммунной и нервной системы, кожи, дыхательной системы и т. д.).
№8 – Тиолепта
Активное вещество: тиоктовая кислота.
Эффективность: связывает свободные радикалы, оказывает гепатопротекторное действие и улучшает трофические процессы в нервной ткани. Нормализует углеводный обмен, снижает уровень глюкозы в крови, повышает содержание гликогена в печени.
Показания к применению: алкогольная и диабетическая полинейропатия.
Противопоказания: возраст до 18 лет, индивидуальная непереносимость, беременность и лактация.
№9 – Фламин
Активное вещество: флавоноиды (бессмертник песчаный).
Эффективность: оказывает антибактериальное, желчегонное, холеретическое, спазмолитические и противовоспалительное воздействие.
Показания к применению: хроническое воспаление печеночной ткани и желчных протоков, воспаление желчного пузыря.
Противопоказания к использованию: холелитиаз, гиперчувствительность, обтурационная желтуха.
№10 – Тиолипон
Действующий компонент: тиоктовая кислота.
Эффективность: связывает свободные радикалы, принимает участие в митохондриальных обменных процессах, оказывает выраженное антитоксическое воздействие.
Показания: диабетическая полиневропатия.
противопоказания: беременность, лактация, индивидуальная непереносимость тиоктовой кислоты.
Инструментальная диагностика
Для диагностики опухолей печени используются рентгенографические исследования, УЗИ, магнитно-резонансная томография (МРТ), компьютерная томография (КТ) и сцинтиграфия.
Результаты, полученные указанными методами диагностики играют ведущую роль при постановке окончательного диагноза. При этом ведущими задачами диагностики являются определение локализации опухоли, ее вид, степень инвазии опухоли в окружающие ткани и состояние лимфоузлов ворот печени.
При использовании современной аппаратуры рентгенографическое исследование органов брюшной полости в латеральной и вентро-дорсальной проекциях позволяет визуализировать опухоли в 86% и 73% случаев, соответственно.
УЗИ позволяет дифференцировать солидные образования и кисты, гемангиомы и злокачественные опухоли. Метод высоко информативен для определения локализации поражения и распространенности процесса.
Эхографическое изображение новообразований печени зависит от их типа и стадии развития. Печеночноклеточный рак визуализируется в виде единичных или множественных образований неправильной формы с неоднородной эхоструктурой, окруженных тонким гипоэхогенным ободком (рис. ). Капиллярная гемангиома на эхограмме представляется в виде овальных образований с повышенной эхогенностью и ровными четкими краями. Часто визуализируются также питающие опухоль кровеносные сосуды (рис. ). Кавернозная гемангиома характеризуется неоднородной внутренней структурой и наличием эхонегативных зон различной формы и разного размера (рис. ). Метастазы визуализируются в виде единичных или множественных образований неопределенной формы с неопределенной структурой и неровными краями. При наличии некроза и распада опухоли на эхограмме выделяется участки паренхимы печени со смешанной эхогенностью.
Компьютерная томография в настоящее время в гуманной и ветеринарной практике считается одним из классических методов диагностики различных новообразований печени(4, 6,7).
Магнитно-резонансную томографию можно считать одним из лучших методов выявления новообразований печени. Однако, из-за отсутствия аппаратов МРТ в ветеринарной практике он используется крайне редко.
К современным методам оценки функционального состояния печени в гуманной медицине является динамическая сцинтиграфия, которая заключается в введении больному изотопа препарата радия и одновременном проведении динамической сцинтиграфии. Этот метод позволяет точнее определить поглотительно-выделительную функцию печени, оценивая ее функциональные возможности. К сожалению, в доступной литературе данных об использовании данного метода в ветеринарной практики мы не обнаружили.
Прогноз жизни пациента
Последствия в целом зависят от причин гепатомегалии. Как правило, прогноз жизни для пациентов с разными патологиями таков:
- При гепатитах корректное лечение приводит к восстановлению функции печени. (Например, если вылечить основное заболевание при реактивном гепатите, то печень постепенно придёт в норму.)
- При жировой болезни печени рациональное питание, отказ от алкоголя и физическая нагрузка также приводят к восстановлению печени.
- Наличие цирроза делает невозможным полное восстановление здоровых клеток. Это происходит из-за процесса замещения гепатоцитов рубцами из соединительной ткани. При подобном диагнозе возможно лишь замедлить прогрессирование болезни.
- Новообразования печени требуют сложного лечения, успех его зависит от вида новообразования и многих других факторов
Симптомы заболевания печени
Острое течение заболевания печени может сопровождаться несколькими симптомами, в том числе:
- лихорадкой
- слабостью
- пожелтением кожи и глаз, известным как желтуха
- потемнением мочи
- бледным стулом
- тошнотой и рвотой
- болью в правом подреберье
В зависимости от причины заболевания печени, симптомы могут появиться внезапно. Также возможно, что около 50% людей с острым течением заболевания печени не имеют никаких симптомов.
Люди с хроническим течением заболеваний печени могут не иметь никаких симптомов, пока болезнь не прогрессирует в течение многих лет.
Симптомы гепатита
Гепатит относится к воспалению печени. Наиболее распространенными типами вирусных гепатитов являются А, В и С. У человека также может развиться гепатит после применения лекарственных препаратов, токсинов или употребления алкоголя. Симптомы острого заболевания могут проявляться от 2 недель до 6 месяцев после воздействия. Симптомы хронического гепатита могут проявляться десятилетиями. Некоторые распространенные симптомы включают в себя:
- усталость
- потерю аппетита
- светлый стул
- лихорадку
- тошноту
- желтуху
- боль в животе
- рвоту
- темную мочу
- боль в суставах
Однако некоторые люди с гепатитом могут вообще не иметь никаких симптомов.
Лечение гепатомегалии
Прежде, чем начинать лечение увеличенной печени, важно четко определить причину такой патологии. В зависимости от диагноза назначается лечение
Кроме медикаментозной терапии и других методов очень важно скорректировать питание. При заболеваниях печени рекомендуется практиковать специальную диету. Также следует ограничить физические нагрузки.
Доктора
специализация: Гепатолог

Малова Елена Сергеевна
8 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Эссенциале
Легалон
Гепабене
Овесол
Лив.52
Холензим
Аллохол
Мезим
Фестал
Папаверин
Дротаверин
Лечение увеличения левой доли печени или правой доли печени может включать применение следующих препаратов:
- Гепатопротекторы – лекарства из этой группы помогают восстановить структуру печени и уменьшить выраженность местных симптомов. Такие лекарства назначают, даже если у пациента диагностировано незначительное увеличение печени. Могут применяться препараты Эссенциале, Легалон, Гепабене, Овесол, Лив.52. Однако даже если увеличение органа незначительное, необходимо определить причину и принимать параллельно с гепатопротекторами лекарства для лечения болезни, спровоцировавшей такое состояние.
- Препараты для улучшения работы пищеварительной системы. С целью нормализации функции ЖКТ назначают препараты Холензим, Аллохол, Мезим, Фестал.
- Спазмолитики. Применяются для снятия болевых ощущений и дискомфорта. Применяют препараты Дротаверин, Папаверин и др.
- Другие медикаментозные средства назначают в зависимости от диагностированного заболевания. В процессе лечения могут применяться препараты крови и ее компонентов, растворы электролитов, кровезаменители, антибиотики, противопаразитарные, противовирусные, антифибротические, противовоспалительные средства и др.
- Если речь идет о неопластической природе гепатомегалии, применяются химиотерапевтические средства, лучевая терапия.
Процедуры и операции
Кроме медикаментозного лечения в процессе терапии очень важно следовать всем советам врача. Одним из главных условий для эффективного лечения является соблюдение диеты
Важно также исключить стрессы, не потреблять алкогольных напитков, не курить. Следует соблюдать питьевой режим, ежедневно выпивая около 2 л воды.
Хирургическое лечение практикуется при тяжелом течении заболевания, когда у больного диагностирован цирроз или новообразования. Оперативное вмешательство моет понадобиться при наличии гнойных язв на тканях печени – их вскрывают и устанавливают дренаж. При опухолях и остром тромбозе может быть показана пересадка печени. Это сложная операция, требующая длительной реабилитации.
При наличии асцита проводится парацентез и откачивается жидкость из брюшной полости.
При онкологических процессах проводят химиотерапию, лучевую терапию. При необходимости практикуются радикальные хирургические вмешательства.
Доброкачественные и злокачественные опухоли
Чаще всего рак печени диагностируется у мужчин в возрасте старше 40 лет и реже у женщин старше 55 лет. Самым распространённым является вторичный рак печени как следствие проникновения метастаз в органе. Риск развития первичного рака печени увеличивается у курящих и употребляющих алкоголь людей, а также работающих на вредном производстве, страдающих сахарным диабетом и ожирением.
Гемангиома представляет собой опухоль из сплетения кровеносных сосудов, которая имеет склонность к увеличению в размерах без склонности к перерастанию в злокачественное новообразование. Она встречается у женщин в 5 раз чаще, чем у мужчин. Считается, что закладка опухоли происходит ещё во внутриутробный период развития, когда на мать малыша оказывается неблагоприятное воздействие.
Пуском к росту опухоли служит гормональная перестройка, связанная с беременностью, климаксом, приёмом противозачаточных препаратов. Опухоль развивается бессимптомно и даёт о себе знать только по достижении 4 см, когда пациента беспокоят боли в правом боку. Однако в большинстве случаев гемангиома никак себя не проявляет и обнаруживается случайно во время медицинского осмотра.
Биохимический и общий анализы крови не выявляют нарушений, только при очень больших размерах опухоли увеличивается билирубин. Гемангиома сама по себе не опасна, но по мере роста опухоли перекрываются печёночные протоки, затрудняя выведение желчи.
Также высока вероятность перекрытия главной питающей артерии, что провоцирует инфаркт печени и нарушение в работе соседних органов. Осложнения гемангиомы встречаются у 15% пациентов, при разрыве опухоли в 85% возникает внутреннее кровотечение, приводящая к смерти пациента.
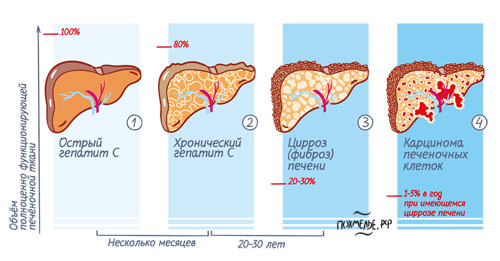
Гепатит и печень на УЗИ
Гепатит – это вирусная инфекция, приводящая к воспалению органа. При острой форме воспаления наблюдается скопление жидкости в тканях, а она хорошо проводит ультразвук, поэтому воспалительные процессы характеризуются гиперэхогенностью.
Также увеличиваются размеры печени. Её поверхность становится слишком гладкой и ровной, но контуры при этом размытые.
При гепатите С применяется допплеровское сканирование, выявляющее участки с усиленным кровотоком и места, в которых он нарушен или отсутствует. При гепатите В и С можно увидеть поражённые участки паренхимы, замещённые гиперэхогенной соединительной тканью.
Гиперэхогенные образования на УЗИ
Практически всегда плотные гиперэхогенные образования в печени – это метастазы. При раке толстой кишки они кальцинируются, при раке молочной железы имеют гипоэхогенную тень. Также при метастазах увеличены лимфоузлы, что вызывает расширение протоков. Но даже при наличии всех эхо-признаков рака пациенту не выносится окончательный диагноз. Он направляется на дальнейшее, более детальное обследование.
Что не видно на УЗИ: камни в печени
Гепатолитаз — это образование камней в печени из сгустков желчи, которая по каким-то причинам не может пройти по протокам, густеет и застаивается. Из-за того, что печень не имеет нервных окончаний, камни долгое время не дают о себе знать.
Ультразвуковая диагностика является малоинформативной из-за специфического расположения органа.
Печень перекрывается рёберной дугой, поэтому камни в протоках датчик не визуализирует. единственным методом диагностики остаётся МРТ и биохимический анализ крови. При камнях значительно повышается билирубин, что указывает на застой желчи. МРТ показывает точное расположение и размеры камней.
Выводы
Наша клиника УЗИ предлагает полное обследование печени, включающее консультацию высококвалифицированного врача, полный спектр анализов крови и мочи, а также УЗИ-диагностику.
Рекомендовано пройти обследование печени мужчинам в возрасте старше 40 лет и женщинам после 50, а также лицам более молодого возраста, работающим на предприятиях тяжёлой промышленности, жителям мегаполисов, а также пациентам, в роду у которых имелись случаи печёночных патологий.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.