Врожденный порок сердца. причины, симптомы, диагностика и лечение
Содержание:
Также в разделе
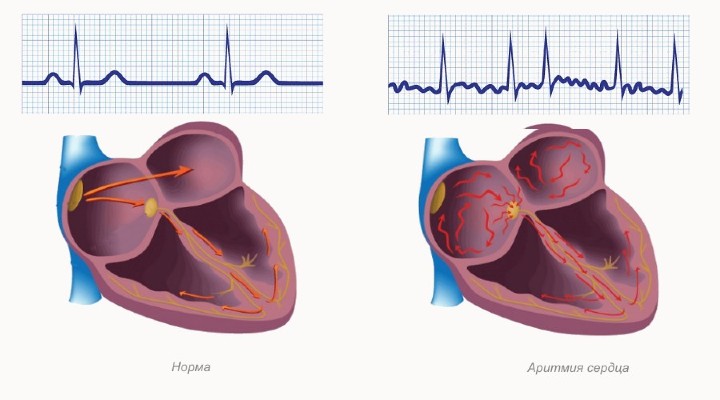
| Нарушение ритма сердца Нарушения ритма сердца (аритмии сердца) — аномалии частоты, регулярности или места возникновения возбуждения, а также нарушения проведения импульсов, включая… | |
| Артериальная гипотония (пониженное артериальное давление) Термином «артериальная гипотония», или гипотония, обозначается уменьшение систолического и диастолического артериального давления ниже нормального уровня…. | |
| Острый перикардит Боль в грудной клетке, шум трения перикарда, ЭКГ-изменения, выпот в перикарде с развитием тампонады сердца и парадоксальный пульс — основные признаки многих форм… | |
|
Миокардит Миокардит — заболевание, которое заключается в воспалении сердечной мышцы, и сопровождается нарушением ее функции. Точных данных о распространенности… |
|
| Рестриктивная кардиомиопатия: симптомы, диагностика, лечение Рестриктивная кардиомиопатия — первичное или вторичное поражение сердца, которое характеризуется нарушением диастолической функции желудочков. Также… | |
| Гипертония 1 степени Повышение давления может быть вызвано постоянными стрессами, ведь темп жизни современного человека очень быстрый. На артериальном давлении отражаются наши… | |
| Врожденные пороки сердца Частота встречаемости. Сердечно-сосудистые нарушения встречаются приблизительно у 1 % всех живых новорожденных. При раннем распознавании порока точная… | |
| Порок сердца приобретенный Приобретенные пороки сердца — часто встречающиеся болезни, которые приводят к инвалидности и летальному исходу при неправильной и невовремя проведенной… | |
| Желудочковая экстрасистолия Желудочковая экстрасистолия — это преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы… | |
| Стеноз устья аорты Стеноз устья аорты — порок, который выявляется у 25 % больных с хроническими заболеваниями клапанов сердца, примерно 80 % взрослых больных с клинически… |
Последствия патологии
Все зависит от формы и грамотно сформированных врачебных назначений. Если своевременно обнаружить опасность, обратиться к медицинскому профессионалу, пройти тщательное обследование, определить патологию, можно существенно улучшить качество жизни. Легкие разновидности поражений обычно не приводят к летальному исходу
Приминая лекарства, можно чувствовать себя вполне здоровым, осторожно, но заниматься активностями разного рода
Получить точную информацию по конкретному случаю удобно у лечащего кардиолога-специалиста. Доктор проанализирует имеющиеся особенности и выдаст прогноз, поведает о возможных последствиях.
Причины ВПС
В качестве основных ведущих причины в формировании пороков, чаще всего, выступают структурные и количественные хромосомные аномалии, и мутации, т.е. первичные генетические факторы.
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
Этиология
Аномалии анатомического развития сердца и крупных сосудов обычно формируются на 2-8-й неделе внутриутробного развития в результате нарушения эмбрионального морфогенеза и могут быть обусловлены как наследственными (генные, хромосомные, геномные, зиготические мутации), так и средовыми факторами, влияющими на развивающийся зародыш. Конкретные причины возникновения ВПС не известны.
Нередко они связаны с хромосомными аномалиями, выявляемыми при кариотипировании более чем у 1/3 больных с ВПС. Чаще всего это трисомия по хромосомам 21, 18 и 13. Помимо болезни Дауна, существует около 20 наследственных синдромов, в большинстве случаев, сопровождающихся ВПС. В общей сложности синдромальная патология обнаруживается у 6-36% больных.
Моногенная природа ВПС доказана в 8% наблюдений; около 90% наследуются многофакторно, т.е. являются результатом сочетания генетической предрасположенности и воздействия средовых факторов. Последние выступают в качестве провоцирующих, выявляющих наследственную предрасположенность при превышении «порога» их совместного действия.
Дефекты генетического кода и нарушения эмбриогенеза могут быть и приобретенными – воздействие на плод и организм матери некоторых неблагоприятных факторов (радиация, алкоголизм, наркомания), эндокринные заболевания (сахарный диабет, тиреотоксикоз), вирусные и другие инфекции, перенесенные в I триместре беременности (краснуха, грипп, гепатит В), прием лекарственных средств (препараты лития, варфарин, талидамид, антиметаболиты, антиконвульсанты).
Большое значение в возникновении патологии сердца и сосудов имеют смешанные вирусно-вирусные и энтеровирусная инфекции, перенесенные плодом внутриутробно.
Помимо этиологических, выделяются факторы риска рождения ребенка с ВПС. К ним относятся;
- возраст матери;
- токсикоз и угроза прерывания I триместра беременности;
- мертворожденные в анамнезе;
- наличие детей с врожденными пороками развития у ближайших родственников.
Количественно оценить риск рождения ребенка с ВПС в семье может только генетик, но дать предварительный прогноз и направить родителей на медико-биологическую консультацию может каждый врач.
Следует отметить, что частота ВПС у ближайших родственников больных с аномалиями сердца лишь в 2-5 раз выше по сравнению с таковой в общей популяции. У большинства детей с изолированными ВПС семейный анамнез не отягощен и набор хромосом не изменен. В связи с этим лишь в редких случаях имеет смысл отговаривать родителей, ребенок которых страдает ВПС, иметь еще одного ребенка.
Аномалия Эбштейна
Это расположение задней и перегородочной створок 3-створчатого клапана у верхушки правого желудочка, что приводит к увеличению полости правого предсердия и уменьшению полости правого желудочка. Причиной развития этого порока у ребенка может быть попадание лития в организм матери, когда она беременна.
Смещение места прикрепления двух створок трехстворчатого клапана в полость правого желудочка становится причиной того, что последний разделяется на надклапанную и подклапанную части. Снижается ударный объем и уменьшается легочный кровоток. Приток крови в правый желудочек становится меньше. Возникает выраженная дилатация правого предсердия, значительное расширение фиброзного кольца 3-створчатого клапана.
Симптомы и диагностика
У больного могут быть такие жалобы:
- сердцебиение из-за наджелудочковых аритмий
- одышка при физ.активности
Осмотр обнаруживает цианоз, увеличение печени и отеки, расширение и пульсация вен шеи. Перкуссия обнаруживает смещение право границ относительной сердечной тупости по причине увеличения правого предсердия. На ЭКГ у 20% больных могут быть выявлены признаки синдрома Вольфа-Паркинсона-Уайта. Типичны блокады правой ножки пучка Гиса, признаки гипертрофии правого предсердия в сочетании с АВ-блокадой I степени.
Эхокардиография показывает:
- правый желудочек малых размеров
- увеличенное правое предсердие
- аномальное расположение створок трехстворчатого клапана
Лечение и прогноз
При появлении симптомов сердечной недостаточности медики дают больному сердечные гликозиды и диуретики. Первая группа лекарств противопоказана при синдроме Вольфа-Паркинсона-Уайта. Хирургическое лечение — протезирование трехстворчатого клапана или его реконструкция. Летальный исход может наступить вследствие одной из ниже приведенных причин:
Народные средства
Фото: serdcemed.ru
Если мы имеем дело с такой разновидностью порока сердца, как сердечное расширение, то в обязательном порядке требуется следовать следующим общим правилам: необходимо снизить объемы питания, убрать послеобеденный сон, а также обязательно регулярно гулять на свежем воздухе. Необходимо минимизировать употребление воды и утолять жажду специальным валерьяновым чаем и молоком.
В народной медицине известны следующие средства, применяемые при врождённых пороках сердца:
- Ландышевые капли. Чтобы приготовить их, понадобится банка с небольшим горлышком, в которую необходимо поместить свежие бутоны либо цветы ландыша. После этого следует залить их практически полностью спиртом и дать настояться.
- Ландышевый настой изготавливается путем смешивания цветов и кипятка. Настою необходимо настояться примерно час, и применяют его примерно каждые пару часов.
- Капли пустырника (с добавлением настойки ландыша) обладают целым рядом положительных свойств, полезных больным с пороком сердца. Чтобы изготовить данные капли, потребуется перемешать настой травы с каплями настойки ландыша.
- Красное вино с добавлением розмарина также считается верным народным средством. Подобное лекарство предварительно настаивают, избегая попадания прямых солнечных лучей, и время от времени взбалтывают. Перед применением полученный препарат очищают, а период лечения составляет не менее пары месяцев. Для повышения эффективности подобного лечения его повторяют несколько раз в течение года.
- В том случае, когда порок связан с появлением отдышки, изготавливают кашицу, ингредиентами которой являются листья крапивы и мед в примерно равном соотношении. Полученную смесь настаивают, время от времени перемешивая содержимое. В заключительной стадии изготовления смесь подвергается нагреву над паром до состояния жидкой воды, а затем процеживается через бинт или марлю. Хранить данный препарат необходимо исключительно в холодном месте (желательно в холодильнике). Для достижения положительных результатов подобного лечения, смесь принимают примерно в течение месяца.
Не стоит забывать, что подобные методы в большинстве своем отвергаются традиционной медициной, и их применение в обязательном порядке должно быть согласовано с лечащим врачом.
Лекарства
Фото: heartsmatterllc.com
Врожденный порок сердца – очень серьезная болезнь, которая в абсолютном своем большинстве излечивается лишь хирургическим путем.
Некоторые больные с врожденным пороком сердца, не нуждаются в приеме лекарств (например, с таким диагнозом, как дефект межжелудочковой перегородки). При таком дефекте лечение, как правило, не показано. Врач в таких случаях рекомендует пониженную физическую активность и профилактические мероприятия.
Остальные больные с врожденным пороком сердца лекарства принимают (большей частью – поддерживающего типа). Используются следующие группы лекарств:
- Диуретики – для жидкостного регулирования организма. Применяются при сердечной недостаточности.
- Сердечные гликозиды – для повышения энергии сердечных сокращений.
- Вазодиллятаторы – для облегчения работы сердца путем расширения сосудов.
- Антиаритмические препараты – используются в тех случаях, когда у больного наблюдается неравномерное сердцебиение.
- Антибиотики – применяют для профилактики возникновения эндокардита.
- Ингибиторы простогландинов – чтобы увеличился приток крови к легким и для улучшения кровоснабжения всего организма.
Медикаментозное лечение часто применяется в качестве поддерживающего средства (как перед операционным вмешательством, так и после него). Некоторые больные с пороками сердца, которые полностью не исправляются даже после хирургической операции, вынуждены долгое время (а иногда и в течение всей жизни) применять поддерживающие препараты.
- Антибиотики могут применяться перед хирургическими вмешательствами, не связанными с основной болезнью (например, в стоматологии и других побочных операциях). Эти препараты назначают для профилактики возникновения эндокардита.
- Антикоагулянты, в основном, применяют после операции – когда имеется вероятность возникновения тромбов. Для этого может использоваться аспирин в небольших дозах, или более действенное средство – варфарин.
В качестве же радикального средства препараты применяются для лечения врожденных пороков сердца крайне редко. И только с назначения лечащего врача.
Медикаменты, предназначенные для применения при пороках сердца, являются очень мощными средствами, и применять их нужно весьма осторожно. Особенно это касается детей, которые получают лекарства из рук своих родителей
Необходимо абсолютно точно знать, какое средство нужно давать ребенку, в какой дозировке и в какое время. Неправильный прием может представлять для ребенка огромную опасность.
В любом случае, препараты для лечения врожденного порока сердца должен назначать врач, и только врач! Эта болезнь настолько серьезна, что самолечение просто недопустимо.
Осложнения врожденных пороков сердца
К осложнениям, которые могут возникать у ребенка с ВПС, относятся:
- Хроническая сердечная недостаточность. Это тяжелое осложнение, при котором сердце не способно адекватно перекачивать кровь по всему телу; она развивается у детей с грубыми пороками сердца. Признаками застойной сердечной недостаточности являются: учащенное дыхание и плохой набор веса.
- Замедление роста и развития. Дети со среднетяжелыми и тяжелыми пороками сердца часто отстают в физическом развитии. Они могут не только отставать в росте и силе от своих сверстников, но и запаздывать в нервно-психическом развитии.
- Проблемы с сердечным ритмом. Нарушения сердечного ритма (аритмии) могут быть вызваны как самим врожденным пороком сердца, так и рубцами, которые формируются после операции по исправлению этого порока сердца.
- Цианоз. Если порок сердца приводит к смешиванию крови, богатой кислородом с кровью, бедной кислородом, то у ребенка развивается серовато-голубой цвет кожи, то есть состояние, которое называется цианоз.
- Инсульт. Изредка у некоторых детей с врожденными пороками сердца развивается инсульт, из-за сгустков крови, образующихся в патологических отверстиях сердца, и попадающих по кровотоку в головной мозг. Инсульт является также потенциальным осложнением некоторых корректирующих операций на врожденных пороках сердца.
- Эмоциональные проблемы. У некоторых детей с врожденными пороками сердца развивается ощущение неуверенности в себе и многочисленные эмоциональные проблемы, поскольку они имеют физические ограничения и нередко испытывают трудности в обучении. Если вы заметили длительное угнетенное настроение у вашего ребенка — обсудите это с вашим врачом.
- Необходимость пожизненного наблюдения у врачей. Лечение для детей с ВПС может не закончиться после радикальной операции, и продолжаться всю оставшуюся жизнь.
Таким людям требуется особенное отношение к здоровью и лечению любых заболеваний. Например, у них имеется значительный риск инфекций тканей сердца (эндокардита), сердечной недостаточности или проблем с клапанами сердца. Большинству детей с врожденными пороками сердца будет необходимо регулярное наблюдение у кардиолога на протяжении всей их жизни.
Дополнительная информация: Профилактика инфекционного эндокардита. Информация для пациентов.
Подготовка к визиту врача
Если Ваш ребенок имеет угрожающий жизни врожденный порок сердца, вероятнее всего, это будет выявлено сразу после рождения, или даже до рождения, во время проведения стандартных скрининговых процедур при беременности.
Если Вы стали подозревать наличие порока сердца у ребенка в более позднем возрасте (в младенчестве, или детстве), поговорите с врачом вашего ребенка.
Врач захочет узнать у Вас, чем Вы болели во время беременности, использовали ли какие-либо лекарственные препараты, принимали ли алкоголь во время беременности, а также задаст вопросы относительно остальных факторов риска.
В ожидании визита к врачу, запишите все симптомы, которые Вам кажутся подозрительными, даже если вы считаете их не связанными с предполагаемым пороком сердца. Запишите, когда вы впервые заметили каждый из этих симптомов.
Составьте список всех лекарств, витаминов и биологически активных добавок, которые Вы принимали во время беременности.
Например, Вы можете спросить:
- Какие анализы и тесты необходимы моему ребенку? Требуется ли перед ними какая-либо специальная подготовка?
- Требуется ли моему ребенку лечение, и какое?
- Какие долгосрочные осложнения можно ожидать у моего ребенка?
- Как мы будем отслеживать эти возможные осложнения?
- Если у меня еще будут дети, каков риск развития у них ВПС?
- Есть ли у Вас какие-либо печатные материалы по данной проблеме, которые я бы мог(ла) изучить дома? Какие сайты Вы посоветуете мне посетить, чтобы лучше разобраться в этой проблеме?
Ваш врач, вероятно, задаст вам ряд вопросов. Подготовьтесь заранее к ним, чтобы не терять на вспоминание драгоценное время приема. Например, доктор может спросить:
- Когда Вы впервые заметили эти симптомы у вашего ребенка?
- Когда возникают эти симптомы?
- Эти симптомы наблюдаются постоянно, или время от времени? Что их провоцирует?
- Среди Ваших ближайших родственников есть люди с врожденными пороками сердца?
- Что, по-Вашему, облегчает симптомы у вашего ребенка?
- Отставал ли ранее Ваш ребенок в физическом и нервно-психическом развитии?
Стеноз легочной артерии
Это сужение выносящего тракта правого желудочка в области клапана легочной артерии. Данный порок составляет 8-12% всех врожденных пороков сердца. Сужение может быть клапанным (большинство ситуаций), подклапанным, надклапанным. При клапанном стенозе клапан легочной артерии может быть 1-, 2- и 3-створчатым. Ствол легочной артерии почти всегда постепенно расширяется. Изолированный надклапанный стеноз может быть в виде полной или неполной мембраны, локализованного стеноза, множественных периферических стенозов легочной артерии, диффузной гипоплазии.
Симптомы и диагностика
Незначительно выраженный стеноз легочной артерии в основном проходит без клинических проявлений. Выраженный стеноз характеризуется повышенной утомляемостью, болями в грудине, одышкой при физнагрузке, головокружениями, цианозом, обмороками.
Для порока характерны:
- пульсация увеличенного правого желудочка в надчревной области, выявляемая при осмотре пациента доктором
- пульсация вен шеи при присоединении недостаточности трехстворчатого клапана
- систолическое дрожание во втором межреберье слева от грудины, обнаруживаемое при пальпации
- II тон не изменен или несколько ослаблен при незначительном и умеренном клапанном стенозе легочной артерии (это обнаруживают при аускультации сердца)
- при клапанном стенозе легочной артерии во втором межреберье слева от грудины — ранний систолический клик в момент максимального открытия створок клапана легочной артерии
- грубый систолический шум во втором межреберье слева от грудины с иррадиацией под левую ключицу и в спину
- ЭКГ без изменений при незначительном стенозе легочной артерии
Лечение и прогноз
Благоприятное течение без активных вмешательств характерно для небольших и умеренно выраженных стенозов легочной артерии. Подклапанный мышечный стеноз прогрессирует довольно быстро, а надклапанный — медленно. Необходима профилактика ИЭ.
Причины, вызывающие врожденный порок сердца у новорожденных
Точных причин заболевания врожденный порок сердца ученые не могут назвать до сих пор.
Однако радует тот факт, что большинство из них поддаются хирургическому исправлению. Операция на врожденном пороке сердца дает ребенку возможность нормального развития и роста.
Благодаря серии исследований, ученые все же смогли вывести ряд факторов, которые увеличивают риск возникновения врожденного порока сердца у новорожденных:
- Вирусный (если ребенок был зачат или вынашивался первые три месяца беременности во время вирусной эпидемии; особенно опасны вирусы гриппа и краснухи).
- Экологический (проживание родителей в экологически неблагополучных районах).
- Воздействие на плод ионизирующей радиации.
- Генетический (наследственная предрасположенность).
- Вредные привычки родителей (особенно страшны алкоголизм и наркотическая зависимость матерей).
- Аутоиммунные или тяжелые хронические заболевания у родителей (наиболее частый негативный эффект дает системная красная волчанка или диабет у будущей матери).
- Прием некоторых лекарственных препаратов во время беременности (с этанолом в составе, талидомид, амфетамины, противосудорожные препараты, триметадион, литий, прогестагены).
- Возраст матери старше 35-37 лет.
Диагностика заболевания врожденный порок сердца у новорожденных
Естественно, чем раньше обнаруживается врожденный порок сердца у новорожденных и начинается своевременное лечение, тем благоприятнее прогноз. Однако из-за отсутствия четко выраженных симптомов и, соответственно, не проведенного вовсе лечения есть случаи летального исхода среди детей до 1 года жизни (изредка – и старше).
Обычно во время профилактических осмотров врач в обязательном порядке прослушивает сердце малыша. Если там слышатся шумы – это повод для детального обследования сердца (хотя и не обязательно симптом ВПС).
Для этого родителей с ребенком направляют к специалистам более узкого профиля – кардиологу и кардиохирургу.
При подозрении на сердечный порок родителям малыша не нужно сразу обращаться к интернет-поисковикам с запросом «операция врожденный порок сердца». Не все пороки требуют радикального хирургического вмешательства. И главное – сначала установить правильный диагноз.
Изменения, характерные для врожденного порока сердца у новорожденного, обнаруживают следующие методы исследований:
- Рентгеновский снимок грудной клетки (а также вентрикулография – рентген с введением контраста).
- Эхокардиография (с помощью ультразвука исследуют состояние сердечной мышцы, клапанов, кровоток в сердечных полостях).
- Электрокардиограмма – ЭКГ (или методы на ее базе: стресс-ЭКГ (тредмил-тест, велоэргометрия), холтер-мониторинг ЭКГ).
Если указанные выше методы обследования обнаружили наличие серьезного заболевания – врожденный порок сердца, то дальнейшая диагностика проводится в кардиохирургическом отделении в стационарной форме. Хирурги при необходимости проводят обследование с помощью таких процедур, как ангиокардиография и зондирование сердечных камер.
Современное высокотехнологическое медицинское оборудование позволяет провести полное комплексное обследование сердца и сосудов, чтобы установить наиболее точный диагноз и выбрать необходимую лечебную тактику.