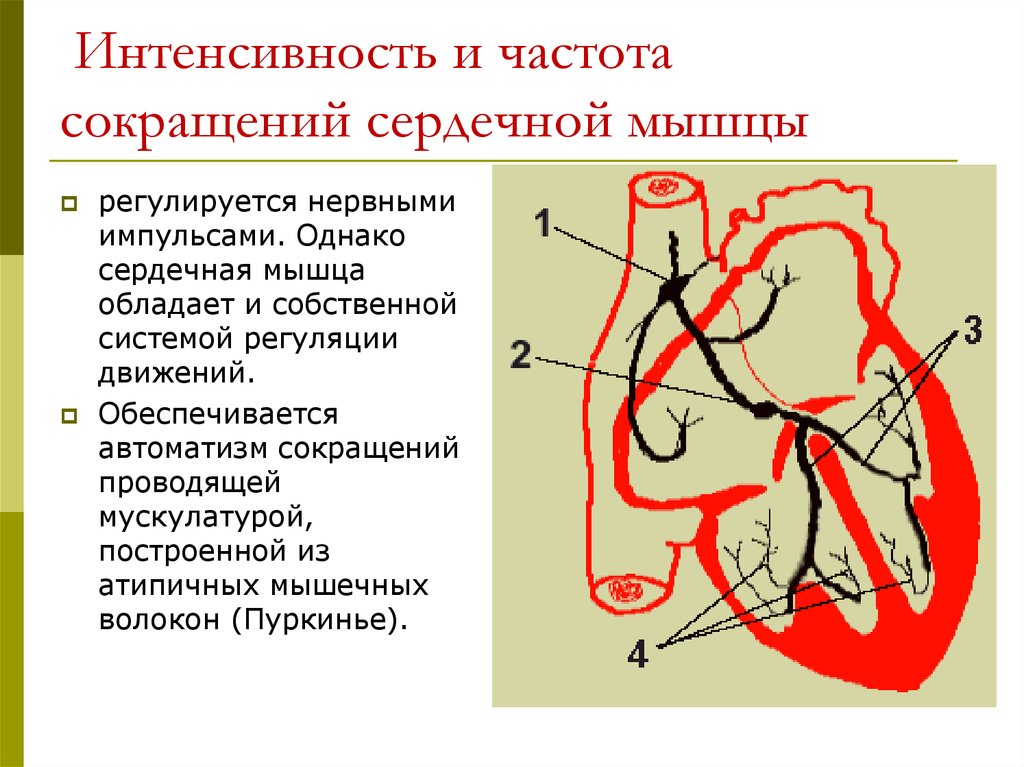
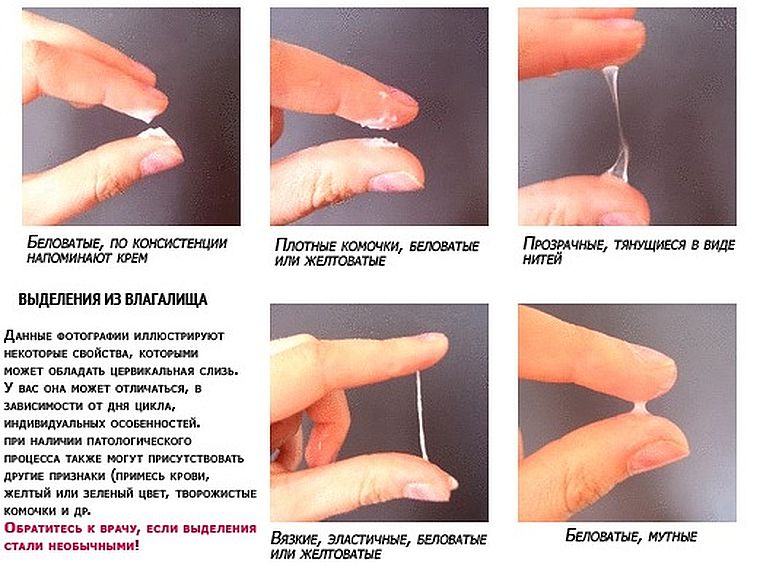
Выделения после овуляции: норма или патология?
Содержание:
Профилактика преждевременных родов при одноплодной беременности у женщин групп риска
Могут ли препараты прогестерона предотвратить наступление преждевременных родов у женщин, относящихся к группе риска (т.е. у женщин, уже перенесших преждевременные роды ранее или у женщин с укорочением шейки матки по УЗИ).
Опять же, прогестерон, будучи гормоном беременности, должен помогать пролонгированию беременности и препятствовать началу схваток.
Результаты многих исследований подтверждают эту гипотезу и демонстрируют, что профилактическое назначение прогестерона на поздних сроках беременности женщинам группы риска действительно снижает вероятность преждевременных родов, мертворождений и других негативных последствий для плода. Справедливости ради стоит отметить, что все эти данные получены для инъекций прогестерона или пессариев, содержащих прогестерон (устройство, вводимое во влагалище женщины, и выделяющее нужный препарат). Таблетки и свечи в этом разрезе изучены недостаточно.
Лечение угрожающего выкидыша
Угрозой выкидыша считается наличие кровянистых выделений при закрытой шейке матки в сроке беременности до 20 недель. При начавшемся раскрытии шейки матки в этом сроке сохранение беременности любыми препаратами крайне маловероятно. Подчеркну, что тянущие боли внизу живота, а также «тонус» матки по УЗИ не являются признаками угрожающего выкидыша.
Лечение угрозы прерывания беременности возможно только после проведения УЗИ, которое подтвердит, что плод:
- Находится в полости матки
- Жив
- Не имеет признаков серьезных пороков развития.
В этой ситуации препараты прогестерона оказываются эффективными и помогают снизить частоту самопроизвольного прерывания беременности, однако большинство исследований в этой области оценивали эффективность прогестерона, вводимого внутримышечно, а не в виде таблеток или свечей (так как женщина находится в стационаре).
Немного физиологии
В течение первых 1—2 лет после начала менструаций устанавливается регулярный менструальный цикл, а вместе с ним и регулярные овуляции, которые сопровождают женщину до периода перименопаузы. Первым днем цикла считается первый день менструального кровотечения, нормальный цикл составляет 21—35 дней, наиболее часто встречается цикл 28—30 дней, длительность кровянистых выделений 3—5 дней. При регулярном 28—30-дневном цикле овуляция происходит практически ежемесячно, без овуляции проходит не более 1—2 циклов в год. Чем более длительный или короткий менструальный цикл, тем больше вероятность ановуляторных циклов, в которых яйцеклетка не выходит из яичника.
Рассмотрим подробно, что происходит в женском организме в течение одного цикла. В первые дни менструации уровень женских гормонов в крови наиболее низкий. Чтобы его поднять, со стороны высшей нервной системы в гипофиз поступает сигнал к стимуляции яичников и начинается активная выработка фолликулостимулирующего гормона (ФСГ). Под его воздействием в яичниках происходит рост нескольких фолликулов, один из которых станет доминантным – лидирующим, его размер будет наибольшим, и в нем созреет полноценная яйцеклетка.
В процессе своего роста фолликул является, с одной стороны, гормонопродуцирующим органом, а с другой – питательной средой для растущей яйцеклетки и будущего зародыша. Уровень эстрогенов, вырабатываемых растущим фолликулом, нарастает сначала медленно, постепенно, а потом резко. В ответ на это быстрое повышение концентрации эстрадиола в гипофизе происходит преовуляторный выброс лютеинезирующего гормона (ЛГ), что провоцирует разрыв созревшего фолликула и выход яйцеклетки в брюшную полость. Этот процесс и называется овуляцией.
В брюшной полости яйцеклетка захватывается фимбриями маточной трубы, и впоследствии в трубе происходит оплодотворение. А на месте бывшего доминантного фолликула под воздействием все того же ЛГ образуется новый гормонопродуцирующий орган, который называется желтое тело. По сути это те же самые клетки, но в них начинают работать другие ферментные системы. Желтое тело вырабатывает прогестерон и частично эстрадиол в течение 13—14 дней и готовит матку (в основном ее внутреннюю слизистую оболочку) к имплантации – внедрению в нее плодного яйца. Если беременность наступила, то от зародыша в кровь матери начинает поступать вещество, которое называется хорионический гонадотропин (ХГЧ). На определении концентрации этого вещества в крови или моче женщины основаны тесты ранней диагностики беременности. Этот гормон заставляет желтое тело работать гораздо дольше, чем 13—14 дней, фактически это обеспечивает гормональную поддержку беременности в течение почти всего первого триместра. Если беременность не наступила, то желтое тело подвергается обратному развитию, уровень гормонов в крови падает и начинается отторжение слизистой оболочки полости матки – менструация.
При регулярном 28-дневном цикле овуляция происходит на 13—14-й дни цикла, и вероятность зачатия наиболее высока именно в эти дни, они составляет около 33%. Но если бы зачатие могло произойти только в один день в месяц, шансы на зачатие в каждом цикле были бы очень малы. К счастью, природа гораздо мудрее, поэтому жизнеспособность и оплодотворяющая способность сперматозоидов в женском организме в период овуляции, то есть при высокой концентрации эстрогенов, сохраняется до двух, а по некоторым данным — и до девяти суток, а способность яйцеклетки к зачатию – до 24—36 часов. Соответственно, потенциально «благоприятными» становятся 2—3 дня, предшествующие овуляции, и 1—2 дня после овуляции, то есть при регулярном 28—30- дневном цикле это примерно 10—17-й дни цикла. В этот период половые контакты рекомендуются с интервалом не чаще 1 раза в 36 часов, потому что за меньшее время в сперме не успевает накопиться необходимая для зачатия концентрация сперматозоидов.
Особенности эмбрионального развития после ЭКО
В первые 20 дней от зачатия эмбрион претерпевает серьезные изменения, начиная от гаструляции и заканчивая органогенезом. В течение эмбрионального периода, который начинается с момента оплодотворения до 10 недели акушерского срока, зародыш стремительно увеличивается в размерах.
На 2 и 3 неделях гестации эмбрион не напоминает младенца и только на этапе органогенеза постепенно приобретает характерные очертания и строение. В последнюю неделю эмбрионального срока у плода исчезают жаберные дуги и хвост.
Эмбрионы в 20 дней после зачатия
- На девятые сутки после имплантации в стенку матки продолжается процесс деления клеток эмбриона, вследствие чего он преобразуется из однослойной бластосферы в гаструлу с несколькими зародышевыми лепестками;
- На 20-21 день эмбрион переходит в стадию нейрулы, для которой характерно формирование нервной пластины;
- В начале 4-й недели гестации начинается процесс формирования плаценты. Из эктодермы и трофобласта возникает хорион и амнион, в котором впоследствии начинают скапливаться околоплодные воды.
Хорион представляет собой ворсинчатое образование, продуцирующее ХГЧ. С участием мезодермы из него формируется плодное место, в котором плод продолжает дальнейшее развитие. К концу третьей недели гестации плод достигает в длину всего 4-5 мм и внешне больше напоминает продолговатый цилиндр.
Межменструальные кровотечения: причины и диагностика
Незапланированные кровянистые выделения могут начаться в период предполагаемой овуляции — на 10–15-й день менструального цикла. Как правило, они незначительные и через 2-3 дня прекращаются. Чаще всего их появление вызывается небольшим гормональным скачком и не является опасным для здоровья женщины.
Слабые кровянистые выделения в середине цикла, вероятнее всего, являются признаком овуляции. Бывает так, что в момент выхода яйцеклетки из яичника происходит снижение количества гормона эстрогена в женском организме и ослабление эндометрия, что и приводит к кровотечениям из влагалища.
Такие межменструальные кровотечения, как правило, не требуют какого-либо лечения. Хотя если они причиняют неудобства — врач-гинеколог может назначить прием лекарств для нормализации гормонального фона.
Другие причины межменструальных кровотечений:
- нарушения приема оральных контрацептивов (к примеру, пропуск нескольких таблеток подряд);
- использование внутриматочной спирали;
- гинекологические манипуляции (к примеру, конизация или прижигание шейки матки);
- понижение количества гормона щитовидной железы;
- прием некоторых медикаментов;
- воспаления половых органов и травмы влагалища;
- выкидыш (самопроизвольное прерывание беременности);
- хронические стрессы;
- эндометриоз;
- опухоли на половых органах.
Кроме того, кровянистые выделения в середине цикла нередко возникают у юных девушек, когда цикл еще не установился, или у женщин в возрасте 40–50 лет, в период, предшествующий наступлению менопаузы. Такие состояния, как правило, не требуют лечения, но, чтобы удостовериться в отсутствии других более серьезных заболеваний, женщине следует посетить врача.
Кровотечение после секса может свидетельствовать о том, что во время полового контакта произошло повреждение шейки матки или слизистой оболочки влагалища. Кроме того, это может быть признаком опасных заболеваний, например, рака шейки матки. Если такие кровотечения наблюдаются неоднократно, женщине необходимо в срочном порядке посетить врача-гинеколога.
И вообще, кровянистые выделения после месячных могут говорить о том, что есть опасные болезни репродуктивной системы женщины.
Метод №3: характер базальной температуры
Я уже упоминала о базальной термометрии при определении имплантации – это очень здорово получить такую неоднозначную подсказку организма
В случае, если имплантационного западения БТ не произошло – есть ещё несколько характерных типов поведения базальной кривой.
Третья фаза на графике
С ростом ХГЧ увеличивается и выработка прогестерона и в результате БТ поднимается на новый, более высокий уровень. На графике это выглядит так:
Определение беременности по графику базальной температуры – третья фаза в циклеТретья фаза на графике БТ появляется после имплантации – на следующий день можно делать тест
Необычное поведение графика
Сравните базальную кривую нескольких циклов. Можно воспользоваться опцией наложения графиков
Вот на что следует обратить внимание:
базисная температура всегда падает за несколько дней до месячных и вдруг она остаётся стабильно высокой; Наложение беременного и небеременного графика БТ – температура ведёт себя иначе – можно делать тест
БТ во второй фазе в среднем выше, чем на предыдущих графиках (при постоянных условиях измерения и том же термометре);Определение беременности по базальной температуре. Признак 2 – средняя БТ выше в беременном цикле
Первые ощущения
Через пять дней после момента оплодотворения, зигота превращается в бластоцисту. В это время зародыш все еще находится в фаллопиевых трубах, он ищет место для прикрепления и полноценного развития.
 По завершении этого процесса начинается этап деления, а одновременно с этим и первые признаки зачатия.
По завершении этого процесса начинается этап деления, а одновременно с этим и первые признаки зачатия.
В первые же двое-трое суток после оплодотворения выявить беременность нельзя ни по собственным ощущениям будущей мамы, ни по медицинским анализам.
Но некоторые «народные» симптомы все же есть. К ним относятся:
- Боли в животе. Иногда сильные, иногда вовсе отсутствуют.
- Дискомфорт в молочных железах. Он связан с гормональной перестройкой организма.
- Изменение базальной температуры. По ощущениям этого не определить, нужно мерить.
Ниже мы рассмотрим подробнее все эти признаки беременности, и некоторые другие.
Интересно! Некоторые женщины на интуитивном уровне чувствуют момент зачатия сразу после полового акта. Официальная наука этого не признает, но факт остается фактом, иногда будущая мама совершенно верно прогнозирует беременность, не ощущая при этом никаких симптомов.
Нарушения менструального цикла
Причин нарушений менструального цикла много, и крайне важно установить конкретный диагноз, прежде чем приступать к лечению. Каков потенциальный механизм действия препаратов прогестерона при нарушениях менструального цикла?
1. Если у женщины идеально работает первая фаза цикла
Если у женщины идеально работает первая фаза цикла (растет доминантный фолликул, утолщается эндометрий, и т.д.), далее происходит овуляция, а желтое тело работает недостаточно эффективно и не вырабатывает адекватного уровня прогестерона, вторая фаза оказывается неполноценной, а менструация наступает в разное время (так как важнейшим сигналом к наступлению менструации служит снижение уровня прогестерона после его пика во вторую фазу).
Самое подходящее решение проблемы в такой ситуации – назначение препаратов прогестерона на вторую фазу цикла (с 16го по 25ый день цикла). Перед назначением препаратов прогестерона следует оценить гормоны первой фазы, сделать УЗИ (чаще всего в динамике несколько раз), чтобы увидеть, что имеется доминантный фолликул, а затем желтое тело (признак прошедшей овуляции), а затем сдать кровь для определения уровня прогестерона.
И если с гормонами первой фазы все хорошо, по УЗИ отклонений не выявлено, а прогестерон после овуляции низкий, тогда имеет смысл назначать препараты прогестерона. Все логично и правильно, но надо учитывать один фактор: именно такая проблема встречается казуистически редко.
2. Если проблемы в цикле связаны с нарушением в первую фазу
Если проблемы в цикле связаны с нарушением в первую фазу и требуется стимуляция овуляции, препараты прогестерона тоже могут пригодиться (сначала принимаются препараты для стимуляции овуляции, потом по УЗИ отслеживается наступление овуляции, и только потом могут назначаться препараты прогестерона).
В такой ситуации при грамотной и эффективной стимуляции овуляции уровень прогестерона может быть и нормальным, т.е. препараты прогестерона могут не потребоваться. Однако чаще всего они назначаются профилактически, чтобы не перепроверять уровень прогестерона в каждом цикле после стимуляции овуляции и не «упускать» ни одного цикла для попыток зачатия в процессе стимуляции.
А что происходит, если назначать прогестерон, не установив причину нарушения цикла?
Чаще всего к низкому уровню прогестерона приводит именно отсутствие овуляции и проблемы в первой фазе цикла (причин для которых множество), а не изолированные нарушения второй фазы. Что же будет происходить у таких пациенток, если препараты прогестерона им назначать неправильно?
Классическая ситуация: имеем пациентку с нарушением цикла, сдаем анализ на прогестерон во вторую фазу, видим низкий прогестерон, назначаем прогестерон извне, чтобы его повысить! Логично? Нет!!! У такой пациентки чаще всего нет овуляции, нет желтого тела, не сформирован эндометрий! Что же мы делаем, назначая прогестерон? «Обманываем» организм, показывая ему, что все в порядке, желтое тело есть, прогестерон вырабатывается. Организм даже не пытается бросить все свои ресурсы на то, чтобы добиться овуляции: есть прогестерон – овуляция уже прошла, можно расслабиться. То есть назначая прогестерон по стандартной схеме (с 16го по 25ый день цикла) женщине с нерегулярным циклом, мы с определенной вероятностью мешаем наступлению у нее овуляции (без прогестерона организм «борется за овуляцию» до последнего; овуляция могла бы произойти и на 20-ый, и на 30-ый день цикла, если бы мы не вмешались прогестероном).
Что же происходит с циклом? Женщина принимает прогестерон до 25го дня цикла, далее препарат отменяется, организм улавливает сигнал о снижении уровня прогестерона в крови и запускает механизм начала менструации. Из женщины с нерегулярным циклом мы получаем женщину с регулярным циклом. Если цель лечения – предсказуемость жизни женщины и регулярный цикл, такой подход может применяться. Если цель лечения – нормализация работы яичников и зачатие ребенка, препараты прогестерона могут назначаться только после подтверждения наличия овуляции в каждом цикле.
Чтобы не совершать таких ошибок, необходимо внимательно отследить, что происходит с циклом у женщины с нерегулярными менструациями (гормоны первой фазы, УЗИ в динамике, прогестерон во вторую фазу, если есть овуляция), и только после постановки диагноза принимать решение о назначении/неназначении любых гормональных препаратов.
ЭКО: основные этапы процедуры
Репродуктологи знают, что беременность без труб – случай крайне редкий. При таком состоянии зачать ребенка поможет исключительно метод экстракорпорального оплодотворения.
ЭКО – это современная репродуктивная технология, благодаря которой можно забеременеть без труб. Ее суть состоит в оплодотворении яйцеклетки сперматозоидом в лабораторных условиях. Там же, в пробирке, проходят и начальные этапы развития эмбриона, после чего его переносят в полость матки. В ходе консультации специалист подробно расскажет, как делают ЭКО без маточных труб.
Основные этапы экстракорпорального оплодотворения:
- Обследование будущих родителей. По статистике, в 30-40% случаев в парах, которые не могут зачать ребенка, проблемы есть у обоих партнеров. Среди обязательных анализов, которые необходимо сдать будущей матери, — сдача крови на резус-фактор, TORCH-инфекции, ВИЧ и сифилис, а также гепатит В и С. Еще проводят цитологию мазков из цервикального канала, выполняют анализ на гормоны и УЗИ органов малого таза. По показаниям могут быть назначены дополнительные манипуляции (определение уровня сахара в крови, кольпоскопия, консультации узких специалистов).
- Стимуляция овуляции. Суть состоит в назначении пациентке гормональных препаратов, вызывающих созревание сразу нескольких фолликулов в яичниках.
- Забор созревших яйцеклеток. После созревания их извлекают путем пункции фолликула. Процедура проходит под контролем УЗ-аппарата.
- Оплодотворение. При ЭКО без маточных труб оно проходит по классической схеме: полученные яйцеклетки и сперматозоиды помещают в специальный инкубатор в питательный раствор, где и проходит сам процесс оплодотворения. Иногда может применяться ICSI – введение сперматозоида непосредственно в цитоплазму созревшей яйцеклетки. Спустя 16-18 часов проводится оценка эффективности оплодотворения. Если результат успешен, переходят к следующему этапу.
- Перенос эмбрионов в матку пациентки. Для повышения вероятности успеха могут предварительно провести вспомогательный хэтчинг, то есть намеренное истончение оболочки эмбриона. Перенос оплодотворенных in vitro эмбрионов при ЭКО без труб не имеет особенностей, не вызывает трудностей и проводится стандартно под контролем УЗИ.
Спустя 10-14 дней после «подсадки» эмбриона проводят тест на определение количества ХГЧ в крови – хорионического гонадотропина человека, одного из гормонов, указывающих на произошедшее зачатие.
ЭКО – единственный метод, с помощью которого можно забеременеть без труб. Более того: современные технологии делают возможным материнство даже после онкологического заболевания. Если при выявлении злокачественной опухоли, до начала терапии, сдать на хранение яичниковую ткань, то в дальнейшем, на стадии ремиссии, этим материалом можно воспользоваться для зачатия.
2 дпп тест
Специалисты рекомендуют делать тест на беременность, начиная с 14-го дня после трансфера диплоидной клетки. Для определения успешности процедуры ЭКО проводится лабораторный анализ крови. С его помощью определяют концентрацию хорионического гонадотропина человека (ХГЧ) в плазме. Этот гормон продуцируется зиготой, поэтому высокая его концентрация в крови свидетельствует о наступлении беременности.
«Домашние» тесты также реагируют на сывороточный уровень ХГЧ, однако с их помощью невозможно точно определить количественную концентрацию гормонов. Для разработки дальнейшей тактики ведения беременности специалист должен точно знать активность продукции ХЧГ зиготой.
О чем свидетельствуют показатели ХГЧ:
- до 25 мЕд/мл – эмбрион не имплантировался или погиб;
- 50-70 мЕд/мл – беременность наступила, но требует коррекции поддерживающей гормональной терапии;
- до 150 мЕд/мл – нормальное течение беременности;
- свыше 200 мЕд/мл – многоплодие или аномальное развитие эмбриона.
Определить местоположение плода в полости матки можно с помощью УЗИ, но только на 20-25 день после успешного оплодотворения. При недостаточном развитии физиологических процессов тактика ведения беременности изменяется.
Коричневая, красно-коричневая мазня и выделения, боли внизу живота, причины, лечение
Добрый день! Вопрос связан с беременностью раннего срока. Мне 39 лет, беременность 8-я (5 выкидышей, благополучное КС, выкидыш). У меня месячные были 7 августа, овуляция приблизительно на 17й ДЦ – 24-е августа (начала принимать утрожестан 200 х 1 р + витамин Е + фолиевая кислота). Еще до задержки, примерно за 3 дня началась коричневая мазня, я сделала тест, и он показал две полоски (добавила еще 200 утрожестана, магнийВ6). Приблизительно на 14 ДПО 6.09.2016 Хгч — 187, но мазня не прекращалась, и я увеличила утрожестан еще на 200; 09.09.2016 — 743; 16.09 — 11583; 21.09 — 33321. Вопрос в следующем, мазня не прекращается, но она видна только на бумаге после мочеиспускания, прокладка чистая. 17.09.2016 была у врача, и поставили незначительную угрозу (смотрели на кресле) и назначили: транексам по 2 т х 3 р в день, магнийВ6 и поливитамины. 20.09.2016 после утреннего туалета мазня стала красно-коричневой, я испугалась и добавила уколы дицинона утром и вечером. 21.09.2016 с утра мазня была привычно коричневой, но как яичный белок тянущаяся, транексам убрала, но колола дицинон 3 раза, вечером мазня снова стала красной, после дополнительного укола дицинона потемнела. Рано утром началось сильное расстройство с болями внизу живота, выделения коричневые. Результат УЗИ от 22.09.2016: — плодовое яйцо — 1 (в матке); — размер — 19 мм; — ктр 3 мм (эмбриональная закладка); — желточный мешочек — 3,2 мм; — хорион по задней стенке; — тонус в норме, отслойки нет. Как вы думаете, такие показатели в норме и беременность прогрессирует, выделения не прекращаются (вижу только на бумаге желтовато-светло-коричневые и иногда коричневые прожилки, чаще всего после туалета или с утра)? если последние месячные были 7-го августа, овуляция по тестам после 17 го ДЦ, ХГЧ: 6.09.2016 — 187; 09.09.2016 — 743; 16.09 — 11583; 21.09 — 33321; 27.09 — 55108. Буду благодарна за помощь.
Наталья
Исключения из правил
Общие признаки ранней беременности мы уже рассмотрели, они встречаются у подавляющего большинства будущих мам. Но есть своеобразные симптомы, скажем так, исключения из правил. Встречается подобная симптоматика довольно редко, и не всегда воспринимается женщиной, как сигнал произошедшего зачатия.
- Изменения либидо. Гормональная перестройка влияет на уровень сексуального влечения. Оно может как повыситься, так и упасть, причем женщины редко связывают это с оплодотворением.
- Нетипичная менструация. Не всегда с наступлением беременности сразу пропадают месячные, иногда они просто несколько изменяются перед полным исчезновением. Выделения меняют степень обильности, к ним примешивается необычный запах.
- Ранний токсикоз. Обычно он наступает на 6-7 неделе беременности, но в редких случаях начинается на 10-20 день. Чаще всего он не очень обильный, но бывают и исключения.
- Частые походы в туалет. Растущая матка и ее давление на мочевой пузырь тут ни при чем, срок слишком маленький. Причина кроется в гормональных всплесках.
Эти симптомы могут подтвердить главные признаки наступившей беременности.
Как только женщина становится уверенной в своем новом статусе, ей нужно начинать усиленно следить за состоянием своего здоровья, ведь в ее руках находится благополучие будущего малыша!
Межменструальные кровотечения: когда есть повод для беспокойства
Слабые кровянистые выделения после месячных, которые происходят во время овуляции и быстро прекращаются, как правило, не должны вызывать беспокойства. Однако в этом случае гинеколога все-таки следует посетить, чтобы удостовериться в отсутствии серьезных заболеваний.
Если кровянистые выделения в середине цикла усиливаются, сопровождаются болью или не проходят через 2-3 дня, нужно без промедления обращаться за медицинской помощью. Специалист сможет определить, почему возникло межменструальное кровотечение, и назначит соответствующее лечение.
Если кровотечение становится сильным, а состояние женщины ухудшается, следует немедленно вызывать скорую помощь. Эти симптомы говорят о наличии серьезных проблем, многие из которых требуют неотложного хирургического вмешательства.
Как происходит оплодотворение
Зачатие ребенка — это слияние женской и мужской половых клеток. Этот процесс контролируется гормональным фоном женского организма и зависит от показателей семенной жидкости мужчины. При оплодотворении женщина обычно не ощущает никаких необычных признаков. Она может почувствовать только выход яйцеклетки из яичника.
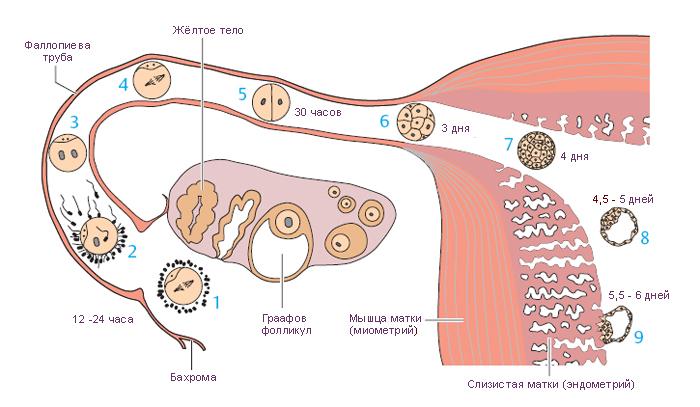
Овуляция
Некоторые женщины отчетливо чувствуют овуляцию. Обычно это происходит с одной стороны, реже овулируют оба яичника.
В процессе роста доминантного фолликула происходит увеличение половой железы. Это сопровождается незначительными тянущими ощущениями, которые локализуются с соответствующей стороны матки. Разрыв фолликула и выход яйцеклетки может вызвать стреляющие ощущения в левом или правом боку. Обычно эти признаки кратковременны и не доставляют женщине серьезного дискомфорта.
Если в момент овуляции или незадолго до нее состоится ПА, он может привести к зачатию. В последующие дни оплодотворенная клетка будет делиться и постепенно продвигаться к маточной полости по фаллопиевой трубе.
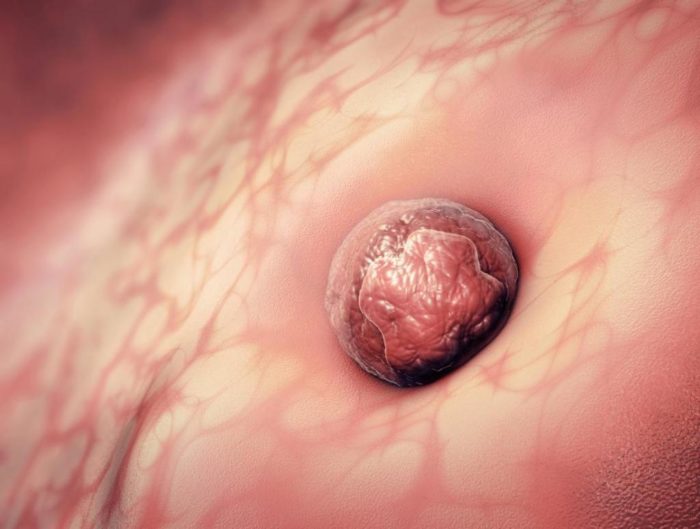
Имплантация
Узнать, что произошло оплодотворение, достаточно сложно. На первой неделе после зачатия женщина может ощущать необычные новые признаки, но гинекологи не рекомендуют принимать их за достоверные симптомы беременности.
Имплантация после оплодотворения состоится через 3-7 суток. Если произошло зачатие, в течение нескольких дней плодное яйцо продвигается к матке. Когда оно достигает своей цели, происходит прикрепление к слизистой оболочке. Этот процесс сопровождается незначительным повреждением мелких капилляров. Поэтому женщина может заметить бежевые или кровянистые выделения за неделю до менструации. Они считаются косвенным признаком наступившей беременности.
Но этих выделений может и не быть.
Ощущения матери
В течение 20 дней от зачатия в женском организме происходит колоссальная гормональная перестройка, связанная с повышением в крови уровня эстрадиола, прогестерона и ХГЧ. Физиологические изменения сопровождаются целым рядом симптомов, к числу которых можно отнести:
- сонливость;
- быструю утомляемость;
- головокружение;
- перепады настроения;
- утреннюю тошноту;
- болезненность груди;
- набухание молочных желез;
- повышение базальной температуры;
- частые запоры;
- нарушение режима сна и бодрствования.
Во время завершающего этапа процедуры ЭКО для подсадки в полость матки используются трех- или пятидневные эмбрионы. Согласно клиническим данным, последние приживаются с большей вероятностью, что связано с их максимальной подготовленностью к имплантации в эндометрий. Дискомфорт внизу живота и тошнота – характерные ощущения в 20 ДПП пятидневок. Для определения особенностей течения беременности в этот период проводится первое ультразвуковое исследование.