Экстрасистолия. информация для пациентов
Содержание:
- Действующие вещества, относящиеся к кодам I49.4, I49.9
- НАРУШЕНИЯ ОБРАЗОВАНИЯ ИМПУЛЬСА (С УКАЗАНИЕМ РУБРИК ПО МКБ 10-ГО ПЕРЕСМОТРА)
- Характер заболевания
- Диагностика
- 2.3. Лабораторная диагностика
- Действующие вещества, относящиеся к коду I48
- Возможные осложнения
- Градации желудочковой экстрасистолии
- Последствия и осложнения
- Причины
- Рекомендации по самопомощи при экстрасистолии
- Одинаково ли проявляются нарушения ритма сердца?
- 1.2. Этиология и патогенез
- Симптомы
- Программа диагностики
- Признаки и критерии диагностики заболевания
- Прогноз
- Диагностика и виды экстрасистолии
- Экстрасистолия — лечение
- Брадиаритмии: клиническая рекомендация
Действующие вещества, относящиеся к кодам I49.4, I49.9
Ниже приведён список действующих веществ, относящихся
к кодам I49.4, I49.9 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этими кодами).
- Действующие вещества
-
Аймалин
Фармакологические группы: Антиаритмические препараты, Антиаритмические препараты
-
Альпренолол
Фармакологическая группа: Бета-адреноблокаторы
-
Амиодарон
Фармакологические группы: Антиаритмические препараты, Антиаритмические препараты
-
Атенолол
Фармакологические группы: Бета-адреноблокаторы, Бета-адреноблокаторы
-
Ацебутолол
Фармакологическая группа: Бета-адреноблокаторы
-
Боярышника цветки
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Бумекаин
Фармакологические группы: Антиаритмические препараты, Местные анестетики, Антиаритмические препараты, Местные анестетики
-
Верапамил
Фармакологическая группа: Блокаторы кальциевых каналов
-
Галлопамил
Фармакологическая группа: Блокаторы кальциевых каналов
-
Дизопирамид
Фармакологическая группа: Антиаритмические препараты
-
Дилтиазем
Фармакологическая группа: Блокаторы кальциевых каналов
-
Лидокаин
Фармакологические группы: Антиаритмические препараты, Местные анестетики, Офтальмологические препараты
-
Мексилетин
Фармакологическая группа: Антиаритмические препараты
-
Метопролол
Фармакологические группы: Бета-адреноблокаторы, Бета-адреноблокаторы
-
Морацизин
Фармакологическая группа: Антиаритмические препараты
-
Надолол
Фармакологические группы: Бета-адреноблокаторы, Бета-адреноблокаторы
-
Пиндолол
Фармакологические группы: Бета-адреноблокаторы, Бета-адреноблокаторы
-
Прокаинамид
Фармакологическая группа: Антиаритмические препараты
-
Пропафенон
Фармакологические группы: Антиаритмические препараты, Антиаритмические препараты
-
Пропранолол
Фармакологические группы: Бета-адреноблокаторы, Бета-адреноблокаторы
-
Талинолол
Фармакологическая группа: Бета-адреноблокаторы
-
Тримекаин
Фармакологические группы: Антиаритмические препараты, Местные анестетики
-
Фенитоин
Фармакологические группы: Антиаритмические препараты, Противоэпилептические препараты, Антиаритмические препараты, Противоэпилептические препараты
-
Хинидин
Фармакологическая группа: Антиаритмические препараты
-
Этацизин
Фармакологическая группа: Антиаритмические препараты
-
Диэтиламинопропионилэтоксикарбониламинофенотиазин
Фармакологическая группа: Антиаритмические препараты
-
Бопиндолол
Фармакологическая группа: Бета-адреноблокаторы
-
Бутиламиногидроксипропоксифеноксиметил метилоксадиазол
Фармакологические группы: Альфа- и бета-адреноблокаторы, Офтальмологические препараты
-
Инозин
Фармакологическая группа: Анаболики
-
Калия и магния аспарагинат
Фармакологические группы: Антиаритмические средства в комбинации с другими препаратами, Макро- и микроэлементы в комбинации с другими препаратами
-
Калия хлорид
Фармакологическая группа: Макро- и микроэлементы
-
Калия цитрат
Фармакологическая группа: Макро- и микроэлементы
-
Кватернидин
Фармакологическая группа: Антиаритмические препараты
-
Кокарбоксилаза
Фармакологическая группа: Витамины и витаминоподобные средства
-
Ланатозид Ц
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Ландыша листьев гликозид
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Магния оротат
Фармакологические группы: Прочие метаболики, Макро- и микроэлементы
-
Праймалия битартрат
Фармакологическая группа: Антиаритмические препараты
НАРУШЕНИЯ ОБРАЗОВАНИЯ ИМПУЛЬСА (С УКАЗАНИЕМ РУБРИК ПО МКБ 10-ГО ПЕРЕСМОТРА)
I49.8 — нарушения синусового ритма:
синусовая тахикардия (более 90 комплексов в минуту);
Первым приводят порок с большей выраженностью соответствующих клинико-гемодинамических признаков.
- синусовая брадикардия (менее 60 комплексов в минуту);
- синусовая аритмия.
I45.5 — остановка (отказ) синусного узла
I49.8 — выскальзывающие комплексы и ритмы:
предсердные:
-
- медленные;
- ускоренные;
из AV-соединения:
-
- медленные;
- ускоренные;
желудочковые:
-
- медленные;
- ускоренные.
I45.8 — AV-диссоциации
I49.8 — миграция наджелудочкового водителя ритма.
Экстрасистолия (согласно МКБ-10 — преждевременная деполяризация):
I49.1 — предсердная;
I49.2 — предсердно-желудочковая (AV);
I49.3 — желудочковая;
- одиночная (до 30 эктопических комплексов в час);
- частая (30 и более эктопических комплексов в час);
- аллоритмия (би-, три -, квадригеминия);
- полиморфная;
- парная;
- ранняя (R на Т).
I47.1 — тахикардии:
реципрокные:
-
- хронические;
- пароксизмальные;
очаговые (эктопические):
-
- хронические;
- пароксизмальные.
Наджелудочковые тахикардии:
- сино-предсердная (синоатриальная);
- предсердная (атриальная);
- предсердно-желудочковая (AV);
- узловая:
-
- обычного типа;
- необычного типа;
с дополнительными путями проведения:
-
- ортодромная;
- антидромная.
Желудочковые тахикардии:
I47.2 — нестойкая (от 3 желудочковых комплексов до 30 с):
-
- мономорфная;
- полиморфная;
I47.2 — стойкая (более 30 с):
-
- мономорфная;
- полиморфная;
I47.0 — постоянно-возвратная:
-
- мономорфная;
- полиморфная.
I48 — фибрилляция и трепетание предсердий:
впервые возникший пароксизм:
-
- брадисистолический вариант (частота желудочковых сокращений менее 60 уд./мин);
- тахисистолический вариант (частота желудочковых сокращений более 90 уд./мин);
пароксизмальная (ритм восстанавливается самостоятельно в пределах 48 ч):
-
- брадисистолический вариант (частота желудочковых сокращений менее 60 уд./мин);
- тахисистолический вариант (частота желудочковых сокращений более 90 уд./мин);
персистирующая (когда для восстановления синусового ритма необходимо вмешательство):
-
- брадисистолический вариант (частота желудочковых сокращений менее 60 уд./мин);
- тахисистолический вариант (частота желудочковых сокращений более 90 уд./мин);
постоянная (когда синусовый ритм восстановить невозможно или нецелесообразно):
-
- брадисистолический вариант (частота желудочковых сокращений менее 60 уд./мин);
- тахисистолический вариант (частота желудочковых сокращений более 90 уд./мин).
I49.0 — фибрилляция и трепетание желудочков
I45.5 — нарушения проведения импульса:
- синоаурикулярные блокады;
- AV-блокады:
-
- I44.0 — I степени;
- I44.1 — II степени:
— I типа;— II типа
внутрижелудочковые блокады
Однопучковые блокады:
- I45.0 — блокада правой ножки пучка Гиса;
- I44.4 — блокада передней ветви левой ножки пучка Гиса;
- I44.5 — блокада задней ветви левой ножки пучка Гиса:
-
- постоянная;
- преходящая.
I45.2 Двухпучковые блокады:
- блокада левой ножки пучка Гиса;
- блокада правой ножки пучка Гиса и передневерхнего разветвления левой ножки пучка Гиса;
- блокада правой ножки пучка Гиса и задненижнего разветвления левой ножки пучка Гиса.
I45.3 Трехпучковые блокады
Характер заболевания
Основываясь на международной классификации болезней десятого пересмотра, медики выделяют несколько видов экстрасистолии, основными среди которых являются: предсердная и желудочковая.
При внеочередном сердечном сокращении, которое было вызвано импульсом, исходящим из желудочковой проводящей системы, диагностируют желудочковую экстрасистолию. Приступ проявляется как ощущение перебоев в сердечном ритме с последующим его замиранием. Недуг сопровождается слабостью и головокружением.
По данным ЭКГ единичные экстрасистолы могут периодически возникать даже у здоровых людей молодого возраста (5 %). Суточное ЭКГ показало положительные показатели у 50 % исследуемых людей.
Таким образом, можно отметить, что недуг является распространенным и может поражать даже здоровых людей. Причиной функционального характера заболевания может стать стресс.
Употребление энергетических напитков, алкоголя, курение также способно спровоцировать экстрасистолы в сердце. Этот вид недуга неопасен и быстро проходит.
Более серьезные последствия несет для здоровья организма патологическая желудочковая аритмия. Она развивается на фоне серьезных заболеваний.
Диагностика
Молодым здоровым пациентам, не имеющих симптомов сопутствующих симптомов, лабораторные тесты обычно не нужны.
В зависимости от истории болезни и основных болезней могут потребоваться следующие диагностические меры:
- Получение уровни электролита в сыворотке, в частности уровни калия; врачом может быть рассмотрена возможность контроля уровня магния, особенно у больных с низким уровнем калия
- Для отдельных пациентов может назначаться анализ на наличие запрещённых препаратов
- Для больных, принимающих лекарства с известными проаритмическими эффектами (например, дигоксин, теофиллин), может быть эффективным определение уровня лекарственного средства.
Эхокардиография
Эхокардиография эффективна не только для оценки фракции выброса, которая важна для определения прогноза, а также для выявления болезни клапанов или желудочковой гипертрофии.
Электрокардиография
Электрокардиография (ЭКГ) позволяет характеризовать желудочковую экстрасистолию и определять причину расстройства. В дополнение к стандартной ЭКГ с 12 отведениями 2-минутная ритм-полоска может помочь в определении частоты эктопии и захвата редких преждевременных сокращений желудочков. Выводы могут включать следующее:
- Гипертрофия левого желудочка
- Активная ишемия сердца (депрессия сегмента ST или повышение или инверсия T-волны)
- У больных с предыдущими волнами MI-Q или потерей R-волн блок пучка ветвей Гиса
- Электролитные аномалии (гиперактивные Т-волны, удлинение QT)
- Эффекты на медикаменты (расширение QRS, удлинение QT)
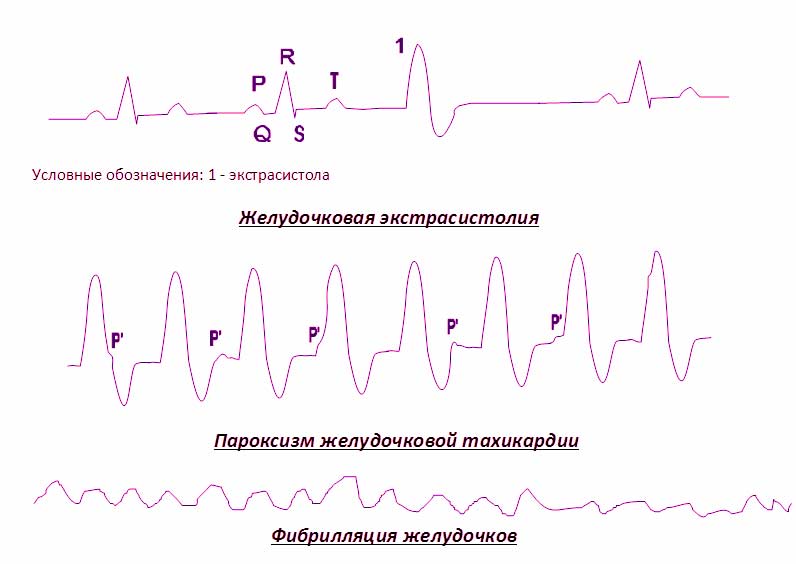
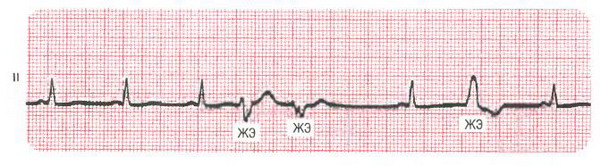
На ЭКГ сокращения могут быть преждевременными по отношению к следующему ожидаемому ритму основного ритма. Пауза после преждевременного удара обычно является полностью компенсирующей. Интервал R-R, окружающий преждевременный ритм, равен удвоенному базовому интервалу R-R, показывая, что эктопический удар не сбросил синусовый узел. Желудочковая экстрасистолия может появляться в виде бигеминии, тригеминии или квадригеминии (т. е. может проявляться каждый удар, каждый третий ритм или каждый четвертый удар). Преждевременные сокращения желудочков с идентичной морфологией на трассировке называются мономорфными или унифокальными. Экстрасистолии, демонстрирующие две или более различные морфологии, называются многообразными, плеоморфными или полиморфными.

ЭКГ показывает частые, унифокальные желудочковые экстрасистолы с фиксированным интервалом между эктопическим ритмом и предыдущим сокращением. Они приводят к полной компенсационной паузе; интервал между двумя синусовыми биениями, окружающими ПВХ, в два раза превышает нормальный интервал R-R. Это открытие указывает на то, что синусовый узел продолжает шагать в своем нормальном ритме, несмотря на экстрасистолы, который не может сбросить синусовый узел.

На этой ЭКГ экстрасистолы встречаются вблизи пика волны T предыдущего удара. Эти сокращения предрасполагают пациента к желудочковой тахикардии или фибрилляции. Эта картина R-на-T часто встречается у пациентов с острым инфарктом миокарда или длительными интервалами Q-T.
2.3. Лабораторная диагностика
Рекомендовано проведение всего комплекса клинико-биохимического исследования крови 1,4
(Сила рекомендаций 2; достоверность доказательств А)
Комментарии. Для подтверждения или исключения миокардита (в совокупности с другими методами обследования).
Рекомендовано проведение оценки уровня электролитов крови 1,4
(Сила рекомендаций 2; достоверность доказательств А)
Комментарии. Для исключения электролитных нарушений как причины ЖЭ.
Рекомендовано исследование гормонов щитовидной железы 1,4
(Сила рекомендаций 2; достоверность доказательств А)
Комментарии. С целью исключения гипер- и гипофункции щитовидной железы. Кроме того, этот анализ необходим для пациентов, получающих амиодарон.
Действующие вещества, относящиеся к коду I48
Ниже приведён список действующих веществ, относящихся
к коду I48 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
- Адонизид
-
Аймалин
Фармакологическая группа: Антиаритмические препараты
-
Альпренолол
Фармакологическая группа: Бета-адреноблокаторы
-
Амиодарон
Фармакологическая группа: Антиаритмические препараты
-
Атенолол
Фармакологическая группа: Бета-адреноблокаторы
-
Ацебутолол
Фармакологическая группа: Бета-адреноблокаторы
-
Ацетилсалициловая кислота + Клопидогрел
Фармакологические группы: Антиагреганты в комбинации с другими препаратами, НПВС — Производные салициловой кислоты в комбинации с другими препаратами
-
Боярышника листьев и цветков экстракт
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Боярышника цветки
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Бретилия тозилат
Фармакологические группы: Антиаритмические препараты, Симпатолитики
-
Верапамил
Фармакологическая группа: Блокаторы кальциевых каналов
-
Галлопамил
Фармакологическая группа: Блокаторы кальциевых каналов
-
Дабигатрана этексилат
Фармакологическая группа: Антикоагулянты
-
Дигитоксин
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Дигоксин
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Дизопирамид
Фармакологическая группа: Антиаритмические препараты
-
Дилтиазем
Фармакологическая группа: Блокаторы кальциевых каналов
-
Дронедарон
Фармакологическая группа: Антиаритмические препараты
-
Ибутилид
Фармакологическая группа: Антиаритмические препараты
-
Ипратропия бромид
Фармакологическая группа: м-Холинолитики
-
Клопидогрел
Фармакологическая группа: Антиагреганты
-
Ланатозид Ц
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Ландыша листьев гликозид
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Лаппаконитина гидробромид
Фармакологическая группа: Антиаритмические препараты
-
Метопролол
Фармакологическая группа: Бета-адреноблокаторы
-
Морацизин
Фармакологическая группа: Антиаритмические препараты
-
Надолол
Фармакологическая группа: Бета-адреноблокаторы
-
Нитрофенилдиэтиламинопентилбензамид
Фармакологическая группа: Антиаритмические препараты
-
Оуабаин
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Пиндолол
Фармакологическая группа: Бета-адреноблокаторы
-
Прокаинамид
Фармакологическая группа: Антиаритмические препараты
-
Пропафенон
Фармакологическая группа: Антиаритмические препараты
-
Пропранолол
Фармакологическая группа: Бета-адреноблокаторы
-
Строфантин-К
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Талинолол
Фармакологическая группа: Бета-адреноблокаторы
-
Уабаин
Фармакологическая группа: Сердечные гликозиды и негликозидные кардиотонические средства
-
Фенитоин
Фармакологические группы: Антиаритмические препараты, Противоэпилептические препараты
-
Хинидин
Фармакологическая группа: Антиаритмические препараты
-
Эсатенолол
Фармакологическая группа: Бета-адреноблокаторы
-
Эсмолол
Фармакологическая группа: Бета-адреноблокаторы
-
Этацизин
Фармакологическая группа: Антиаритмические препараты
-
Диэтиламинопропионилэтоксикарбониламинофенотиазин
Фармакологическая группа: Антиаритмические препараты
-
4-нитро-N-бензамида гидрохлорид
Фармакологическая группа: Антиаритмические препараты
Возможные осложнения
Основное клиническое осложнение – ишемия головного мозга и миокарда. Постоянная брадиаритмия влияет и на умственные способности. Осложнения, которые могут возникнуть на фоне замедленного сердцебиения:
- Ишемический инсульт.
- Инфаркт миокарда.
- Тромбоэмболия легочной артерии.
- Пароксизмальная желудочковая тахикардия.
- Гипертрофия и сердечная недостаточность.
- Желудочковая экстрасистолия.
Постоянный недостаток кровообращения вызовет нарушения во всех остальных органах, и особенно — в почках, что приведет уже к почечной недостаточности, гиперкальциурии и дальнейшему ухудшению автоматии сердца.
Градации желудочковой экстрасистолии
Преждевременные сокращения желудочка обычно описываются в терминах системы классификации Лауна (Lown) для преждевременных сокращений следующим образом (чем выше класс, тем более серьезно расстройство):
Градация 0 – Отсутствие преждевременных ударов
Градация 1 – случайная (более 30 экстрасистол за час)
Градация 2 – Частая (> 30 / час)
Градация 3 – Многообразная (полиморфная)
Градация 4 – Повторяющаяся (полиморфные экстрасистолы, которые связаны с иными аритмиями – фибрилляция/трепетание желудочков)
Градация 5 – экстрасистолия по образцу R-на-T
24-часовой мониторинг Холтера
24-часовой мониторинг Холтера (Holter) эффективен для количественной оценки и характеристики желудочковой экстрасистолии. Монитор Холтера также может использоваться для определения эффективности лечения у больных с частыми или сложными преждевременными сокращениями. Важнейшей задачей мониторинга Холтера является стратификация риска больных, у которых был недавний приступ инфаркта миокарда или установлена дисфункция левого желудочка. Более чем у 60% здоровых мужчин среднего возраста фиксируется желудочковая экстрасистолия на мониторе Холтера.
Сигнал-усредненная ЭКГ (СУ-ЭКГ)
Сигнал-усредненная ЭКГ (СУ-ЭКГ) может иметь важное значение для выявлении пациентов с риском развития сложной желудочковой экстрасистолии и желудочковой тахикардии. СУ-ЭКГ имеет значение для выявления больных со сложными расстройствами, которым будет эффективны электрофизиологические исследования
Последствия и осложнения
При своевременном выявлении патологии, адекватной терапии и изменении образа жизни прогноз суправентрикулярной экстрасистолии благоприятный. Если у пациента нет сопутствующих недугов, смерть от экстрасистолии наступить не может. Но при игнорировании клинической картины и при отказе от лечения возможно развитие следующих осложнений – ишемическая болезнь сердца, мерцательная аритмия и другие опасные для жизни заболевания.
Важно! Несмотря на то что наджелудочковая экстрасистола, как самостоятельная патология, не представляет угрозы, консультация с врачом должна быть обязательной. LiveJournal
LiveJournal
Причины
Патология может возникать по разным причинам.
Кардинальные (сердечные) причины:
- ишемическая болезнь – недостаток кровоснабжения и кислородное голодание;
- инфаркт миокарда – определенный участок сердечной мышцы погибает и замещается рубцовой тканью;
- кардиомиопатия – повреждение мышцы сердца;
- миокардит – воспалительный процесс в мышце сердца;
- врожденные и приобретенные пороки – нарушение строения органа;
- сердечная недостаточность – сердце не может полноценно перекачивать кровь, то есть не справляется со своей главной функцией.
Вызвать заболевание может прием препаратов, особенно тех, которые принимаются бесконтрольно и в течение длительного времени, например:
- средства против аритмии;
- сердечные гликозиды;
- диуретики.
Гормональные недуги тоже могут спровоцировать экстрасистолию:
- сахарный диабет;
- заболевания надпочечников;
- тиреотоксикоз.
Другие причины:
- нарушение электролитного баланса – изменение соотношения солей натрия, магния, калия;
- отравляющее воздействие алкоголя и никотина на организм человека;
- сбои в работе вегетатики;
- длительное кислородное голодание – наблюдается при апноэ, анемии, бронхитах;
- идиопатическая – заболевание возникает без какой-то определенной причины или выяснить ее нет возможности.
Рекомендации по самопомощи при экстрасистолии
- Для профилактики нарушений ритма:
- Необходимо принимать назначенные вашим лечащим врачом лекарства, знать их названия и дозировки.
- О появлении любых побочных эффектов от принимаемых вами лекарств следует сообщать врачу.
- Следует точно и регулярно выполнять все предписанные доктором рекомендации.
- При возникновении аритмии:
- Необходимо успокоиться, удобно сесть, при головокружении и резкой слабости — лечь.
- По возможности обеспечить доступ свежего воздуха (расстегнуть одежду, затрудняющую дыхание и открыть окно).
- Если экстрасистолия возникла на фоне стресса, эмоционального напряжения, может быть полезен прием 40 капель корвалола (валокордина) или успокоительных средств, которые конкретно порекомендовал вам ваш врач.
- Если приступ сопровождается резким ухудшением состояния (резкая слабость, удушье, боли в сердце и др.), то следует немедленно вызвать скорую помощь.
- И, наконец, хотелось бы еще раз вам напомнить, что все антиаритмические препараты и другие средства, оказывающие влияние на сердечный ритм, может назначать только врач, индивидуально подбирая и препарат, и его дозу в каждом отдельном случае.
Подготовлено по материалам книги «Нарушения ритма сердца» Трешкур Т.В., Пармон Е.В., Овечкина М.А. и др.
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 ударов в мин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительным урежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 в мин) и характеризуются кратковременными приступами потери сознания.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача.
1.2. Этиология и патогенез
ЖЭ у детей могут быть следствием гипоксического поражения миокарда, электролитного и гормонального дисбаланса, анатомических и воспалительных повреждений миокарда или, как в большинстве педиатрических случаев, возникать в отсутствие очевидных причин, считаясь в этом случае идиопатическими .
Среди механизмов развития ЖЭ выделяют интракардиальные, которые в свою очередь могут быть анатомическими и электрофизиологическими. Непосредственными патофизиологическими механизмами возникновения ЖЭ служат микрориентри, эктопия и триггерная активность (задержанная постдеполяризация). Экстракардиальные механизмы включают нарушение нейрогуморальной регуляции ритма, приводящее к изменению электрических процессов в специализированных или сократительных миокардиальных клетках. Известно, что в большинстве случаев при идиопатических ЖЭ физическая нагрузка или введение изопротеренола способны устранить ЖЭ или уменьшить выраженность аритмии .
Симптомы
Симптомами заболевания являются:
- одышка, ощущение удушья;
- головокружение – сокращается выброс крови и возникает кислородное голодание;
- повышенная потливость и слабость;
- приливы жара, не имеющие под собой основания;
- сбои в сердечном ритме – удары вне ри сердца и так далее.
Важно! Основным признаком суправентрикулярной экстрасистолии является ощущение временной остановки сердца, что в большинстве случаев вызывает у пациентов панические атаки, тревогу, побледнение кожных покровов. Достаточно часто наджелудочковая экстрасистолия сопровождает большинство кардиологических, вегетативных и психоэмоциональных нарушений
На заметку! Коварство суправентрикулярной экстрасистолии в том, что длительное время патология не проявляется яркими клиническими признаками, заболевание протекает незаметно до тех пор, пока не вызовет осложнения.
Программа диагностики
Обследование больных с экстрасистолической аритмией и парасистолией должно включать методы, которые обеспечивают диагностику нарушения сердечного ритма, определение его клинического и прогностического значения, выбор адекватного лечения и оценку его эффективности.
Обязательные исследования:
1. Сбор жалоб и анамнеза: при опрашивании больного выясняют такую информацию:
- субъективные проявления аритмии (сердцебиение, перебои в работе сердца, толчки или замирание сердца, дискомфорт в груди, ощущение недостатка воздуха, одышка, головокружение, синкопальные состояния), давность возникновения нарушения ритма;
- наличие факторов, которые провоцируют аритмию (физическая нагрузка, психоэмоциональный стресс, определенное время суток, положение тела, прием пищи, алкоголь, курение);
- перенесенные в последнее время заболевания;
- наличие фоновой кардиальной патологии;
- предыдущий прием антиаритмических препаратов (какие именно, их разовые и суточные дозы, продолжительность приема, эффективность, побочные эффекты).
2. Клиническое обследование: выявление аритмии при аускультации сердца или при пальпации пульса. Наличие или отсутствие клинических признаков органического поражения сердца, измерение АД.
3. Лабораторные методы исследования: общие анализы крови и мочи, определение электролитного баланса плазмы крови, уровня общего ХС, ТГ.
4. Инструментальные методы исследования: ЭКГ в 12 отведениях, ритмография, суточный мониторинг ЭКГ, пробы с физической нагрузкой (проба Мастера, степ-тест, ВЭМ, тредмил), эхоКГ.
Дополнительные исследования:
- Проведение проб с целью провоцирования возникновения экстрасистолической аритмии или уточнение ее характера (ортоклиностатическая, фармакологические пробы с атропином, пропранололом, изопреналином, добутамином).
- Определение уровня гормонов щитовидной железы, адреналина, ацетилхолина, МАО, холинэстеразы, показателей кислотно-основного баланса.
- Регистрация ППЖ.
- Чреспищеводная электрография.
- Эндокардиальное ЭФИ.
- Коронаровентрикулография.
Признаки и критерии диагностики заболевания
Экстрасистолия — нарушение сердечного ритма, что вызвано преждевременным возбуждением миокарда всего сердца или его участков. По локализации различают:
- суправентрикулярные (синусовые, предсердные, из AV-соединения);
- желудочковые экстрасистолы.
Парасистолия — нарушение ритма, обусловленное автономной активностью эктопического центра, который не зависит от основного сердечного ритма и сосуществует с ним. Парацентр — это группа пораженных автоматических клеток с разной скоростью спонтанной диастолической деполяризации, то есть способных к автоматизму. По локализации парацентра различают парасистолы:
- желудочковые;
- из AV-соединения;
- предсердные;
- синусовые;
- из дополнительных предсердно-желудочковых путей;
- объединенные (из разных камер сердца) и дублированные или множественные (из одной и той же камеры сердца).
Диагноз устанавливают на основании данных ЭКГ или суточного мониторинга ЭКГ.
Прогноз
У больных не имеющих симптомов без сердечной болезни долгосрочный прогноз аналогичен прогнозу у всего населения. У бессимптомных пациентов с фракциями выброса, превышающие 40%, имеется статистика 3,5% случаев длительной желудочковой тахикардии или остановки сердца. Поэтому у больных, не имеющих признаков сердечной болезни прогноз хороший.
Одно из предостережений заключается в том, что появляющиеся данные свидетельствуют о том, что очень частая желудочковая эктопия (> 4000/24 часа) может быть связана с развитием кардиомиопатии, связанной с аномальной электрической активацией сердца. Считается, что этот механизм аналогичен механизму хронического нарушения стимуляции правого желудочка, связанного с кардиомиопатией.
В условиях острой коронарной ишемии / инфаркта больные с простыми желудочковыми экстрасистолиями редко прогрессируют до злокачественных аритмий. Однако постоянная сложная эктопия после ИМ связана с повышенным риском внезапной смерти и может быть показателем для электрофизиологических исследований.
У больных с хронической структурной сердечной недостаточностью (например, кардиомиопатия, инфаркт, клапанная болезнь) и сложная эктопия (например,> 10 экстрасистол / час) смертность значительно возрастает.
Частые экстрасистолы могут быть связаны с повышенным риском развития инсульта у больных, не имеющих гипертонии и диабета.
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях — позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) — наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия — лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. «метаболических» препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция («прижигание») очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально). После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Брадиаритмии: клиническая рекомендация
Брадиаритмия – один из видов нарушения сердечного ритма, при котором частота сердечных сокращений периодически снижается ниже допустимых значений. Классификация заболевания, формы и степени. Умеренная и выраженная брадиаритмия у взрослых
Термин «брадиаритмии» (БА) объединяет разнородную группу нарушений ритма сердца, характеризующихся замедленной выработкой электрических импульсов, регулярных и нерегулярных, или замедленным ритмом желудочков, связанным с блокадой проведения импульсов.
Они включают в себя два важнейших симптомокомплекса:
- дисфункцию синусового узла (ДСУ);
- предсердно-желудочковые (ПЖБ), включая внутри желудочковые (ВЖБ), блокады.
Термин синдром слабости синусового узла (СССУ) является равноценными дисфункциями синусового узла, но предполагает наличие клинической симптоматики брадикардии.
из Медицинской экспертной системы Консилиум. Развернуть рекомендацию полностью вы можете в системе. Если вы не подписчик,