Экстрасистолия — симптомы и лечение
Содержание:
Лечение экстрасистолии
Если развитие экстрасистолии вызвано заболеваниями эндокринной, нервной или пищеварительной систем, то начинать лечение следует с терапии исходных заболеваний. Врач назначает необходимые медикаменты или же отменяет ряд лекарственных средств, применение которых непосредственно спровоцировало заболевание.
Существует и метод лечения желудочковой экстрасистолии — радиочастотная аблация очага эктопической активности, во время которой радиочастотными импульсами разрушают участок ткани, отвечающей за неправильный ритм.
Лечение экстрасистолии посредством антиаритмических препаратов не улучшает прогноз.
Бессимптомные или малосимптомные экстрасистолы не нуждаются в проведении специального лечения. Таким больным показано диспансерное наблюдение с проведением эхокардиографии примерно дважды в год. Это обследование нужно для того, чтобы определить возможные структурные изменения и ухудшение функционального состояния левого желудочка.
Иногда замирание сердца возникает при гипертиреозе — повышенной функции щитовидной железы. Или же небольшие сбои в сердечном ритме могут быть причиной остеохондроза шейного отдела позвоночника, признаком невроза. В таком случае достаточно устранить главную проблему недуга.
Какая существует профилактика экстрасистолии?
Врачи рекомендуют диету на основе солей калия и магния, отказ от курения, злоупотребления алкоголем и крепким кофе, сохранение физической активности в умеренном режиме, правильный режим сна и чередование труда с обязательным отдыхом, нормализация массы тела, обогащение организма микроэлементами и витаминами, регулирование содержания сахара в крови, частые прогулки на свежем воздухе, избегание резких поворотов головы и корпуса.
Какие известны осложнения экстрасистолии?
Групповые экстрасистолии способны переходить в трепетание предсердий, пароксизмальную тахикардию, мерцательную аритмию (при выраженных структурных изменениях миокарда). Часто повторяющиеся экстрасистолии вызывают хроническую недостаточность коронарного, почечного и мозгового кровообращения. Самым грозным последствием экстрасистолии является внезапная смерть.
Ставить вообще какие-либо прогнозы относительно развития экстрасистолии возможно в зависимости от степени нарушения функциональной способности желудочков или предсердий.
Существует ли какое-то оказание себе самостоятельной помощи при приступах экстрасистолии?
Следует успокоиться, расположиться в удобной позе, при головокружении или резкой слабости — прилечь. Обеспечить себе доступ к кислороду — открыть окно или расстегнуть одежду, которая затрудняет дыхание. Можно принять успокоительное, которые рекомендовал врач. Если приступ сопровождается резкой слабостью, удушьем, болью в сердце, то необходимо срочно вызвать скорую помощь. Не занимайтесь самолечением — все лекарственные препараты обязательно назначает врач.
Периодизация и очередность
Систолический и диастолический периоды цикличной деятельности сердца обеспечивают нормальную функцию всего организма. Структура цикла обязательно включает состояние напряжения предсердий и желудочков, а также общей паузы или периода покоя. Так, продолжительность сердечного цикла длится всего 0,8 сек:
- сократимость предсердий 0,1 с;
- сократимость желудочков 0,3 с;
- состояние пассивности – 0,4 с.
Пассивность мышечных структур предсердий длится 0,7 с, а желудочков – 0,5 с. Предсердия выполняют функцию резервуара, где скапливается нужный объем крови, для последующего ее выброса в сосудистые структуры.
Ключевыми аспектами разделения сердечного цикла являются перепады или изменения артериального давления любой природы, периоды закрытия или закрытия сердечных клапанов.
Предсердное возбуждение
Предсердное возбуждение или систола предсердий – один из этапов сердечного цикла. Перед периодом систолы кровь продвигается к предсердиям, постепенно заполняет их. Необходимое количество кровяной массы остается в камерах предсердия, а остальное транспортируется в желудочки. Тогда же возобновляется систолический период – стенки камер приходят в тонус за счет напряжения гладкой мускулатуры, пропорционально давление повышается на несколько единиц мм.рт.ст.
Общая продолжительность фазы составляет 0,1 с. Систола приходится на конец фазы диастолического периода желудочков. Учитывая относительную тонкость мышечной мускулатуры предсердий, особых усилий для наполнения соседних камер сердца не требуется.
Желудочковое возбуждение
Систола желудочков характеризуется двумя основными периодами – возбуждения (напряжения) и выхода крови из полости камер (изгнания). Общая продолжительность напряжения составляет 0,08 с, составляет две подфазы сокращений:
- Асинхронное. Совпадает с началом систолического периода, по завершению которого происходит резкое повышение давления внутри полости. Обе фазы накладываются друг на друга – пока продолжается одна, завершается вторая. На протяжении всего периода давление отсутствует или выражено мало. Длительность периода 0,05 с.
- Изометрическое. Представляет собой фазу закрытых сердечных клапанов, которая характеризуется увеличением давления в полостных структурах до 140 мм.рт.ст вплоть до раскрытия полулунных клапанов. Начало фазы совпадает с увеличением внутрижелудочкового давления, а конец – с началом повышения аортально-легочного давления. Продолжительность периода – 0,03 с.
Стадия изгнания при систоле желудочков сохраняется в течение 25 с, приходится на момент открытия полулунных клапанов и до окончания систолы, а также включает в себя:
- период стремительного изгнания (0,12 с);
- период замедленного изгнания (0,13 с).
Стадия изгнания при систоле желудочков сохраняется в течение 25 с
Анализируя весь цикл сердечной деятельности, следует выделить общую и механическую систолу. Под общей понимают такую часть сердечного цикла, при которой в миокарде возникает сокращение. Механическая включает только изометрическое сокращение и изгнание, поэтому характеризует стадию повышения давления в желудочках и магистральных сосудах.
По ходу сокращения сердца и функции полулунных клапанов, клиницисты различают 4 тона сердца: Iили систолический (0,11 c), IIдиастолический (0,07 с), IIIсоответствует наполнению желудочков и вибрации их стенок, хорошо выслушивается у детей, IVтон регистрируется при сокращении предсердий.
Общая диастолическая пауза
Диастолический период знаменуется расслаблением стенок желудочков, продолжается 0,4 с. Время покоя сочетается с кратковременно продолжающейся диастолой предсердий, поэтому клиницисты объединяют обе эти фазы, обобщая термином общей диастолической паузы. За время общего расслабления кровь выходит из полостей.
Та фаза, которая начинается с мышечного расслабления стенок желудочков и завершается закрытием полости клапанами, называется протодиастолической с продолжительностью около 0,04 с.
Завершение протодиастолической фазы начинается периодом изометрического расслабления длительностью около 0,08 с. В это время клапаны все еще перекрывают полость желудочка, но при уменьшении аортального давления клапаны открываются, сердечные камеры свободно наполняются кровью. Эти периоды знаменуются фазой медленного наполнения продолжительностью 0,08 с, кровь поступает в предсердия, желудочки. Во время расслабления стенок желудочков кровь поступает в полость из предсердий, наступает пресистолическая фаза диастолы длительностью 0,1 с. Таким образом, завершается цикл и начинается снова.
Виды экстрасистол
Экстрасистолы различаются по частоте: редкие экстрасистолы, менее 5 экстрасистол в минуту; экстрасистолы средней частоты, от 6 до 15 в минуту; частые экстрасистолы, более 15 в минуту.
Экстрасистолы могут быть единичные или групповые, а также наджелудочковые (они же суправентрикулярные, они же предсердные) и желудочковые.
Более опасны экстрасистолы, возникающие в желудочках. Они могут трансформироваться в угрожающее жизни больного осложнение – фибрилляцию желудочков. Фибрилляция желудочков возникает, когда отдельные волокна сердечной мышцы сокращаются каждое в своем ритме, беспорядочно. При этом работа сердца резко нарушается, и возникают тяжелые нарушения кровообращения. При некоторых желудочковых экстрасистолах считается высоким риск внезапной смерти, особенно если у пациента имеются тяжелые заболевания сердца.
Задача нашего кардиолога, зная все заболевания и риски пациента, не допустить возникновение таких нарушений ритма, а в случае когда экстрасистолы уже есть подобрать препарат не только избавляющий от симптомов, но и уменьшающий риск возникновения жизнеугрожающих нарушения ритма.
Лечение
Терапией экстрасистолий занимается кардиолог совместно с другими специалистами, в зависимости от причины патологии. Лечение проводят либо амбулаторно, либо в стационаре.
В первую очередь пациенту необходимо объяснить, что малосимптомная экстрасистолия безопасна и не требует назначения антиаритмических препаратов. в противном случае они могут причинить вреда больше, чем пользы.
Существуют определенные показания к лечению экстрасистолии:
- частые, обычно, групповые экстрасистолы, вызывающие нарушения гемодинамики;
- выраженная непереносимость перебоев в работе сердца, когда человек очень тяжело переносит экстрасистолию — ощущает выраженные симптомы: сильное беспокойство, возбуждение, чувстсво “трепыхания” сердца и др;
- обнаружение при повторной эхокардиографии снижения показателей работы сердца и его структурных изменений (снижение фракции выброса, расширение полости левого желудочка).
При первой же встрече с кардиологом пациенту с подозрением на экстрасистолию врач рекомендует уменьшить потребление кофе, чая, отказаться от энергетических (кофеинсодержащих) напитков, курения, алкоголя и симпатомиметиков (кофеин, эфедрин, амфетамин, адреналин, мезатон, сосудосуживающие для носа, такие как назол, називин, санорин, тизин и другие). Также следует оградить себя от ситуаций, вызывающих стресс.
При экстрасистолии лечат по большей части основное заболевание, вызвавшее нарушение ритма сердца. При обнаружении органического поражения миокарда препаратом первой линии являются бета адреноблокаторы (метопролол,бисопролол), для уменьшения аритмии используются амиодарон или соталол.
При отсутствии поражения сердца кроме перечисленных лекарств назначают антиаритмики I класса (пропафенон, этацизин, аллапинин). Подбор терапии проводится методом проб и ошибок. Иногда приходится переходить к двухкомпонентной терапии, которая состоит из антиаритмиков, бета-адреноблокаторов или амиодарона.
Врач оценивает реакцию организма на препараты и меняет через некоторое время при их неэффективности или появлении побочных эффектов. Проведение повторного суточного мониторирования ЭКГ по Холтеру не целесообразно, поскольку степень подавления экстрасистол согласно последним исследованиям не влияет на прогноз. В большей степени влияет основное заболевание.
При плохой субъективной переносимости наджелудочковых экстрасистол рекомендуют седативные средства: настойки валерьяны, пустырника, ново пассит.
Важно! При желудочковой экстрасистолии и наличии у пациента перенесенного инфаркта миокарда применять антиаритмики 1 класса (хинидин, прокаинамид, лидокаин, атацизин и др.) запрещено. Это связано с существенным возрастанием риска внезапной аритмической смерти
Та же рекомендация относится и к другим патологиям миокарда, которые сопровождаются снижением фракции выброса и расширением полости левого желудочка, утолщением его стенок 15 и более миллиметров, а также пациентам с проявлениями хронической сердечной недостаточности
Это связано с существенным возрастанием риска внезапной аритмической смерти. Та же рекомендация относится и к другим патологиям миокарда, которые сопровождаются снижением фракции выброса и расширением полости левого желудочка, утолщением его стенок 15 и более миллиметров, а также пациентам с проявлениями хронической сердечной недостаточности.
Сроки лечения пациентов с экстрасистолией зависят от степени выраженности симптомов, частоты экстрасистол и наличия какого-либо заболевания сердца. Малосимптомная экстрасистолия, как уже было сказано, не требует лечения. При экстрасистолии без органического поражения сердца облегчение состояния может наступить уже через 1-2 недели правильно подобранного лечения. В случае тяжелой сердечной патологии терапия может растянуться на месяц, а порой и дольше. Иногда лечение носит лишь симптоматический характер и просто облегчает временно состояние пациента.
Пациент обязательно должен быть привержен схеме назначенной терапии. Пропуски лекарств или прием другой дозировки проводится лишь с согласия лечащего доктора. Именно согласованная работа и взаимное доверие врача и пациента дают максимально положительный результат при лечении экстрасистолии и профилактике ее осложнений.
Хирургическое лечение при экстрасистолии не проводится. Оно проводится уже при тяжелых видах аритмий: частые пароксизмальные наджелудочковые, желудочковые тахикардии.
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях — позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) — наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия — лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. «метаболических» препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция («прижигание») очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально). После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Причины учащенного сердцебиения
|
Болезни сердца |
Вредные привычки |
|
Нарушения ритма сердца |
Кокаин |
|
Ишемическая болезнь сердца |
Амфетамины |
|
Пороки сердца |
Кофеин |
|
Кардиостимулятор |
Никотин |
|
Миксома предсердий |
Метаболические нарушения |
|
Кардиомиопатия |
Гипогликемия |
|
Психиатрическое заболевание |
Тиреотоксикоз |
|
Панические атаки |
Феохромоцитома |
|
Генерализованное тревожное расстройство |
Мастоцитоз |
|
Соматизация |
Пищевое отравление |
|
Депрессия |
Другие состояния и заболевания |
|
Лекарственные средства |
Анемия |
|
Симпатомиметические средства |
Беременность |
|
Вазодилататоры |
Болезнь Педжета |
|
Антихолинергические препараты |
Высокая температура |
|
Отмена бета-блокатора |
Жизнедеятельность |
|
Биологически активные добавки (БАД) |
Стресс |
|
L-тироксин |
Физические нагрузки и детренированность |
В результате одного университетского исследования было выявлено четыре прогностических критерия кардиальной (сердечной) причины жалоб на учащенное сердцебиение:
- Мужской пол
- Описание нерегулярного сердцебиения
- Наличие болезни сердца
- Продолжительность симптомов более 5 минут
В отсутствии перечисленных прогностических признаков вероятность того, что причина учащенного сердцебиения крылась в заболеваниях сердца в рамках данного исследования была нулевой. При наличии одного, двух и трех признаков — 26, 48 и 71 процентов соответственно. Данные результаты были подтверждены еще в одном исследовании.
Диагностика учащенного сердцебиения
Ключевой задачей диагностики при жалобе на учащенное сердцебиение является объективизация этой жалобы, т.е. задача сопоставить симптомы, беспокоящие пациента с тем, что в этот момент происходит с сердцем пациента. Для этого используются различные методы записи электрокардиограммы:
Стандартная ЭКГ. Особенностью стандартной электрокардиограммы является то, что запись электрической активности сердца проводится за очень короткий промежуток времени, примерно 7-10 секунд. Соответственно, электрокардиограмма может быть полезна в следующих случаях:
- Имеется стойкая форма нарушения ритма сердца, и ее легко зарегистрировать на ЭКГ, например, постоянная форма мерцательной аритмии
- Симптомы и изменения на ЭКГ возникают в момент регистрации электрокардиограммы
- У пациента патология, имеющая стойкие изменения на ЭКГ в межприступный период, например, синдром Вольфа-Паркинсона-Уайта
Следует заметить, что вероятность подобного развития событий достаточно низка. Поэтому в большинстве случаев при жалобах на учащенное сердцебиение возникает необходимость в длительном мониторинге ЭКГ.
Холтеровский мониторинг — наиболее частый вариант длительного амбулаторного мониторинга ЭКГ. Регистрация электрокардиограммы в данном виде исследования чаще всего длится 12-24-48 часов. Холтеровский мониторинг наиболее эффективен при частых симптомах, ежедневных или почти ежедневных приступах учащенного сердцебиения. Подробнее о холтеровском мониторинге читайте здесь.
Zio patch — специальное устройство (см. картинку) способное записывать ритм сердца в течение 14 дней.
Специальные имплантируемые устройства способны записывать электрокардиограмму в течение месяцев или даже лет.
Иные диагностические методы выбираются исходя из клинической картины и перечня болезней, которые врач посчитает нужным подтвердить или исключить. Будет справедливо заметить, что минимальный набор исследований при жалобах на учащенное сердцебиение будет включать:
- электрокардиограмму
- холтеровский мониторинг
- общий анализ крови
- тиреотропный гормон (ТТГ)
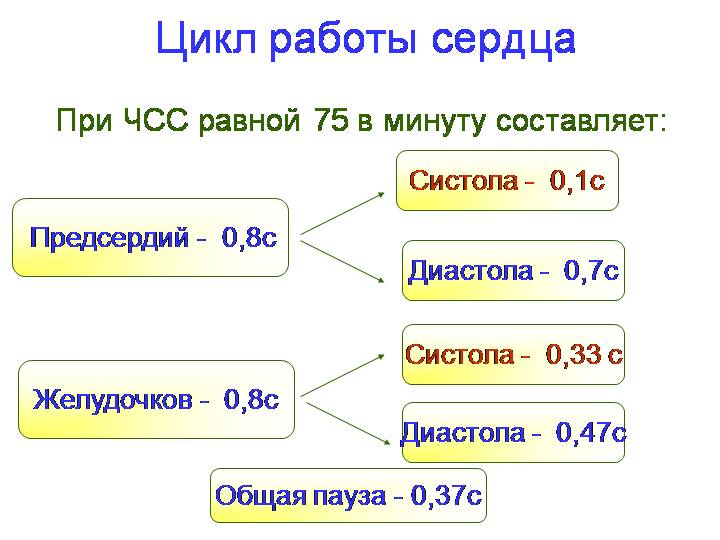
Разница между систолой и диастолой
Для сердечной мышцы расслабление не менее важно, чем сокращение. По меткому определению, диастола делает систолу
Этот период такой же активный. За его время в сердечной мышце происходит расхождение нитей актина и миозина, которое по закону Франка-Старлинга определяет силу сердечного выброса – чем больше растяжение, тем больше сокращение.
Способность расслабляться зависит от тренированности сердечной мышцы, у спортсменов за счет длительной диастолы урежается частота сокращений, а кровоток по коронарным сосудам в это время нарастает. В период расслабления выделяют две фазы:
- протодиастолическую (обратное движение крови закрывает клапанные заслонки сосудов);
- изометрическую – расправление желудочков.
Вслед за этим следует наполнение, а потом начинается предсердная систола. По их завершению полости желудочков оказываются готовыми к последующему сокращению.
Симптомы экстрасистолии
Сложность диагностики экстрасистолии заключается в отсутствии характерной выраженной клинической картины. Симптоматика зависит от состояния вегетососудистой и сердечной систем, возраста пациента, реактивности организма и формы заболевания. У 70% пациентов аритмию выявляют на плановом осмотре.
При серьезных патологиях, вегетососудистой дистонии и сердечных заболеваниях экстрасистолия проявляется следующей симптоматикой:
- Сердечные боли.
- Тревожное состояние.
- Сильные удары сердца.
- Повышенная потливость.
- Толчки в грудную клетку.
- Замирание сердечного ритма.
- Ощущение нехватки воздуха.
- Бледность кожных покровов.
Частые сердечные сокращения группового или раннего характера провоцируют понижение сердечного выброса и замедление мозгового, коронарного и почечного кровообращения. У пациентов с атеросклерозом сосудов головного мозга при этом возникают:
- Афазия.
- Парезы.
- Обмороки.
- Головокружения.
При ишемической болезни сердца экстрасистолы вызывают приступы стенокардии.
Прогнозы для больных экстрасистолией
Длительность и эффективность терапии, а также нормальная жизнедеятельность пациента после прохождения курса лечения во многом зависят от дисфункции желудочков и степени патологий сердечной мышцы. Самыми опасными считаются экстрасистолы, спровоцированные миокардитом, кардиомиопатией, острым инфарктом миокарда. На фоне выраженных морфологических аномалий миокарда сердечные комплексы переходят в мерцание желудочков или предсердий.
Осложненное другими заболеваниями течение наджелудочковых экстрасистолий приводит к появлению мерцательной аритмии. Развитие желудочковых экстрасистол опасно стойкой тахикардией и внезапной остановкой сердца.
У здоровых пациентов с отсутствием врожденных или выработанных заболеваний сердечно-сосудистой системы экстрасистолия существенно не влияет на состояние здоровья, активность и образ жизни.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Обследование
Заподозрить экстрасистолию можно уже на этапе прощупывания пульса или выслушивании сердца доктором. После этого врач назначает лабораторные методы исследования:
- общий анализ крови — как стандарт обследования, выявляются признаки воспаления, анемии;
- биохимический анализ крови на калий, магний, кальций, в случае желудочковых экстрасистол — тропонины, КФК-МВ, ЛДГ;
- гормоны щитовидной железы (возможно снижение Т3, Т4 и повышение ТТГ);
- Д-димер при подозрении на тромбоэмболию легочной артерии (однако он неспецифичен).
Из инструментальных методов диагностики на первом месте стоит электрокардиография в 12 отведениях, необходимая для подтверждения экстрасистолии.
К сожалению, на обычной записи электрокардиограммы не всегда удается поймать внеочередные сокращения. В таком случае показано суточное мониторирование ЭКГ по Холтеру. Оно позволит с большой точностью определить количество экстрасистол, их форму и возможные пробежки пароксизмальной тахикардии.
Фото: стрелками обозначены желудочковые ЭС на ЭКГ (изображение предоставлено L. Brent Mitchell, MD — msdmanuals.com)
При подозрении на ишемическую болезнь сердца рекомендована ЭКГ с нагрузкой — велоэргометрия или Тредмил-тест.
Эти методы помогают поставить диагноз, выявить экстрасистолию, определить прогноз и оценить эффективность лечения.
При экстрасистолии большое значение имеет определение причины их появления. Поскольку лечение назначается именно на основное заболевание. Для этого используют эхокардиографию (УЗИ сердца). Метод позволяет оценить структуру сердца, выявить ранее перенесенный инфаркт, пороки сердца, заподозрить другие болезни миокарда(кардиомиопатии, амилоидоз, саркоидоз, наследственный гемохроматоз и др). Эхокардиография также помогает оценить функцию сердца: фракцию выброса, ударный объем и другие показатели потоков через клапаны сердца.
Гораздо реже используется стресс-эхокардиография или перфузионная однофотонная эмиссионная компьютерная томография с физической нагрузкой или фармакологической пробой. Она необходима пациентам с подозрением на бессимптомную ишемию миокарда, WPW-синдром или блокаду левой ножки пучка Гиса.
Электрофизиологическое исследование проводится пациенту для оценки вероятности развития пароксизмальных тахикардий. Пациенту через периферический сосуд (обычно бедренная вена) вводится катетер, продвигается до сердца. где подается импульс (разряд). Параллельно ведется запись электрокардиограммы, на которой видно, развивается пароксизм тахикардии или нет.
Компьютерная или магнитно-резонансная томография в диагностике причин экстрасистолии используется лишь в случае невозможности проведения или мало информативности эхокардиографии. Однако такое случается крайне редко.
С чем можно спутать
Экстрасистолию можно спутать с другими видами нарушения ритма сердца. В первую очередь — это мерцательная аритмия. Отличительным ее признаком является наличие абсолютно разных интервалов между сокращениями сердца. Тогда как внеочередное сокращение выбивается из основного правильного синусового ритма.
Сходные ощущения при перебоях в работе сердца могут возникнуть при атриовентрикулярной блокаде 2 степени с выпадением желудочкового комплекса. В этот момент сердце пропускает момент, когда должно сократится. А потом ритм вновь восстанавливается. Этот тип блокады можно выявить только по электрокардиограмме.
Разница между систолой и диастолой
Для сердечной мышцы расслабление не менее важно, чем сокращение. По меткому определению, диастола делает систолу
Этот период такой же активный. За его время в сердечной мышце происходит расхождение нитей актина и миозина, которое по закону Франка-Старлинга определяет силу сердечного выброса – чем больше растяжение, тем больше сокращение.
Способность расслабляться зависит от тренированности сердечной мышцы, у спортсменов за счет длительной диастолы урежается частота сокращений, а кровоток по коронарным сосудам в это время нарастает. В период расслабления выделяют две фазы:
- протодиастолическую (обратное движение крови закрывает клапанные заслонки сосудов);
- изометрическую – расправление желудочков.
Вслед за этим следует наполнение, а потом начинается предсердная систола. По их завершению полости желудочков оказываются готовыми к последующему сокращению.
Особенности экстрасистолии у детей
Экстрасистолические удары у детей возникают в любом возрасте. Это нарушение возникает из-за сердечных пороков, эндокринных заболеваний, физических или эмоциональных нагрузок, употребления лекарств от бронхиальной астмы.
Симптомы схожи со взрослыми.
У новорожденных и грудных детей проявляется расстройством сна, болями в сердце, плохим сосанием, отказом от груди, капризами.
Детям с редкой экстрасистолией в желудочках, как правило, не требуется лечения.
У новорожденных малышей экстрасистолические сокращения возникают по причине гипоксии. Лучшей профилактикой экстрасистолии является грудное вскармливание, прием высоко адаптированных питательных смесей. При ощущениях перебоев сердечного ритма у детей старшего возраста применяют успокоительные препараты.
Феномен «R на T»
Феномен «R на T» описывает желудочковые экстрасистолы, совпадающие с вершиной зубца Т (желудочковые экстрасистолы могут также возникать в низшей точке отрицательного зубца I) предыдущего нормального комплекса (рис. 16-10, см. рис. 16-16).
Рис. 16-10. Желудочковая экстрасистола (X), близкая к вершине зубца Т предыдущего комплекса, предрасполагает к развитию ЖТ и ФЖ. Этот феномен «R на T» особенно опасен при острой ишемии или при инфаркте миокарда, а также удлинении интервала Q-T(U) (1 — запись ритма в отведении).
Такие экстрасистолы могут способствовать развитию ЖТ или ФЖ, особенно в острой стадии инфаркта или ишемии миокарда, а также при удлинении интервала Q-T. В разделе об электрической кардиоверсии сказано, что вершина зубца Г соответствует периоду, когда особенно вероятно возникновение ФЖ под действием внешнего стимула (см. гл. 15). ЖТ и ФЖ, однако, чаще не связаны с комплексом «R на T». Большинство таких комплексов не вызывает стойкой желудочковой тахиаритмии.
Механизм развития
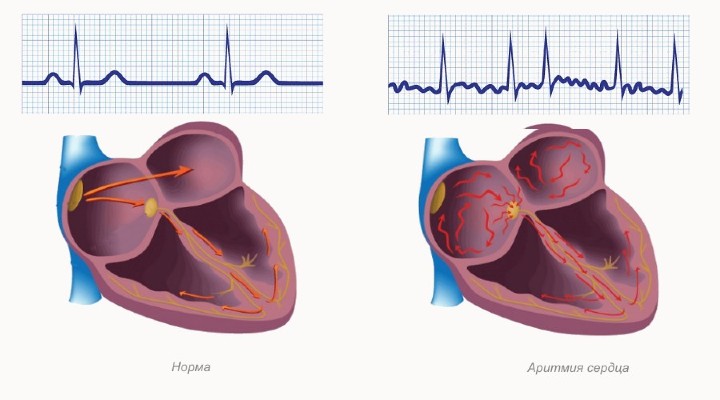
Патогенез экстрасистолии — достаточно сложный процесс. В анатомии и физиологии сердца есть такое понятие, как водитель ритма — это участок миокарда, отвечающий за частоту сердечных сокращений (в норме 60-90 ударов в минуту).
Существует несколько водителей ритма, но главным является синусно-предсердный узел, который также известен как узел Кейт-Флака. Он расположен над правым предсердием в месте слияния полых вен. Именно здесь и зарождаются импульсы, стимулирующие сокращения сердца.
Однако они могут зарождаться и в других участках сердца, например, в желудочках или в предсердиях. Эти участки принято называть эктопическими, и когда они выдают дополнительные импульсы, возникают внеочередные сокращения — сердце осуществляет выброс крови (систолу) в тот момент, когда уже должна наступить диастола, то есть фаза расслабления. В результате формируется аритмия, степень выраженности которой будет напрямую зависеть от количества таких незапланированных сердечных сокращений.
Мономорфные и полиморфные желудочковые экстрасистолы
Термины «мономорфный» и «полиморфный» описывают желудочковые экстрасистолы в любом отведении. Мономорфные желудочковые экстрасистолы имеют одинаковую морфологию в одном отведении и происходят из одного и того же анатомического участка (очага) (). Конечно, форма экстрасистол в разных отведениях различается, как и у нормальных комплексов. Напротив, полиморфные желудочковые экстрасистолы имеют различную форму в одном и том же отведении (см. рис. 16-9).
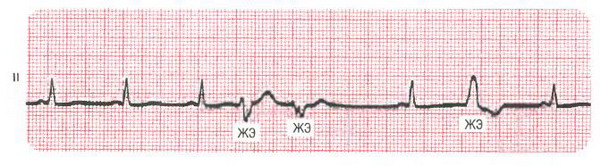
Рис. 16-9. Полиморфные желудочковые экстрасистолы различаются по форме в одном отведении (сравните с рис. 16-6, А).
Полиморфные экстрасистолы часто, но не всегда возникают в разных участках. Мономорфные желудочковые экстрасистолы всегда монотопные, но полиморфные экстрасистолы не обязательно политопные. Мономорфные желудочковые экстрасистолы могут возникать как у здоровых лиц, так и при органических заболеваниях сердца. Частые полиморфные желудочковые экстрасистолы нередко служат проявлением органического поражения сердца.
Что такое экстрасистолия?
Экстрасистолией называют несвоевременное сокращение миокарда или его отдельных участков. Это один из самых распространенных видов аритмий.
Помимо заболеваний сердца, спровоцировать появление экстрасистолии могут:
• вредные привычки (табакокурение, алкоголизм);
• обезвоживание организма;
• стрессы;
• отравление;
• повышенные физические нагрузки;
• злоупотребление кофеинсодержащими напитками.
Предрасполагающими факторами, которые могут привести к экстрасистолии, являются:
• неврозы;
• шейный остеохондроз;
• ВСД (вегетососудистая дистония).
Часто экстрасистолия обнаруживаются случайно, при проведении ЭКГ, и не сопровождается какими-либо симптомами.