Адгезивный капсулит (синдром «замороженного плеча»): причины, симптомы, диагностика и лечение адгезивного капсулита
Содержание:
Как и где проводят диагностику
Перед прохождением скрининга стоит посетить консультацию у ортопеда или ревматолога. С его помощью можно выстроить методику обследования и дальнейшей терапии. Большая часть диагностических мероприятий проводится по месту лечебной организации, но при отсутствии в клинике соответствующего оборудования нужно самостоятельно подобрать медицинский центр. На нашем сайте представлены детальные данные о местных учреждениях, которые занимают проведением МРТ и КТ. Звоните в службу поддержки портала по номеру указанному на сайте, чтобы сравнить расценки и узнать об акционных предложениях.
Диагноз
Диагноз замороженного плеча ставится исходя из Ваших жалоб и физикального обследования. Один из ключевых признаков, который помогает дифференцировать замороженное плечо от разрыва вращательной манжеты – это то, как двигается плечо. При замороженном плече амплитуда движений в плечевом суставе одинаковая для активных и пассивных движений. То есть амплитуда движений будет одинаковая независимо от того, сам пациент двигает рукой или доктор производит исследования. С повреждением вращательной манжеты пациент самостоятельно не сможет двигать рукой. Но если кто-то поднимает руку, то движения в суставе происходят в полной мере.
Простой рентгеновский снимок (рентгенограмма), как правило, не может подтвердить диагноз. Только рентгеновский снимок с контрастированием сустава (артрограмма) может показать, что плечо капсула утолщена и сгофрирована. Артрограмма предполагает введение контрастного вещества в плечевой сустав и выполнение одного или нескольких рентгеновских снимков. Контрастное вещество – это вещество, которое хорошо видно на рентгеновском снимке. В замороженное плечо не может быть введено много контрастного вещества, так как суставная капсула утолщена и не способна растягиваться, поэтому на рентгеновском снимке плечевой сустав имеет меньший, чем в норме объём.
Как только увеличится амплитуда движений в плечевом суставе, доктор сможет предложить повторный осмотр, чтобы выявить или исключить другую патологию в плечевом суставе, такую как импинджмент синдром или разрыв вращательной манжеты. Пожалуй, наиболее распространенный вспомогательный метод — это магнитно-резонансная томография (МРТ). МРТ — специальный тест визуализации, который использует магнитные поля, на основе которых компьютер создаёт изображения срезов через плечевой сустав в стандартных плоскостях. МРТ показывает структуру капсулы сустава, связок, сухожилий.{banner_st-d-1}
Источники
На сегодня причины возникновения аномалии не установлены. Ученые предполагают, что нарушения происходит из-за трофических сбоев, вызванных проблемами в нервной регуляции. Исследователи считают, что заболевание по этиологии связано с болезнями, которые начинаются в результате рефлекторной дистрофии тканей, например, синдрома Зудека. Он часто формируется одновременно с адгезивным процессом. Представленное нарушение может образовываться как самостоятельно, так и в результате прочих аномалий, к которым относят:
- сахарный диабет;
- формирование онкологии;
- пережитый инсульт или инфаркт;
- гипертиреоидизм;
- тяжелое состояние пациента после хирургического вмешательства на сердце.
Источником вторичного адгезивного капсулита считают сахарный диабет второго типа. Взаимосвязь между тендинитами никак не подтверждена.
Противопоказания и предостережения при выполнении инъекций в плечевой сустав
Противопоказания
- Инфекция: септический артрит, прилегающий остеомиелит, периартикулярный целлюлит, тяжелый дерматит, инфекция мягких тканей, сепсис, бактериемия.
- Повышенный риск возникновения инфекции сустава — например, иммуносупрессия, поврежденная кожа над точкой инъекции.
- Травма: гемартроз, перелом.
- Очень нестабильный сустав
- Запланированная в течение дня операция на суставе
- Суставной протез
- История аллергии на инъекционные препараты.
- Плохо контролируемый сахарный диабет
- Неконтролируемое нарушение свертываемости или коагулопатия
Предостережения
- Пациентам с диабетом: следует внимательно следить за уровнем глюкозы в крови в течение двух недель после инъекции.
- Плохая свертываемость
- Иммуносупрессия.
- Психогенные боли, тяжелая тревога.
- Нейрогенное заболевание.
- Активные инфекции (например, туберкулез).
- Гипотиреоз.
Причина возникновения адгезивного капсулита (синдрома замороженного плеча, плечелопаточного периартроза)
Причина возникновения такого заболевания как артроз плечевого сустава (плечелопаточного периартроза, адгезивного капсулита) до сих пор точно не установлена. Одновременно существует несколько теорий возникновения этого заболевания. Ниже перечиселнны самые распространённые теории формирования артроза плечевого сустава (плечелопаточного периартроза):
- длительные и однотипные нагрузки на мышцы и связки плеча (длительная работа одной рукой, игра на гитаре и т.д.)
- травма плечевого сустава (падения на руку, спортивные перегрузки и поднятия тяжести)
- наличие протрузий или грыж межпозвонковых дисков на уровне шейного отдела позвоночника
- смещение C1-позвонка (аксиса)
- наследственный фактор и т.д.
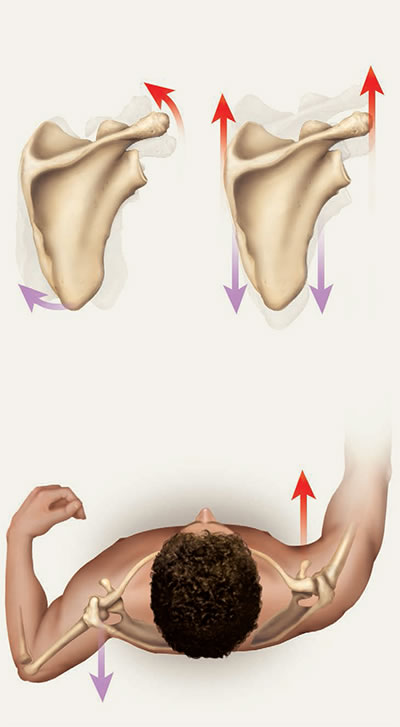
При диагностике биомеханики плеча объём движений лопатки и плечевого сустава при плечелопаточном периартрозе (адгезивном капсулите) резко ограничен из-за мышечной боли.

Симптомы
Субакромиальный синдром плечевого сустава имеет достаточно характерную клиническую симптоматику, которая включает несколько симптомов:
- Боль, которую провоцирует подъем руки вверх. Она вначале имеет невыраженную интенсивность, но по мере прогрессирования заболевания может усиливаться и беспокоить человека в покое (в том числе и во сне).
- Болевые ощущения во время прощупывания (пальпации) плечевого сустава. При этом они могут распространяться в надключичную область и вниз по руке.
- Ограничение подвижности в пораженном патологическим процессом суставе, которое часто сопровождается интенсивными болевыми ощущениями.
В дальнейшем субакромиальный импинджмент синдром плечевого сустава проявляется истончением (атрофия) мышц и связок плеча с выраженным снижением их тонуса и прочности.
Клинические формы плечевого артрита
В течении разных клинических форм артритов есть свои особенности.
Острый гнойный плечевой артрит
Начинается и протекает остро, с выраженной лихорадкой, нарушением общего состояния, сильными воспалительными болями, отеком, покраснением околосуставных тканей. Состояние может быть тяжелым, осложняется распространением гноя на окружающие ткани и сепсисом. При гнойном артрите больному необходима экстренная медицинская помощь.
Посттравматический
Протекать посттравматический артрит плечевого сустава может остро и хронически. Если повреждение было закрытым, воспалительный процесс имеет асептический характер и со временем может проходить самопроизвольно. Но в некоторых случаях в сустав попадает инфекция и развивается гнойный воспалительный процесс, который может принимать хроническое течение. Требуется своевременное назначение активного лечения, а затем восстановительной терапии.
Инфекционный
Некоторые инфекционные заболевания сопровождаются поражением плечевого сустава. Так, при туберкулезе плечевой артрит начинается незаметно. Появляются умеренные болевые ощущения в одном из суставов, усиливающиеся при движении. Постепенно на стороне поражения развивается атрофия мышц, и одна рука выглядит тоньше другой. Нарушается суставная функция, могут развиваться свищи с выходом на поверхность кожи воспалительного экссудата. Течение длительное, поддается только специфической противотуберкулезной терапии.
Ревматоидный
При плечевом артрите ревматоидного происхождения редко происходит единичное поражение плечевого сочленения. Обычно аутоиммунный воспалительный процесс сначала развивается в мелких суставчиках, а затем уже происходит симметричное развитие плечевого артрита. Воспалительный процесс имеет волнообразный или непрерывно рецидивирующий характер, сопровождается болями, припухлостью при обострении и постепенным снижением функции плеча за счет склероза суставной капсулы и разрушения суставного хряща.
Ревматроидный артрит плечевого сустава может привести к разрушению суставного хряща
Реактивный
Развивается после перенесенных мочеполовых, кишечных или носоглоточных инфекций. Реактивный артрит начинается через неделю после перенесенной инфекции. Плечевые суставы поражаются редко (в 6% случаев). Появляется припухлость и болезненность, которая в большинстве случаев проходит самостоятельно за 1 – 1,5 месяца. Но иногда течение начинает принимать хроническую форму с волнообразным течением и развитием суставной тугоподвижности. При болезни Рейтера воспаление в плече сочетается с уретритом и поражением глаз.
Идиопатический
Развивается в основном у детей и подростков. Диагноз идиопатического воспаления ставится только поле исключения всех остальных суставных заболеваний. Точно причины данной патологии не установлены, но имеет значение наследственная предрасположенность ребенка. Девочки болеют чаще. Протекает заболевание волнообразно, с рецидивами и ремиссиями, часто является причиной ранней инвалидности ребенка.
Псориатический
Поражение плеча при псориазе возникает редко и носит асимметричный характер. Чаще всего заболевание развивается на фоне уже имеющихся характерных поражений мелких концевых суставов пальцев, ногтей и кожных высыпаний. Появляется некоторая припухлость и болезненность плеча. Нарушение движений вначале появляется за счет болевого синдрома. Особенностью плечевого артрита при псориазе является то, что он с трудом поддается лечению.
Подагрический
Плечевой артрит при подагре развивается редко. Гораздо чаще поражаются мелкие суставчики нижних конечностей. Но иногда на этом фоне начинается подагрическое воспаление в плече. Приступ связан с отложением в суставных и околосуставных тканях солей мочевой кислоты. Начинается он внезапно, часто ночью, сопровождается покраснением, отечностью тканей и сильными болями. Продолжается приступ но нескольких часов до нескольких дней, затем самопроизвольно проходит без каких-либо последствий. При повторяющихся приступах в плече развиваются дистрофические нарушения, формируется артроз с нарушением функции.
Деформирующий артрозоартрит
Заболевание может быть исходом большинства плечевых артритов, протекающих хронически с обострениями и ремиссиями. Постепенно происходит разрастание костной ткани с деформацией сустава и нарушением его функции. Проявляется ноющими болями и ограничением движений. Во время обострений боли усиливаются, в месте поражения появляется небольшая припухлость.
Переломы мыщелков плечевой кости
Переломы мыщелков плечевой кости относятся к внутрисуставным. Они возникают преимущественно у детей и подростков при падении на вытянутую руку. В зависимости от механогенеза травмы бывают переломы одного или обоих мыщелков. Чаще возникают переломы латерального мыщелка вследствие физиологического вальгусного отклонения и резкого отведения предплечья при падении с опорой на ладонь, реже — медиального (при приведении предплечья).
Переломы обеих мыщелков плечевой кости встречаются чрезвычайно редко и возникают вследствие прямой травмы — удара в область мыщелков.
При переломе мыщелки смещаются вверх и в сторону, хотя иногда бывает и ротационное их смещение — отросток разворачивается. При переломах медиального мыщелка может травмироваться локтевой нерв.
Симптомы и диагностика. При переломах одного из мыщелков без смещения клинические симптомы не слишком выражены. Небольшая припухлость и кровоподтек в области перелома, пальпаторно — локальная боль и определенное ограничение движений в локте через боль. Диагноз уточняют только рентгенологически.
При смещении мыщелка возникают деформация и значительная припухлость локтя вследствие гемартроза и отека, вальгусное (при переломе латерального мыщелка) или варусное (при переломе медиального мыщелка) отклонение предплечья. Пальпаторно — резкая боль в области мыщелка; при осторожных движениях можно обнаружить боковой патологическую подвижность в локте и хруст отломков. Нарушается нормальное соотношение точек треугольника Гиттера.
Рентгенологически в двух проекциях уточняют локализацию перелома и степень смещения отростка с учетом наличия ростковых зон и ядер окостенения у детей.
В сомнительных случаях для диагностики можно использовать компьютерную томографию или ультразвук.
Лечение. При переломах без смещения отломков конечность фиксируют задней гипсовой шиной от плечевого сустава до головок пястных костей при согнутом до 90 ° предплечье и среднем положении между супинацией и пронацией. Срок иммобилизации 10-14 дней— у детей и 3-4 недели —у взрослых.
При смещении мыщелка плечевой кости репозицию у детей проводят под наркозом, у взрослых — под местной анестезией 1% раствором новокаина. Вправление заключается в создании диастаза в локте, чтобы смещен осколок можно было поставить на место. Для этого помощник проводит тракцию предплечья по оси конечности с приведением его при переломах латерального мыщелка и некоторым отводом при переломе медиального. Хирург, фиксируя отросток, одновременно пальцами смещает его вниз и придавливает к ложу. В случаях, когда во время вправление отросток имеет тенденцию к повторному смещению, что ощущается под пальцами, целесообразно его зафиксировать спицами Киршнера, проведенными через кожу в двух плоскостях, или с помощью двух встречных спиц с опорными шариками в дуге.
Конечность фиксируют задней гипсовой шиной сроком на 2-3 недели у детей и 4-5 недель — у взрослых.
Оперативное лечение проводят при разворачивании мыщелка вокруг своей оси, когда вправление его невозможно закрытым способом, а также при неудачах во время вправление. Под наркозом у детей и местной анестезией у взрослых через небольшой (5-6 см) разрез в проекции мыщелка адаптируют плоскости перелома; отросток у детей фиксируют спицами Киршнера, проведенными через кожу и которые удаляют через 10-14 дней, а у взрослых — винтом или костным гвоздем, чтобы не делать повторной операции — удаление инородного тела. После операции конечность фиксируют гипсовой шиной на такой же срок.
Сняв гипсовую шину при переломах мыщелков, проводят разработку движений в локтевом суставе, массаж мышц конечности и физиотерапевтическое лечение. Срок нетрудоспособности 2-2,5 мес.
Лечение
Лечение привычного выскакивания головки плечевой кости является комплексным. Оно может включать консервативную терапию, хирургическое вмешательство с последующими реабилитационными мероприятиями. Объем и характер лечебных мероприятий определяет лечащий врач на основании результатов клинического обследования и методик объективной диагностики.
Консервативная терапия
 Лечение привычного выскакивания плечевого сустава без хирургического вмешательства проводится в качестве монотерапии или во время проведения предоперационной подготовки. Оно включает использование нестероидных противовоспалительных лекарственных средств, ограничение функциональной нагрузки на плечо или его иммобилизацию (обездвиживание), проведение физиотерапевтических процедур (озокерит, грязевые ванны, электрофорез с медикаментами).
Лечение привычного выскакивания плечевого сустава без хирургического вмешательства проводится в качестве монотерапии или во время проведения предоперационной подготовки. Оно включает использование нестероидных противовоспалительных лекарственных средств, ограничение функциональной нагрузки на плечо или его иммобилизацию (обездвиживание), проведение физиотерапевтических процедур (озокерит, грязевые ванны, электрофорез с медикаментами).
Альтернативным вариантом консервативного укрепления структур плеча является внутрисуставное введение тромбоцитарной массы, содержащей в себе биологически активные соединения «факторы роста».
Хирургическое лечение
Хирургическое вмешательство выполняется при выраженном повреждении структур, отвечающих за стабильность плечевого сустава. Операция может проводиться открытым доступом (выполняется широкое рассечение тканей для доступа к внутренним структурам) или при помощи артроскопии.
На сегодняшний день артроскопия является методикой выбора, так как при ее выполнении меньше травмируются ткани. При невозможности выполнения пластики связок, капсулы, сухожилий или мышц выполняется имплантация. Такая операция часто проводится открытым доступом.
Специальность:
Хирурги:
АкушерГинекологКардиохирургЛОР (оториноларинголог)МикрохирургМаммологНейрохирургОнкохирургОнкогинекологОртопедОфтальмологПластический хирургПроктологРентген – хирургСосудистый хирургТравматологТоракальный хирургУрологХирургЧелюстно – лицевой хирургЭндокринный хирург
Терапевты:
АллергологВенерологГастроэнтерологГепатологГематологГенетикДерматологИммунологИнфекционистКардиологКосметологМорфологНаркологНеврологНефрологОнкологПульмонологПсихиатрРадиологРевматологТерапевтФтизиатрХимиотерапевтЭндокринолог
Педиатры:
Детский аллергологДетский гематологДетский дерматологДетский иммунологДетский неврологДетский онкологДетский ортопедДетский стоматологДетский травматологДетский хирургПедиатр
Стоматологи:
Диагностические манипуляцииПротезированиеСтоматолог ортопедСтоматолог терапевтСтоматолог хирургЭстетическая стоматология
Диагностика и лечение:
КТЛабораторная диагностикаМРТ РентгенУЗИФункциональная диагностика-ЭКГ-ЭЭГЭндоскопия–Бронхоскопия–Колоноскопия–Гастроскопия (ФГДС)Другие услуги
Периартрит: причины, симптомы, профилактика и лечение
Периартрит – часто встречающаяся болезнь опорно-двигательного аппарата, затрагивающая ткани, расположенные вокруг суставов. Её следует отличать от артрита, который поражает сами суставы. Периартрит способен существенно ограничить физическую активность и работоспособность человека, а значит, снизить качество жизни.
Узнав о причинах, симптомах, профилактике этого недуга, Вы сможете предупредить его развитие или распознать на ранней стадии и принять необходимые меры. Лечение периартрита необходимо, так он может принять хроническую форму и лишить человека полноценной подвижности. Несмотря на обилие народных средств борьбы с этим заболеванием, эффективная терапия возможна только при обращении к врачу – обычно к хирургу. Травматолог, невропатолог, ортопед, ревматолог, физио- и мануальный терапевт – все эти специалисты тоже могут быть причастны к лечению околосуставных тканей.
Терапия плечевого артроза 1 степени
Лечение и профилактика деформирующего артроза плечевого сустава 1 степени – это наиболее легкий вариант терапевтической деятельности. В схему медикаментозного лечения включают препараты обезболивающего, противовоспалительного действия, восстанавливающие потерянные двигательные функции сустава.
Важно соблюдение жесткой диеты, ограничивающей употребление жирной, соленой, копченой, маринованной пищи, как и физиопроцедуры для восстановления двигательной активности, гимнастические упражнения и специальный массаж, точечно воздействующий на проблемные места. https://www.youtube.com/embed/4g2TnA1RUaQ
Натуральным строительным материалом для восстановления хрящевой поверхности является коллаген – фибриллярный белок, участвующий в укреплении соединительных тканей (дермы, связочно-сухожильного аппарата, мышц и так далее).
Благодаря этому натуральному компоненту удается поддерживать прочностные характеристики и эластичность костно-суставной структуры.
Некоторые фармацевтические компании, предлагающие препараты с активным содержанием свободных аминокислот гидролизата коллагена, имеют сомнительную репутацию, так как их состав содержит частично переработанные экстракты суставных тканей представителей морской фауны.
Такие фармакологические средства лечения не содержат необходимого для полноценного жизнеобеспечения суставов количества аминокислот L-глютамина, так как при термической переработке в промышленных масштабах они полностью утрачивают свои целебные свойства.
Надежнее и полезнее для суставов будут свежие морепродукты, в которых коллаген содержится в натуральном виде:
- креветка;
- морской краб;
- омар;
- морской лук, капуста;
- треска, камбала, минтай.
«Врачи скрывают правду!»
Даже «запущенный» АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим…
Обеспечить организм природным компонентом можно не только морепродуктами. Внимания заслуживают такие продукты:
- говядина, в которой коллагена содержится 2,6 г на 100 г продукта;
- индейка – 2,4 г/100 г;
- свинина – 2,1 г/100 г;
- курица – 0,7 г/100 г.
Снять воспаление, на некоторое время уменьшить болезненность сочленений помогут анальгетики: для наружного применения — в виде мазей и гелей, а для внутреннего – инъекционные растворы.
В домашних условиях очень эффективны специальные упражнения с отягощением, например, заполненной водой пластиковой бутылкой:
- сидя на стуле с ровной спиной и держа в руках отягощающий предмет (1,5-2 кг), необходимо производить амплитудные движения вперед/назад, стараясь не сгибать руку в локте. Достаточно 10-12 ежедневных гимнастических повторов;
- опираясь коленом на стул, изгибаем слегка спину. С отягощающим предметом в руках начинаем расслабленные маятниковые движения прямой рукой вправо/влево. Упражнение выполняется по 5-10 раз в одну и другую стороны;
- лежа на полу, необходимо расположить бутылку выше лопаток. Плавными медленными движениями начинать раскатывать ее, двигая плечами вверх-вниз.
Домашние упражнения рекомендуется выполнять не спеша, но только при полном отсутствии обострения артроза.
Наравне с традиционным лечением по согласованию с лечащим врачом можно проводить домашнюю терапию при помощи народных средств лечения:
- компресс из березовых листьев (50 г) и разбавленного спирта (100 мл) окажет противовоспалительное, согревающее действие для ноющего плеча;
- ванны из морской соли улучшат обмен веществ, активизируют мышечное кровообращение, снимают на некоторое время симптоматическое воспаление плечевого сустава. На 100 л воды комфортной температуры необходимо 3-3,5 кг соли;
- согревающий эффект больным суставам плеча окажет камфорное масло, которое наносится на пораженную область, сверху покрывается пищевой пленкой и теплой тканью. Лечебная процедура выполняется перед сном.
После каждого курса лечения (7-10 дней) обязательно обращение к врачу.
Виды
В зависимости от преимущественной локализации сдавливания субакромиальной мышцы выделяют 2 основных вида импинджмент синдрома:
- Внутренний импинджмент синдром плечевого сустава. Сдавливание мышцы происходит между клювовидным отростком и головкой плечевой кости, а также между надостной и подлопаточной мышцами. Это приводит к развитию нестабильности плечевого сустава, а также к патологическим изменениям манжеты. Такой вид заболевания встречается относительно редко.
- Наружный субакромиальный импинджмент синдром. Является результатом патологических изменений, приводящих к уменьшению промежутка между акромио-ключичным сочленением, клювовидным отростком и клювовидно-акромиальной связкой. Такая форма патологии встречается наиболее часто.
При развитии патологического процесса на фоне изначального изменения анатомического соотношения структур плеча имеет место первичное заболевание. Если сдавливание мышцы ротатора произошло на фоне перенесенной травмы или патологического процесса, то диагностируется вторичный субакромиальный синдром.
Лечение и профилактика
Для правильной постановки диагноза и дальнейшего лечения важно точно определить причину заболевания. Так, при патологии, обусловленной проблемами с позвоночником, может потребоваться лечение межпозвоночной грыжи, остеохондроза или спондилёза (в том числе – оперативное)
Если причина в заболеваниях внутренних органов, лечить сопутствующий периартрит бесполезно, не устранив главный провоцирующий его фактор.
Лечение при плечелопаточном периартрите носит симптоматический характер и ставит своей целью, прежде всего, снятие болевого синдрома и предупреждение контрактуры мышц. Только при очень тяжелых запущенных случаях применяется оперативный метод. При всех остальных лечение включает следующие процедуры:
- массаж;
- физиотерапия;
- иглорефлексотерапия;
- гирудотерапия;
- радоновые ванны;
- мануальная терапия позвоночника;
- лечебная физкультура.
Кроме того, при тяжелом течении острой и хронической форм заболевания применяют новокаиновые блокады, нестероидные противовоспалительные препараты, мази для местного использования, ангио- и хондропротекторы. Пациенту также рекомендуется использовать гипсовую лонгету и поддерживающую повязку для больной руки.
Профилактика предполагает исключение причин возникновения заболевания – своевременное лечение проблем с позвоночником, предупреждение травм, исключение сверхнагрузок и постоянного травмирующего воздействия в области плеча, переохлаждения.

Центр Бубновского на ул. Дм. Ульянова (метро Академическая)
117447, г. Москва, ул. Дм. Ульянова, д.31 (метро Академическая, Площадь Гагарина, Ленинский проспект) Лицензия № ЛО-77-01-009284 +7 (495) 114-55-65+7 (495) 114-55-64 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию 
Центр на Ходынке (метро ЦСКА)
125252, г. Москва, проезд Березовой рощи, д.12 (Метро ЦСКА (7 минут) Полежаевская, Динамо, Аэропорт, Сокол, Зорге, Хорошевская)Лицензия № ЛО-77-01-017813 +7 (499) 762-72-72 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр Ходынке
125252, г. Москва, проезд Березовой рощи, д.12 +7 (499) 762-72-72 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
Центр на ул. Дм. Ульянова
117447, г. Москва, ул. Дм. Ульянова, д.31 +7 (495) 114-55-65 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
Причины
Причины адгезивного капсулита пока не установлены. Исследователи считают, что заболевание провоцируется трофическими расстройствами, обусловленными нарушениями нервной регуляции. Специалисты предполагают, что болезнь этиологически связана с патологиями, возникающими на фоне рефлекторной дистрофии тканей, в частности — синдромом Зудека, который нередко развивается одновременно с капсулитом (синдром плечо-кисть).
Адгезивный капсулит может формироваться самостоятельно или провоцироваться другими заболеваниями. В число состояний, чаще всего вызывающих фиброз капсулы, входят:
- сахарный диабет;
- злокачественные новообразования;
- гипертиреоидизм;
- инсульт и инфаркт миокарда;
- состояние после операций на сердце.
Наиболее распространенной причиной вторичного адгезивного процесса является сахарный диабет II типа — заболевание определяется у каждого третьего диабетика. Связь между капсулитом и тендинитами (самой частой патологией, вызывающей боли в плече) не подтверждается данными исследований.