Первичный билиарный цирроз
Содержание:
ПРЕИМУЩЕСТВА ЛЕЧЕНИЯ И ДИАГНОСТИКИ В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Специалисты Гастроцентрапри диагностике и лечении цирроза печени руководствуются принципами доказательной медицины, Стандартами и Рекомендациями Европейской ассоциации по изучению печени (EASL) и Американской ассоциации по изучению заболеваний печени (AASLD)
- Используются современные методы лабораторной диагностики для оценки стадии цирроза печени
- Доступны неинвазивные методы определения степени поражения печени, такие как Фибротест и ФИБРОМАКС, для проведения которых не нужнабиопсия печени
- Наличие специалистов, современного оборудования и собственного патогистологического центрадля проведения тонкоигольной аспрационной пункционной БИОПСИИ ПЕЧЕНИ и исследования образцов тканей печени, полученных при биопсии
- Аппарат экспертного класса УЗИс использованием Shеar Wave эластографиидля оценки степени фиброза
- Используется современная аппаратура для проведения комплекснойэзофагогастродуоденоскопии, что позволяет вовремя установить наличие проявлений портальной гипертензии – варикозного расширения вен пищевода, установить кровотечение из них и предупредить развитие осложнений
- Наличие современной МРТи КТдиагностики помогают комплексно диагностировать степень поражения печенки и определить развитие осложнений на ранних этапах, что позволяет своевременно предупредить прогрессирование цирроза печенки и избежать нежелательного прогрессирования осложнений
Цирроз печени – это хроническое прогрессирующее заболевание, которое характеризуется диффузными поражениями печени с уменьшением количества функционирующих клеток, чрезмерным развитием соединительной ткани, что приводит к перестройке архитектоники печени, ее сосудистой системы и к развитию печеночной недостаточности.
Наиболее распространенные причины цирроза печени – это злоупотребление алкоголем, хронические гепатиты В и С,неалкогольная жировая болезнь печени. Поздняя стадия цирроза – необратима, а жизнь пациента может спасти только трансплантация печени. На ранних стадиях печень способна восстановиться в случае своевременной диагностики и назначения лечения причины цирроза.
Симптомы ПБЦ
На начальных стадиях заболевания (в доклинической стадии, часто при «случайном» выявлении изменений в анализах) при первичном билиарном циррозе человека может ничего не беспокоить.
Но при развитии клинической картины, все проявления ПБЦ можно разделить на три группы:
1. Симптомы, обусловленные собственно первичным билиарным циррозом.
2. Осложнения цирроза печени.
1. Проявления сопутствующих аутоиммунных синдромов
| ПБЦ | Ассоциированные заболевания | Осложнения цирроза печени |
| Повышенная утомляемость | Аутоиммунный тиреодит | Отеки и асцит |
| Кожный зуд | Синдром Шегрена | Кровотечение из варикозно-расширенных вен |
| Метаболические заболевания костей (остеопороз) | Синдром Рейно | Печеночная энцефалопатия |
| Ксантомы | Склеродермия | Гиперспленизм |
| Недостаточность жирорастворимых витаминов | Ревматоидный артрит | Гепатоцеллюлярная карцинома |
| Желтуха | Целиакия | |
| Гиперпигментация | Воспалительные заболевания кишечника | |
|
Инфекция мочевыводящей системы |
Наиболее распространенным симптомом ПБЦ является усталость (повышенная утомляемость), которая возникает у 70% больных. Следует отметить, что значительная усталость может быть причиной нарушения сна или депрессивного состояния.
Часто такие пациенты в первой половине дня чувствуют себя хорошо, но отмечают «упадок сил» уже в послеобеденное время, что требует отдыха или даже сна. Большинство людей с ПБЦ отмечают, что сон не придает им сил.
Заболевание начинается внезапно, чаще всего с зуда кожи на ладонях рук и подошвах ног, не сопровождающегося желтухой. Позже он может распространиться на все тело. Интенсивность кожного зуда может усиливаться ночью и уменьшаться в течение дня. Ночной зуд часто нарушает сон и приводит к усилению усталости. Причина развития зуда на сегодняшний день остается неясной.
Люди, страдающие от первичного билиарного цирроза (особенно при наличии желтухи), могут испытывать боли в спине (часто в грудном или поясничном отделе позвоночника), по ходу ребер. Эта боль может быть обусловлена развитием одного из двух метаболических заболеваний костей — остеопороза (иногда именуемого «истончением» костей) или остеомаляции («размягчение» кости). Причиной развития поражения костей в случае ПБЦ является длительный хронический холестаз.
Примерно у 25% больных ПБЦ на момент постановки диагноза выявляют ксантомы. Появлению ксантом предшествует длительное (более 3 месяцев) повышение уровня холестерина в крови более 11.7 мкмоль/л.
Разновидность ксантом — ксантелазмы — плоские или слегка возвышающиеся мягкие безболезненный образования желтого цвета, обычно располагающиеся вокруг глаз. Но ксантомы могут так же наблюдаться в ладонных складках, под молочными железами, на шее груди или спине. Они исчезают при разрешении (исчезновении) холестаза и нормализации уровня холестерина, а так же при развитии конечной стадии заболевания (печеночной недостаточности) в связи с нарушением синтеза холестерина в поврежденной печени.
Так же при хроническом холестазе ПБЦ (в связи с нарушенным выделением желчи) развивается нарушение всасывания жиров и жирорастворимых витаминов (A, D, Е и К), что может привести к диарее, потере веса и недостатку данных витаминов.
Дефицит витамина А вызывает снижение зрения в темноте. Дефицит витамина Е может проявляться неприятными ощущениями на коже или мышечной слабостью. Дефицит витамина D способствует прогрессированию костных изменений (остеомаляции, остеопороза). Дефицит витамина К приводит к снижению синтеза печенью белков свертывающей системы и, следовательно, к склонности к кровотечениям.
Желтуха, как правило, первый «заметный» признак болезни — пожелтение белков глаз и кожи. Она отражает повышение уровня билирубина в крови. Легкий оттенок желтушности можно обнаружить только при солнечном свете, а не при искусственном освещении.
Как лечить билиарный цирроз?
Режим и диетотерапия при лечении билиарного цирроза строятся по тем же принципам, что и у больных циррозом печени. При выраженном холестазе с резким уменьшением поступления желчи в кишечник количество жира ограничивают до 40-50 г/сут, преимущественно в виде растительного масла.
Назначается витаминотерапия — витамины A, D, Е, К способствуют компенсации эндогенного дефицита, вводятся в основном парентерально.
В комплексе с витамином D применяют кальция глюконат.
Терапия билиарного лечения различается по двум направлениям — симптоматическое и патогенетическое лечение. Кроме того, выбор лечащего врача сосредотачивается между консервативной терапией и хирургическим вмешательством.
Симптоматическое лечение представлено:
- холестирамином — обладает избирательным сродством к желчным кислотам и при приеме внутрь связывает их в виде прочного комплекса в кишечнике и выводится с фекалиями, вследствие приема часто в меру снижается содержание холестерина и билирубина сыворотки крови, желтуха и зуд исчезают или существенно ослабевают; длительное применение холестирамина может способствовать развитию остеопороза;
- билигнин — препарат из активированного угля, тормозит реабсорбцию желчных кислот в кишечнике и оказывает аналогичное холестирамину противозудное действие.
- рифампицин — повышает активность печеночных микросомальных ферментов, способствуя тем самым ускорению сульфоксидации желчных кислот с их последующей элиминацией с мочой, также усиливает метаболизм нежелчнокислотных пруритогенных субстанций; к побочным эффектам относятся токсический гепатит со значительным повышением активности трансаминаз, разрешающийся после отмены препарата, аллергические реакции и лейкопения;
- метронидазол — изменяет метаболизм желчных кислот в кишечнике у больных с холестазом, применяется в виде пульс-терапии.
Патогенетическое лечение проводится иммуносупрессивными, антивоспалительными, антифибротическими препаратами. Применяются:
- глюкокортикостероиды — позволяют улучшить клинические симптомы, то есть временно ослабляет зуд, снимает утомляемость, снижает активность аминотрансфераз, IgG и в то же время не влияют на уровень билирубина сыворотки, вызывают снижение воспалительной реакции, по данным гистологии печени; сохраняется риск развития тяжелого остеопороза, минимизировать который способны бифосфонаты;
- будезонид — ГКС второго поколения с низкой системной активностью, а потому почти не вызывает побочных эффектов;
- метотрексат — демонстрирует эффективность в отношении клинических симптомов, билирубинемии и активности щелочной фосфотазы, вместе с тем отмечаются выраженные побочные эффекты;
- колхицин — обладает выраженным противофиброзным и противовоспалительным действием; минимально токсичен; наиболее эффективное воздействие отмечено при сочетании колхицина с урсодезоксихолевой кислотой или метотрексатом.
- гептрал — инициатором переметилирования, пересульфурирования и полиаминового синтеза (трех важных путей метаболизма в человеческом организме); выступает либо как донор метальной группы, либо как индуктор ферментов; повышает подвижность мембран и увеличивает их поляризацию, что в свою очередь ведет к улучшению функционирования транспортных систем желчных кислот, связанных с мембранами гепатоцитов.
Трансплантация печени является методом выбора для пациентов с прогрессирующим ПБЦ и клинико-лабораторными признаками печеночной декомпенсации. Время направления больного на трансплантацию печени определяют, вычитая 1-2 года из числа лет предполагаемой продолжительности жизни. Вместе с тем должен быть определен удачный момент для оперативного вмешательства, так как у больных с терминальной печеночной недостаточностью хирургия неприемлема. Инвалидизирующая слабость, резистентный кожный зуд, тяжелый остеопороз могут явиться показанием для включения в лист ожидания на более ранних стадиях ПБЦ. Успешная трансплантация может полностью вернуть здоровье на десять лет и более, но иногда возможно возникновение ПБЦ в трансплантированной печени.
Прогноз зависит от стадии болезни. По данным различных авторов, средняя выживаемость больных при бессимптомном течении заболевания составляет 10-20 лет, при наличии клинических проявлений — 7,5-10 лет. Летальный исход связан чаще всего с кровотечением из расширенных варикозных вен, печеночной комой, септицемией.
Диагностика
Постановка такого диагноза — задача не из легких. Врачу-гастроэнтерологу приходится прибегать к множеству методов обследования и отправлять больного к другим узким специалистам.
В первую очередь, назначается перечень лабораторных исследований. К ним относятся развернутый биохимический и клинический анализ крови
Также очень важно тщательно исследовать иммунный статус пациента
Далее обязательно проведение инструментальной и аппаратной диагностики. Для это применяется ультразвуковое исследование, фибросканирование, компьютерная томография. При необходимости проводится биопсия печени.
Врач должен обязательно собрать анамнез и учитывать все жалобы пациента, чтобы дифференцировать билиарный цирроз от других разновидностей.
Лечение первичного билиарного цирроза
В первую очередь назначаются препараты патогенетической терапии: глюкокортикостероидные гормоны, цитостатики, препараты урсодезоксихолевой кислоты. Симптоматическая терапия направлена на уменьшение кожного зуда и коррекцию нарушенного обмена веществ. Широко применяются эфферентные методы, физиотерапия.
И все-таки, всеми признается, что средством выбора в лечении ПБЦ является трансплантация печени, проведенная до формирования у больного печеночной недостаточности. Такие операции приносят эффект примерно в девяноста случаях из ста, что является хорошим прогностическим признаком.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
| 1 | Урсодезоксихолевая кислота (Урсосан, Урсофальк, Урсодекс) — гепатопротектор, оказывает холелитолитическое и желчегонное воздействие. |
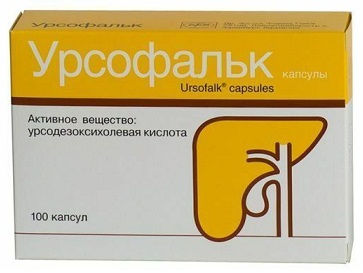

Принимать вовнутрь, запивая обильным количеством воды.
| Заболевание | Суточная доза: количество препарата на один килограмм массы тела | Количество приемов в сутки всей дозы и особенности приема | Курс лечения |
| неалкогольный стеатогепатит | от 13 до 15 мг | 2-3 раза | от 6 месяцев до нескольких лет |
| желчнокаменная болезнь | от 10 до 15 мг (или от двух до пяти капсул в сутки) | 1 раз на ночь | принимать до полного растворения камней и в течение трех месяцев для профилактики заболевания |
| муковисцидоз | от 20 до 30 мг | 2-3 раза | от 6 месяцев до нескольких лет |
| 1. токсические поражения печени 2. алкогольная болезнь печени 3. артезия желчных путей 4. лекарственные поражения печени |
от 10 до 15 мг | 2-3 раза | от 6 месяцев до года (в некоторых случаях: до нескольких лет) |
| профилактика повторного холелитиаза | суммарная суточная доза: 250 мг | 2 раза | несколько месяцев |
| первичный склерозирующий холангит | от 12 до 15 мг | 2-3 раза | от 6 месяцев до нескольких лет |
| первичный билиарный цирроз | от 10 до 15 мг | 2-3 раза | от 6 месяцев до нескольких лет |
| диффузные заболевания печени | от 10 до 15 (или от двух до пяти капсул в сутки) | 2-3 раза (принимать во время еды) | от нескольких месяцев до нескольких лет |
| 1. рефлюкс-эзофагит 2. биллиарный рефлюкс-гастрит |
суммарная суточная доза: 250 мг (или одна капсула) | 1 раз на ночь | от двух недель до 6 месяцев (в некоторых случаях: до двух лет) |
Для детей от 2-х лет: назначается лекарственый препарат с дозировкой от 10 до 20 мг на один килограмм массы тела в сутки.
| 2 | Метотрексат (противоопухолевое средство, иммунодепрессант). |
Принимать вовнутрь единожды в неделю для лечения первичного билиарного цирроза печени. Дозировка — 15 мг.
| 3 | Холестирамин (Квестран, Колестирамин, Дивистирамин) — гиполипидемическое, противозудное средство). |
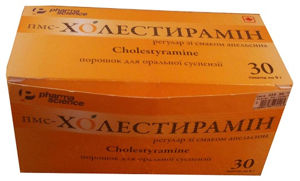
Принимать вовнутрь дважды в день. Одна доза: 4 г (или чайная ложка). Максимальная суточная доза — 16 г (принимать в 4 приема). При необходимости per os (приема других лекарственных препаратов через рот) соблюдать интервал в 4-6 часов между приемами холестирамина.
Причины, вызывающие цирроз печени
Основные причины цирроза печени вызваны воздействием вирусных агентов. Это могут быть возбудители гепатита В или С. Наиболее распространенным способом заражения является контакт с кровью инфицированного человека во время проведения медицинских манипуляций многоразовыми необработанными инструментами или косметических процедур. Нельзя исключать и заражение при употреблении наркотических средств.
Также причины цирроза печени связаны с систематическим употреблением алкогольных напитков. Заболевание чаще развивается на фоне злоупотребления суррогатов алкоголя, вызывающих выраженное токсическое воздействие на организм.
Реже перерождение клеток печени вызвано такими факторами:
- заболевания аутоиммунного характера, которые приводят к гепатиту;
- патологии желчевыводящих путей, приводящих к вторичному биллиарному циррозу;
- механическая закупорка внутрипеченочных и внепеченочных желчных путей из-за желчного камня — цирроз формируется при нарушенном оттоке желчи на протяжении нескольких месяцев;
- первичный склерозирующий холангит — первопричиной данного редко встречающегося заболевания выступает язвенный колит, он приводит к инфицированию желчных протоков;
- интоксикация химическими веществами, оказывающими гепатотоксичное воздействие — нередко диагностируется цирроз печени, причины которого вызваны контактом с ртутью, хлороформом или свинцом;
- интоксикация ядами растительного происхождения, среди которых грибы или продукты из перезимовавших зерновых культур;
- генетические нарушения в обмене веществ с гепатолентикулярной дегенерацией, болезнь Вильсона—Коновалова, гепатоцеребральная дистрофия, галактоземия или гемохроматоз;
- длительный венозный застой на фоне хронического сердечно-сосудистого заболевания, например, констриктивного перикардита, венооклюзионной болезни или сердечной недостаточности.
Диагностика первичного билиарного цирроза
• Лабораторные тесты (повышение в 3-4 раза показателей щелочной фосфатазы и гамма-глутамилтранспептидазы, увеличение концентрации иммуноглобулина М, появление в крови антимитохондриальных антител); • Визуализирующие методы обследования (УЗИ органов брюшной полости, компьютерная томография, МРТ); • Биопсия печени. • Эндоскопическая ретроградная холангиопанкреатография (ЭРХП). Через эндоскоп (гибкий волоконно-оптический медицинский инструмент) в желчные протоки вводят рентгеноконтрастное вещество, затем делают рентгенографию. Если проходимость желчных протоков не нарушена, это означает, что причина заболевания кроется в повреждении печени.
Симптомы первичного билиарного цирроза
У половины пациентов заболевание достаточно долго протекает бессимптомно. Характерные проявления:• повышенная утомляемость, повышенная сонливость, особенно в дневное время;• застой желчи (приводит к нарушению процесса всасывания жиров, поливитаминной недостаточности, остеопорозу),• кожный зуд почти всегда предшествует (на 6-18 месяцев) появлению желтухи . Иногда зуд и желтуха возникают одновременно. • сухость глаз;• чувство дискомфорта в правом подреберье.На поздних стадиях заболевания обнаруживаются признаки выраженных нарушений функции печени: • асцит (увеличение в объёме живота за счёт скопления в нём жидкости) и отёки ног; • «сосудистые звездочки» – на коже появляются участки просвечивающихся сосудов в виде звезд или лапок паука, которые бледнеют при нажатии и вновь наполняются кровью после окончания давления;• ксантелазмы (жёлтые, слегка возвышающиеся бляшки вокруг век);• гиперпигементация кожи;• желтуха (кожа приобретает жёлтый цвет); • утолщение концевых фаланг пальцев и изменения костей, нервов и почек;• кал бывает обесцвеченным и жирным, имеет сильный запах. Позже могут развиваться все симптомы и осложнения цирроза.
Лечение первичного билиарного цирроза
Лечебные мероприятия при первичном билиарном циррозе направлены на уменьшение интенсивности проявлений заболевания; предотвращение или замедление прогрессирования болезни; профилактику осложнений. Изменение образа жизни: — Отказ от употребления алкоголя, приёма некоторых лекарственных препаратов, токсичных для печени, максимальное ограничение применения лекарственных трав и БАДов к пище. — Соблюдение определённого уровня физической активности (регулярные физические нагрузки (ходьба, плавание) на начальной стадии заболевания и специальные комплексы физических упражнений под контролем инструктора при более тяжёлом течении болезни). — Необходимо проводить активное лечение сопутствующих инфекций; показано профилактическое назначение антибиотиков при проведении любых инструментальных манипуляций (лечение у стоматолога, лапароскопия, катетеризация). При малейших признаках ухудшения состояния рекомендован постельный режим и стационарное лечение. — Запрещается проведение нагрузочных исследований, бальнеологических и физиотерапевтических процедур, инсоляций (загорать на открытом воздухе или в солярии).
ДиетаИсключить: • употребление спиртных напитков;• жирные, жаренные, приправленные блюда, копчёности, все виды колбас и консервов;• грибы, чеснок, помидоры, томатный сок, шоколад.При появлении асцита (скопления жидкости в брюшной полости) рекомендуется исключить из рациона поваренную соль.Разрешаются к употреблению: овощные супы, каши, нежирные виды мяса в отварном виде, нежирные молочные продукты (творог, сметана), сухари, зелёные яблоки и др.Питание осуществляется 5-6 раз в сутки небольшими порциями.
Медикаментозное лечение:• препараты, подавляющие иммунитет — угнетают иммунные реакции и предотвращают прогрессирование заболевания; • кортикостероидные гормоны применяются в качестве противовоспалительной терапии;• урсодеоксихолиевая кислота. На поздних стадиях болезни мероприятия направлены на предупреждение кровотечений из варикозно расширенных вен пищевода, желудка, кишечника. С этой целью всем пациентам с циррозом печени проводится эзофагогастродуоденоскопия. По её результатам оценивается риск развития кровотечения:- если риск высокий, то пациенту необходимо назначить терапию бета-адреноблокаторами. При непереносимости этих препаратов проводится склерозирование или лигирование варикозных вен. В дальнейшем повторные обследования проводятся каждые 6 месяцев;- если размеры варикозных вен небольшие, то повторное обследование проводится через 2-3 года для оценки динамики прогрессирования патологического процесса; — если варикозные вены не обнаружены, то повторное обследование проводится через 3-5 лет.
Признаки и проявления цирроза печени
Патология может нести опасность для жизни пациента, как как признаки цирроза печени зачастую проявляются уже на стадии необратимых изменений. лишь у некоторых больных присутствуют ранние симптомы недуга. Цирроз печени, признаки которого не выражаются клинически, протекает у 20-30% пациентов.
К неспецифическим симптомам заболевания относят:
- метеоризм;
- сниженная работоспособность;
- слабость;
- быстрая утомляемость;
- непереносимость физической нагрузки.
По мере прогрессирования болезни у пациента появляются такие признаки цирроза печени, как развитие тупой периодической боли в области правого подреберья. Ее возникновение может быть обусловлено употреблением алкогольных напитков, нарушениями в диете. При этом облегчения самочувствия на фоне использования спазмолитиков не наблюдается. Также у пациента может присутствовать быстрое насыщение при употреблении небольшого количества пищи, кожный зуд, повышения температуры тела, носовые кровотечения.
Проявления цирроза печени на фоне значительной потери функциональной активности клеток будут следующими:
- развитие желтухи;
- портальная гипертензия;
- варикозное расширение вен в области геморроидального сплетения, а также передней брюшной стенки;
- увеличение количества свободной жидкости в брюшной полости (асцит).
Необходимо выделить и характерные проявления цирроза печени:
- утолщение дистальных фаланг пальцев;
- изменение оттенка ногтевой пластины с ее помутнением;
- покраснение ладонной поверхности кисти реже — стоп;
- расширение капилляров в области лица или тела;
- увеличение размеров молочных желез у лиц мужского пола с одновременным уменьшением яичек.
Лечение
Образ жизни и вспомогательные средства
- Исключить употребление спиртных напитков;
- ограничить прием токсичных для печени лекарственных препаратов;
- использовать диету с ограничением соли, включающую большое количество молочных продуктов, продуктов растительного и животного происхождения, содержащих жирорастворимые витамины A, D, E, K (рыбий жир, печень, орехи, сливочное масло, желток);
- двигаться, делать упражнения — это полезно для предотвращения возможного в этом случае остеопороза.
Лекарства
Эффективной лекарственной терапии для излечения от ПБХ нет. Но есть препараты, способные облегчить симптомы и замедлить развитие заболевания.
- Урсодезоксихолевая кислота (УДХК) — препарат желчной кислоты, назначается всем больным пожизненно. Улучшает отток желчи и замедляет развитие цирроза печени.
- Обетихолевая кислота — препарат применяется как в комбинации с УДХК, так и самостоятельно, при непереносимости УДХК.
- Для облегчения зуда — антигистаминные препараты и препараты, связывающие желчные кислоты (холестирамин).
- Для контроля уровня холестерина назначают статины.
- Для восполнения дефицита витаминов A, D, E, K назначают заместительные препараты.
- Поскольку ПБХ аутоиммунное заболевание, назначают препараты, подавляющие иммунный ответ: иммунодепресанты и цитостатики.
Восстановление и улучшение качества жизни
Лечение облегчает симптомы ПБХ, улучшает качество жизни. Трансплантация печени возможна только при отказе от алкоголя и курения. Без трансплантации заболевание будет прогрессировать.