Первичный склерозирующий холангит
Содержание:
Введение
Fleischner Society (FS) — это международное научное сообщество экспертов радиологов, занимающихся заболеваниями грудной клетки. Одна из основных задач этой организации — публиковать согласованные позиции (Fleischner Position Papers) по сложным или новым вопросам, в том числе в области заболеваний легких. О высоком рейтинге этих документов свидетельствует тот факт, что они публикуются в лучших журналах в области пульмонологии, а представленные в них концепции отражены в рекомендациях, разработанных наиболее важными сообществами пульмонологов в мире, такими как American Thoracic Society (ATS) или European Respiratory Society (ERS). В середине 2020 года журнал «The Lancet Respiratory Medicine», имеющий наивысший импакт-фактор в пульмонологии, опубликовал позицию FS по интерстициальным изменениям легких, случайно обнаруженным при компьютерной томографии (КТ)1, ключевые концепции которой будут представлены и прокомментированы в этой статье.
Все более частое выполнение КТ выявляет изменения, которые могут соответствовать интерстициальной болезни легких (ИБЛ) у людей без симптомов заболевания легких и без результатов других исследований, указывающих на ИБЛ. Такая ситуация типична, например, у людей, которым делали КТ в рамках скрининговой программы в направлении рака легких или по другим показаниям, и даже во время КТ брюшной полости (когда обнаруживаются изменения нижних отделов легких). Многие исследования, опубликованные в последние годы, описывают интерстициальные легочные аномалии (ИЛА), часто интерпретируемые как доклинические изменения, предшествующие развитию ИБЛ. Например, в когорте Framingham Heart Study 7 % исследуемых имели ИЛА, а этот процент был значительно выше у пациентов с мутацией, предрасполагающей к развитию идиопатического фиброза легких (ИФЛ).2 В другом исследовании ИЛА были связаны с более высокой частотой респираторных симптомов и худшими результатами функциональных исследований легких.3 В большом проспективном исследовании с участием 4 когорт пациентов ИЛА были обнаружены у 7–9 % исследуемых, прошедших КТ, а наличие ИЛА было связано со значительно большим риск смерти от любой причины4. Обнаружение ИЛА имеет значение, поскольку при дальнейшем наблюдении эти изменения прогрессируют примерно в 20 % случаев в течение 2 лет и примерно в 40 % случаев в течение 5 лет.1 В связи с более частым описанием изменений по типу ИЛА было необходимо разработать диагностические критерии для ИЛА и рекомендации для клиницистов по ведению пациентов с такими изменениями.
Позиция FS относительно ИЛА включает информацию о:
1) определении и терминологии ИЛА
2) стандартизации радиологических протоколов, используемых у пациентов с ИЛА
3) корреляции ИЛА с результатами гистопатологических исследований
4) факторах риска возникновения ИЛА
5) риске прогрессирования ИЛА, влиянии диагностирования ИЛА на риск смерти и риск осложнений химио- и лучевой терапии у пациентов с раком легких
6) дальнейшем ведении пациента с диагностированными ИЛА
7) значении автоматических количественных измерений плотности легочной ткани на КТ
8) направлении дальнейших научных исследований.
В этой статье я сосредоточусь только на пунктах 1 и 6, которые важны для врачей, занимающихся диагностикой и лечением пациентов с обнаруженными ИЛА при КТ. Если вас интересуют другие вопросы (особенно, если вы радиолог и исследователь), вы можете обратиться к первоисточнику.
Вариантные (атипичные) формы АИГ
Перекрестные синдромы между различными аутоиммунными заболеваниями печени (АИГ, ПБЦП, ПСХ) содновременным выявлением клинических, биохимических, серологических и гистологических признаков, свойственных этим заболеваниям, встречаются часто (в 18 %), трудны для диагностики в связи с отсутствием четких разграничений и нуждаются в изменении стратегии лечения. Известно,что у 5–8 % больных с диагнозом АИГ имеются признаки ПБЦП – повышение уровня билирубина и ЩФ, гистологические изменения в ткани печени. В то же время у 9–19 % больных ПБЦП имеются признаки АИГ. Диагноз АИГ, как уже говорилось, базируется на выявлении вероятного или типичного заболевания согласно балльной системе оценки признаков, претерпевшей за последние 2 десятилетия ряд изменений и включившей критерии, исключающие другие заболевания печени (табл. 1 и 2). Для диагностики вариантных форм аутоиммунного гепатита предложены определенные диагностические признаки, чувствительность и специфичность которых пока не оценены . О синдроме перекреста АИГ–ПБЦП свидетельствуют два из трех признаков АИГ и два из трех признаков ПБЦП.
Диагноз АИГ основывается на следующих признаках:• повышение АЛТ ≥ 5-кратного уровня верхней границы нормы;• повышение IgG ≥ 2-кратного уровняверхней границы нормы или выявление АГМ;• умеренная или высокая степень перипортальных или перисептальных лимфогистиоцитарных ступенчатых некрозов.
Для диагноза ПБЦП необходимыдва из трех признаков:• повышение содержания ЩФ ≥2-кратного уровня верхней границынормы или повышение активностиГГТП ≥ 5-кратного значения верхней границы нормы;• выявление АМА;• морфологические признаки поражения желчных протоков в виде хронического деструктивного негнойногохолангита.
Перекрестный синдром АИГ–ПБЦП может наблюдаться в двух вариантах. Первый вариант характеризуется преобладанием гистологических признаков АИГ и биохимических, а такжесерологических показателей, свойственных ПБЦП: обнаружение М2АМА, холестаза; повышение IgM приочень умеренном увеличении уровняγ-глобулинов и IgG; низкий титр АНАи/или АГМ у 31 и 9 % больных соответственно; наличие ассоциации с HLA –B8, DR3 или DR4. Второй вариант перекрестного синдрома АИГ–ПБЦПимеет гистологические признаки,типичные для ПБЦП: инфильтрациюпортальных полей, деструкцию и пролиферацию желчных протоков с уменьшением их числа и появлением гранулем в ткани печени, тесно связанных с желчными протоками. В то же времяпри морфологическом исследованииможно выявить и признаки АИГ –ступенчатые и мостовидные некрозы. АМА не выявляются, в сывороткекрови обнаруживают АНА и АГМ в 71и 37 % случаев соответственно.
Вариантная форма АИГ–ПСХ частовстречается у детей, подростков и лицмолодого возраста. У 6 % больных АИГвыявляют признаки ПСХ, а у 2–8 %больных ПСХ имеются признаки АИГ.Как правило, в этой группе больныхвстречаются воспалительные заболевания кишечника: язвенный колит у 35–60 % больных и крайне редко –болезнь Крона; нередко эту группу отличают нормальные показателиЩФ. Внепеченочные аутоиммунныепроявления обнаруживают при вариантной форме АИГ–ПСХ с такой жечастотой, что и при ПСХ.
Для диагноза вариантной формы АИГ–ПСХ также используют определенный набор критериев:• изменения желчных протоков, типичные для ПСХ, выявляемые при ЭРПХГ или МРТ-холангиографии;• признаки АИГ по шкале диагностки ≥ 15 баллов;• выявление АНА или АГМ в титре ≥1 : 40;• обнаружение ступенчатых некрозов,лимфоцитарных розеток, умеренного или выраженного перипортального или перисептального воспаления.Для дифференциального диагнозаАИГ с синдромом холестаза и вариантной формы АИГ–ПСХ определенноезначение имеют степень повышенияЩФ сыворотки крови и соотношениеЩФ и АСТ. В случае АИГ с синдромомхолестаза соотношение ЩФ/АСТ непревышает 1,5. При показателе выше1,5 более вероятен диагноз ПСХ.
Лечение
Образ жизни и вспомогательные средства
- Исключить употребление спиртных напитков;
- ограничить прием токсичных для печени лекарственных препаратов;
- использовать диету с ограничением соли, включающую большое количество молочных продуктов, продуктов растительного и животного происхождения, содержащих жирорастворимые витамины A, D, E, K (рыбий жир, печень, орехи, сливочное масло, желток);
- двигаться, делать упражнения — это полезно для предотвращения возможного в этом случае остеопороза.
Лекарства
Эффективной лекарственной терапии для излечения от ПСХ нет. Но есть препараты, способные облегчить симптомы и замедлить развитие заболевания.
- Урсодезоксихолевая кислота (УДХК) — препарат желчной кислоты, назначается всем больным пожизненно.
- Обетихолевая кислота — препарат применяется как в комбинации с УДХК, так и самостоятельно, при непереносимости УДХК.
- Для облегчения зуда — антигистаминные препараты и препараты, связывающие желчные кислоты (холестирамин).
- Для контроля уровня холестерина назначают статины.
- При дефиците витаминов A, D, E, K назначают заместительные препараты.
- Антибактериальные препараты при инфекции желчевыводящих путей.
- Иммунодепрессанты и цитостатические препараты. ПСХ — аутоиммунное заболевание, поэтому требуются препараты, подавляющие иммунный ответ.
Хирургические операции
-
Эндоскопическая операция по расширению (дилатации) крупных внепеченочных желчных протоков. Нужно иметь в виду, что она может давать неоднозначные результаты. В некоторых случаях заболевание рецидивирует с последующим повторным сужением протоков.
-
В некоторых случаях проводят операцию билиарной реконструкции. Она позволяет облегчить симптомы, но не влияет на прогрессирование заболевания.
-
Трансплантация печени показана при конечной стадии ПСХ или развитии осложнений. Это единственный метод лечения, который дает шанс на излечение.
Восстановление и улучшение качества жизни
Лечение облегчает симптомы ПБХ, это улучшает качество жизни. Трансплантация печени возможна только при отказе от алкоголя и курения. Без трансплантации заболевание будет прогрессировать.
Стентирование желчных протоков
В некоторых случаях при холедохолитиазе показано стентирование желчных протоков. Эта малоинвазивная процедура проводится во время ЭРХПГ. В желчный проток устанавливают стент — короткую трубочку с сетчатой стенкой из металла. В просвете протока стент раскрывается и расширяет его, обеспечивая свободный отток желчи, отхождение камней.
В клинике Медицина 24/7 доступны наиболее современные методы лечения. Все виды вмешательств выполняют опытные врачи. Запишитесь на консультацию к нашему специалисту, и он порекомендует лечение, оптимальное в вашем случае. Если помощь нужна немедленно — свяжитесь с нами в любое время суток, мы работаем в режиме 24/7.
Материал подготовлен врачом-онкологом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Другие публикации авторов этой статьи
П.О. Богомолов, А.О. Буеверов, О.В. Уварова, М.В. Мациевич
Ключевые слова:
Гипераммониемия
Цель обзора — представить сравнительную характеристику разных производных 5-аминосалициловой кислоты.
В.Г. Румянцев, А.О. Буеверов, П.О. Богомолов
Ключевые слова:
Воспалительные заболевания кишечника, Язвенный колит, Аминосалицилаты, Сульфасалазин
Хотя стеатоз печени обнаруживается у 90% злоупотребляющих лиц, стеатогепатит развивается у относительно небольшой их части, а цирроз формируется лишь у 10–20%. Стеатоз протекает, как правило, бессимптомно и полностью регрессирует в условиях абстиненции. Естественное течение алкогольной болезни печени (АБП) определяется в первую очередь паттерном употребления спиртных напитков. Нередко в качестве непосредственной причины смерти выступает не декомпенсация цирроза и не гепатоцеллюлярная карцинома, а алкогольный гепатит, «наслоившийся» на хроническую патологию печени и ведущий к острой печеночной недостаточности на фоне хронической (acute-on-chronic liver failure). Тяжелый алкогольный гепатит характеризуется высокой летальностью, достигающей 30–50% в течение трех месяцев. У выживших больных наблюдается ускоренное формирование фиброза с нередким формированием цирроза в течение 1–2 лет. Возможности терапии АБП ограничены. При гепатите тяжелого течения, наряду с коррекцией трофологического статуса, назначаются преднизолон и пентоксифиллин. Для лечения хронических форм АБП в настоящее время применяются средства для лечения алкогольной зависимости. Эффективность препаратов метаболического (гепатопротективного) действия ставится под сомнение, хотя в отдельных исследованиях получены обнадеживающие результаты.
А.О. Буеверов, П.О. Богомолов
Ключевые слова:
Алкогольная болезнь печени, Лечение, Естественное течение, Прогноз
Лечение холангита
Врач назначает пациенту либо консервативное, либо хирургическое лечение. Если желчевыводящие протоки полностью заблокированы, то явно понадобится оперативное вмешательство, если же нет — то еще допустимо применение в отношении больного медикаментозного курса. Он предусматривает прием:
- антибиотиков для ликвидации инфекционного очага
- спазмолитиков и анальгетиков для устранения болевого синдрома
- антигельминтных препаратов при проникновении в протоки паразитарной инфекции
- гепатопротекторов — для нормализации обменных процессов желчных кислот
- инфузии (внутривенные вливания) глюкозо-солевых растворов при проявленной интоксикации
Хирургическое вмешательство представляет собой:
- наружное чреспеченочное дренирование желчных протоков (установление дренажа в просвете желчных протоков для выведения патологических жидкостных скоплений)
- эндоскопическое бужирование опухолевой стриктуры внепеченочных желчных протоков — расширение суженных желчных протоков с помощью специальных бужей (инструментов для расширения каналов), введенных через дуоденоскоп (снабженный видеокамерой оптический прибор). Это помогает восстановить нарушение оттока желчи в 12-перстную кишку.
Послеоперационный период длится в среднем от двух суток до недели. А процесс восстановления организма занимает около полугода и предусматривает самостоятельную регуляцию уровня физической нагрузки на организм, максимальное ее снижение, и соблюдение режима диеты.
Вопрос — ответ
Прооперированным пациентам рекомендуют диету №5 по Певзнеру, направленную на снижение потребления калорий за счет сокращения жиров (до 100 грамм в сутки) и белков в ежедневном рационе. Есть следует отварную, теплую, желательно несоленую пищу — 5-6 раз в день мелкими порциями.
Разрешены:
- полувязкие каши
- овощи, зелень, квашеная некислая капуста
- отварные яйца
- сливочное или растительное масло — не более 50 г в день
- куриное мясо, нежирная рыба в запеченном виде, отварная или на пару
- овощные супы
- если хлеб — то ржаной, несдобное тесто в минимальным количествах
- обезжиренный творог
- если соки — то некислые, компот, некрепкий чай
- мед, варенье
Запрещены:
- супы на бульонах
- кислые фрукты и ягоды
- жирное мясо и рыба
- жареная пища
- крепкий кофе, алкоголь, мороженое, кондитерские изделия с шоколадом и кремовым наполнителем
- свежий хлеб
- копчености
- консервация
- маринованные овощи
- алкоголь
Да, бывает. Иногда он может выступать следствием острого холангита, но в основном развивается «на базе» хронического холецистита и панкреатита. У ребенка возможен кожный зуд; появляется субфебрильная температура, слабость; он худеет, часто испытывает изжоги, запоры или поносы, ощущает неприятный привкус во рту. Объемы печени увеличиваются, ее ткани уплотняются, что приводит даже к циррозу. Но своевременное лечение способно остановить разрушительные процессы в пищеварительной системе.
В печени желчь — прозрачно-золотистого цвета. В желчном пузыре вещество становится более насыщенной концентрации, приобретает темный оттенок, так как к нему присоединяется муцин желчных путей и пузыря. Смену цвета ученые объясняют также всасыванием желчью гидрокарбонатов и образованием с ее помощью солей желчных кислот. Желчь нивелирует разрушительное действие фермента желудочного сока пепсина.
Холангит: с воспалением желчных протоков шутить опасно
Если вас «температурит», увы, это не всегда от «горячих чувств». Иногда лихорадка — один из грозных признаков серьезного недуга — холангита. Что представляет собой это заболевание и как ему воспрепятствовать, читайте далее.
Факт. Холерез — процесс образования желчи — происходит непрерывно. А холекинез — процесс поступления желчи в 12-перстную кишку — во время приема пищи.
Различают:
- Острый холангит — его возбудителями выступают разнообразные бактерии, которые проникают из просвета кишечника и желчного пузыря в желчные пути. Иногда попадают в протоки через кровеносное русло и лимфу. Практически при любой клинической картине болезнь формируется на основе застоя желчи.
- Хронический холангит часто развивается после оперативных вмешательств на протоках, на фоне регулярно повторяющихся приступов панкреатита, гастродуоденита (воспаление слизистой оболочки 12-перстной кишки и примыкающей к ней зоны желудка) и холецистита.
- Склерозирующий холангит — вследствие воспалительного процесса или после операций желчные протоки постепенно перекрываются и зачастую возникает болезнь печени — цирроз.
Диагностика заболевания
Опрос и осмотр
Если болезнь длится достаточно долго, то врач при осмотре обратит внимание на такие признаки:
- желтуха;
- ссадины и расчесы на коже;
- отеки нижних конечностей;
- увеличение живота;
- увеличение печени и селезенки.
Лабораторные методы
По их результатам ставится диагноз, определяется тяжесть заболевания.
- Клинический анализ крови может показать сниженный уровень тромбоцитов.
- Биохимический анализ крови определит повышенный уровень билирубина, аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), гамма-глутамилтранспептидазы (гамма-ГТ), щелочной фосфатазы (ЩФ), холестерина, сниженный уровень альбумина.
- Серологическое исследование (иммуноферментный анализ, ИФА) определит наличие специфических антител в крови (антимитохондриальные антитела, АМА).
Функциональная, лучевая и инструментальная диагностика
- Ультразвуковое исследование (УЗИ) покажет состояние печени, определит возможный панкреатит или рак поджелудочной железы.
- Компьютерная томография (КТ) используется, если УЗИ сделать нельзя или информации недостаточно. Определит нарушения внутрипеченочных желчных путей и отсутствие нарушений в протоках вне печени.
- Магнитно-резонансная холангиопанкреатография (МРХПГ) служит точным и безопасным методом визуализации внутри- и внепеченочных желчных протоков.
- Эластометрия печени — специальный метод определения плотности печени. Проводят для оценки степени цирроза.
- Биопсия печени — взятие образца ткани печени. Достоверный метод подтверждения ПБХ.
Online-консультации врачей
| Консультация стоматолога |
| Консультация андролога-уролога |
| Консультация онколога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация дерматолога |
| Консультация специалиста банка пуповинной крови |
| Консультация проктолога |
| Консультация генетика |
| Консультация оториноларинголога |
| Консультация эндокринолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация вертебролога |
| Консультация иммунолога |
| Консультация сурдолога (аудиолога) |
| Консультация сосудистого хирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
К каким докторам следует обращаться если у Вас Первичный склерозирующий холангит:
Эндокринолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Первичного склерозирующего холангита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Что провоцирует / Причины Холангита:
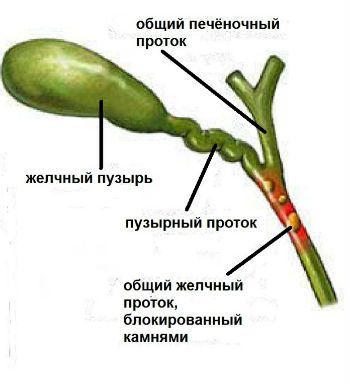
Наиболее частая причина заболевания — конкременты в желчных протоках. Кроме этого, среди этиологических факторов выделяют ятрогении (инвазивные методы обследования и лечения), паразитарные инвазии, кисты общего желчного протока, инородные тела, синдром или болезнь Кароли (врожденные кисты исключительно во внутрипеченочных желчных протоках с тенденцией к слиянию с образованием больших полостей), карциному, чаще внепеченочной локализации, рак головки поджелудочной железы. В настоящее время не исключается возможность развития паразитарного холангита в результате аскаридоза, клонорхоза, описторхоза, фасциолеза.
Условием возникновения холангита является застой желчи и наличие инфекции. Существует множество причин, препятствующих оттоку желчи. Обтурация желчных протоков, будучи результатом первичного патологического процесса, способствует возникновению желчной гипертензии, изменению физико-химических свойств желчи, что служит предпосылкой для ее инфицирования. Наиболее распространенные причины обструкции путей желчеоттока — холедохолитиаз, доброкачественные стриктуры желчных протоков, заболевания двенадДО» типерстной кишки, поджелудочной железы, кисты холедоха, болезнь Кароли, дискинезии сфинктера Одди, синдром культи пузырного протока, инвазии Clonorchissinensis, Fasciolahepatica, Opisthorchisfehneus и др. К холангиту могут предрасполагать заброс содержимого тонко кишки в желчевыводящие пути, осложнения после реконструктивных операций на желчных протоках. Существует несколько путей внедрения инфекции в желчные протоки. Чаще патогенные возбудители попадают в билиариую систему энтерогенным, гематогенным, лимфогенным путями. Возбудителями, приводящими к развитию холангитов, являются микроорганизмы кишечной микрофлоры, встречающиеся в ассоциациях. Наиболее часто холангиты имеют бактериальную природу, среди возбудителей обнаруживаются представители семейства энтеробактерий (Е. coli, Klebsiellaspp., Serratiespp., Proteusspp., Enterobacterspp., Acinetobacterspp.), грамположительные микроорганизмы (Streptococcus, Enterococcus), неспорообразующие анаэробы (Bacteroidesspp., Clostridiumspp., фузобактерии, Pseudomonasspp., и др.).
Бактериальный холангит имеет тенденцию к восходящему течению и распространению на внутрипеченочные протоки. При тяжелом течении заболевания может наблюдаться развитие эмпиемы желчного пузыря, гепатита, абсцессов печени, септицемии, пилефлебита, поддиа-фрагмального абсцесса, перитонита, рубцово-воспалительного стено-зирования крупных желчных протоков.
Классификация холангитов. Топически различают холангит или ангиохолит — поражение крупных внутри- и внепеченочных желчных протоков; холедохит — поражение общего желчного протока; папиллит — поражение области фатерова соска. Выделяют асептические и вызванные инфекционными факторами холангиты. К асептическим холангитам относятся аутоиммунные при первичном билиарном циррозе, аутоиммунные холангиопатии, склерозирующие (первичный и вторичный склерозирующий) формы. По клинической картине выделяют острые, хронические, стенозирующие и септические холангиты. Холангит, вызванный инфекционными агентами, бывает острым обструктивным, рецидивирующим, бактериальным, вторичным склерозирующим.
Аутоиммунный холангит
Аутоиммунный холангит – это заболевание, которое отличается характерными клинико-биохимическими и гистоморфологическими проявлениями: первоначальным поражением внутридольковых и септальных желчных протоков с их деструкцией, возникновением холестаза и первичного билиарного цирроза при отсутствии антимитохондриальных антител 2-го типа.
Эпидемиология
Аутоиммунный холангит наблюдается ориентировочно у 10% пациентов с типичными клиническими и гистоморфологическими проявлениями первичного билиарного цирроза.
Этиопатогенез
В настоящий период времени этиология заболевания не выяснена. Проводятся исследования влияния токсинов, вирусов, бактерий, неблагоприятных факторов внешней среды, изменений в иммунной системе во время беременности.
Массивная гибель эпителиальных клеток желчных протоков происходит в результате апоптоза, обусловленного T-хелперами I типа и/или вырабатываемыми этими клетками цитокинами.
Особое внимание заслуживают два процесса:
- хроническое повреждение терминальных желчных протоков, вызванное активированными лимфоцитами;
- задержка субстанций, которые выделяются в желчь в случае повреждения желчных протоков (желчные кислоты, билирубин, медь), и химическое повреждение ими клеток печени.
Клиническая картина
Заболевание длительное время протекает бессимптомно. Наиболее ранним и постоянным симптомом является кожный зуд. Помимо того, больного тревожит быстрая утомляемость. Нередко выявляются ксантомы и ксантелазмы, малосимптомное течение инфекции мочевыводящих путей. Выявляется симптоматика недостатка жирорастворимых витаминов, гепатоспленомегалия, желтуха (на поздней стадии), суставные и костные боли, остеопороз, изменения кожи.
Аутоиммунный холангит зачастую протекает с синдромом Шегрена, аутоиммунным тиреоидитом, склеродермией, целиакией, сахарным диабетом, почечным канальцевым ацидозом, аутоиммунной тромбоцитопенией, синдромом Рейно, мембранозным гломерулонефритом, ревматоидным артритом, саркоидозом, воспалительными заболеваниями кишечника.
Диагностика и дифференциальный диагноз
Лабораторная диагностика позволяет выявить 10-ти кратное нарастание показателей щелочной фосфатазы, нарастание γ-глутамилтранспептидазы. В некоторых эпизодах определяется нарастание уровня холестерина, γ-глобулинов, скорости оседания эритроцитов. Кроме того, определяется значительное повышение уровня IgM.
Диагностика основывается на выявлении антимитохондриальных антител 2-го типа (определяются у 98% пациентов).
Аутоиммунный холангит приходиться дифференцировать от холестатических поражений печени: аутоиммунного гепатита, первичного склерозирующего холангита, аутоиммунной холангиопатии, гепатита C, идиопатической дуктопении взрослых, болезни Вильсона.
Лечение
Патогенетическое лечение предусматривает назначение урсодезоксихолиевой кислоты. Проводится иммуносупрессивная фармакотерапия, непродолжительная терапия глюкокортикостероидами.
Симптоматическая терапия направлена на устранение немаловажного симптома – кожного зуда
Прогноз
Прогноз заболевания серьезный: трансформация в цирроз печени, склерозирование и последующее стенозирование терминальных и междольковых желчных протоков.