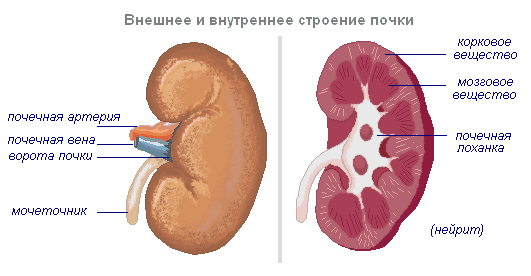
Этапы процедуры эко
Содержание:
- Список вещей в больницу:
- Виды аденомиоза
- Какие могут быть результаты гистологии биопата?
- О методе
- Подготовка к процедуре ЭКО
- Биопсия шейки матки под контролем кольпоскопии — для страха нет оснований!
- Преимущества биопсии шейки матки Сургитроном
- Показания
- Подготовка пациентки
- Возможные осложнения и последствия после проведения биопсии шейки матки
- Процесс проведения
- Показания
- Диагностика эндометрита
- Виды биопсии шейки матки
Список вещей в больницу:
1. Документы: паспорт, страховой полис, если есть, амбулаторную карточку и результаты обследований и Узи, связанных с вашей болезнью.
2. Одежда для стационара: халат, пижама, спортивный костюм, сменное нижнее белье.
3. Сменная обувь: тапочки, лучше резиновые, чтобы в них можно было при надобности сходить в душ и не подцепить грибок.
4. Средства гигиены: зубная щетка и паста, мыло в мыльнице, туалетная бумага, влажные салфетки, расческу, полотенце банное и для лица и рук, при надобности шампунь, гель для душа, привычные крема, тоники, ватные диски. Можете захватить специальные накладки для унитаза, если брезгуете садиться в больничных туалетах.
5. Сотовый телефон и зарядку к нему, чтобы быть всегда на связи.
6. По желанию можно взять ноутбук, планшет, плеер или электронную книжку и зарядные устройства к приборам.
7. Кружку и ложка. Мало ли, воды вам захочется попить или сока, может йогурт скушать. Можно взять и тарелочку с вилкой, ножом, если вы собираетесь питаться своими продуктами.
8. Блокнот и ручка. Могут пригодится для рекомендаций доктора или просто для срочных записей.
9. Для любителей чтива: возьмите интересную книгу, журналы или кроссворды. Если любите вязать, то берите свое рукоделие с собой, это и время поможет скоротать и успокоит нервишки.
10. Если ваше пребывание в стационаре предусматривает наличие собственных пищевых запасов, то возьмите воду в бутылке, сок, печенье, сушки. При наличии холодильника список значительно расширяется. После сложных операций лучше кушать жидкую пищу.
11. Не забудьте взять немного денег.
Виды аденомиоза
В зависимости от распределения патологических структур в пораженных тканях различаются следующие формы аденомиоза:
- Диффузная проявляется как равномерное распределение мелких вкраплений эндометрия по всему мышечному слою матки;
- При узловом типе заболевания в мышечном слое образуются эндометриоидные узлы, заполненные кровью;
- Очаговая форма аденомиоза характеризуется образованием небольших скоплений эндометриальных клеток в различных областях матки.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Существует также кистозная форма, которая является дальнейшим развитием узлового или очагового аденомиоза и образуется при кровоизлиянии узлов с последующим образованием кист. Указанные виды этой патологии могут формироваться отдельно или в сочетании друг с другом. Наиболее часто возникает диффузно-узловая форма, при которой эндометриальные клетки образуют узел и области с их равномерным вкраплением.
Также выделяется несколько стадий развития этого заболевания, характеризующиеся степенью поражения тканей матки:
- стадия 1 – на этом этапе эндометриальная ткань проникает только в наиболее тонкий слой миометрия (мышечной стенки) матки;
- стадия 2 – патологический процесс проникает глубже в мышечную стенку, состоящую из 3 слоев, поражая 2 из них;
- стадия 3 – эндометрий распространяется на все 3 слоя миометрия вплоть до серозной оболочки матки, которая граничит с поверхностью мочевого пузыря;
- стадия 4 – эндометриальная ткань проникает сквозь миометрий матки и поражает примыкающие к ней органы, вызывая внешний гинекологический эндометриоз.
От стадии заболевания зависят признаки аденомиоза матки и его ущерб для организма. Определение этапа развития патологии играет важную роль в ее диагностике и лечении. Чем ранее она будет обнаружена, тем более эффективным и щадящим будет терапия.
Какие могут быть результаты гистологии биопата?
Термины, которые могут вам встретиться в заключении:
- Койлоциты – видоизмененные клетки плоского эпителия. Форма клеток неправильная, границы четкие, размеры увеличенные. Клетки имеют два или более крупных ядра. Они указывают на заражение папилломавирусом человека. Высокий риск развития дисплазии и рака шейки матки.
- Атипичные клетки плоского эпителия – клетки выглядят нетипично, имеют неправильную форму, структуру, размер. Причиной аномалии могут быть воспаление, инфекции, вирус папилломы человека, предраковое состояние.
- Плоскоклеточная метаплазия – нормальный физиологический процесс перекрытия цилиндрического эпителия плоским многоклеточным. В биопате обнаруживается метапластичский эпителий, который представляет собой резервные клетки, не до конца трансформировавшиеся в плоский эпителий.
- Акантоз – нарушение созревания клеток многослойного плоского эпителия. В Характерно увеличение численности клеток шиповатого слоя. Часто встречается при заражении вирусом папилломы человека.
- Кератоз – нарушение созревания эпителия, повышение ороговения. Часто связан с вирусом папилломы человека.
- Гиперкератоз – ороговение плоского эпителия, которое проявляется в виде белых бляшек. Нарушается процесс отмирания ороговевших клеток. Причины – нарушение гормонального баланса. Без лечения в бляшках могут образоваться атипичные клетки.
- Пунктация – множественные красные точки, представляющие собой петли сосудов. Нежная пунктация – мелкие равномерно расположенные точки – является нормой. Грубая пунктация – неравномерно расположенные измененные сосудистые петли в желтоватом стекловидном эпителии часто указывает на начальную стадию злокачественного процесса.
- Мозаика – представляет собой островки клеток атипичного эпителия, окруженные сосудами. Нежная мозаика – мелкие светлые многоугольники – не вызывает опасений. Грубая мозаика – островки разного размера и формы, окруженные бороздами и бледно-красными линиями. Сопровождается высоким риском появления раковых клеток.
- Дистрофические изменения – истончение эпителия слизистой, связанное с замедленным делением и созреванием клеток. Дистрофия вызывается воспалительными процессами в шейке матки. Чаще развивается у женщин старше 45 лет. Повышает риск образования атипичных клеток.
О методе
Аспирационную биопсию эндометрия (АБЭ) называют еще и Пайпель-биопсией. Данная процедура, малоинвазивная и достаточно быстрая, является информативным и при этом несложным методом диагностики в гинекологии. Он достаточен для точного определения диагноза, тем самым позволяет исключить проведение других обследований.
Длительность процедуры укладывается в пять минут, сам прием по времени – не более двадцати.
Для забора биоптата врач-гинеколог пользуется пайпелем. Инструмент этот представляет собой тонкую пластиковую трубку с поршнем и отверстиями по бокам. Поршня вытягивается, и происходит забор биоптата для проведения гистологии в трубку.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Биопсия шейки матки под контролем кольпоскопии — для страха нет оснований!
“Мне поставили диагноз “эрозия шейки матки”. Насколько я понимаю, это дефект слизистой оболочки шейки, а не раковая опухоль, но врач назначил проведение биопсии на онкологию. Мало того, что у меня на слизистой эрозия, так гинеколог хочет еще вырезать кусочек ткани. Не усугубит ли это мое состояние, и нужна ли вообще в моем случае биопсия?” Марина А.
Биопсию шейки матки проводят чаще всего при опухолях и патологических разрастаниях тканей, чтобы исключить злокачественный процесс. Показаниями для биопсии считают в первую очередь полипы, новообразования и папилломы слизистой оболочки.
Но если при осмотре шейки матки при помощи кольпоскопа доктор обнаруживает очаги эрозии, которые вызывают у него подозрение, — назначается анализ на гистологию.
Подтверждение диагноза “эрозия” необходимо в связи с тем, что эта патология в 10% случаев носит ложный характер и представляет собой симптомы хронического цервицита, метаплазии или дисплазии шейки матки — это предраковые состояния.
Страхи пациентки относительно того, что биопсия усугубит эрозию шейки матки, не имеют оснований, ведь процедура контролируется специальным оптическим прибором — кольпоскопом. Это микроскоп с осветительным прибором, который вводят во влагалище.
При помощи кольпоскопа врач осматривает стенки и оболочки влагалища и шейки матки, не травмируя их и получая изображение, увеличенное в 300 раз. При биопсии такой контроль позволяет точно определить место расположения очага эрозии и не допустить повреждения здоровых тканей.
По результатам гистологического исследования клеток эрозии определяется тактика лечения заболевания — медикаментозный или хирургический подход.
“Вчера на осмотре у гинеколога по поводу сильных болей внизу живота выяснилось, что у меня на слизистой оболочке шейки матки есть новообразование. Я ужасно испугалась, ведь это может быть рак. Врач успокоил, сказав, что прежде чем делать выводы, нужно взять кусочек опухоли на анализ при помощи биопсии. Прочитала в интернете, что процедура проводится без наркоза и опухоль будут резать “на живую”. Я теперь спать не могу, так как ужасно боюсь боли. Не легче ли сразу сделать операцию и не мучиться?” Анастасия, 26 лет
Полное удаление опухоли основывается на точном диагнозе, ведь такая мера не всегда нужна — некоторые доброкачественные образования лечатся медикаментозно, не мешают или рассасываются самостоятельно. А вот травма при удалении обширной опухоли может даже стать причиной бесплодия.
Осмотрев новообразование визуально, врач не может достоверно определить, что это за опухоль и как ее лечить. Именно для определения тактики и необходима биопсия шейки матки.
Процедура проводится без применения анестезии, однако это не должно пугать пациентку. На слизистой оболочке шейки матки нет болевых рецепторов, и при применении щипцов женщина ощущает только легкие сокращения мышц матки.
Дискомфорт вызывает только раскрытие зева шейки для введения хирургических инструментов, при этом все ощущения описываются пациентками как терпимые и легко переносятся на практике.
Если Анастасия очень боится биопсии, гинеколог пойдет ей навстречу и применит местный наркоз. Задача врача — помочь пациентке, не нанося травм, в том числе и моральных.
“Согласилась на проведение биопсии шейки матки под контролем кольпоскопии. После процедуры чувствовала себя отлично и отправилась домой. Однако к вечеру почувствовала сильную схваткообразную боль внизу живота и обнаружила кровянистые выделения. Врач утверждал, что период восстановления проходит легко, но я боюсь, что мне повредили матку. Что мне теперь делать — опять идти к врачу или подождать пока эти симптомы сами пройдут?” Вероника, 36 лет
Умеренные кровянистые выделения из влагалища и боли внизу живота считаются нормальной реакцией организма женщины на хирургическое вмешательство. Часто такие реакции проявляются, если для взятия тканей используются щипцы, а не радиоволновая или электрическая петля.
Эти проявления не требуют врачебного вмешательства и проходят самостоятельно через 2-5 дней после биопсии. Для облегчения болей пациенткам назначаются обезболивающие препараты.
Срочно обратиться за помощью нужно в следующих случаях — сильное маточное кровотечение, превосходящее менструацию, значительные боли и повышение температуры тела.
Исключить осложнения поможет выбор опытного и квалифицированного врача. Именно такие гинекологи работают в медицинском центре Диана. Обращайтесь к нам, если вам необходима диагностика заболевания или оперативное вмешательство врача.
Преимущества биопсии шейки матки Сургитроном
Срез ткани, взятый из патологического очага, необходим для микроскопического изучения. Это позволяет диагностировать воспаления, наличие доброкачественных или злокачественных новообразований, изменений тканей.
Сургитрон – это специальный радиоволновый аппарат, который проводит коагуляцию (прижигание) тканей. Это бесконтактная процедура. Радионож воздействует на измененные клетки, выпаривая из них жидкость, не затрагивает здоровые ткани, не приводит к механическим повреждениям.
Электрод аппарата не нагревается, не стимулирует нервные окончания мягких тканей и слизистой оболочки. Снижается травматизация матки, она не повреждается. Не образуется ожоговая поверхность, поэтому диагностика становится максимально точной. Иссеченный участок хорошо сохраняется.
Показания
Что является причиной для назначения ножевой биопсии:
- Эктопия. Патологические изменения, наблюдающиеся на слизистой шейки матки во влагалищной части. Биопсия необходима при выявлении кровоточащих или крошащихся при касании эрозий, а также тех, у которых неоднородная поверхность.
- Дисплазия. Обнаружение атипичных клеток между эпителиальными по данным предыдущих анализов, что является предраковым состоянием. Это еще не рак, но склонность к нему есть.
- Лейкоплакия. Ороговение, утолщение, огрубение эпителия, выраженное белыми пятнами с четкими краями.
- Остроконечные кондиломы. Конусообразные выступы инфекционно-вирусного характера, передающиеся половым путем.
- Полипы. Локальные разрастания слизистой цервикального канала, шейки матки. Сначала они доброкачественные, но быстро становятся злокачественными опухолями.
- Различные изменения в тканях, выявленные методом кольпоскопии.
Подготовка пациентки
Женщина должна готовиться к исследованию.
В первую очередь, диагностируют наличие или отсутствие противопоказаний к исследованию. Если имеются воспалительные процессы, назначают адекватную терапию, а хирургическое вмешательство откладывают по показаниям.
Вторым этапом подготовки пациентки является сдача требующихся анализов. Женщина должна сдать общий и биохимический анализ крови и мочи и анализы на инфекции, передающиеся половым путем. Далее сдается кровь на определение скорости свертывания.
Обязательным этапом является проведение кольпоскопии и взятия мазка из влагалища на флору и цитологию.
За несколько недель до оперативного вмешательства пациентка должна закончить прием лекарственных препаратов, увеличивающих риск развития кровотечения. К этой группе относят Аспирин, Варфарин и Ибупрофен.
За двое суток запрещены половые контакты, использование тампонов и спринцевание.
Возможные осложнения и последствия после проведения биопсии шейки матки
В абсолютном большинстве случаев биопсия не имеет осложнений, однако при некорректном проведении данного хирургического вмешательства существует опасность возникновения таких последствий, как инфицирование открытой раны и появление кровотечения, ввиду повреждения кровеносных сосудов, которые в большом количестве располагаются в стенках шейки матки. Тревожные сигналы, при обнаружении которых следует не медлить с обращением к врачу:
- обильное кровотечение алого, либо темного цвета с кровяными сгустками;
- очередные месячные после биопсии шейки матки, продолжительность которых превышает 7 дней;
- длительные (более двух недель) мажущие кровянистые выделения;
- повышение температуры тела выше 37,5 С;
- влагалищные выделения с резким, неприятным запахом.
Нормальными явлениями после биопсии могут быть боли внизу живота в течение нескольких суток после проведения данного диагностического исследования, если они не усиливаются с каждым днем, а стихают, как должно быть в норме. Выделения из влагалища на некоторое время становятся немного более темного цвета, что также является нормой в данном случае. Менструация после биопсии должны начаться согласно цикла женщины и протекать без изменений.
Последствиями некоторых видов биопсии шейки матки (например, петлевой или круговой) могут являться коллоидные рубцы, которые в будущем затруднят как зачатие ребенка, так и вынашивание беременности. Поэтому, если в планы пациентки входит беременность, об этом необходимо обязательно сообщить лечащему врачу, который сможет подобрать наиболее оптимальный вариант биопсии, не нарушающий детородную функцию женщины.
После проведения биопсии шейки матки женщинам категорически запрещено заниматься сексом до полного заживления раневой поверхности, так как половой акт несет в себе опасность занесения через пенис инфекций и возбудителей грибка. В среднем через две недели после осмотра врача, который убедится в том, что рана затянулась, половую жизнь можно будет возобновить. Превентивной мерой, уменьшающей риск появления кровотечений, является также отказ от посещения саун и бань
С осторожностью нужно принимать аспирин, который разжижает кровь. После биопсии стоит воздержаться от использования тампонов и вагинальных свеч, ношения узкого синтетического белья, тяжелых физических нагрузок и поднятия тяжелых предметов
Процесс проведения
Техника проведения операции:
-
Женщина готовится к исследованию.
-
Пациентку располагают на гинекологическом кресле и ставят зеркала для обеспечения доступа к шейке матки.
-
Хирург берет тампон, смоченный в растворе NaCl, и обрабатывает им участок поверхности, откуда будет делать забор.
-
На слизистую оболочку капают раствор уксусной кислоты или йода для достижения положительного эффекта. Эпителиальный слой, не подвергшийся окраске, выступает в качестве материала для забора на исследование.
-
Далее кольпоскопом осматривают, в каком состоянии находится слизистая шейки матки.
-
Браться фрагмент ткани для исследования будет иглой для биопсии. Полученный биоптат помещают в раствор с формалином.
-
Исследуемый материал медицинская сестра готовит для отправки в лабораторию.
-
Место забора хирург обрабатывает антисептическим средством.
-
На отдых пациентки отводится 20 минут.
-
Если обнаружены патологические выделения после проведения биопсии, их также исследуют.
-
Затем назначается повторная дата приема для оценки заживления пораженного участка и оценки возможных осложнений.
Процедура длится 30 минут. Ждать расшифровку результатов приходится до 14 дней.
Показания
Эксцизионная биопсия выполняется, когда необходимо полностью удалить пораженный лимфатический узел. Операции предшествует пункционная биопсия. В частности, такая практика применяется для исследования «сторожевых» лимфоузлов.
В прошлом хирурги-онкологи предпочитали удалять все регионарные узлы при злокачественных опухолях. Это делалось, чтобы свести к минимуму вероятность рецидива заболевания. Но это приводило к осложнениям, в частности, к лимфостазам.
В современных европейских онкологических центрах, таких как «Медицина 24/7», применяется более щадящая тактика. В опухоль вводится контрастное вещество, и по его распространению из очага определяется ближайший, «сторожевой» лимфоузел. Из него делается забор ткани посредством пункционной биопсии. Материал исследуется под микроскопом, и если в нем не обнаруживается раковых клеток, он сохраняется и остальные регионарные лимфоузлы также не удаляются.
Если же в нем обнаруживаются раковые клетки, лимфоузел удаляется. После этого он подвергается гистологическому исследованию, чтобы получить максимальную информацию о типе раковых клеток, дифференцировке, то есть степени их злокачественности.
Это один из вариантов эксцизионной биопсии.
Другой пример — полное удаление шейки матки при раковом заболевании и последующее гистологическое исследование тканей.

Показанием к проведению эксцизионной биопсии может быть любое злокачественное новообразование, когда нет возможности провести органосберегающее лечение.
Инцизионная биопсия — это забор небольшого фрагмента ткани или нескольких фрагментов. Она оставляет надежду на сбережение органа и служит исключительно диагностическим целям.
Биопсия как метод диагностики показана при любых онкологических заболеваниях или подозрениях на них.
Диагностика эндометрита
Существуют несколько методов, которые позволяют нам заподозрить и диагностировать хронический эндометрит.
1. Ультразвуковое исследование
УЗИ проводится в первую и вторую фазу менструального цикла. Основными признаками эндометрита являются следующие:
- утолщение базального слоя эндометрия и появление в нем участковфиброза, склероза и кальцинатов);
- неравномерность и ассиметрия передней и задней стенок эндометрия;
- расширение полости матки, спустя несколько дней после менструации;
- истончение эндометрия и несоответствие толщины эндометрия фазе менструального цикла (чаще всего признак атрофического эндометрита).
На основании только УЗИ поставить диагноз хронического эндометрита нельзя, однако заподозрить его и направить на дополнительные исследования можно.
2. Пайпель-биопсия эндометрия
Метод исследования, основанный на взятии части эндометрия для дальнейшего гистологического исследования. Пайпель-биопсия проводится специальной одноразовым инструментом – пайпелем (Pipelle de Cornier) – тонкой пластиковой трубочкой, на конце которой находится отверстие. Метод хорош тем, что не требует наркоза. Проводится в первую фазу менструального цикла на 7-10 день.
Очень частой ошибкой при проведении диагностики по поводу хронического эндометрита является назначение гистероскопии или пайпель-биопсии во вторую фазу менструального цикла (на 20-24 день). Во второй фазе менструального цикла лимфоциты могут появляться в эндометрии. Их наличие может быть расценено как воспалительный процесс, хотя на самом деле его не будет!
3. Гистероскопия
Также как и УЗИ позволяет заподозрить хронический эндометрит. Гистероскопия проводится в первую фазу менструального цикла – на 7-10 день. Начинать гистероскопию лучше с офисной. Отличается она от обычной тем, что производится очень тонким (3-4 мм в диаметре) гистероскопом. И поэтому не требует зондирования и расширения цервикального канала. Гистероскопическая картина в этом случае является более достоверной.
Признаки хронического эндометрита:
- гиперемия (покраснение) слизистой оболочки матки, обычно не по всей поверхности, а на отдельных участках;
- неравномерность эндометрия;
- наличие повышенной кровоточивости слизистой;
- могут обнаруживаться очень мелкие железисто-фиброзные полипы (особенно часто встречающиеся в области трубных углов).
Даже если при проведении гистероскопии признаков эндометрита не обнаружено, все равно необходимо взять биопсию эндометрия (т.е. «отщипнуть» кусочек эндометрия) и отправить на гистологическое исследование. Около 30% эндометритов имеют идеальную гистероскопическую картину.
4. Гистологическое исследование
Диагноз хронического эндометрита – диагноз гистологический. Только заключение патологоанатома может подтвердить или опровергнуть его.
В настоящее время существуют несколько морфологических критериев хронического эндометрита:
- инфильтрация лимфоцитами и/или плазмоцитами стромального слоя эндометрия;
- склероз спиральных артерий эндометрия (артерий, питающих эндометрий);
- очаговая гипертрофия базального слоя эндометрия;
- фиброз или склероз стромального слоя эндометрия (наличие склероза говорит о давности и «запущенности» процесса).
5. Иммуногистохимическое исследование
Одним из современных методов диагностики хронического эндометрита является иммуногистохимический метод исследования эндометрия. Суть метода заключается в определении экспрессии рецепторов к прогестерону и эстрадиолу и уточнения субпопуляционного состава эндометрия: определение клеток CD56+, CD16+ NK-клеток, В-клеток (CD20+), HLA-DR+ лимфоцитов. В норме эти клетки в незначительном количестве могут находиться в эндометрии. Однако их повышение выше нормативных значений говорит об активности хронического эндометрита.
Виды биопсии шейки матки
Современная диагностическая медицина располагает несколькими методами проведения биопсии, это такие виды, как: кольпоскопическая, конхотомная, радиоволновая, лазерная, петлевая, клиновидная, круговая биопсия и эндоцервикальный кюретаж. Они отличаются друг от друга используемым инструментарием, наличием или отсутствием наркоза, степенью дискомфорта женщины во время манипуляции, проведением в амбулаторных либо клинических условиях. Некоторые из этих методов являются не только диагностическим, но и лечебным средством в борьбе с патологией шейки матки. Выбор одного из них зависит от индивидуальных особенностей женщины, её детородного возраста и, главное, от предварительного диагноза, установленного гинекологом при осмотре.
Некоторые методы биопсии шейки матки являются довольно болезненными, поэтому забор материала, в основном, производится при местном обезболивании, также есть методы, для проведения которых используется более тяжелый «арсенал»: общий наркоз, эпидуральная анестезия.