Боль в паху у мужчин
Содержание:
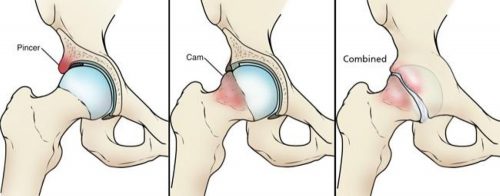
Клиническая картина
Боль при пубалгии
К пубалгии могут привести такие виды активности как бег, удары ногами, режущие и скручивающие движения, резкие повороты и изменения направления движения. В США чаще всего подвержены заболеванию игроки в футбол, хоккей на льду и американский футбол. Многие пациенты до получения клинического диагноза в течение многих месяцев или даже лет страдают от симптомов пубалгии.
Спортсмены обычно предъявляют жалобы на одностороннюю боль в нижней части живота и передней части паха, которая появляется во время выполнения упражнений. Это глубокая острая боль, которая может отдавать в бедро, поясницу, низ живота, промежность и мошонку. Больше всего пациентов беспокоит односторонняя боль в паху, которая проходит во время отдыха и вновь появляется при возобновлении тренировок. Они также жалуются на боль при чихании или кашле. При этом односторонняя боль может перерасти в двустороннюю боль.
Иногда боль возникает постепенно, но 71% спортсменов отмечают, что она наступает резко и после определенного события. Таким событием может стать гиперэкстензия туловища и/или гиперабдукция, которая приводит к повышенному напряжению в области лобка.
Kachingwe и Grech описали 5 признаков и симптомов атлетической пубалгии. К ним относятся:
- Субъективные жалобы на глубокую боль в паху или в нижних отделах живота.
- Боль обостряется при беге на скорость, ударах ногами, «срезывающих» движениях, выполнении ситапов и стихает во время отдыха.
- Болезненная чувствительность в области ветви лобковой кости при пальпации (в месте прикрепления прямой мышцы живота и/или соединенного сухожилия).
- Боль при приведении бедра с сопротивлением (угол сгибания бедра — 0, 45 и 90 градусов).
- Боль при выполнении скручиваний с сопротивлением.
Диагностические меры при болях в яичке
В первую очередь для выявления истинных причин болей в яичках необходимо обратиться в медицинский центр «Мед Сити» за консультацией врача-уролога. Специалист детально опросит пациента обо всех жалобах, изучит характер, интенсивность и длительность боли в яичке, определит (если это необходимо) перечень лабораторных и инструментальных исследований для постановки уточненного диагноза.
Зачастую назначаются такие исследования:
-
Общий анализ крови;
-
Биохимический анализ крови;
-
Анализ на наличие заболеваний, передающихся половым путем (мазок из уретры либо антитела в крови);
-
Ультразвуковая диагностика органов мошонки;
-
Пальцевое исследование предстательной железы.
Все вышеперечисленные обследования Вы можете пройти у врача-уролога в клинике «Мед Сити» в центре Киева.
Как распознать эти болезни.↑
Чтобы знать, какая болезнь может быть причиной болей в паху, давайте рассмотрим симптомы, наиболее часто сопровождающие эти расстройства:
- Хроническое воспаление простаты — примерно в половине случаев патологии отмечается постоянная тянущая боль в паховой области, отдающая в семенники. Отличительными признаками являются болезненное учащенной мочеиспускание, ослабление сексуального влечения и потенции. При остром простатите боли выражены сильнее, но наблюдаются не постоянно, а временами.
- Аденома — боль и проблемы с мочеиспусканием выражены сильнее, чем при простатите. Состояние, когда болевые ощущения сопровождаются увеличением и болезненностью расположенных в левой части паха лимфатических узлов, очень опасно для мужского организма. Это говорит о наличии инфекционно-воспалительного заболевания органов мочеполовой системы, грозящих развитием эректильной дисфункции, сексуальных расстройств, бесплодия.
- Почечная колика — сильнее всего резкие боли выражены в левом боку, откуда иррадиируют в паховую зону. Нестерпимая боль, в комплексе с затрудненным болезненным мочеиспусканием, частыми позывами в туалет, выделением малых порций мочи с примесями крови, позволяют с легкостью диагностировать расстройство.
- Паховая грыжа — в левой части паховой зоны появляется припухлость, которая наиболее выражена при стоянии и напряжении брюшного пресса, а в лежачем положении может скрываться. Резкие боли ощущаются, как правило, при выпадении в грыжевую полость участков внутренних органов и ущемлении грыжи. В зависимости от степени поражения, к болевому синдрому добавляются тошнота, приступы рвоты, запоры и другие симптомы.
- Орхит и эпидидимит — основными признаками патологий является боль в паху и тестикулах, усиливающаяся при ходьбе и физической активности (при орхите болевые ощущения значительно сильнее). Также отмечается отек и гиперемия мошонки, повышение температуры, ухудшение общего состояния, тошнота.
- Варикоцеле — постоянная боль имеет тянущий разлитой характер, временами отдается в правую часть паха.
- Киста семенного канатика — развивается у мужчин старше сорока лет, проявляется появлением в зоне мошонки безболезненного образования. Болевые ощущения в левой части паховой области возникают при пережатии увеличившейся в размерах кистой кровеносных сосудов и нервных окончаний.
- Перекрут семенника — острая боль сочетается с отечностью поврежденного яичка, которое располагается выше, чем здоровое.
- Паховый лимфаденит — расположенные в паховой области лимфатические узлы становятся болезненными и припухшими, кожа краснеет и отекает.
- Остеохондроз поясничного отдела — боль ощущается не только в паху, но и в бедрах и ногах, зоне промежности. Приступы острой боли напоминают невралгию, а ноющие болезненные ощущения обычно возникают сразу после утреннего пробуждения или после долгого сидения.
Что такое подагра?
Подагра – это заболевание, характеризующееся признаками артрита на фоне повышения в организме количества мочевой кислоты и ее солей (гиперурикемии). Далеко не во всех случаях повышение уровня мочевой кислоты в крови приводит к развитию подагры, но с возрастом риск формирования заболевания значительно увеличивается. На сегодняшний день заболеваемость подагрой составляет 3 случая на 1000 человек. Доказано, что значительно чаще встречается подагра у мужчин (примерно в 20 раз), однако,у женщин в последние годы отмечается увеличение заболеваемости. Сокращается межполовая разница в заболеваемости после 50 лет.
Подагра может поражать любые суставы: пальцев, кистей, локтей, коленей, но чаще всего от подагры страдают суставы пальцев ступни, особенно большого пальца, что связано с большей склонностью к дегенеративно-дистрофическим изменениям их хрящевой ткани.
История изучения подагры
Подагра была описана уже в V веке до н.э. Гиппократом, но это было только описание симптомов. В конце XIX века ученые выявили повышение в крови, а затем и во внутрисуставной жидкости у больных подагрой содержания солей мочевой кислоты. Детальное изучение патогенеза подагры и разработка медикаментозного лечения относятся уже к середине ХХ века.
Любопытны различные теории, связывающие вероятность развития подагры с различными особенностями образа жизни и с личностными качествами. Например, еще в Средние века подагру называли «болезнью изобилия», так как болели ее исключительно состоятельные люди. Позднее это нашло объяснение связью развития подагры с поступлением в организм большого количества белка и участием в ее патогенезе алкоголя. Другой теорией было выявление зависимости частоты заболевания от уровня интеллекта и общей успешности человека. Подагрой страдали многие известные личности (Франклин, Ньютон, Дарвин и пр.), что дало основание предполагать подобную связь.
Патогенез подагры
Гиперурикемия может быть связана с самыми разными причинами, от интенсивных физических нагрузок и погрешностей в диете до тяжелых заболеваний почек или онкологии. Симптомокомплекс, характерный для подагры, формируется не всегда. Этот диагноз выставляется при появлении признаков воспаления сустава (артрита), которое является результатом отложения в тканях сустава солей мочевой кислоты (уратов). Кристаллы мочевой кислоты оказывают раздражающее действие на ткани, результатом чего становится их хроническое асептическое воспаление и разрастание с образованием подагрических «шишек» или тофусов. Тофусы могут располагаться и во внутренних органах (например, клапанах сердца). Сами тофусы безболезненны, боли связаны с воспалением в околосуставных сумках (бурсит) или сухожилиях (тендовагинит). Воспалительный процесс становится причиной выраженных болей и ограничения подвижности сустава.
Односторонние боли в паху
Боль в правом паху может быть симптомом воспаленного аппендицита. Об этом будет свидетельствовать усиление боли при:
- пальпации в правой паховой области,
- положении на правом боку,
- поднятии левой ноги вверх,
- кашле и опорожнении.
Приступ аппендицита может сопровождаться чувством тошноты, рвоты и повышением температуры.
Боль в паху слева может быть симптомом почечной колики или грыжи. Такая грыжа называется паховой и возникает при выпячивании части кишок в области паха в результате ослабления мышц брюшной стенки. Сжатие грыжевого мешка вызывает резкую и интенсивную боль. Не тяните с обращением за медицинской помощью.
Почечная колика провоцирует острый приступ боли в поясничной области с отдачей в пах, ногу и мочевой пузырь. Причина болевых ощущений — камень, который раздражает слизистую мочеточника. Чтобы быстро купировать приступ и избавиться от боли, обратитесь немедленно в больницу. Возможно, понадобится специальная процедура, чтобы раздробить камень на более мелкие кусочки.
Причины появления паховой грыжи.
Рассмотрим причины появления паховой грыжи у мужчин. Заболевание по происхождению можно разделить на врожденное и приобретенное. Врожденная паховая грыжа образуется при развитии плода и физиологическом процессе при котором яичко опускается из внутрибрюшной полости в мошонку. В некоторых случаях часть брюшных органов проникает в расширенный паховый канал. Патология в первые несколько месяцев не требует медицинского вмешательства и в большинстве случаев проходит сама по себе. Тем не менее требует постоянного наблюдения.
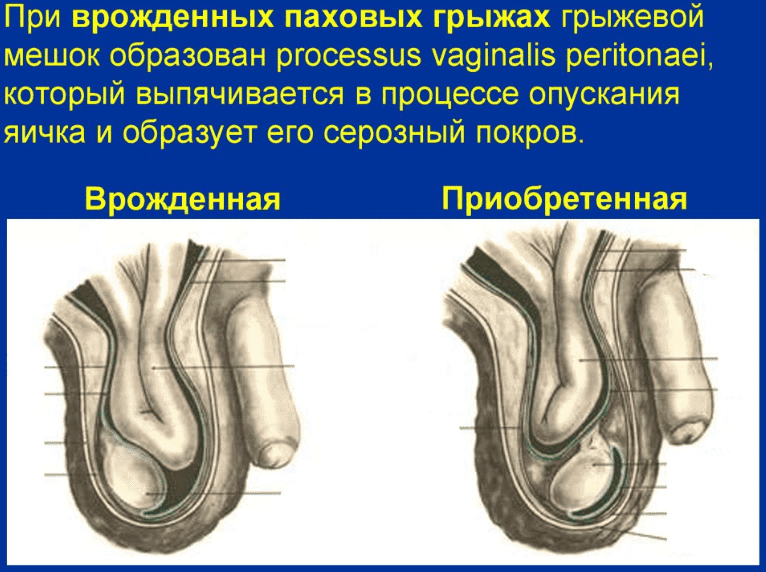
Приобретенная паховая грыжа- следствие ослабления или травмирования мышц передней брюшной стенки.
Появлению заболевания способствуют:
-
интенсивные временные или постоянные физические нагрузки
-
ожирение
-
патологии, вызывающие давление в животе (запоры, заболевания вызывающие постоянный кашель, курение и др.)
-
хирургические вмешательства
-
малоподвижный образ жизни, отсутствие мышечной активности.

Как можно предотвратить паховые грыжи?
Люди не могут предотвратить слабость в брюшной стенке, которая вызывает косые паховые грыжи. Тем не менее, люди могут предотвратить прямые паховые грыжи, поддерживая здоровый вес и не куря.
Люди могут предотвратить ухудшение паховых грыж или предотвратить повторение паховых грыж после операции
- избегая поднятия тяжестей
- используя ноги, а не спину, при подъеме предметов
- предотвращая запоры и напряжения при дефекации
- поддерживая здоровый вес
- не курить
Диета и питание
Исследователи не обнаружили, что еда, диета и питание играют роль в возникновении паховых грыж. Человек с паховой грыжей может предотвратить симптомы, употребляя пищу с высоким содержанием клетчатки. Свежие фрукты, овощи и цельное зерно с высоким содержанием клетчатки и могут помочь предотвратить запор и напряжение, которые вызывают некоторые из болезненных симптомов грыжи.
Хирург предоставит инструкции по питанию, диете и питанию после операции по поводу паховой грыжи. Большинство людей пьют жидкости и едят легкую диету в день операции, а затем возобновляют свое обычное питание на следующий день.
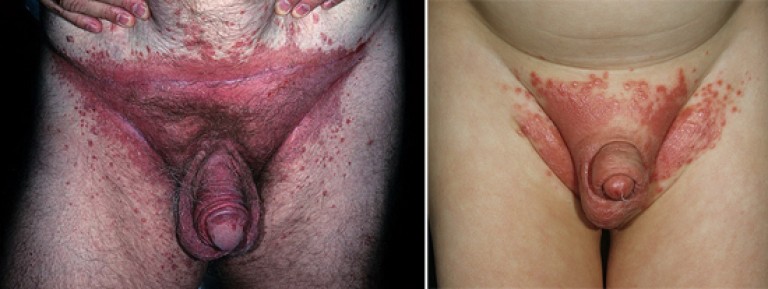
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к .
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Другие причины болезненности в паху
Если у вас болит в области паха, обратите внимание на состояние лимфоузлов, бедренных артерий, кишечник и т.д. Воспаленный лимфоузел обычно уплотняется и увеличивается в размерах
Боль локализуется вокруг воспаленного узла, и ее интенсивность зависит от стадии воспаления.
Заболевания кишечника, кроме боли, могут сопровождаться: нарушением стула, скоплением газов, позывами к дефекации при пустом кишечнике и т.д. Данные нарушения могут сопровождать боль в паху справа и слева. К таким заболеваниям можно отнести кишечные инфекции, отравления, кишечную непроходимость (болевые ощущения будут схваткообразного характера).
Иногда причиной боли может быть не только заболевание. У людей, интенсивно занимающихся спортом, боль возникает из-за растяжения связок или травмирования мышцы. Обычно такие боли характеризуются как ноющие (травма) или резкие (растяжение).
Что делать, если болит нога в паху? Причиной этого может быть иррадиирующая боль. Это та, которая передается в область, удаленную от ее очага. В этом случае нужно искать первопричину. Например, при остеохондрозе источник боли локализован в пояснице. Вследствие защемления нерва боль может отдавать в область паха.
Еще одной причиной боли могут быть воспалительные и дегенеративные процессы в тазобедренном суставе. Это разного рода артриты, артрозы и поражения тканей сустава своими иммунными клетками. Заболевания характеризуются постоянными болями в суставе, который усиливается во время движения.
Методы диагностики
При диагностике врач проводит осмотр мошонки на наличие расширения вен. При пальпации может прощупываться клубок червеобразных, варикозно измененных вен. Яичко на пораженной части чаще имеет уменьшенный размер.
Одним из методов диагностики является проведение пробы Вальсальвы, когда пациент находится в положении лежа, делает вдох и задерживает дыхание, а врач прощупывает мошонку, оценивая состояние вен семенного канатика.
Так как заболевание протекает в большинстве случаев бессимптомно, точно определить наличие отклонений можно с помощью спермограммы. Лабораторный анализ чаще всего выявляет следующие видоизменения сперматозоидов в составе спермы:
- Уменьшение их количества.
- Появление патологических форм.
- Снижение двигательной активности.
Помимо спермограммы при диагностике варикоцеле эффективны следующие методы:
- Цветная эходопплерография. Позволяет выявить патологию, когда в яичковой вене есть нарушения, но визуальных проявлений нет.
- УЗИ мошонки. Информативный метод диагностики помогает определить патологические изменения размеров органа. Нередко проводится вместе с допплерографией для распознавания степени увеличения вены и выраженности извилистости.