Чем лучше удалить бородавки в паху у мужчин: способы и советы
Содержание:
Чем лучше удалить бородавки в паху?
Удаление любых бородавок следует производить только квалифицированным способом.
Особенно важно соблюдать осторожность с выбором методов удаления кожных образований на участках с тонкой кожей, в том числе в области гениталий и паха. Использование различных химических средств с неконтролируемой глубиной действия приводит к ожогу здоровых тканей, образованию глубоких ран и рубцовой деформации в последующем
Рис. 3. Для удаления бородавок в паху можно использовать крем АЛДАРА
Для удаления бородавок в паху лучше использовать лазер. Он позволяет устранять наросты на коже посредством вапоризации — испарения кожного образования или бородавки от воздействия световой энергии и высоких температур.
Рис. 4. Криотерапия — заморозка бородавок жидким азотом
Лазерное удаление различных бородавок превосходит другие методы удаления по своей эффективности, не несет риска рецидива заболевания, рубцовой деформации области воздействия, обсеменения окружающих кожных покровов. Кроме того, сама процедура разовая, т. е. не требует повторных сеансов. Проводится она без боли и крови.
Бородавки в паху следует обязательно удалять, если:
- Они часто травмируются и кровоточат.
- Есть риск присоединения инфекции.
- Возникает боль и жжение во время полового контакта, мочеиспускания или дефекации.
- Бородавки разрастаются и от них появился неприятный запах.
Удаляют наросты разными способами. Подходящий вариант надо подобрать вместе с доктором в зависимости от вида образований, степени поражения, противопоказаний, длительности процедуры и восстановительного периода.
Рис. 5. Удаление бородавок в паху жидким азотом
Неязвенные поражения
Одними из самых частых неязвенной поражений вульвы является кондиломы. Остроконечные кондиломы — бородавчатые поражения, вызванные вирусом папилломы человека, передаются половым путем и могут возникать в любом участке аногенитальной области. Другие неязвенные поражения могут быть представлены контагиозным моллюском, вызываемым ДНК-содержащих поксвирусами, почесухой и лобковым педикулезом.
Дифференциальную диагностику проводят с фолликулитом, учитывая присутствующие вследствие воспаления волосяных фолликулов. Фолликулит вызывается флорой кожи, конечно золотистым стафилококком и может привести в тяжелых случаях к развитию фурункула, карбункула или абсцесса. Факторами, способствующими поражением аногенитального участка является тесное белье, использование синтетических прокладок, плохая гигиена, диабет и иммуносупрессия.
Папилломавирусная инфекция
Наиболее частыми клиническими проявлениями папилломавирусной инфекции (ВПЧ) является остроконечные кондиломы (генитальные бородавки). Частота остроконечных кондилом достигает 1: 1000 женщин, но частота бессимптомной ВПЧ инфекции значительно выше (в 20-45% женщин и у 60-80% их сексуальных партнеров). Кроме того, папилломавирусная инфекция является единственным доказанным фактором риска премалигнизирующихи малигнизующих изменений вульвы и шейки матки (интраэпителиальная неоплазия и рак вульвы и шейки матки). Остроконечные кондиломы вызваны преимущественно ВПЧ 6 и 11, в отличие от рака шейки матки (серотипы ВПЧ 16, 18, 31).
Остроконечные кондиломы могут возникать в любом участке аногенитального региона и нередко сопровождаются зудом и кровяными выделениями вследствие травмирования.
Диагностика остроконечных кондилом базируется на типичной клинической картине. Кондиломы обычно являются маленькими и имеют вид острых сосочков с бархатной поверхностью, диаметром 1-5 мм. Но иногда они характеризуются чрезмерным ростом в виде «цветной капусты» и могут занимать весь аноректальный участок, переходить на анальный канал, стенки влагалища и шейку матки, особенно у имуноскомпроментированных людей. При трудностях дифференциальной диагностики, в том числе с бородавчатой раком вульвы, выполняют биопсию и гистологическое исследование поражений.
Лечение. Хирургическое лечение остроконечных кондилом включает локальную эксцизии, криохирургию, лазерную вапоризацию (СО2 лазер). Медикаментозное лечение (локальная аппликация подофиллина, кондилина, 5-фторурацилового крема) является долговременным (2 раза в день в течение 3-4 нед и более, к ликвидации поражений) и недостаточно эффективным. Частота рецидивов высока (до 20%) и не имеет четкой зависимости от метода лечения.
Контагиозный моллюск
Контагиозный моллюск вызывается поксвирусами, которые передаются при тесных контактах с инфицированным индивидом или путем аутоинокуляции. Поражения являются маленькими, 1-5 мм в диаметре и имеют вид несколько поднятых папул с пупкообразное углублением в центре — «водяные бородавки». Поражения содержат влажный материал, в котором при микроскопическом исследовании обнаруживают интрацитоплазматические включения в виде телец моллюска при окраске по Гимзе или Райтс.
Контагиозный моллюск может манифестировать на любых участках тела, за исключением ладоней и подошв. Поражение часто бессимптомное и имеет склонность к спонтанной регрессии. При персистенции заболевания выполняют эксцизии, кюретаж папул, криохирургию, электрокаутеризацию или лазерную вапоризацию.
Особенности и диагностика гигантских кондилом
Гигантская кондилома Бушке-Левенштейна имеет характерную клиническую особенность: прогрессирующий рост. Отмечается выраженная тенденция к рецидивам данного заболевания, даже после полного иссечения существующего образования. Преимущественно наблюдается экзофитный рост на фоне присутствия инвазивного. Результатом является слияние отдельных частей новообразования, которое формирует его внешнюю схожесть с соцветием цветной капусты.
Кондилома Бушке-Левенштейна, с точки зрения гистологической картины, отличается разнообразием: области доброкачественных кондилом перемежаются с участками атипичных клеток или плоскоклеточного рака.
Специалистами для подтверждения данного диагноза должна производиться дифференциальная диагностика, целью которой является исключение следующих вероятных диагнозов:
-
плоскоклеточного рака;
-
широкой кондиломы, которая сопутствует сифилису;
-
обычной остроконечной кондиломы.
Трудности при диагностике могут возникать вследствие преобразования гигантской или обычной остроконечной кондиломы в атипичную опухоль. Заболевание требует множественных секционных биопсий и компьютерной томографии (КТ) или магнито-резонансной томографии (МРТ).
Для окончательного исключения онкологии производят полное иссечение новообразования с гистологическим исследованием.
Отличие папилломы от кондиломы
В течение жизни на теле человека появляются самые различные образования. К наиболее часто встречающимся доброкачественным образованиям можно отнести следующие:
-
невусы;
-
папилломы;
-
бородавки;
-
прочие.
Следует понимать, что не все образования бывают безопасными. Всегда предпочтительнее советоваться с дерматологом для выяснения опасности того или иного кожного образования.
Папилломами, называются нежные сосочковые образования на кожи человека, которые появляются вследствие инфицирования чаще кожи определенными штаммами вируса папилломы человека (ВПЧ). Вирус передается контактным способом от кожи инфицированного человека к коже неинфицированного. Папилломы могут находиться на теле человека всю его жизнь, данные новообразования считаются безопасными. Дерматологи все же настоятельно рекомендуют удалять папилломы вследствие возможности их повредить или нечаянно сорвать, что может повлечь негативные последствия.
Кондиломой, называют грубое гребешковое образование на коже и слизистых половых органов, аногенитальной области и ротовой полости. Кондиломатоз является заболеванием, которое вызывают в основном ВПЧ 6 и 11 типа. В данном случае путь передачи половой (сексуальный путь). Кондиломы (бородавки) развиваются вследствие снижения защитных способностей организма, и подлежат обязательному удалению, которое является одним из этапов комплексного лечения данной проблемы.
Основное отличие кондиломы и папилломы заключается в их месторасположении на теле человека. Также данные новообразования имеют различные структурные особенности. В любом случае заниматься самодиагностикой и самолечением не следует. Если вы заинтересованы в эффективном решении проблемы, предпочтительнее обратиться к профильному специалисту: в области гениталий, это гинеколог, на коже другой области, дерматолог.
Профилактика кондиломатоза
Кондиломатоз является следствием заражения организма вирусом папилломы человека (ВПЧ), который в основном передается половым путем. Проявляется он в виде бородавок, называемых кондиломами. Такие образования могут появляться на наружных и внутренних половых органах, в анальной области, ротовой полости.
Поэтому для профилактики кондиломатоза следует избегать:
· наличие инфекций передаваемых половым путем;
· пренебрежения средствами защиты во время полового акта;
· курение;
· механической травме кожи или слизистой половых органов.
Признаками непроизвольного сокращения мышц являются:
- при бруксизме – скрежетание зубами во сне, ощущение перенапряжения в челюстях после пробуждения;
- при спазмах мышц головы – обручевидная боль в висках, в области лба, затылка;
- давящий, пульсирующий, сжимающий характер болевых ощущений;
- чувство тяжести в области спазма;
- болезненность при нажатии на триггерные точки (попробуйте пропальпировать область головы, когда она болит: при нажатии на определенные точки болезненность значительно возрастает);
- тошнота, рвота, головокружение;
- болезненная реакция на свет, громкие звуки (нечасто).
Когда стоит обратиться к врачу:
- головные боли возникли внезапно и не проходят;
- вы столкнулись с мышечными болями впервые после 50 лет;
- боли сопровождаются головокружением, слабостью, онемением конечностей;
- боли длятся более двух недель подряд;
- обезболивающие препараты или не действуют вообще, или дают незначительный кратковременный эффект;
- боль локализована с одной стороны головы/шеи.
Мышечные спазмы, провоцирующие боль, говорят о нарушении здорового функционирования организма
Чтобы не допустить развития заболевания, важно вовремя обратиться к врачу. Мы советуем посетить терапевта, невролога, эндокринолога, которые назначат вам развернутую лабораторную диагностику
По результатам исследований к вашему лечению могут подключить специалистов другого профиля: ортопеда, кардиолога, мануального терапевта. Комплексное лечение может включать в себя прием лекарственных препаратов, курс массажа, лечебную гимнастику. Хороший врач обязательно даст вам рекомендации по питанию, режиму дня.
Как проявляется ВПЧ – инфекция?
Основным симптомом инфекции вызванной вирусом папилломы человека является образование так называемых остроконечных кондилом.
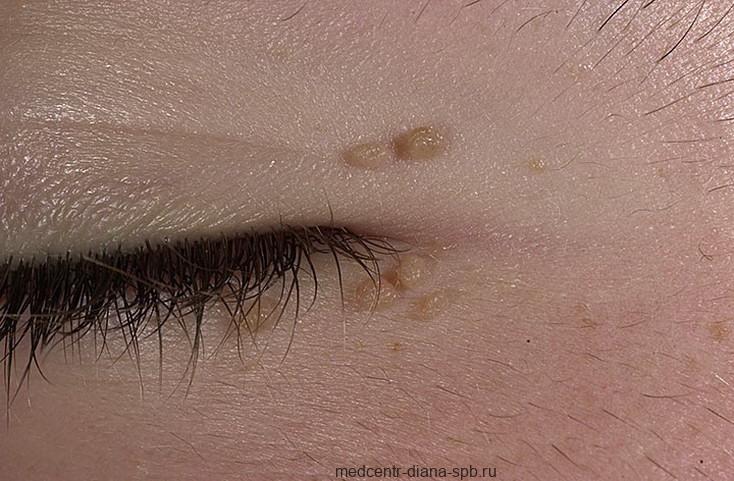
Внешне остроконечные кондиломы похожи на обычные бородавки. Они могут иметь небольшие размеры (от нескольких миллиметров до сантиметра), розоватую или телесного цвета окраску, гладкую или слегка бугристую поверхность.
Чаще всего остроконечные кондиломы образуются в области наружных половых органов.
У женщин остроконечные кондиломы могут возникать вблизи клитора, на малых и больших половых губах, во влагалище и на шейке матки. В случае раздражения кондилом, располагающихся близко к входу во влагалище, возможно появление зуда и незначительного кровотечения во время полового акта.
У мужчин остроконечные кондиломы образуются на половом члене и мошонке.
Также кондиломы могут образоваться в области анального отверстия, в мочеиспускательном канале или в любом другом месте на коже (кожа шеи, подмышечные впадины). Несколько расположенных рядом кондилом могут сливаться в одну большую «бородавку».
Как правило, остроконечные кондиломы безболезненны. В некоторых случаях в области кондилом ощущается легкий зуд и дискомфорт.
Диагностика Аногенитальных бородавок (кондилом:
Методы диагностики:
— осмотр аногенитальной области при хорошем освещении (для выявления мелких элементов следует использовать лупу);
— осмотр женщин с использованием зеркала Куско для выявления поражений влагалища и шейки матки;
— меатоскопия (осмотр ладьевидной ямки с помощью отоскопа);
— уретроскопия (при наличии бородавок наружного отверстия уретры) для определения проксимальной границы поражения уретры (проводится по показаниям; необходима примерно в 5% случаев);
— аноскопия (проводится при наличии анальных бородавок; необходима примерно у 30% больных);
— проба с 3% раствором уксусной кислоты, после обработки которой аногенитальные бородавки в течение нескольких минут сохраняют серовато-белую окраску. Метод обладает низкой специфичностью, в связи с чем могут наблюдаться ложноположительные результаты при других заболеваниях (вульвовагинит, склератрофический лихен, красный плоский лишай, псориаз, баланопостит, экзема, генитальный герпес). Однако проба с уксусной кислотой помогает уточнить границы поражения перед проведением биопсии или хирургического лечения;
— гистологическое исследование рекомендуется проводить при атипичной клинической картине с целью дифференциального диагноза, при подозрении на злокачественную природу папулезных или пятнистых элементов, при локализации кондилом на шейке матки, при новых множественных остроконечных бородавках у лиц старше 35-40 лет;
— цитологическое исследование биоптата из шейки матки;
— кольпоскопическое исследование;
— консультирование у специалистов (педиатр, гинеколог, дерматовенеролог, акушер-гинеколог, уролог, проктолог, отоларинголог).
При наличии аногенитальных бородавок необходимо проведение обследования с целью исключения других инфекционных болезней передаваемых половым путем.
Дифференциальный диагноз проводят с папулезным ожерельем полового члена (у мужчин) и микропапилломатозом малых половых губ (у женщин).
Папулезное ожерелье полового члена наблюдается у подростков и характеризуется наличием отдельных папул диаметром 1-2 мм, расположенных в 1- 2 ряда, локализующихся по окружности венца головки полового члена или в области уздечки крайней плоти. В отличие от кондилом папулы не сливаются, имеют гладкую поверхность, сосудистый рисунок отсутствует.
Микропапилломатоз малых половых губ считается вариантом нормы. Он характеризуется наличием на внутренней поверхности малых половых губ и области преддверия влагалища симметрично расположенных несливающихся папул правильной формы.
Сальные железы, расположенные в области крайней плоти и вульвы у здоровых лиц, также могут ошибочно расцениваться как множественные бородавки в виде папул.
Кроме этого дифференциальный диагноз следует проводить с такими заболеваниями, как контагиозный моллюск, фиброэпителиальная папиллома, себорейный кератоз.
Как вылечить
На сегодняшний день в мире не существует ни одного доказанного средства лечения ВПЧ.
Тактика борьбы с папилломами и кондиломами следующая:
- удаление образования;
- противовирусная терапия – для подавления активности вируса;
- иммуномодулирующая терапия – для улучшения работы иммунной системы.
Для избавления от нароста прибегают к различным методам:
- лазерное удаление;
- криодеструкция;
- радиоволновое воздействие;
- электрокоагуляция;
- химическое удаление;
- традиционное хирургическое вмешательство.
Выбор способа осуществляет врач в зависимости от вида образования, его локализации, размера и т.д.
Обследование перед обрезанием
В ходе обследования перед циркумцизией проводится ряд диагностических манипуляций, которые позволяют оценить общее состояние организма и последующую возможность в проведении оперативного вмешательства, целью которого выступает исключение развития осложнений в процессе реабилитационного периода.
Диапазон мероприятий по исследованию определяет врач уролог, который в процессе подготовки к обрезанию сопровождает пациента. Обследование может включать в себя следующие виды диагностики:
- анализ мочи, определяющий общие составляющие;
- биохимия крови, сопровождаемая развернутой формулой;
- определение параметров свертываемости;
- клинические показатели крови;
- тесты на ВИЧ, сифилис, гепатит и прочие схожие патологии;
- в случаях, когда операция планируется в возрасте старше 50 лет, потребуется обязательный кардиографический тест жизнедеятельности сердечной мышцы и дополнительная консультация у врача терапевта.
Полученные результаты не являются бессрочными, поэтому проходить обследование не стоит заранее.
Лечение Аногенитальных бородавок (кондилом:
Лечение аногенитальных бородавок (кондилом) должно быть направлено на длительную ремиссию, однако у 20–30% отмечаются рецидивы. При назначении той или иной терапии врач должен визуально оценить степень поражения, распространенность высыпаний и рекомендовать больному соответствующее лечение.
Лазертерапия – удаление при помощи СО2-лазера. Радиохирургия – удаление при помощи прибора радиоволновой хирургии.
Метод деструктивной терапии должен выбрать врач, исходя из распространенности процесса, локализации высыпаний и психосоматического состояния больного. Деструкция производится на фоне местной анестезии.
Вышеуказанные методы лечения дают хороший эффект, однако вне зависимости от применяемой технологии у 20–30% пациентов развиваются новые поражения на границе между иссеченными и внешне здоровыми тканями или в других местах.
Криодеструкция – удаление новообразований при помощи жидкого азота. При криодеструкции развиваются некроз эпидермиса и дермы, тромбоз сосудов дермы. Для лечение используют технику замораживание-оттаивание-замораживание. Азот наносят путем напыления из криодеструктора или ватным тампоном на пораженные и близлежащие здоровые ткани. Эффективность метода составляет 60–80%, однако технику обработки трудно стандартизировать и может потребоваться несколько сеансов.
Медикаментозное лечение кондилом:
Трихлоруксусная кислота (80–90% раствор) является химическим препаратом, вызывающим некроз клеток. Наносится непосредственно на аногенитальные бородавки с помощью аппликатора с ватным наконечником. Чаще применяется при незначительных высыпаниях, однако больные плохо переносят процедуру, так как после нанесения появляется сильное жжение. Также возможно образование язв и рубцов.
Солкодерм (комбинация азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди) наносят непосредственно на бородавку при помощи стеклянного шпателя, не затрагивая здоровых тканей. Возможно повторное проведение процедур в случае неполного некроза высыпаний.
Деструктивные методы терапии желательно сочетать с противовирусной и иммуностимулирующей терапией, назначить препараты, корректирующие иммунную систему, на основании иммунограммы и подбора иммуностимуляторов.
Подофиллотоксин (0,15% крем или 0,5% раствор).
Оценка эффективности лечения
Отсутствие клинических проявлений вирусной инфекции.
Осложнения и побочные эффекты лечения
Формирование келлоидных рубцов
Трихлоруксусную кислоту следует использовать с осторожностью из-за возможности образования глубоких язв и рубцов.
Ошибки и необоснованные назначения
Применение подофиллотоксина у беременных противопоказано. Прогноз
Несмотря на длительность лечения (1- 6 мес) и наличие высокого риска развития рецидивов, в конечном счете возможно достижение полного клинического выздоровления.
Преимущества и недостатки обрезания
Многие относятся к обрезанию скептически и не понимают всех преимуществ, которые достигаются путем удаления крайней плоти. К основным плюсам относятся:
- значительно снижается риск поражения инфекцией мочеполовых путей;
- полностью исключается возможность возникновения фимоза и последующего прогрессирования в острую форму, именуемую парафимозом;
- отсутствие кожных покровов вокруг головки члена позволяет не беспокоиться об образовании раковых клеток на крайней плоти, большая часть которой удаляется в процессе хирургического вмешательства;
- более безопасный половой контакт для женщин, ввиду значительного снижения возможности развития вирусов ВПЧ;
- иссечение крайней плоти позволяет уменьшить риск заболевания генитальным герпесом и ВИЧ, благодаря отсутствию бактерий, которые собираются под кожным покровом.
Но, как и у любых положительных влияний, у обрезания присутствуют и свои недостатки, которые способны доставить определенные беспокойства мужчине. К их числу относятся:
- острые болевые ощущения, с которыми может столкнуться пациент;
- противоречие определенным нормам эстетического характера;
- проблемы, связанные с гигиеной.
В любом случае, при отсутствии медицинских показаний, принуждать к реализации обрезания никто не будет. Здесь решение принимает сам пациент или родители, в случае если операция планируется для ребенка.
Ответы на часто задаваемые вопросы по обрезанию
Сколько стоит обрезание?
17000 рублей
Какой наркоз используют при операции обрезание?
Обрезание проводят как правило под местной анестезией
Как долго проходит операция обрезание?
Операция длится около 40 минут
Делают ли у вас в клинике женское обрезание?
Нет
Делают ли у вас обрезание по религиозным мотивам?
Нет
Какое обрезание лучше сделать?
Наши урологи рекомендуют делать полное обрезание крайней плоти.
Через сколько времени после обрезание можно заниматься сексом?
Через две недели.
Больно ли делать обрезание?
Нет
Как меняется чувствительность после операции обрезание?
Чувствительность головки полового члена незначительно уменьшается.
Как снять швы после обрезания?
У нас в клинике или вызвать уролога на дом.
Можно ли сделать обрезание на дому?
Нет. Обрезание необходимо сделать только в клинике.
Какой уход за половым членом необходим после обрезания?
Полный покой и обработка антисептиком.
Чем хорошо обрезание?
Много положительных сторон: гигиена, эстетика и многое другое.
Легче ли писать после обрезания?
Да.
Что лучше обрезание скальпелем или лазером?
Лучше лазером.
В каком возрасте лучше сделать обрезание?
Это не имеет существенного значения. Все зависит от показаний к операции. Но лучше сделать раньше.
Влияние обрезания на эректильную функцию
Циркумцизия абсолютно не влияет на репродуктивную функцию. Эрекция будет происходить в том же ритме, что и до удаления крайних тканей. Так же операция не привносит изменений в ощущения во время секса и чувствительности.
В результате многочисленных исследований и анализов, выявлено, что обрезание увеличивает время, требующееся во время полового контакта для семяизвержения. Так же в повседневной жизни будет отсутствовать дискомфорт.
Ощущения неполноценности и проблемы эректильного характера могут возникать лишь на психологическом уровне у мужчин, прошедших данную процедуру в преклонном возрасте. С этими проблемами поможет справиться консультация у уролога и прием антидепрессантов.
Анатомия и некоторые заболевания крайней плоти
Полезная информация по теме:
- Крайняя плоть
- Отек крайней плоти
- Разрыв крайней плоти
- Воспаление крайней плоти
- Покраснение крайней плоти
- Удаление крайней плоти
- Сужение крайней плоти
- Язвы на крайней плоти
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Полезная информация по теме:
- Обрезание взрослым
- Обрезание детям
- Показания к обрезанию
- Противопоказания к обрезанию
- Этапы операции обрезание
Период реабилитации после удаления бородавки
Как правило, электрокоагуляция хорошо переносится пациентами и не приводит к появлению побочных эффектов. Нередко после процедуры возникают жжение и зуд в оперируемой области. Это может объясняться непереносимостью местного обезболивающего препарата, индивидуальной чувствительностью кожного покрова или нарушением техники проведения процедуры.
После коагуляции на ранке появляется небольшая корочка, которую не рекомендуется срывать, счесывать и мочить. Это может привести к появлению послеоперационных рубцов и более длительному заживлению. Спустя 10-12 дней корочка самостоятельно отпадет и на ее месте останется розовое пятнышко. Однако это только при условии, если тело бородавки находилось неглубоко и было достаточно маленьким. Если же были вовлечены глубокие слои эпидермиса, то пятно будет более светлого оттенка. Однако, через время пятно также пропадает и на месте операции не остается видимых следов.
После иссечения бородавки электрокоагуляцией пациенту необходимо на протяжении периода восстановления обрабатывать послеоперационную зону антисептическими препаратами.
Удаление небольших бородавок высокочастотным током — это безболезненная и безопасная процедура, которая позволяет качественно и оперативно избавиться от различных наростов. При этом врач может взять образец ткани на гистологическое обследование. Это позволит убедиться в отсутствии онкоклеток в исследуемом материале.
В нашей специализированной клинике работают опытные и квалифицированные врачи, которые проведут предварительное обследование, выполнят качественное иссечение бородавок и предоставят исчерпывающие рекомендации относительно реабилитационного периода.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 930
Количество прочтений: 930
Виды кондилом
Кондиломы на головке полового члена — частое явление среди молодых мужчин. Данные образования бывают экзофитными (остроконечными) и эндофитными (плоскими). В первом случае на коже образуются сосочковые наросты. Возбудителями их являются вирусы низкого онкогенного риска. Плоские кондиломы растут вглубь тканей. Они более опасны в плане злокачественного перерождения.
Наиболее часто встречаются остроконечные новообразования в области гениталий. Около 50% людей, практикующих незащищенные половые связи, инфицированы вирусом папилломы человека.
Вирус папилломы человека активно размножается только при снижении иммунной защиты. ВПЧ-инфекция входит в группу ИППП.
Это означает, что основным путем заражения мужчин является половой.
Пилинг

С возрастом мужская кожа, как и женская, подвергается изменениям. Сначала морщины образуются под глазами, со временем они становятся заметны на внешних уголках рта, еще позже – на лбу. Затормозить старение кожи и выровнять рельеф лица поможет кислотный пилинг – на кожный покров наносят на 2-3 минуты низкоконцентрированные кислоты.
В течение трех дней после процедуры рекомендуется пользоваться кремом с противовоспалительными свойствами, чтобы снять покраснение и активировать регенерационные процессы в дерме.
На четвертые сутки после пилинга кожа начинает шелушиться. Не стоит переживать, так как это обычная реакция на действие кислоты. Через 2-3 дня шелушение прекратится, и станет заметен омолаживающий эффект от процедуры.
Профилактика Аногенитальных бородавок (кондилом:
Больным необходимо объяснить дальнейшее течение заболевания, частоту последующих обследований. Часто у пациентов отмечается тяжелое психосоматическое состояние вследствие как внешних проявлений патологии, так и нарушения полноценной сексуальной жизни. Врач обязан поддержать и ободрить больного, отметить благоприятный прогноз заболевания, при необходимости направить пациента к другим специалистам, обучить его обработке раневых поверхностей после деструктивной терапии.
Независимо от использованного метода лечения ВПЧ может персистировать в близлежащих тканях, в результате чего возникают рецидивы, требующие продолжения лечения. Больные должны получить четкую информацию, желательно в письменном виде, о причине заболевания, результатах лечения и возможных осложнениях. Их следует убедить в том, что, хотя лечение может длиться от 1 до 6 мес и возможность рецидива высока, длительная ремиссия вполне достижима. Курильщикам, у которых бородавки не поддаются лечению, стоит настоятельно порекомендовать бросить курить, так как имеются сообщения о связи курения с развитием бородавок. Женщинам следует напомнить о необходимости регулярного цитологического исследования шейки матки. Их следует убедить в том, что риск развития рака шейки матки низок, а регулярное и своевременное исследование мазков позволит выявить и своевременно удалить цервикальную интраэпителиальную неоплазию. Следует убедить больных в необходимости пользоваться презервативами при контактах с новыми половыми партнерами. Использование презервативов при контактах с постоянными половыми партнерами может быть излишним, так как к моменту начала лечения они уже фактически инфицированы. Использование презервативов после инфицирования не влияет на дальнейшее развитие заболеваний, вызванных ВПЧ. Поскольку латентный период после заражения достаточно длителен, появление кондилом только у одного партнера при моногамных отношениях не является доказательством его контактов с другими половыми партнерами. Половому партнеру пациента, с которым он контактирует в данный момент, а также при возможности его половым партнерам за предшествующие 6 мес необходимы обследование и консультация по поводу инфекций, передаваемых половым путем, и их профилактике.
Внутрипротоковая папиллома (папиллома протоков).
Удаление папилломы на соске
Папиллома протоков (внутрипротоковая папиллома) возникает вблизи соска, удаление папилломы на соске возможно методом электрокоагуляции под местной анестезией. Признаки внутрипротоковой папилломы (или папилломы соска) – появление окрашенных кровью или прозрачных выделений из одного соска. Протоковая папиллома часто является предраковым состоянием. Лечением папиллом на соске, внутрипротоковой папилломы занимается маммолог-онколог.
На фото: папилломы на лице
Вирус папилломы человека (ВПЧ) имеет широкое распространение во всем мире. ВПЧ вызывает бородавки, папилломы, остроконечные кондиломы. Различные виды вируса папилломы человека (их более 100) вызывают разные заболевания.
Остроконечные кондиломы – это небольшие образования цвета кожи, их размер от 1 мм до нескольких сантиметров. Остроконечные кондиломы могут образовываться, на гениталиях, около заднего прохода, на лице, даже во рту, на теле, животе, в паховой области, в подмышечных впадинах. Это вирусное заболевание. Возбудителем остроконечных кондилом является вирус папилломы человека (ВПЧ).
У мужчин чаще всего поражается головка полового члена, уздечка крайней плоти. У женщин поражение вирусом папилломы человека проявляется на половых губах, клиторе, влагалище, шейке матки.
Остроконечные кондиломы могут локализоваться вокруг заднего прохода.
Из единичных остроконечные кондиломы могут разрастаться до высыпаний, которые могут распространяться, приобретая вид цветной капусты. Типы ВПЧ «высокого риска» (16, 18, 31, 33 и 35) вызывают дисплазию шейки матки, могут озлокачествляться.
Прижигание
Метод прижигания специальными химическими препаратами применяется лишь при легких формах кондиломатоза, а именно в тех случаях, когда область распространения кондилом составляет не более 1 см в диаметре. В противном случае необходимо удостовериться, что болезнь не затронула нижние слои кожи. Вещество наносится непосредственно на участки, пораженные заболеванием. В группу подобных препаратов наружного применения входят кондилин (подофиллотоксин), солкодерм и жидкий азот.
- Кондилин разработан на основе подофиллотоксина — органического вещества, входящего в состав подофиллина. Препарат наносится на кондиломы 2 раза в сутки. Трехдневные курсы чередуются с четырехдневными перерывами. Продолжительность лечения — около пяти недель. Использование данного средства противопоказано при беременности, в период лактации, а также при гиперчувствительности кожи.
- Солкодерм — вещество наружного местного применения, в состав которого входит азотная, уксусная и щавелевая кислота. Перед нанесением препарата кондиломатозный участок обрабатывается этиловым спиртом. Процедуру нанесения повторяют до тех пор, пока кожа пораженной области не обесцветится. В дальнейшем обработанные участки необходимо смазывать 70% спиртом 2-3 раза в день до окончательного отвердевания деформированной поражением области.
Поскольку данные вещества являются весьма едкими и при попадании на здоровую кожу, могут вызвать кислотные ожоги, их использование требует особой осторожности.
Диагностика болезни
Зная, что такое кондиломы и как они проявляются, необходимо пройти обследование для постановки точного диагноза и назначения соответствующего лечения. Сначала уролог проводит изучение анамнеза и осмотр ануса и половых органов, исследует ректально прямую кишку.
Обратите внимание! Для предупреждения перехода патологии в запущенную форму врач должен точно поставить диагноз, определить форму заболевания, установить причины снижения иммунитета мужчины, и только потом назначить эффективное лечение. ПЦР
ПЦР
Так как внешние проявления патологии ярко выражены, в постановке диагноза не возникает трудностей. Врач может назначить ректороманоскопию, уретроскопию, аноскопию, также пациент должен сдать анализ на ВИЧ-инфекцию, сифилис, гепатит.
Нередко в качестве диагностического метода применяют ПЦР для выявления типа возбудителя, цитологическое исследование мазков, гистологическое исследование при подозрении на онкологию.
Необходимо провести дифференцировку и отличие кондиломы от сифилиса, гонореи и плоскоклеточного рака.