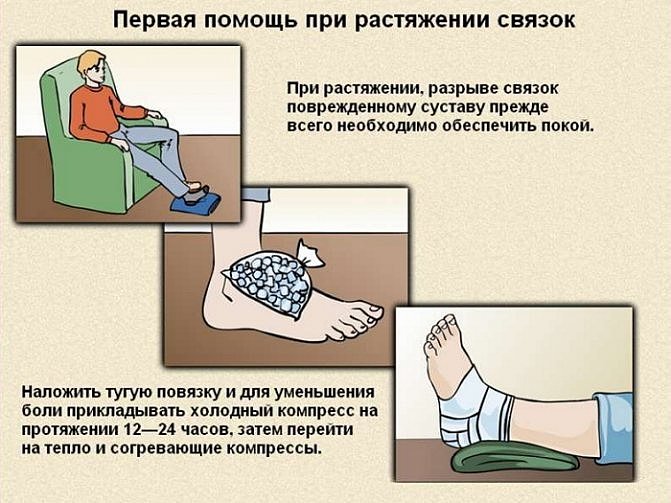
Боли в мышцах
Содержание:
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Виды гонартроза
Коленный сустав образуют три кости:
- Бедренная кость (лат. femur)
- Коленная чашечка (лат. patella)
- Большеберцовая кость (лат. tibia)
Износ суставного хряща происходит между трущимися поверхностями костей. Трение между бедренной костью и большеберцовой костью происходит в двух местах: на внутренней (медиальной) и наружной (боковой) части. Локализация артроза быть отражена в заключении врача.
- Медиальный гонартроз: износу подверглась внутренняя часть суставного хряща.
- Латеральный гонартроз: износу подверглась наружная часть суставного хряща
Артроз — самое распространенное в мире заболевание у взрослых. По данным Института Коха, гонартроз — наиболее распространенная локализация дегенеративного процесса в суставах. На втором месте находится артроз тазобедренных суставов.1,2 Возраст — это значимый фактор риска. Так, более половины женщин в возрасте старше 60 лет имеют гонартроз.1
Кинезитерапия в лечении икр ног
Кинезитерапия – разновидность лечебной физкультуры, способная оздоровить и укрепить защитные силы организма. Она стала популярной по всему миру за последние несколько лет.
Кинезитерапия для лечения болей в икрах представляет собой растяжку мышц. Регулярные умеренные нагрузки позволят не только укрепить стенки сосудов, но и поддерживать мышечные ткани в тонусе.
Чтобы боли в икрах не беспокоили, целесообразно устраивать ежедневные прогулки, а также умеренно заниматься любимым видом спорта 3-4 раза в неделю.
Теперь вы знаете всё о лечении икр ног и сумеете справиться с этим неприятным симптомом в максимально короткие сроки. А пройти профессиональный курс лечения можно в наших Центрах кинезитерапии, которые расположены в Твери, Зеленограде, Клине и Дубне.
Лечение судорог
- Медикаментозная терапия. Врач назначает комплекс лекарственных препаратов (венотоников). Они активно борются с причиной развития проблемы. Улучшают тонус мышц, укрепляют стенки сосудов, улучшают кровообращение.
- Массаж – эффективный метод борьбы с судорогами. Улучшает обмен веществ, восстанавливает правильный отток венозной крови, эффективно устраняет болевой синдром. Дает качественный оздоровительный эффект, благодаря чему уходят судороги. Снижается уровень холестерина в крови, нормализуется артериальное давление, улучшается работа поджелудочной железы.
- Как применять мази? Мази необходимы для улучшения кровообращения, снятия воспалительного процесса, уменьшения боли. Применять такие средства лучше после консультации врача, так как в одной ситуации нужна охлаждающая мазь, а в другой – согревающая. При судорогах активно используется «Троксевазин», «Венозол». Для более длительного эффекта мазь необходимо совмещать с лекарственными препаратами.
Кинезитерапия для лечения судороги икроножной мышцы
Кинезитерапия применяется при лечении различных заболеваний и дает эффективный результат:
- Фиксация мышц;
- Воздействие на нервные окончания;
- Расслабление мышц;
- Устранение болевых ощущений;
- Снятие отечности;
- Устранение воспалительного процесса;
- Восстановление кровообращения.
Если проводить комплексное лечение, совмещая кинезитерапию с другими методами, то можно добиться длительного положительного результата.
Меры профилактики
- Отказаться от физических нагрузок сразу после приема пищи. Перерыв должен быть минимум 2 часа;
- Аккуратно выполнять упражнения для растяжки мышц;
- Употреблять достаточное количество жидкости, особенно после физических нагрузок;
- Отказаться от курения.
Наши преимущества
Наш центр кинезитерапии предлагает пациентам профессиональную диагностику и качественное лечение. В работе мы применяем современные технологии и оборудование.
Вы получите грамотную помощь и реальный результат, так как наши специалисты назначают лечение только после диагностики и установления точного диагноза.
У нас проводится комплексное лечение с учетом состояния больного и сопутствующих патологий. Такой подход позволяет не только устранить болевые ощущения, но и вылечить первоначальное заболевание.
В работе мы применяем современные технологии и проверенные лекарственные препараты. Перед назначением врач обязательно опросит вас на предмет наличия аллергических реакций, перенесенных болезней и других особенностей организма.
Наши клиники расположены в городах: Зеленоград, Тверь, Дубна и Клин. Мы всегда рады оказать эффективную помощь каждому пациенту. У нас лечение судорог икроножных мышц пройдет быстро и эффективно. Обращаясь к нам, пациенты гарантированно идут по пути выздоровления!
Диабетическая полинейропатия нижних конечностей
Тяжесть протекания сахарного диабета определяется выраженностью его осложнений.
Жажда, сухость во рту, учащённое мочеиспускание, зуд – неприятные симптомы заболевания. Они появляются первыми. Они же – сигналы о том, что произошёл серьёзный сбой в чётком динамическом постоянстве состава и свойств внутренней среды.
Центр жажды отреагировал на высокую концентрацию сахара в крови, большое количество выпитой жидкости и интенсивная работа почек помогают снизить его количество.
Уменьшение выраженности этих симптомов чаще всего, к сожалению, говорит не об улучшении, а об “усталости” компенсаторных возможностей организма.
Глюкоза – основной источник энергии для клеток организма. Однако в постоянной высокой концентрации она становится токсичной для них. Первыми поражаются клетки нервных волокон и сосудов. Это определяет развитие осложнений:
- диабетическая офтальмопатия – поражение сосудов сетчатки глаза
- диабетическая нефропатия – поражение сосудов почек
- диабетическая полинейропатия – поражений всех нервных волокон
Первыми поражаются тонкие нервные волокна, отвечающие за температурную и болевую чувствительность. Именно поэтому повышается риск незамеченной травмы стоп, и провоцируется развитие синдрома диабетической стопы.
Возникают болевые ощущения на не болевые раздражители, онемение (по типу “носков” и/или “чулок”), покалывания, зябкость и/или чувство жара в ногах.
Боли могут быть колющими, жгущими, острыми. При дальнейшем развитии процесса – тупыми, мучительными и достигать очень высокой интенсивности, не давая покоя ни днём, ни ночью. Особенностью являются именно ночные боли.
В дальнейшем отмечается снижение вибрационной чувствительности. Страдают нервные волокна, отвечающие за работу мышц и сухожильные рефлексы. Происходит атрофия мелких мышц стоп, деформация пальцев, может нарушаться походка и затрудняется поддержание равновесия туловища.
Выявляется сухость кожи, изменение её цвета, появляются выраженные мозоли (натоптыши) в областях стоп, подвергающихся наибольшему давлению. Под ними формируются язвы, которые долго остаются незамеченными.
Все эти изменения могут привести к развитию синдрома диабетической стопы, гангрене пальцев, стопы. Что неизбежно ведёт к ампутации.
В современной медицине существует постулат о “метаболической памяти”. Это означает, что чем раньше достигнут и чем дольше сохраняется удовлетворительный метаболический контроль гликемии, тем меньше шансов на развитие и прогрессирование диабетических осложнений.
Полинейропатия является наиболее ранним осложнением. Согласно протоколу по диагностике диабетической полинейропатии нижних конечностей необходимые исследования у пациентов с СД 1 типа проводят через год после дебюта, у пациентов с СД 2 типа – с момента диагностики СД!!
Первостепенной задачей является оценка компенсации сахарного диабета. На сегодня единственно оправданным и клинически подтверждённым методом профилактики и лечения диабетической полинейропатии является достижение и поддержание оптимального гликемического контроля.
Однако учитывая позднее обращение за медицинской помощью, когда уже существуют значительные изменения и их прогрессирование с длительностью диабета, для большинства наших пациентов требуется дополнительное использование лечебных мероприятий, влияющих на различные звенья развития диабетической нейропатии нижних конечностей.
Дневной стационар
Диагностика ишиаса
Диагностика защемления седалищного нерва не должна сводиться исключительно к непосредственной постановке диагноза. Уважающий себя врач обязательно внедрит в указанный процесс поиск причины возникновения заболевания. От этого в огромной мере зависит эффективность лечения боли и исключение возможности рецидивов ишиаса.
Диагностические решения при этом включают в себя нижеизложенный комплекс мероприятий:
- рентгенологическое обследование поясницы и тазобедренной зоны;
- обследование посредством электронейромиографа;
- сцинтиграфия (при вероятности образования опухолей);
- изучение рефлексов (подошвенного, ахиллесова, коленного);
- определение наличия синдромов (Бонне, Легаса, Сикара и посадки).
- МРТ и КТ поясницы;
- ультразвуковые методики;
- анализы крови (биохимический, общий);
- анализ мочевой жидкости;
Если суть синдрома посадки более или менее понятна (речь идет о неспособности к приседанию), то за звучными французскими фамилиями скрываются нижеследующие методы диагностики.
Тест Легаса проводится, когда пациент лежит на спине на твердой ровной плоскости. При поднятии прямой ноги вверх у здорового испытуемого не имеется дискомфортного ощущения. При защемлении седалищного нерва же на задней стороне конечности и в пояснице появляется боль. При последующем сгибании колена и подтягивании его к груди при обозначенном недуге происходит уменьшение или даже исчезновение боли.
Обследование Бонне аналогично, только действия с конечностью пациента производит врач. Тест Сикара характеризуется болезненностью при сгибе стопы.
Сколько длится послеоперационная боль
На этот вопрос однозначно ответить нельзя, но острая боль исчезает полностью, когда сформирована рубцовая ткань и больше нет оснований для возникновения болевых импульсов. Сколько продлится этот период, зависит от самого пациента — способностей тканей его организма к регенерации (восстановлению), адекватности обезболивания, психологического настроя и общего состояния.
Если боли в области послеоперационных швов длятся более 3 месяцев, с перерывами или без, и не связаны с процессом заживления, то это признаки развития хронического болевого синдрома. В его основе лежит повреждение нервов или формирование патологических импульсов6. Частота его развития колеблется от 5 до 50% (в среднем у каждого пятого пациента6) и является одним из показателей успешности хирургического лечения7. Такая разница объясняется различием в методиках вмешательства и их травматичности7.
Для формирования хронической послеоперационной боли, в том числе рубцов, предрасполагающими факторами являются6:
- женский пол;
- возраст до 35 лет6;
- стресс, тревога перед операцией, предоперационная боль;
- вид вмешательства – если оперативное лечение связано с высокой вероятностью повреждения крупных нервов (ампутации конечностей, операции на органах грудной клетки, удаление молочных желез), то риск хронизации боли намного выше;
- продолжительность операции;
- течение послеоперационного периода – интенсивная острая боль, большие дозы анальгетиков, применение лучевой и химиотерапии;
- чрезмерная опека и поддержка со стороны близких в восстановительном периоде,
- длительный постельный режим.
Профилактика развития хронического болевого синдрома проводится в несколько этапов:
- Первичная – связана с самим хирургическим вмешательством: по возможности, выбор нехирургического метода лечения, выполнение операции наименее травматичным способом, например, использование эндоскопической техники.
- Вторичная – интенсивное обезболивание после операции. Это наиболее перспективный метод, который можно дополнить предоперационным введением анальгетиков, способствующим ослаблению болевой импульсации после вмешательства. В качестве обезболивающих после операции применяют различные анальгетики, НПВС, регионарную анестезию, седативные средства7.
Одним из препаратов группы , который помогает бороться с острой и хронической послеоперационной болью, является Мотрин. Выпускается в таблетках по 250 мг. Он обладает выраженным противовоспалительным и обезболивающим действием, которое может длиться до 12 часов9. В послеоперационном периоде (в травматологии, ортопедии, гинекологии, челюстно-лицевой хирургии) его можно принимать взрослым и детям старше 15 лет8.
Если вы точно не знаете причин боли в послеоперационной ране, но обратиться к врачу быстро нет возможности, то самостоятельно принимать Мотрин можно не более 5 дней9. Обязательно нужно связаться с доктором и выяснить причину болей.
Современная комплексная (мультимодальная) тактика обезболивания включает использование комбинации нестероидных противовоспалительных средств, местных анестетиков, анальгетиков центрального действия и препаратов, действующих на уровне проводимости нервных импульсов. Она должна применяться на протяжении всего периода существования зоны поврежденных тканей до окончательного заживления.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
Цены
Ознакомиться с ценами подробнее можно здесь
Наши врачи
-
ЛИТВИНЕНКО Андрей Сергеевич
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
-
СКРЫПОВА Ирина Викторовна
ФизиотерапевтреабилитологСтаж: 16 лет
Записаться
-
МОИСЕЕНКО Алексей Юрьевич
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
-
ХОЛИКОВ Тимур Вячеславович
Травматолог ортопедВрач спортивной медициныСтаж: 17 лет
Записаться
-
СИДЕНКОВ Андрей Юрьевич
Травматолог ортопед Врач спортивной медициныСтаж: 10 лет
Записаться
-
ЖЕЖЕРЯ Эдуард Викторович
Врач-ортопед вертеброневрологСтаж: 17 лет
Записаться
Методика лечения икроножной мышцы
Зависит от причины заболевания. Вначале необходимо провести полную диагностику, а затем врач подберет оптимальное лечение.
Общие принципы консервативного лечения
Назначить эффективную терапию может врач после диагностики и опроса пациента. Чем лечить икроножную мышцу? В зависимости от полученной информации будет подобрано комплексное лечение:
- При остеомиелите необходима госпитализация и терапия в условиях стационара. Вначале пациенту убивают воспалительный процесс, а затем проводят комплексное лечение для восстановления;
- Если боль возникла по причине патологий периферических нервов, то терапия проводится под контролем невролога. Пациент принимает таблетки для снятия болевого синдрома и антибактериальные препараты. Если было защемление нерва, то дополнительно врач назначает таблетки, расслабляющие мускулатуру;
- Если болевые ощущения в икроножной мышце являются следствием проблем со спиной, то острую боль снимают с помощью блокад и противовоспалительных препаратов. Дополнительно пациент получает анальгетики, массаж;
- Тромбофлебит. Лечение необходимо комплексное, включающее в себя холодные спиртовые компрессы, противовоспалительные мази, таблетки, активирующие кровообращение, антигистаминные препараты для снижения отечности;
- Болевые ощущения во время активных движений свидетельствуют о наличии плоскостопия. Вначале следует пройти диагностику для уточнения диагноза, а затем лечить основную патологию;
- Поражение вен. В этой ситуации необходимо незамедлительно обратиться к врачу-флебологу. В зависимости от стадии развития патологии он назначит мази, лекарственные препараты. Мази необходимы для устранения неприятных ощущений. Таблетки восстанавливают венозные сосуды, уменьшают вероятность образования тромбов, нормализуют кровообращение. Если боль связана с неврологией, то основным лечением будут физиопроцедуры и обезболивающие средства;
- Если причина боли в остеомиелите, то необходимо стационарное лечение. Вначале врач снимает воспалительный процесс, а затем назначает дополнительный комплекс восстановления.
Хирургическое вмешательство
При тяжелых травмах проводится оперативное лечение. Наиболее часто такая ситуация встречается при разрыве мышцы или сухожилия. Пациент ощущает острую боль, мышечные спазмы, воспаление и кровоподтек. Сокращение поврежденной мышцы может привести к образованию небольшой выпуклости.
При травме такого характера человек не может самостоятельно ходить. Мышечные волокна не срастаются самостоятельно, поэтому требуется хирургическая операция. Во время нее врач соединяет разорванные мышечные волокна или сухожилия.
Важно! При травме такого рода нельзя откладывать визит к врачу, так как чем дольше мышцы находятся в разорванном состоянии, тем сложнее будет вернуть их в первоначальное положение

Кинезитерапия для лечения икроножных мышц
Кинезитерапия имеет широкий спектр эффективного действия. Возможно использование разнообразных полос. В зависимости от способа воздействия можно достичь очень больших результатов:
- Нормализация кровообращения;
- Воздействие на лимфу после устранения отечности, воспалительного процесса;
- Устранение болевых ощущений;
- Разгрузка мышц от напряжения.
Если применять кинезитерапию в комплексе с другими способами лечения и реабилитации, то будет гарантирован эффективный, долговременный результат.
Почему стоит обратиться именно к нам?
Мы предлагаем профессиональную качественную диагностику с применением современного оборудования. Врачи тщательно проведут обследования и выявят слабые места. С нами вы быстро пройдете необходимое лечение и забудете о проблеме.
Наш Центр кинезитерапии предлагает эффективное лечение. В работе используем современное оборудование и качественные препараты. Мы предлагаем комплексное лечение в городах: Зеленоград, Тверь, Дубна, Клин. Гарантируем качественное лечение и положительный результат.
Симптомы воспаления седалищного нерва
Среди проявлений ишиаса медики выделяют нижеперечисленные симптомы:
- боль мышцы ягодицы, отдающая в тыльную сторону нижней конечности;
- занемение кожных покровов ноги сзади;
- боль при пальпации седалищного нерва в ягодицах, бедрах, под коленной чашечкой;
- боль при натяжении мышц заднебедренной поверхности и икроножных мышц;
- сколиотические деформации позвоночника;
- трудности с выполнением наклонов ввиду боли;
- отсутствие тонуса мышечных волокон ягодиц и тыльной поверхности ноги;
- снижение или отсутствие чувствительности голеностопа;
- сбои проявления ахиллесова рефлекса;
- чрезмерная сухость кожи;
- повышенное потоотделение стоп.
Характер боли при ишиасе, как и ее локализация, бывает различным. Пациент сталкивается с прострелами, покалываниями, жжением и онемением.
Помните, что описанные симптомы иногда являются признаками какого-либо иного заболевания. По этой причине категорически противопоказаны самодиагностика и самолечение в домашних условиях.
Установлено, что симптомы воспаления седалищного нерва зависят и от гендерной принадлежности их обладателя.
Так, у мужчин ишиас иногда повторяет симптомы простатита. В свою очередь, симптомы появления защемления седалищного нерва у представительниц слабого пола определяются первопричинами и серьезностью заболевания. Любопытно, что женщины при ишиасе крайне редко чувствуют боли на уровне поясницы.
Помимо основной симптоматики, ишиас чреват целым рядом осложнений. Среди них отмечают обострения хронических недугов, дисфункции различных органов (например, нарушение работы мочевой системы и желудочно-кишечного тракта), снижение полового влечения, бесплодие, а также сбои менструального цикла у женской половины.


Классификация стадий артериальной недостаточности нижних конечностей
- 1 стадия (человек в состоянии свободно пройти около километра);
- 2 стадия (в силах пациента одолеть без боли около 200 метров);
- 3 стадия (человек может продвинуться меньше чем на 50 метров, его начинают сильно беспокоить «боли в состоянии покоя», при которых даже во время ночного отдыха больной испытывает потребность опустить стопу на пол несколько раз за ночь);
- 4 стадия (развиваются некротические изменения в пальцах стопы).
На последней стадии заболевания возможна ампутация.
Симптомы атеросклероза нижних конечностей:
- хромота;
- быстрая усталость при ходьбе;
- боли при ходьбе в икроножных мышцах и мышцах бедра;
- чувство сжатия мышц;
- онемение ног и непрекращающееся чувство холода в конечностях;
- в стадии обострения заболевания возможно изменение цвета кожи на больной ноге, она становиться бледно-синюшного оттенка.
Более тяжелая стадия заболевания характеризуется следующими симптомами:
- усиливающаяся хромота;
- постоянно немеют ноги;
- не прощупывается пульс при пальпации в подколенной ямке, на лодыжке и бедре;
- боли не только при ходьбе, но и в состоянии покоя;
- бессонница по ночам, из-за того, что болят и немеют ноги;
- цианоз кожи, кожа становится буро-красного цвета, выпадают волосы на коже ног, расслаиваются ногти, появляются язвочки на пятке и пальцах.
Хронической артериальной недостаточностью нижних конечностей страдает 2-3% населения, при этом на долю облитерирующего атеросклероза артерий приходится 80-90%. К сожалению, в настоящее время ХОЗАНК сильно помолодел. Если раньше от этих заболеваний страдали мужчины пожилого возраста, то сейчас они поражают даже молодых людей и девушек. Высока вероятность развития заболеваний данной группы у курильщиков. При выкуривании 20 сигарет в день риск заболеванием ХОЗАНК увеличивается в 4-6 раз. Каждый год в результате облитерирующего атеросклероза сосудов ног умирают десятки тысяч людей.
Профессиональная помощь в клинике Стопартроз
Выяснять, от чего болят икроножные мышцы на ногах самому бессмысленно. Если приступы часто повторяются, записываются на прием к врачу и проходят обследование. В клинике больным предлагают первичную бесплатную консультацию. После осмотра и установления причины боли в икроножных мышцах назначают лечение.
Если патологии появилась вследствие проблем с позвоночником, больному вводят лекарственные блокадыи противовоспалительные средства. Тромбофлебит лечат комплексно: антикоагулянтами, венотониками, установкой кава-фильтров в крупных артериях, компрессами, противовоспалительными мазями. Инструментальные методы исследования в клинике и опыт врачей позволяют выявить источник проблемы, и восстановить здоровье ног.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Симптомы гонартроза
Типичными для гонартроза являются следующие симптомы:
- Боль в коленных суставах при подъеме по лестнице или ходьбе по неровной поверхности
- Боль и скованность в коленных суставах после длительного отдыха, которые исчезают/уменьшаются по мере расхаживания
- Боли в коленных суставах усиливаются после интенсивных нагрузок
- Возможны отеки коленных суставов
- При выраженном процессе во время сгибания / разгибания коленного сустава может быть слышен характерный хрустящий звук
- Специфические ноющие боли в коленях возникают в холодную и дождливую погоду
По мере прогрессирования гонартроза частота появления симптомов и их выраженность нарастает. Боль в суставах может возникать даже в покое. При этом амплитуда движения коленных суставов постепенно уменьшается.1