Болезнь крона: классификация, диагностика и лечение
Содержание:
Чем опасно заболевание? Осложнения
Болезнь Крона опасна своими осложнениями (рис. 1), среди которых:
- Утолщение стенки кишки, и как следствие, сужение кишечника (сужение части кишечника вследствие воспаления и формирования рубцовой ткани). Часто затрудняет прохождение каловых масс. В тяжелых случаях может возникнуть кишечная непроходимость, которая проявляется болями и вздутием живота, тошнотой и рвотой. В дальнейшем стриктура может перейти в стеноз — полное закрытие просвета кишки.
- Трещина анального канала — трещина слизистой оболочки кишки, которая может вызывать боль и кровотечение.
- Перфорация кишки — сквозной дефект, который образуется в стенке кишки вследствие воспаления, трещины, язвы. Через данное отверстие в брюшную полость просачивается кишечное содержимое, что приводит к развитию перитонита — состояния, требующего немедленной операции.
- Свищ — образуется, когда в результате воспаления формируется сквозной канал между кишкой и рядом расположенным органом или кожей, через который выделяется кишечное содержимое в другой орган или наружу.
- Абсцесс — ограниченное гнойное воспаление, который может располагаться около стенки кишки, в брюшной полости, в тканях в области прямой кишки.
- Рак — риск развития колоректального рака у лиц с воспалительными заболеваниями кишечника зависит от длительности болезни и от ее распространения в толстой кишке. Для диагностики рака толстой кишки выполняют колоноскопию с биопсией.
Болезнь Крона при беременности
По данным исследований, влияние болезни Крона на течение и исход беременности определяется активностью заболевания в момент зачатия и в период беременности.
Среди осложнений встречаются преждевременные роды, выкидыши, нарушения развития плода. Считается, что при высокой активности болезни Крона процент неосложненных беременностей составляет лишь 54%, в то время как при неактивном заболевании — 80%. Так, в активной фазе заболевания риск преждевременных родов увеличивается в 3,5 раза, самопроизвольных выкидышей — в 2 раза. При этом заболевании чаще производится искусственное прерывание беременности и кесарево сечение.
Что касается влияния самой беременности на течение болезни Крона, стоит отметить, что когда на момент наступления беременности заболевание находится в стадии ремиссии, то в 2/3 случаев ремиссия сохраняется и во время беременности. Частота развития обострений не отличается от небеременных пациенток. Обострения чаще развиваются в I триместре беременности, после абортов и после родов. Также рецидивы часто возникают в результате отказа женщин от приема лекарств при наступлении беременности.
Какое обследование необходимо при подозрении на болезнь Крона?
Заболевание помогают выявить следующие исследования и анализы:
- Эндоскопические методики: ректороманоскопия (осмотр прямой и сигмовидной кишки), колоноскопия (осмотр ободочной кишки). Врач вводит через задний проход пациента специальное эндоскопическое оборудование с видеокамерой и проводит осмотр слизистой оболочки кишки. Эти исследования отличаются высокой информативностью, при этом они не требуют общего наркоза, не нужно делать разрез, на организм во время процедуры не действуют никакие излучения. Колоноскопию широко применяют для скрининга и ранней диагностики различных заболеваний кишечника, в том числе злокачественных новообразований.
- Рентгеноконтрастные исследования кишечника. При подозрении на поражение толстого кишечника проводят ирригографию. Пациенту вводят при помощи клизмы рентгеноконтрастный раствор, а затем делают рентгеновские снимки — на них хорошо видны контуры заполненной контрастом кишки.
- Биопсия. Во время эндоскопических исследований врач может взять фрагмент «подозрительного» участка слизистой оболочки кишечника при помощи специальных инструментов и отправить его в лабораторию.
- Общий анализ крови. Выявляется анемия, воспалительные изменения.
- Биохимический анализ крови позволяет выявить снижение содержания белков, жиров, глюкозы, кальция.
- Анализы кала: микроскопия, бактериологическое, химическое исследование.
- Компьютерная томография (КТ) и позитронно-эмиссионная томография (ПЭТ).
ДИАГНОСТИКА БОЛЕЗНИ КРОНА
Обследование при подозрении на болезнь Крона включает колоноскопию с обязательной биопсией измененных участков кишечника. Полученный материал отправляется на гистологическое исследование, по результатам которого может быть поставлен точный диагноз.
Эндоскопические исследования наиболее информативны при диагностике этого заболевания. Для определения сужения просвета кишечника, изменений кишечной стенки, свищей и абсцессов используется радиологическое исследование с применением контраста.
Врач назначает лабораторные анализы кала для выявления крови и признаков воспаления, общий анализ крови. Задача дифференциальной диагностики болезни Крона – исключить заболевания с похожими симптомами, например, язвенный колит и дивертикулит.
Длительное течение болезни Крона (более 8 лет) повышает риск рака кишечника. Поэтому пациентам необходимо проходить регулярный скрининг, чтобы выявить злокачественную опухоль на ранней стадии, когда она хорошо поддается лечению.
Диагноз «болезнь Крона» меняет жизнь человека. Поэтому для него чрезвычайно важна поддержка близких, общение с другими людьми, страдающими этим заболеванием. Хотя болезнь Крона – неизлечима, при адекватной врачебной помощи пациенты могут вести нормальный образ жизни, работать, учиться, путешествовать, заводить семью и детей.
Как жить с болезнью Крона?
Однозначно, болезнь Крона ухудшает качество жизни больных. Во многом это зависит от периода заболевания (рецидив или ремиссия), степени активности болезни, наличия осложнений. В момент обострения постоянные боли и диарея почти не дают возможности нормальной жизнедеятельности. Однако в стадии ремиссии болезнь почти не проявляет себя. Тщательно соблюдая прописанное врачом лечение, диету и меры профилактики, пациент получает все шансы максимально продлить период ремиссии, хотя лечиться, вероятно, придется всю жизнь.
Справиться с физиологическими неудобствами болезни Крона сложно, но вот несколько советов:
- Пейте больше воды. Это поможет справиться с обезвоживанием.
- Носите свободную одежду, которая не будет сдавливать ваше тело и доставлять неудобств.
- Чаще отдыхайте. Сон поможет восстановить силы и почувствовать себя лучше.
- Используйте грелку, чтобы успокоить боли в животе.
- Употребляйте пробиотики по назначению врача, чтобы восстановить микрофлору кишечника.
Для многих людей болезнь Крона это не только проблемы со здоровьем, но и моральные трудности.
Диарея, боль, прием лекарств, частые визиты к врачу, угроза осложнений — все это не может пройти бесследно для нервов человека. Чтобы справиться со стрессом и легче переносить обострения, люди пробуют самые разные методы, и вот некоторые из них:
- Ведение дневника. В личных записях можно выплеснуть все свои негативные эмоции, возможно, это поможет спокойнее переносить болезнь и справиться со стрессом.
- Медитации — отличный способ успокоиться. Если трудно выполнять классические медитации, можно попробовать управляемую медитацию или различные дыхательные практики, чтобы расслабиться.
- Легкие физические нагрузки и йога. Если состояние позволяет, можно отправиться на короткую прогулку и подышать свежим воздухом. Для тех, кому трудно встать с кровати, может подойти йога в постели (видео 1) — легкие и приятные упражнения.
- Успокаивающий чай с ромашкой, крапивой, мелиссой, мятой — при отсутствии противопоказаний.
- Просмотр любимых фильмов или сериалов помогает не усугублять стресс от болезни, и получить заряд приятных эмоций.
Обострение болезни может быть очень неприятным и подавляющим, но главное помнить, что это временно.
https://youtube.com/watch?v=EUA3adSPd6U
Осложнения при болезни Крона
У людей с болезнью Крона есть риск осложнений, которые описаны ниже.
Стеноз кишки (сужение)
При длительном воспалении в кишке образуются рубцы, что со временем может привести к стенозу (сужению, стриктуре) кишечника. Другой причиной сужения просвета кишки может быть воспалительный отек слизистой оболочки.
Узкий участок кишки затрудняет прохождение твердого кишечного содержимого, что проявляется водянистым стулом или полным его отсутствием. Это состояние называется обструкцией кишки или кишечной непроходимостью.
Прочие симптомы кишечной непроходимости:
- постоянные или схаткообразные боли в животе;
- рвота;
- вздутие живота;
- чувство переполнения живота.
При отсутствии лечения, возможен разрыв кишечника и попадание его содержимого в брюшную полость. При подозрении на непроходимость кишечника как можно скорее обратитесь к врачу общей практики (терапевту, семейному врачу). Врач поможет оценить ваше состояние и, при необходимости, направит вас на срочную консультацию к специалисту (гастроэнтерологу или колопроктологу) или в больницу.
Если есть возможность, вы можете сразу обратиться к гастроэнтерологу или колопроктологу. Наш меднавигатор поможет выбрать нужного специалиста.
Если вы плохо себя чувствуете и не можете самостоятельно посетить врача, вызовите скорую помощь, позвонив по телефону 03, с мобильного — 911 или 112.
Если стеноз кишки вызван отеком слизистой, возможно лечение с помощью лекарственных препаратов. Рубцовые стриктуры кишечника обычно лечат хирургическим путем, иссекая пораженную область. В некоторых случаях можно применять процедуру, которая называется баллонной дилатацией. Она проводится в ходе колоноскопии.
Если баллонная дилатация кишки не помогла или противопоказана, просвет кишечника расширяют с помощью стриктуропластики. В этом случае, рассекают только рубцовую ткань или целиком стенку кишечника в месте сужения, восстанавливают ее первоначальную форму, после чего — сшивают.
Свищ (фистула)
Длительный процесс воспаления и рубцевания в пищеварительной системе может приводить к формированию язв, которые со временем превращаются в каналы, ведущие от одной области пищеварительной системы к другой. Иногда эти каналы — свищи (фистулы) соединяют пищеварительную трубку с кожей, мочевым пузырем, влагалищем, анусом и др.
При небольших свищах симптомов может не быть, в то время как крупные свищи могут воспаляться и вызывать:
- постоянную пульсирующую боль;
- повышение температуры до 38ºC или выше;
- появление крови или гноя в стуле;
- непроизвольное вытекание кала или слизи из ануса.
Если фистула появляется на коже (обычно в районе ануса), из нее отходит отделяемое с неприятным запахом.
Как правило, лечение свищей начинают с медикаментозной терапии (прием антибиотиков, препаратов 5-АСК, иммунодепрессантов). Если в результате приема лекарств свищ не заживает, назначают хирургическое лечение — иссечение свища или другие методы операционной коррекции.
Другими кишечными осложнениями болезни Крона являются:
- перфорация (разрыв) кишечника с развитием перитонита;
- кровотечение;
- тяжелые запоры (при выраженном стенозе кишки).
Внекишечные осложнения болезни Крона
У людей с болезнью Крона также повышен риск возникновения осложнений со стороны других органов:
- остеопороз — истончение и повышенная ломкость костей, вызванная тем, что кишечник не усваивает достаточного количества питательных веществ; вероятность остеопороза повышает прием кортикостероидов;
- железодефицитная анемия — может развиться в результате обильного кровотечения из кишечника или быть следствием длительной кровоточивости из участков воспаления и язв в пищеварительной системе; характерные симптомы: усталость, одышка и бледность;
- анемия, вызванная дефицитом витамина B12 или фолиевой кислоты — свяхана с нарушением всасывания питательных веществ в пищеварительной системе; характерные симптомы: усталость и упадок сил;
- пиодермия гангренозная — редкое кожное заболевание; проявляется появлением на коже болезненных язв с гнойным отделяемым.
У детей с болезнью Крона также могут возникать отставание в росте и развитии из-за того, что организм не получает достаточного количества питательных веществ.
Причины болезни Крона
Нет оснований полагать, что употребление в пищу тех или иных продуктов может вызвать болезнь Крона, но изменение рациона питания может облегчить определенные симптомы. Поэтому врачи и диетологи рекомендуют больным с воспалительными заболеваниями кишечника специальную диету.
Точная причина болезни Крона неизвестна. Большинство исследователей полагают, что ее вызывает комбинация факторов.
Генетическая предрасположенность. Есть доказательства того, что в появлении болезни Крона определенную роль играет генетика. Исследователями было установлено свыше 200 различных генов, которые чаще встречаются у людей с болезнью Крона, чем у остальных. Есть также свидетельства того, что болезнь Крона может передаваться по наследству. Примерно у 3 из 20 людей с болезнью Крона есть близкий родственник (мать, отец, сестра или брат) с таким же заболеванием. А если у вас есть однояйцевый близнец с этим заболеванием, вероятность того, что вы тоже заболеете, составляет 70%.
Тот факт, что у некоторых народностей болезнь Крона распространена более, чем у других, также указывает на важную роль, которую играет генетика.
Иммунная система защищает организм от вредных бактерий, которые могут попасть в пищеварительную систему. В тоже время, в кишечнике живет большое количество различных полезных бактерий, которые участвуют в переваривании пищи. Иммунная система обычно распознает эти бактерии и не трогает их, однако при болезни Крона что-то нарушает ее работу, и организм выделяет особый белок, который называется «фактор некроза опухоли-альфа». Этот белок приводит к уничтожению всех бактерий, полезных и вредных, что вызывает воспаление кишечника, характерное для болезни Крона.
Перенесенное инфекционное заболевание. У некоторых генетически предрасположенных людей перенесенные в детстве инфекционные заболевания могут вызывать расстройство иммунной системы, что приводит к появлению симптомов болезни Крона. Одной из причин таких нарушений считают паратуберкулез — инфекционное заболевание, которое обычно встречается у коров, овец и коз. Возбудитель паратуберкулеза — Mycobacterium avium. Как показывают исследования, у людей с болезнью Крона эта микобактерия обнаруживается при анализе крови в семь раз чаще, чем у остальных людей
Известно, что микобактерия выживает в процессе пастеризации (термической обработки), поэтому ей можно заразиться через молоко больных животных. Вместе с тем, точная роль паратуберкулеза в развитии болезни Крона до конца не изучена, и некоторые исследователи опровергают вышеизложенную теорию.
Курение. Наряду с наследственностью и этническим происхождением, курение является наиболее важным фактором риска при болезни Крона. У курильщиков вероятность появления заболевания в два раза выше. Более того, у курильщиков с болезнью Крона симптомы бывают более выражены, чем у некурящих людей. Прочитайте подробнее о том, как бросить курить.
Факторы внешней среды. Есть два необычных аспекта болезни Крона, из-за которых многие эксперты считают, что факторы внешней среды могут играть роль в развитии заболевания. Они описаны ниже.
- Болезнь Крона — это «болезнь богатых». Больше всего заболеванию подвержены жители развитых стран мира, например, США и Великобритании, а меньше всего — жители развивающихся стран Азии и Африки.
- Болезнь Крона стала распространяться с 1950-х годов. Это говорит о том, что-то в образе жизни современных жителей стран Запада повышает вероятность появления заболевания.
Так, согласно гипотезе гигиены, современные городские дети растут во все более «чистой» среде, не контактируя с бактериями, и их иммунная система остается недоразвитой, так как ребенок не болеет детскими инфекционными заболеваниями, однако убедительных свидетельств этого нет.
Болезнь Крона: 5 типов
Существует пять типов болезни Крона.
Илеоколит
По данным Американского фонда Крона и колита, илеоколит является наиболее распространенной формой болезни Крона. Он вызывает воспаление нижней части тонкой кишки или подвздошной кишки, а также толстой кишки.
Люди с илеоколитом могут испытывать следующие симптомы:
- спазмы или боль в средней или нижней части живота
- понос
- потерю веса
Илеит
Илеит вызывает воспаление только в подвздошной кишке. Илеит может вызывать болезнь Крона, но его также могут вызывать другие инфекции и воспалительные заболевания.
Илеит вызывает симптомы, аналогичные илеоколиту.
У людей с илеитом и другими формами болезни Крона могут развиться желудочно-кишечные свищи.
Свищи — это воспалительные каналы, которые создают проходы через стенки тонкой кишки. Свищи соединяют тонкий кишечник с другими участками и структурами, в том числе с кожей.
Пищеварительный сок может просачиваться через свищ в окружающие ткани или другие органы. Свищи могут привести к серьезным осложнениям со здоровьем, таким как тяжелая системная инфекция, недоедание, обезвоживание и значительная потеря веса.
Около 50% людей с илеитом развивают одну или несколько кишечных стриктур, которые представляют собой сужения кишечника. Стриктуры возникают, когда воспаление вызывает отек или рубцевание стенок кишечника.
Колит Крона
Колит Крона или гранулематозный колит вызывает воспаление только в толстой кишке. У людей с колитом Крона могут развиваться свищи, язвы и абсцессы возле заднего прохода.
Симптомы колита Крона могут возникать и при других формах болезни Крона и часто включают:
- понос
- ректальное кровотечение
- кровавый стул
- поражения кожи
- боль в суставах
Гастродуоденальная болезнь Крона
Гастродуоденальная болезнь Крона поражает желудок, пищевод и первую часть тонкой кишки.
Симптомы включают:
- тошноту
- рвоту
- потерю аппетита
- потерю веса
Еюноилеит
Еюноилеит вызывает очаги воспаления в верхней половине тонкой кишки или тощей кишке.
Симптомы могут включать:
- боль в животе или судороги после еды
- понос
Длительное воспаление может привести к образованию свищей в тощей кишке.
Диагноз
Диагноз затруднителен. При остром терминальном илеите нередко ставят диагноз — острый аппендицит (см.) и оперируют больного. При хроническом течении заболевания диагноз с нек-рой долей вероятности может быть поставлен на основании описанных симптомов, данных рентгенологического исследования, результатов эндоскопии.
Рис. 1. Рентгенограмма кишечника при болезни Крона: резкое неравномерное сужение терминальной части подвздошной кишки с неровностью ее контуров.
Рис. 2. Рентгенограмма поперечной ободочной кишки при болезни Крона: гаустрация кишки отсутствует, контуры кишки неровные, зубчатые со спикулоподобными выступами.
Ведущим рентгенологическим симптомом Крона болезни является сужение пораженного участка кишки (рис. 1). При резком сужении пораженный отдел кишки приобретает вид «шнура» или «веревочки». Если такому изменению подвергаются слепая кишка и терминальная часть подвздошной, то трудно определить область илеоцекального перехода. Измененный фрагмент кишки обычно не заполняется туго контрастной массой, особенно в период обострения болезни. Рельеф слизистой оболочки имеет полиповидный характер. При поражении К. б. толстой кишки гаустры сглаживаются или исчезают. Контуры пораженного участка кишки чаще всего бывают мелко- или крупнозубчатые, нередко с характерными для К. б. остроконечными спикулоподобными выступами (рис. 2), которые являются отображением поперечно расположенных и глубоко проникающих в стенку кишки щелевидных изъязвлений. Иногда язвы, распространяясь в глубину стенки кишки, обусловливают на рентгенограммах своеобразную картину «шляпок гвоздей», располагающихся правильными рядами по контурам пораженной кожи. Важным признаком является укорочение измененных отрезков тонкой или толстой кишки. Граница со здоровыми участками стенки кишки чаще резкая. Характерно для К. б. чередование пораженных фрагментов кишки с нормальными.
Изменения слизистой оболочки рентгенологически проявляются крупно- или мелкоячеистой структурой внутренней поверхности кишки, напоминающей булыжную мостовую. На фоне перестроенного рельефа слизистой оболочки могут обнаруживаться различные по величине стойкие контрастные пятна — отображение продольных и поперечных язв и эрозий.
Рис. 3. Рентгенограмма толстой кишки при болезни Крона: рельеф слизистой оболочки левой половины кишки имеет ячеистый характер (указано стрелками).
При двойном контрастировании кишки (взвесью бария и воздухом) более отчетливо определяются сужение пораженного участка кишки, неровность его контуров, псевдодивертикулярные выпячивания, ригидность стенок, резкость границ с нормальными стенками, ячеистая структура рельефа слизистой оболочки (рис. 3). При дифференциальном диагнозе необходимо иметь в виду следующие заболевания: язвенный неспецифический колит (см.), хрон, колиты другой этиологии (см. Колит), опухоли, дивертикулит, туберкулез, актиномикоз (см. Кишечник), саркоидоз (см.), венерическая лимфогранулема (см. Лимфогранулематоз паховый). В дифференциальной диагностике К. б. с язвенным колитом следует учитывать, что при язвенном колите чаще поражаются дистальные отделы толстой кишки. Псевдополипы при этом, в противоположность К. б., располагаются беспорядочно, имеют неправильную форму и нечеткие очертания. Сужение кишки развивается реже и позднее. Рубцово-стенотическая форма туберкулеза кишечника характеризуется значительным сморщиванием пораженного участка кишки, наличием выраженных спаек, увеличением брыжеечных лимф, узлов, бесструктурной перестройкой слизистой оболочки кишки, выраженными функциональными расстройствами соседних нормальных участков кишки.
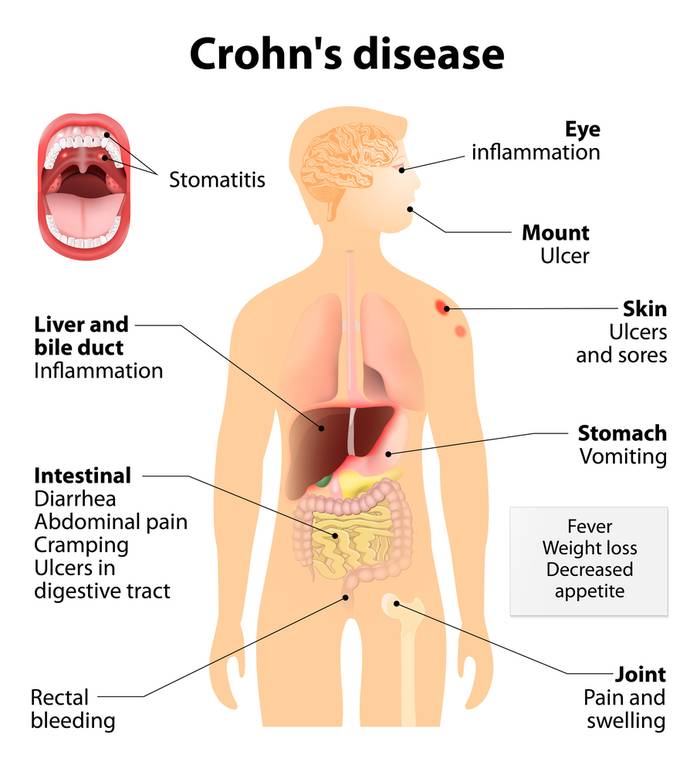
Каковы внекишечные проявления болезни Крона?
Такие проявления болезни называются внекишечными
| Орган: | Виды поражений: |
| Глаз |
|
| Ротовая полость | Афтозный стоматит – поражение слизистой оболочки ротовой полости, характеризующееся наличием афт – мелких поверхностных язвочек. |
| Суставы |
|
| Кожа |
|
| Печень и желчевыводящие пути |
|
| Мочевыделительная система |
|
Симптомы болезни Крона
При болезни Крона слизистая толстой кишки воспалена, покрыта поверхностными изъязвлениями, что вызывает
- боль в животе,
- примеси крови и слизи в кале,
- хроническую диарею (более 6 недель), часто сопровождаемую болями при дефекации.
Кроме того, часто наблюдаются общее недомогание, потеря аппетита и похудение.
Наличие болезни Крона можно заподозрить при постоянных или ночных поносах, боли в животе, кишечной непроходимости, похудании, лихорадке, ночной потливости.
Поражаться может не только толстая, но и тонкая кишка, а также желудок, пищевод и даже слизистая оболочка рта.
Встречаемость свищей при болезни Крона составляет от 20 до 40 %.
Часто развиваются сужения кишки с последующей кишечной непроходимостью, псевдополипоз.
К внекишечным проявлениям болезни Крона относятся:
- кожные проявления,
- поражения суставов,
- воспалительные заболевания глаз,
- заболевания печени и желчевыводящих путей,
- васкулит (воспаление сосудов),
- нарушения гемостаза и тромбоэмболические осложнения,
- заболевания крови,
- амилоидоз,
- нарушения метаболизма костной ткани (остеопороз — разрежение костной ткани).
Болезнь Крона — это рецидивирующее или непрерывнотекущее заболевание, которое в 30% случаев дает спонтанное затихание без лечения.
Бывает, что больные жалуются на боли в различных отделах живота, вздутие, нередко рвоту — это вариант заболевания с преимущественным развитием синдрома тонкокишечной недостаточности, протекающий с поражением тонкой кишки.
Виды болезни Крона
По локализации поражения принято выделять следующие подвиды болезни Крона:
| терминальный илеит | Поражены верхние отделы ЖКТ |
| колит | |
| илеоколит | Поражена аноректальная зона |
По характеру течения выделяют:
- Острая фаза — заболевание начало развиваться менее полугода назад;
- Хроническое непрерывное течение — ремиссия не наступала более, чем на 6 месяцев, при условии правильно подобранной терапии;
- Хроническое рецидивирующее течение — периоды ремиссии длятся по полгода и дольше.
Патологическая анатомия
Патологическая анатомия определяется неспецифическим воспалительным процессом, который может возникать в любой части пищеварительного тракта. Картина морфологических изменений зависит от локализации процесса, стадии развития и осложнений. При поражении тонкой или толстой кишки макроскопическая (в т. ч. и при лапароскопии) картина складывается из таких признаков, как отечность и утолщение кишечной стенки, гиперемия (см.), возникновение мелких геморрагий (см. Кровоизлияние) и фибринозного экссудата (см.) на серозной оболочке, а также регионарного лимфаденита (см.). Вследствие утолщения стенок и сужения просвета пораженный участок кишки может выглядеть деформированным, что описывается иногда как «симптом шланга». Характерным для К. б. является сочетание продольно направленных узких глубоких язвенных дефектов с поперечными щелевидными изъязвлениями, отграничивающими сохранившиеся участки слизистой оболочки кишки (так наз. картина булыжной мостовой). Весьма часто при К.б. в области ануса возникают сопровождающиеся воспалением трещины, язвы и свищи.
Независимо от того, в каком месте пищеварительного тракта развился основной процесс, картина микроскопических изменений при К. б. складывается из проявлений неспецифического воспаления (см.), имеющего некоторые особенности. Воспаление и воспалительно-клеточная инфильтрация распространяются на все слои кишечной стенки. Слизистая оболочка может остаться неизмененной, клеточный инфильтрат локализуется преимущественно в подслизистой основе. Воспалительноклеточный инфильтрат при К. б. состоит из лимфоцитов, плазматических клеток и гистиоцитов; возможна примесь эозинофильных лейкоцитов. Скопления лимфоцитов нередко имеют вид новообразованных лимфоидных фолликулов. Показано, что значительная часть лимфоцитов принадлежит к популяциям Т-системы.
Продуктивный компонент воспаления выражается также характерной гранулематозной реакцией, проявляющейся тем, что на фоне лимфоидной и гистиоцитарной инфильтрации могут возникать скопления эпителиоидных клеток и образовываться крупные многоядерные клетки, сходные с гигантскими клетками Лангханса. Гранулемы эти не подвергаются казеозному превращению и могут обнаруживаться как в участках пораженной кишки, так и в тканях по ходу распространения патологического процесса — в стенках свищевых ходов и регионарных лимф, узлах.
Язвенные дефекты (см. Язва), имеющие при Крона болезни характер узких трещин, проникают глубоко в стенку кишки, достигая иногда субсерозного слоя. С поверхности язвы покрыты тонким некротическим слоем, под к-рым располагается грануляционная ткань. Деструктивно-язвенные изменения и воспаление обусловливают возникновение осложнений. Типичным осложнением являются спайки, иногда с образованием конгломератов петель тонкой кишки. Часто возникают разнообразные внутренние (обычно межкишечные) и наружные свищи. Перфорации в свободную брюшную полость наблюдаются редко из-за развития спаечного серозита.
Воспалительно-некротическое поражение того или иного участка жел.-киш. тракта при К. б. сопровождается обычно такими изменениями, как расширение лимф, сосудов и лимфангиит (см.), перестройкой слизистой оболочки кишок с деформацией крипт и распространенным повреждением микроворсинок, развитием невромоподобных образований.
Профилактика панкреатита
- Отказаться от спиртных напитков. Алкоголь является главным провоцирующим фактором воспаления тканей. Употреблять спиртные напитки допустимо в небольших количествах 1-2 раза в месяц.
- Бросить курить. Никотин и другие вещества, входящие в состав сигаретного дыма, оказывают негативное воздействие на все внутренние органы. Канцерогенные вещества повреждают клетки ПЖ, приводя к панкреатиту.
- Исключить вредные продукты и придерживаться правильного питания. Достаточно отказаться от острых, чрезмерно соленых, жареных и жирных блюд. В рационе не должны присутствовать продукты, содержащие ароматизаторы, красители и другие искусственные добавки. Они не только повреждают клетки ПЖ, но и препятствуют их восстановлению.
- Вести здоровый и активный образ жизни. Ежедневно нужно совершать пешие прогулки на свежем воздухе, обеспечивать полноценный ночной отдых, исключить стрессы. Для повышения устойчивости организма обязательны умеренные физические нагрузки.
https://cyberleninka.ru/article/n/hronicheskiy-pankreatit-klassifikatsiya-diagnostika-i-lecheniehttps://www.eurolab.ua/encyclopedia/565/46026/https://www.1spbgmu.ru/images/home/universitet/Struktura/Kafedry/Kafedra_terapii_fakultetskoy/lektsi…http://rep.bsmu.by/bitstream/handle/BSMU/7871/366040-бр..pdf?sequence=3&isAllowed=y
Лечение болезни Крона
Выбор лечения зависит от локализации и активности заболевания.
В первую очередь нужно придерживаться щадящего режима физической активности.
При болезни Крона большое значение придается правильному, дробному питанию, состоящему из каш, супов, отварных овощей, нежирных молочных продуктов, отварной рыбы нежирных сортов. Исключаются жирная, острая, тяжелая пища, газированные напитки.
Лечение болезни Крона в основном медикаментозное, включающее прием кортикостероидных, антибактериальных средств, препаратов группы месалазина, имуннодепресантов, пробиотиков. При появлении болей могут быть назначены спазмолитические препараты, при поносе без кровотечения рекомендуются Имодиум или Лоперамид.
При подозрении на болезнь Крона категорически не разрешается применять компрессы и прогревания живота.
Однако практически пожизненный прием медикаментозных препаратов в полной мере не гарантирует успех в лечении пациентов с Болезнью Крона. В течение заболевания почти все из них подвергаются хирургическому лечению. Активная хирургическая тактика показана при осложнениях заболевания (кровотечения, перфорации, стриктуры, парапроктиты – острые и хронические, внутрибрюшные абсцессы и пр.)
В многопрофильной клинике «МедикСити» уделяется большое внимание диагностике и лечению проктологических заболеваний. Мы успешно лечим геморрой, анальные трещины, эпителиальный копчиковый ход, кисты копчика, острый и хронически парапроктит, проктиты, колиты, анальный зуд, новообразования, применяя современные высокоэффективные методики
Вовремя обратившись к врачу-проктологу, вы получите квалифицированную помощь и избежите возможных тяжелых последствий заболевания!
Необычные симптомы болезни Крона
Кроме классики жанра, существуют внекишечные признаки заболевания. Например, болезнь Крона и суставы. Хоть связь, на первый взгляд, далекая, но на практике страдать могут все органы и системы, включая кожу и глаза.
Такое следствие болезни Крона неизбежно на фоне мальабсорбации. Потеря веса происходит и у взрослых, и у детей. В малом возрасте нехватка питательных веществ приводит к отставанию физического развития.
Снижение массы тела также происходит из-за осложнений БК. Состояние провоцируют свищи.
Большинство симптомов заболевания Крона обостряются во время рецидива, а в спокойную фазу, т. е. при ремиссии, не беспокоят больного или проявляются в меньшей степени.
Боли в суставах
При длительном воспалении организм теряет запасы кальция и витамина D. Если резервы не восполнять медикаментозным путем, рано или поздно заболят суставы и разовьется остеопороз.
Боль в суставах при болезни Крона бывает мигрирующей, т. е. перемещающейся из одной области в другую часть тела. Например, может резко заболеть спина, появиться скованность в запястьях. Некоторые пациенты жалуются на дискомфорт в коленях и бедрах.
Гастроэнтерологи в большинстве советуют купировать болевой симптом с помощью растяжения. Иногда применяется тепло или, наоборот, рекомендуется прикладывать лед.
У пациентов с БК часто встречаются ревматические болезни. Для их диагностики необходимо делать рентген. При подтверждении подозрений врач корректирует схему лечения и назначает препараты/физиопроцедуры, направленные на снижение болевых ощущений.
Болезнь Крона и глаза
Исследователи не могут объяснить достоверно связь «болезнь Крона — глаза». В теории воспалительные процессы в кишечнике не должны распространяться на органы зрения. Тем не менее, на практике пациенты с БК нередко сталкиваются с нарушениями функций глаз. В статье «Заболевания глаз при болезни Крона» Кронколит описывал научные теории, на которых основаны объяснения данного процесса.
Кожные признаки
Пациенты с БК сталкиваются с кожными признаками заболевания, связанными с покраснением дермы и появлением сыпи.
При болезни Крона распространена узловатая эритема, при которой ноги (голень, лодыжки) и руки больного покрывают красные бугры размером до 1,5 см.
Еще одно типичное заболевание кожи — гангренозная пиодермия (гнойные поражения дермы, голеностопных суставов и/или рук).
В некоторых случаях кожные побочные действия болезни Крона проходят, если врачу и пациенту удается контролировать аутоиммунные процессы и добиться состояния длительной ремиссии. При отсутствии положительных сдвигов в лечении воспалительные процессы купируют антибиотиками до момента, пока не улучшится состояние кожи, вызванное болезнью Крона.
Трещины
Частая дефекация повреждает стенки заднего прохода — появляются трещины. Воспалительные процессы также провоцируют разрывы тканей.
Повышенная утомляемость
Снижение работоспособности и усталость объясняются нарушенным всасыванием питательных веществ и вытекающей анемией. Иногда причиной служат кровотечения и целиакия. Исправить ситуацию можно с помощью витаминов D, С и др.
Язвенные образования в полости рта
Кронколит уже писал о том, что врач-стоматолог одним из первых может заподозрить заболевание Крона (подробнее — в статье «О чем говорят трещины на языке и язвы во рту при болезни Крона»). Поражаться могут десна, язык, губы.
Вспышки повторяются при обострениях основного заболевания. Нередко язвы во рту первыми сигнализируют о завершении ремиссии.