Диабетическая стопа
Содержание:
- Диагностика
- Лекарственные препараты
- Лечение диабетической стопы в нашей клинике
- Эти осложнения можно предотвратить
- Как избежать операции при «диабетической стопе»?
- Причины заболевания
- Симптомы: когда нужно обратиться к врачу
- Диабетическая стопа
- Сахарный диабет
- Лечение диабетической стопы
- Причины развития
- Осложнения диабетической стопы
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
- опрос: выявление жалоб пациента, уточнение времени и обстоятельств возникновения каждого симптома;
- сбор анамнеза: фиксация всех перенесенных заболеваний, травм, интоксикаций, хронической патологии, наследственных факторов риска и т.п.;
- неврологический осмотр: оценка кожной и проприоцептивной (пространственной) чувствительности, двигательной функции, силы мускулатуры, качества рефлексов;
- консультации узких специалистов: эндокринолога, нарколога, токсиколога, нефролога и т.п.;
- общий анализ мочи, общий анализ крови, биохимия крови (определение уровня глюкозы, липидного спектра, содержания витаминов и микроэлементов, показателей работы почек и других параметров);
- анализ крови на ВИЧ и другие инфекции;
- генетические и иммунологические исследования по показаниям;
- электронейромиография позволяет выявить поражения нервных волокон и исключить другие заболевания со сходной симптоматикой;
- биопсия нервной и мышечной ткани;
- люмбальная пункция (исследование спинномозговой жидкости) для исключения нейроинфекций;
- УЗДГ сосудов нижних конечностей.
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Лекарственные препараты
Выделяют ряд препаратов, которые могут помочь справиться с болью:
- противосудорожные препараты
- трициклические антидепрессанты
- опиоиды и неопиоидные обезболивающие препараты
Употребление опиоидов может привести к зависимости, поэтому врачи должны назначать их как можно в меньшей дозе
Физиотерапия, применяемая в сочетании с медикаментами, может помочь облегчить боль и снизить риск зависимости от опиоидов.
Мануальный терапевт, массажист или остеопат может проводить регулярные массажи или мануальную терапию для растяжения мышц. Массаж может подавлять мышечные сокращения, судороги и атрофию из-за плохого кровоснабжения.
Специальные упражнения, такие как плавание или аэробика, могут помочь человеку развить и поддержать мышечную силу и уменьшить потерю мышечной массы.
Терапевтический ультразвук — это еще один вид физиотерапии, в котором ультразвуковые волны для стимуляции ткани под кожей. Это может помочь некоторым людям восстановить чувствительность в ногах.
Лечение диабетической стопы в нашей клинике
Ангиопластика и стентирование
Эндоваскулярные методы лечения диабетической стопы (ангиопластика артерий голени при синдроме диабетической стопы) являются методом выбора при тяжелой диабетической гангрене, как средство спасения конечности. Однако продолжительность эффекта ангиопластики при диабете несколько меньше, чем при шунтировании. Рентгеноэндоваскулярные вмешательства производится без наркоза, без разреза через прокол артерии, с минимальной потерей крови.
Шунтирование сосудов
Для лечения диабетической стопы необходимо улучшение кровообращения в ноге и ликвидация критической ишемии. Если поражения артерий весьма значительные, требуется хирургические и микрохирургические методы восстановления кровотока. Основным и эффективным методом коррекции артериального кровотока остается аутовенозное микрошунтирование, при котором в обход пораженных артерий проводятся новые сосуды, созданные из собственных вен пациента. Наш Центр имеет уникальный опыт шунтирования артерий на уровне стопы.
Кожная пластика
Местное лечение диабетической стопы и гангрены представляет собой сложную проблему. Ткани при диабетической ангиопатии очень чувствительны к травме. При нагноении и омертвении пальцев и стопы удаляются только мертвые ткани. Затем после очищения ран используются методы пластической хирургии для закрытия кожных дефектов. Нашими пластическими хирургами разработаны уникальные щадящие методы закрытия диабетических ран. В зависимости от их локализации используются экономные резекции, пластика свободным кожным лоскутом, микрохирургическое перемещение или пересадка кожных лоскутов.
Эти осложнения можно предотвратить
Чтобы снизить риск, которому подвергаются ноги при сахарном диабете, разработаны специальные правила. Эти правила приводятся здесь:
Самое незначительное воспаление на ногах при диабете может перерасти в большую проблему
Даже при небольшом воспалении необходимо обратиться к врачу.
Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте промыть и тщательно просушить межпальцевые промежутки! После душа или плавания ноги нужно тщательно просушить.
Ежедневно осматривайте ноги, чтобы вовремя обнаружить волдыри, порезы, царапины и другие повреждения, через которые может проникнуть инфекция
Не забудьте осмотреть промежутки между пальцами! Подошвы стоп можно легко осмотреть с помощью зеркала. Если Вы сами не можете сделать это, попросите кого-нибудь из членов семьи осмотреть Ваши ноги.
Не подвергайте ноги воздействию очень высоких и очень низких температур. Воду в ванной сначала проверяйте рукой, чтобы убедиться, что она не очень горячая. Если ноги мерзнут по ночам, надевайте теплые носки. Не пользуйтесь грелками или другими горячими предметами!
Ежедневно осматривайте свою обувь — не попали ли в нее посторонние предметы, не порвана ли подкладка. Все это может поранить или натереть кожу ног
«Магнитные стельки» (с выступами) категорически противопоказаны при сахарном диабете: нередки случаи, когда они приводят к образованию пролежней и язв.
Очень важно ежедневно менять носки или чулки. Носите только подходящие по размеру чулки или носки
Нельзя носить заштопанные носки или носки с тугой резинкой.
Покупайте только ту обувь, которая с самого начала удобно сидит на ноге; не покупайте обувь, которую нужно разнашивать (или растягивать). Не носите обувь с узкими носками или такую, которая сдавливает пальцы. При значительной деформации стоп требуется изготовление специальной ортопедической обуви. Никогда не надевайте обувь на босую ногу. Никогда не носите сандалии или босоножки с ремешком, который проходит между пальцами. Никогда не ходите босиком и, тем более, по горячей поверхности.
При травмах: йод, «марганцовка», спирт и «зеленка» противопоказаны из-за дубящего действия. Ссадины, порезы и т.п. обработайте перекисью водорода (3%-ный раствор) или специальными средствами (диоксидин, фурацилин) и наложите стерильную повязку.
Никогда не пользуйтесь химическими веществами или препаратами для размягчения мозолей (типа пластыря «Салипод»). Никогда не удаляйте мозоли режущими инструментами (бритва, скальпель и т.п.). Для этой цели используйте пемзу и подобные специальные приспособления.
Ногти на ногах нужно обрезать прямо, не закругляя уголки (уголки можно подпиливать).
Вам не следует курить. Курение повышает риск ампутации в 2.5 раза.
При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным (содержащим персиковое, облепиховое и подобные масла) кремом или маслом «Johnson’s Baby Oil»
На первый взгляд может показаться, что эти правила слишком надуманы. Однако, в своей работе врачу часто приходится видеть повреждения ног, возникшие «там, где их абсолютно никто не ждет». При диабете это возможно. Например:
- Одна наша пациентка получила тяжелые ожоги при ходьбе босиком по горячему асфальту
- Очень часты ожоги грелками или горячей водой при мытье ног
- Неправильно подстригая ногти, часто повреждают кожу пальцев, не ощущая боли. Это может привести к развитию «больших повреждений» — язв, нагноения, гангрены.
- Одна из пациенток ходила по дому босиком и случайно наступила на лежащую на полу кнопку, не почувствовав боли. Это привело к развитию сильного воспаления.
Приходится осознавать, что все эти ситуации можно было бы предотвратить. Нужно лишь выполнять все 12 приведенных выше правил .
Как избежать операции при «диабетической стопе»?
К сожалению, к ампутации прибегают примерно в 15-20% случаев синдрома «диабетической стопы». Хотя в большинстве случаев ампутацию можно предотвратить, если своевременно и правильно начать лечение. В первую очередь, необходимо осуществлять профилактику образования трофических язв. Если повреждение все же возникло, лечение необходимо начать как можно раньше. Необходимо заранее узнать у своего эндокринолога о работе специализированных кабинетов Диабетической стопы и обратиться туда при возникновении проблем. Высокий риск ампутации представляют собой такие состояния, как остеомиелит (нагноение костной ткани) и язва на фоне критической ишемии конечности (выраженное нарушение притока крови к стопе). При остеомиелите альтернативой ампутации может быть длительный (1,5-2 месяца) курс антибиотиков, причем применять необходимо высокие дозы и комбинации препаратов. При критической ишемии эффективнее всего использование полухирургического — баллонная ангиопластика, и хирургического – сосудистое шунтирование, методов.
Причины заболевания
Диабетическая стопа – собирательное понятие, которое развивается в следствии:
- нейропатии – поражение нервов;
- ангиопатии – поражение мелких сосудов с развитием нарушения кровообращения;
- патологических изменений кожи: истончения, нарушения защитных механизмов, повышения подверженности дистрофическим и инфекционно-воспалительным процессам;
- патологических изменений костей — истончения, потери прочности.
Эти изменения обусловлены нарушениями обмена веществ, вызванных сахарным диабетом.
В ЦЭЛТ вы можете получить консультацию специалиста-кардиолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Симптомы: когда нужно обратиться к врачу
Когда вы больны диабетом, важно каждый день осматривать свои ступни и регулярно посещать врача, чтобы вовремя заподозрить симптомы СДС. Немедленно записаться на прием к врачу следует, если вы заметили :
Немедленно записаться на прием к врачу следует, если вы заметили :
- Покалывание, жжение и боль в ногах,
- Боль или спазмы в ягодицах, бедрах или икрах во время физической активности,
- Потерю осязания или способности чувствовать тепло или холод,
- Постепенное изменение формы ног,
- Выпадение волос на пальцах ног, ступнях и голенях,
- Сухую потрескавшуюся кожу на ногах,
- Изменение цвета и температуры ваших ног,
- Утолщенные желтые ногти на ногах,
- Признаки грибковой инфекции, например, между пальцами ног,
- Волдырь, рану, язву, инфицированную мозоль или вросший ноготь на ноге.
Большинство людей с диабетом могут предотвратить серьезные осложнения, вовремя начав лечение.
Существует также ряд признаков, с помощью которых можно определить не только наличие СДС, но и его форму.
Нейропатическая форма обычно развивается при длительном течении диабета, ей сопутствует деформация стоп и пальцев. Больная стопа отечная, кожа на ощупь теплая и сухая, есть участки гиперкератоза и сухие мозоли. Язвенные дефекты часто формируются в местах избыточного давления – зонах проекции плюсневых костей, дистальных (концевых) фаланг пальцев. Температурная и тактильная чувствительность снижены, пульсация на артериях стоп сохранена. Язвы безболезненны, вокруг дефекта часто присутствует утолщение кожи. Боли в ногах при нейропатической форме возникают ночью, сопровождаются онемением, нарушением чувствительности, судорогами в икроножных мышцах.
Ишемическая форма диабетической стопы появляется на фоне сердечно-сосудистых заболеваний – ишемической болезни сердца, гипертонической болезни, атеросклероза и ожирения. Кожа пораженной стопы холодная, бледная, с синюшным оттенком. Пульсация в артериях стоп снижена или отсутствует, чувствительность сохранена. Дефекты кожи локализуются чаще в концевых фалангах пальцев, в области пятки, лодыжки, I и V плюснефаланговых суставов. Язвы чаще сухие, покрыты коричневым или черным струпом, резко болезненны. Боли в ногах при ишемической форме СДС возникают во время физической нагрузки, а в запущенных случаях – и в покое.
Нейроишемическая форма – смешанная, сочетает симптомы нейропатической и ишемической форм диабетической стопы.
Очень часто пациенты с диабетом, особенно с суб- или декомпенсированным диабетом, испытывают серьезные проблемы с кожей. Часто возникает вопрос: а как нарушение углеводного обмена – сахарный диабет – связан с сухостью кожи и кожными инфекциями, которым они подвержены? Ведь всё это свидетельствует о нарушении барьерной, защитной функции кожи, вернее, состояния эпидермиса и даже – его верхнего, рогового, слоя. И почему при высоком уровне сахара в крови страдает кожа?
Читать статью
Диабетическая стопа
Одним из самых опасных и трудноизлечимых осложнений сахарного диабета является диабетическая стопа. Она возникает спустя десятилетия после начала заболевания и в той или иной форме встречается у большинства больных диабетом. Это осложнение развивается вследствие характерного для диабета нарушения кровоснабжения и иннервации тканей конечности. Воздействуя на мягкие ткани, суставы и кости, диабетическая ангио- и нейропатия приводит к их отмиранию. В результате диабетическая стопа зачастую влечет за собой ампутацию конечности.
Синдром диабетической стопы — явление комплексное. Оно состоит из:
- поражения артерий малого и сверхмалого диаметра;
- повреждения нервных волокон;
- прогрессирующего атеросклероза сосудов;
- разрушения костной ткани;
- снижение устойчивости к инфекциям;
- нарушению процессов заживления и восстановления тканей.
Симптомы диабетической стопы
На первых порах признаки диабетической стопы выглядят несерьёзными. Чувство жжения, «беганья мурашек», покалывания и онемения стоп многие больные оставляли без внимания, тем самым позволяя синдрому диабетической стопы прогрессировать, что приводит в итоге к печальным последствиям.
В результате больные диабетом теряют чувствительность ног. А раз так, травмы стоп становятся практически неизбежными. И это приводит к опасным осложнениям. Пониженный иммунитет провоцирует развитие инфекций, поэтому раны гноятся, воспаляются и долго заживают.
Специалисты различают три формы синдрома диабетической стопы:
- ишемическая форма — преобладают нарушения кровообращения. Характерны боли, формируются язвы;
- нейропатическая форма характеризуется диабетическим повреждением периферических нервов, снижением чувствительности;
- нейроишемическая, смешанная — объединяет симптомы двух вышеперечисленных форм диабетической стопы.
Только цифры
Диабетическая язва стопы — самая частая причина госпитализации людей с диабетом в мире.
Чаще всего синдром диабетической стопы встречается у пациентов в возрасте старше 40 лет.
Ампутации нижних конечностей у больных сахарным диабетом производятся в 17-45 раз чаще, чем у лиц, не страдающих диабетом. При этом 6-30% больных после первой ампутации подвергаются ампутации второй конечности в течение 1-3 лет, через 5 лет — 28-51%.
Диагностика синдрома диабетической стопы включает в себя исследование тактильной и температурной, а также вибрационной чувствительности; измерение давления в артериях ног, рентгенологическое исследование костей стопы, проведение ангиографии сосудов; исследование выделений из ран на бактерии; развернутый анализ крови.
Лечение диабетической стопы
Поскольку диабетическая стопа развивается на фоне сахарного диабета, в первую очередь, необходимо нормализовать углеводный обмен. Пациент должен находиться под наблюдением эндокринолога, строго выполнять его назначения самостоятельно контролировать уровень глюкозы крови. При наличии язв пациенту назначаются антибиотики, длительность их приема составляет от двух недель до нескольких месяцев. Чтобы разгрузить больную ногу, используются костыли, коляски или ортопедическая обувь. Для улучшения состояния сосудов при лечении диабетической стопы нужно регулярно ходить, принимать спазмолитики и витамин В, проходить сеансы физиотерапии. Зачастую назначаются средства для повышения иммунитета.
Тем не менее, прогрессирование синдрома диабетической стопы даже при правильном лечении далеко не всегда можно остановить. До сих пор развитие гнойно-некротического процесса на фоне диабетической стопы более чем в 50-75% случаев приводит к ампутациям.
| В нашей клинике применяются самые современные малоинвазивные методы рентгенангиохирургического, эндовазального лечения синдрома диабетической стопы. Баллонная дилатация пораженных диабетом артерий голени позволяет остановить инфекционный процесс, заживить язвы и избежать диабетической гангрены и ампутации на 1-3 стадиях заболевания. Восстановление проходимости артерий голени у больных с уже начавшейся диабетической гангреной (4-5 стадии) дает возможность ограничить объём операции удалением только необратимо пораженных тканей стопы (чаще всего — одного или двух пальцев), избежать «высокой» ампутации и сохранить ногу. |
Сахарный диабет
Сахарный диабет – очень распространенная в последнее время среди жителей России болезнь, проявляющаяся в недостаточном количестве гормона инсулина в крови. В данный момент от нее страдает 7,5% населения, с каждым годом количество заболевших неуклонно растет.
Несмотря на широкое распространение, это достаточно тяжелая патология, которая с течением времени неизменно поражает другие системы человека.
Больному сахарным диабетом крайне важно не только периодически измерять, держать в норме уровень сахара в крови, но и следить за своим здоровьем комплексно. Пренебрежительное отношение к назначенному лечению, игнорирование новых симптомов может значительно приблизить развитие серьезных осложнений
Лечение диабетической стопы
Лечение пациента с диабетической стопой сложная задача, которая эффективно решается только командой квалифицированных специалистов, усилия которых направлены на контроль сахарного диабета, сопутствующих ему болезней и сохранение пораженной конечности. Обычно этим занимаются эндокринолог, терапевт и хирург в поликлинике. Существуют специализированные кабинеты диабетической стопы. Если же поражение не поддается амбулаторному лечению – длительно не заживают и прогрессируют язвы, возникает угроза гангрены, ампутации стопы и нижней конечности, тогда требуется обращение в стационар.
В стационаре возможно провести полноценное обследование и лечение, при необходимости с применением хирургических методов – щадящие ампутации нежизнеспособных частей стопы для сохранения опорной функции, трансплантации кожных лоскутов, пластическое замещение дефектов для заживления язв, курсовое медикаментозное, инфузионное, физиотерапевтическое лечение.
При наличии нарушений кровоснабжения (ишемии), ведущих к гангрене, существует высокоэффективный метод восстановления кровотока – баллонная ангиопластика и стентирование артерий нижних конечностей. Она позволяет восстановить приток крови в стопу и предотвратить ампутацию в большинстве случаев, обусловленных ишемическим поражением. Когда процесс зашел настолько далеко, что стопа не подлежит сохранению и решается вопрос о необходимости ампутации ноги, эндоваскулярные методы восстановления кровотока позволяют снизить уровень ампутации для сохранения коленного сустава, облегчения последующего протезирования и реабилитации пациента.
Лечение нейропатических поражений на стопе, в отличие от ишемических, не требует проведения реконструктивных вмешательств на сосудах. Оно направлено, прежде всего, на предотвращение прогрессирования нейропатии и включает в себя курсы капельниц, физиотерапию и медикаментозное лечение. Нарушенная чувствительность требует особого внимания: необходимо регулярно осматривать стопы, пользоваться специальными средствами по уходу за кожей стоп при диабете, регулярно проходить профилактические осмотры хирургом (подиатром) для своевременного обнаружения проблем. Появление мозолей, трещин и натоптышей может потребовать ношения специальной разгрузочной обуви или стелек. Если язвы на коже длительно не заживают, появляются глубокие раны, которые могут привести к гангрене, необходимо обратиться в стационар, чтобы своевременно принять меры для сохранения стопы.
Причины развития
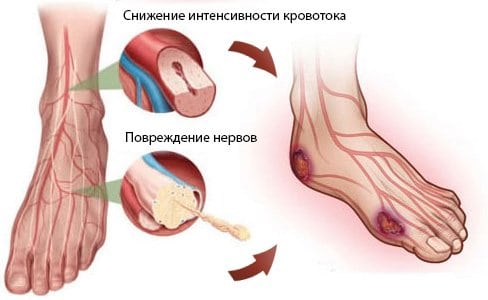
Неудовлетворительное кровоснабжение ведет к:
- легкой травматичности кожных покровов ног (даже маленький камешек в ботинках может повредить кожу);
- очень быстрому и незаметному распространению инфекции (все необработанные ранки практически сразу начинают гноиться);
- отсутствию чувствительности кожи (человек не чувствует язвы, пока не увидит ее своими глазами, можно обжечь, обморозить, порезать кожу и не заметить этого);
- плохая регенерация тканей (после ежедневных обработок и полного устранения инфекционного поражения раны она еще долго не покрывается цельным слоем кожи).
Появление синдрома диабетической стопы может быть спровоцировано:
- частыми скачками уровня глюкозы в крови вследствие несоблюдения пациентом рекомендаций своего лечащего врача в отношение рациона питания и образа жизни;
- излишней массой тела;
- ношением некачественной, жесткой или слишком узкой обуви;
- диабетическим стажем более 10 лет;
- вредными привычками (курение приводит к закупориванию сосудов и усугублению состояния вен);
- грибком кожи или ногтей ног;
- иммунодефицитом;
- заболеваниями сердечно-сосудистой системы (варикоз пищевода, ангиит, эндартериит, васкулит);
- патологии костей и суставов (болезнь Бехтерева, артрит, деформация, плоскостопие);
- венозной недостаточностью.
Осложнения диабетической стопы
Нарушение кровообращения, обменных процессов препятствует поступлению к тканям голени и стопы кислорода, питательных веществ, затрудняет выведение продуктов обмена. Снижается местный иммунитет, сопротивляемость инфекциям. Возникают трофические изменения.
Осложнения диабетической стопы бывают очень печальными вплоть до потери конечности для сохранения жизни. По статистике так происходит у 20 % больных.
К осложнениям, развивающимся на фоне поражения нервов и сосудов, относятся:
- кожные и костные инфекции;
- деформация суставов и костей стопы;
- язвы;
- гангрена.
Инфекции
Даже небольшое нарушение целостности кожного покрова на голени или стопе при неконтролируемом сахарном диабете может привести к попаданию инфекции. Высокий уровень сахара в крови, плохое кровоснабжение, снижение иммунитета создают благоприятную почву для развития и размножения патогенной микрофлоры. Если человек с диабетической стопой поранился, порезался, поцарапался, натер ногу, нужно как можно раньше обработать поврежденную поверхность антисептиком и следить за ней. Если не происходит заживление, и состояние ухудшается, нужно показаться врачу.
Дело в том, что вовремя невылеченная поверхностная инфекция стоп представляет потенциальную угрозу для всей конечности. Она легко распространяется вглубь и вширь, поражая соседние ткани. Чем более запущено состояние, тем тяжелее будет с ним справиться.
Сахарный диабет повышает риски развития остеомиелита, тяжелого инфекционного поражения костей стопы.
У людей, страдающих диабетом, намного чаще встречается грибковая инфекция ногтей (онихомикоз) и кожи стоп. Ногти, зараженные грибком, становятся толстыми, обесцвеченными, желтовато-коричневыми, теряют прозрачность. Они легко ломаются, разрушаются и отделяются от ногтевого ложа, что может привести к образованию ран.
Деформации стопы
Повреждение нервов при сахарном диабете ослабляет тонус мышц, снижает их двигательную активность, постепенно вызывает атрофию. Это приводит к деформации стопы, изменению опорных точек, неправильному распределению веса тела, нарушению походки. Развивается продольное и поперечное плоскостопие, изменяется голеностопный сустав. Пальцы ног приобретают молоткообразный вид, возможно выпячивание головок плюсневых костей. На выступах формируются участки гиперкератоза.
К тяжелым деформациям стопы при сахарном диабете относится артропатия Шарко. Это редкое осложнение, которое вызывает ослабление костей. Характеризуется вывихами, переломами костей и суставов с формированием нестабильной стопы, полноценная опора на которую становится невозможной.
Язвы
Трофические язвы – опасное осложнение диабетической стопы. Причиной их развития могут стать небольшие царапины, порезы, потертости туфель. При несвоевременном лечении глубокие раны долго не заживают, приводят к нагноению, некрозу тканей, доходят до кости. Чаще всего они образуются на подушечке стопы или на нижней части большого пальца ноги. По статистике такие язвы случаются у 20 % людей, страдающих сахарным диабетом.
На начальной стадии язв на коже появляются небольшие водянистые пузыри, на месте которых затем образуется ранка, которая постепенно увеличивается в размерах. Также могут наблюдаться отеки, раздражение, неприятный запах. Иногда своевременная диагностика язв затруднена, ее симптомы не проявляются, пока не случится заражение.
По статистике более 50 % язв осложняется присоединением инфекции. Увидеть, как выглядит диабетическая стопа с осложнениями, можно в интернете. Просмотра таких фото достаточно, чтобы понять, насколько они опасны. Пренебрежение язвами может привести к инфекциям, которые, в свою очередь, чреваты потерей конечности.
Очень часто у людей, которые еще не знают, что больны диабетом, длительно незаживающая язва на ноге становится поводом обращения к врачу, и расценивается как первый признак, по которому у человека обнаруживают этот диагноз.
Гангрена
Гангрена – это некроз (омертвление) тканей живого организма. Основной причиной ее развития является ишемия тканей, вызванная недостаточным поступлением крови. Первые признаки гангрены: участки некроза, почернение кожи, трофические язвы.
Лечение гангрены очень тяжелое и в большинстве случаев приводит к инвалидности. Для спасения жизни человека врачам приходится проводить ампутацию пораженной части конечности или всей конечности, чтобы инфекция не распространилась на весь организм. Если заподозрить заболевание на ранней стадии, спасти ногу можно только в случае восстановления кровообращения в ногах путем операций на сосудах.