Осложнения язвенной болезни
Содержание:
Патогенез
Патогенез язвенной болезни сложен и неоднороден. В настоящее время придерживаются теории, в соответствии с которой возникновение язвенной болезни зависит от изменения соотношения факторов «агрессии» и «защиты» слизистой оболочки желудка и двенадцатиперстной кишки.
К факторам «агрессии» можно отнести:
– наличие высокого уровня соляной кислоты и пепсина, к которым неизмененная слизистая оболочка желудка и двенадцатиперстной кишки обладает устойчивостью при их нормальной концентрации;
– желудочно-дуоденальную дискинезию (задержка содержимого в желудке при пилороспазме может спровоцировать возникновение гастральной язвы; быстрое перемещение содержимого желудка в двенадцатиперстную кишку, что сопровождается так называемым «кислотным ударом» и образованием язв в двенадцатиперстной кишке; заброс дуоденального содержимого при антиперистальтике дуоденума или «зиянии» привратника, что сопровождается нарушением барьерной функции слизистой оболочки желудка и возможным возникновением медиогастральных язв);
– в некоторых эпизодах фактором агрессии может быть активация процессов свободнорадикального окисления липидов.
К факторам «защиты» можно отнести:
– слизисто-бикарбонатный барьер, который представлен нерастворимой слизью, под слоем которой находится слой бикарбонатов и однослойный поверхностный эпителий. Кроме того, в просвете двенадцатиперстной кишки кислое содержимое желудка ощелачивается бикарбонатами секрета поджелудочной железы;
– к очень важным факторам относится полноценное кровоснабжение, так как при язвенной болезни развивается изменение кровотока в сочетании с нарушениями в свертывающей и противосвертывающей системах крови;
– иммунная защита (при язвенной болезни происходит уменьшение количества T-лимфоцитов и нарастание количества B-лимфоцитов);
– поддержка баланса между факторами агрессии и защиты нейроэндокринным влиянием (симпатоадреналовая система, система гипоталамус – гипофиз – периферические эндокринные железы, гастроинтестинальные гормоны).
Большое значение в формировании язв отводится хеликобактерной инфекции, которая существенно ослабляет факторы защиты. Имеются предположения, что хеликобактер непосредственно, а также опосредованно – через цитокины очага воспаления – приводит к нарушению взаимоотношения G-клеток, вырабатывающих гастрин, и D-клеток, которые продуцируют соматостатин и регулируют функционирование париетальных клеток.
Гипрегастринемия сопровождается увеличением количества париетальных клеток и увеличением выработки соляной кислоты. Одновременно развивается своеобразное нарушение моторики желудка, при котором происходит преждевременное перемещение кислого содержимого желудка в двенадцатиперстную кишку, что становится причиной «закисления» содержимого бульбарного отдела двенадцатиперстной кишки.
У некоторых индивидуумов имеется генетическая невосприимчивость к хеликобактеру: вследствие индивидуальных особенностей строения и функционирования слизистой оболочки желудка хеликобактерная инфекция теряет способность адгезироваться на эпителиальных клетках.
Диагностика язвенной болезни
Врач может заподозрить наличие язв в желудке или двенадцатиперстной кишке при наличии характерных жалоб пациента. После осмотра и расспроса больного врач назначит ряд исследований для подтверждения или исключения диагноза язвенной болезни.
Эндоскопическое исследование желудка и двенадцатиперстной кишки — ФЭГДС (фиброэзофагогастродуоденоскопия). При данном исследовании врач вводит тонкий, гибкий инструмент (оптоволоконную трубку — эндоскоп) с источником света и микрокамерой на конце в пищевод и далее в желудок и двенадцатиперстную кишку (12пк) пациента.
Исследование проводят с целью осмотра внутренней поверхности органов желудочно-кишечного тракта (для обнаружения язв и определения их локализации, а также для исключения осложнений: кровотечение, перфорация, пенетрация, стеноз), в ходе исследования врач может взять образцы ткани (биоптаты) из желудка.
Полученные биоптаты исследуют в лабораторных условиях для исключения злокачественного заболевания (при язвенной болезни желудка), обнаружения Helciobacter pylori, уточнения вида гастрита. С помощью эндоскопа часто можно также остановить кровотечение из язвы (прижигание язвенного дефекта).
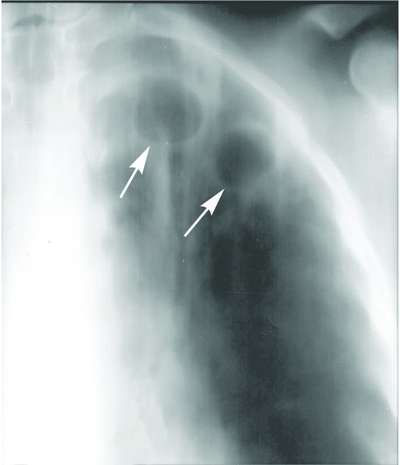
Рентгенологическое исследование. Обзорный снимок органов брюшной полости производят при подозрении на наличие перфорации язвы (прободение стенки желудка или двенадцатиперстной кишки), при этом в брюшной полости определяется скопление свободного газа (воздуха), поступающего из желудочно-кишечного тракта.
При подозрении на опухоль, стеноз привратника или 12 пк проводят рентгенографическое исследование желудка и двенадцатиперстной кишки после приёма бариевой взвеси.
Исследования для выявления H.pylori инфекции. На настоящий момент существует множество методов диагностики H.pylori инфекции, в том числе уреазный дыхательный тест, определение антител в крови, ПЦР диагностика на наличие H.pylori в кале, биопсия слизистой желудка на наличие H.pylori.
Исследование крови. Общий анализ крови не позволяет обнаружить язву, но может выявить анемию, являющуюся следствием язвенного кровотечения, или повышенное количество лейкоцитов, как признак осложнений.
4.Лечение
Все варианты развития язвенной болезни и, соответственно, назначаемого в разных случаях лечения перечислить невозможно – они зависят от многих клинических и индивидуальных факторов. В наиболее сложных ситуациях методом выбора является хирургическая операция, которую порой приходится выполнять по экстренному или неотложному протоколу. В других случаях ключевое значение приобретает нормализация всех факторов и условий, связанных с образом жизни, рационом питания и состоянием психики. Большая роль отводится санаторно-курортному лечению, в частности, у источников наиболее эффективных для данного больного минеральных вод.
В плане медикаментозного лечения наиболее часто назначаются антацидные и антибактериальные средства, противовоспалительные препараты, регуляторы метаболизма и нейрогуморального баланса, по показаниям – анальгетики, фитотерапия и др.
После операции
До полного отхождения наркоза пациент помещается в послеоперационную палату, где его состояние находится под постоянным мониторингом.
После отхождения наркоза, при нормальном самочувствии пациент переводится в общую палату стационара клиники «Медицина 24/7». Назначаются антибактериальные, обезболивающие и иные препараты по показаниям.
Первые сутки прием пищи запрещен. Питание возможно только парентеральным способом.
На 2 сутки разрешается питье. Швы снимаются обычно через 7–8 дней, дренаж брюшной полости — через 3 дня.
Далее назначается диета, состоящая из жидкой или полужидкой пищи (супов, каш, овощных пюре).
Постепенно, по мере восстановления после операции (в течение 1 — 2 месяцев) диета становится все менее строгой.
Рекомендуется дробное питание (небольшими порциями 5 — 6 раз в день), употребление паровых, отварных, тушеных продуктов с минимальным количеством соли (она стимулирует выработку соляной кислоты, повышает кислотность желудка).
Более подробные рекомендации о питании после лечения перфорации желудка (прободной язвы) даст врач-гастроэнтеролог нашей клиники. Это поможет не только более быстрому восстановлению после операции, но и профилактики рецидивов.
Материал подготовлен врачом-онкологом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Таблица. ДИФФЕРЕНЦИАЛЬНО-ДИАГНОСТИЧЕСКАЯ ХАРАКТЕРИСТИКА СИМПТОМАТИЧЕСКИХ ЯЗВ И ЯЗВЕННОЙ БОЛЕЗНИ
|
Основные критерии диагностики |
Язва симптоматическая |
Язвенная болезнь |
|
Возраст больных |
Преимущественно в возрасте после 40 лет |
Чаще до 40 лет |
|
Пол больных |
Чаще женщины |
Преимущественно мужчины |
|
Локализация язвы |
Чаще в области тела и дна желудка |
Чаще в луковице двенадцатиперстной кишки и в |
|
Размеры и характер язвы |
Как правило, превышает 1 см в диаметре, с |
Преимущественно небольших (до 1 см) размеров, на |
|
Анамнестические данные |
Наличие указаний на перенесенные или имеющиеся заболевания |
Указания на имевшееся нервно-эмоциональное перенапряжение, |
|
Сезонность обострений |
Не характерна |
Четко выражена |
|
Характер болей и диспептических расстройств |
Небольшая выраженность болевого синдрома и диспептических |
Значительная выраженность болевого синдрома и |
|
Клинические проявления вегетативной дисфункции |
Как правило, отсутствуют |
Раздражительность, гипергидроз, стойкий красный |
|
Секреторная функция желудка |
На фоне гиперсекреции чаще нормохлоргидрия или ГИ110-хлоргидрия. |
Гиперсекреция, гиперхлор-гидрия или нормохлоргидрия |
|
Тонус желудка |
Тонус желудка нормальный или понижен, перистальтика |
Тонус желудка повышен, спазм привратника, перистальтика |
|
Продолжительность рубцевания язвы при лечении |
В среднем 35 — 50 дней |
В среднем 25—30 дней |
Библиогр.: Аруин Л. И., Жук Е. А. и Поташов Л. В. О сочетании острых и хронических гастродуоденальных язв, в кн.: Актуальные вопр. гастроэнтерол., под ред. А. С. Логинова, в. 8, с. 169, М., 1975; Быков К. М. и Курцин И. Т. Кортико-висцеральная теория патогенеза язвенной болезни, М., 1952; Василенко В. X. и Гребенев А. Л, Болезни желудка и двенадцатиперстной кишки, М., 1981; Вопросы практической гастроэнтерологии, под ред. А. С. Логинова, сб. 3, с. 165, М., 1981; Геллер Л. И. и Мамонтова М. И. Симптоматические гастродуоденальные язвы, Хабаровск, 1978; Жук Е. А. Об участии катехоламинов в развитии кортикостероидных поражений слизистой оболочки желудка, Бюлл. эксперим. биол. и мед., т. 73, №5, с. 31, 1972; Цодиков Г. В. и Клименко В.В. Влияние ацетилсалициловой кислоты на кровоснабжение и строение слизистой оболочки желудка (экспериментально-морфологическое исследование), в кн.: Актуальные вопр. гастроэнтерол., под ред. А. С. Логинова, в. 9, ч. 2, с. 86, М., 1976; Цодиков Г. В. и д р. Слизистая оболочка желудка человека при действии на нее противоревматических медикаментов — аспирина, индометацина, бруфена, преднизолона, Вопр. ревм., № 4, с. 38, 1975; С h i 1 d С., J u Ь i z W. a. Moore J. G. Effects of aspirin on gastric prostaglandin E(PGE) and acid output in normal subjects, Gut, v. 17, p. 54, 1976; Conn H. О. а. В 1 i t z e r B. L. Nonassociation of adrenocorticoste-roid therapy and peptic ulcer, New Engl. J. Med., v. 294, p. 473, 1976; С о o k e A. R. The role of acid in the pathogenesis of aspirin-induced gastrointestinal erosions and hemorrhage, Amer. J. dig. Dis., v. 18, p. 225, 1973; Gastroenterology, ed. by H. L. Bockus, v. 1—4, Philadelphia a. o., 1974— 1976.
Прободение (перфорация) язвы
Прободение (перфорация) язвы — образование сквозного отверстия в стенке желудка или двенадцатиперстной кишки. При этом их содержимое попадает в брюшную полость, и развивается воспаление брюшины — перитонит.
Прободение сопровождается внезапной интенсивной («кинжальной») болью в животе. Больной не может встать с постели — лежит тихо и неподвижно на боку с притянутыми к животу ногами (поза «эмбриона»), на лбу выступает пот. Повышается температура тела. Язык становится сухим, живот — «доскообразным» (напряжённым, плоским). По мере развития перитонита состояние больного ухудшается; при отсутствии немедленного хирургического вмешательства наступает летальный исход.
При подозрении на прободение язвы следует немедленно вызвать «Скорую помощь». Самостоятельных лечебных действий принимать не следует, запрещено прикладывать к животу грелку.
Лечение прободения — только срочная операция. Чаще всего разрыв зашивают, в некоторых случаях необходимо также удаление части пораженного органа.
2.Диагностика язвы желудка
Для диагностики язвы желудка и язвы двенадцатиперстной кишки обычно применяются специальные методы исследования, такие как эндоскопия или обследование верхних отделов желудочно-кишечного тракта с помощью флюороскопа. Принцип исследования таков. Пациент принимает растворенное в воде вещество барий, которое играет роль радиоиндикатора. Затем врач оценивает прохождение бария через пищевод, желудок и начало тонкой кишки при помощи аппарата, называемого флюороскоп. Флюороскоп подключается к монитору и отображает на нем сделанные в ходе исследования рентгеновские снимки. Этот метод помогает обнаружить расположение язвы.
Вообще, при появлении характерных для язвы симптомов необходима консультация хорошего гастроэнтеролога. Чем раньше будет диагностирована язва, тем выше вероятность ее скорейшего лечения и возможность предотвратить серьезный вред здоровью.
Лечение
После того как было обнаружено, что частота рецидивов язвы значительно снижается после уничтожения Helicobacter pylori, язвенную болезнь стали лечить совсем по-другому. Если применять только классические противоязвенные (антисекреторные) средства, то ежегодно рецидивирует 50—80% заживших язв. Нельзя лечить язвенную болезнь, не установив, инфицирован ли больной Helicobacter pylori. Если возбудитель не обнаружен, следует подумать о других причинах язвенной болезни.
Традиционно при язвенной болезни предписывались постельный режим и диета. Считалось, что больному необходимы щадящая диета и побольше молока; рекомендовали также дробное питание, чтобы уменьшить растяжение желудка и тем самым снизить секрецию кислоты. Выяснилось, однако, что рекомендации эти бесполезны, и больной может есть пищу, к которой он привык, исключив лишь продукты, вызывающие изжогу и другие неприятные ощущения. Рекомендуют также бросить курить, не употреблять спиртных напитков и по возможности отменить нестероидные противовоспалительные средства.
Основные препараты, применяющиеся для лечения язвенной болезни — это антисекреторные средства и препараты, нейтрализующие соляную кислоту. К ним относятся антациды (гидроксид магния, гидроксид алюминия), H2-блокаторы (циметидин, ранитидин, фамотидин, низатидин), сукральфат, аналоги простагландина E1 (мизопростол, арбапростил, энпростил), ингибиторы «протонной помпы» (омепразол, лансопразол, рабепразол, пантопразол). Последние наиболее активно подавляют секрецию соляной кислоты. Более того, поскольку ингибиторы «протонной помпы» входят во многие схемы антибактериальной терапии, применяемые для уничтожения Helicobacter pylori, и эффективны даже у больных, продолжающих принимать аспирин, они стали основой терапии язвенной болезни.
Лечение инфекции, вызванной Helicobacter pylori, уменьшает частоту рецидивов язвы двенадцатиперстной кишки независимо от того, на какой стадии язвенной болезни оно проведено. Helicobacter pylori, выявленный у больного с язвой желудка, также должен быть уничтожен, даже если причиной язвы послужил прием нестероидных противовоспалительных средств. Часто применяют трехкомпонентную схему лечения, в которую входят кларитромицин, ингибитор «протонной помпы», а также метронидазол или амоксициллин.
Осложнения язвенной болезни — такие, как перфорация язвы, желудочно-кишечное кровотечение, стеноз привратника желудка — требуют немедленной госпитализации и, часто, хирургического лечения.
Диагностика
Диагноз язвенной болезни ставят на основании эзофагогастродуоденоскопии (ЭГДС) или рентгенологического исследования. Информативность рентгенологического исследования снижается при небольших размерах язвы (до 0,5 см); кроме того, во время него нельзя взять биопсию. Поэтому если есть возможность, при подозрении на язвенную болезнь лучше проводить ЭГДС.
При неосложненной язвенной болезни лабораторные методы малоинформативны, однако они имеют большое значение для диагностики инфекции, вызванной Helicobacter pylori — для этого исследуют кровь, кал или выдыхаемый воздух различными методами, часто — повторно, чтобы определить, помогло ли лечение.
Эпидемиология
Язвенная болезнь характеризуется значительной распространенностью в различных странах и охватывает около 8% взрослого населения. Среди жителей городов заболевание имеет большую распространенность, чем среди жителей села.
Мужчины заболевают язвенной болезнью, особенно двенадцатиперстной кишки, чаще в 7–8 раз по сравнению с женщинами.
В последние несколько десятков лет в развитых странах происходит глобальное уменьшение заболеваемости и смертности от язвенной болезни, что можно связать с активным внедрением антихеликобактерной терапии, снижением уровня распространенности хеликобактериоза.
Симптомы острого стеноза гортани
Первым симптомом проявления острого стеноза гортани является шумное дыхание, изменение в голосе (приобретение охриплости и осиплости), инспираторная одышка, когда пациенту трудно сделать вдох. Инспираторная одышка сопровождается, как правило, процессом втяжения межреберий, а также западением ямок при вдохе. Степень выраженности одышки и проявление других симптомов заболевания зависит от стадии его развития.
На стадии компенсации острого стеноза гортани уже отсутствует инспираторная одышка в спокойном состоянии и при выполнении физических нагрузок. Данная стадия возникает в момент сужения голосовой щели до ширины 5 мм.
Еще одним важным симптомом, указывающим на развитие острого стеноза гортани является изменение газового состава крови, что происходит как следствие недостатка кислорода и избыточного содержания углекислого газа, что приводит к атикации дыхательного центра. Как результат, мы наблюдаем глубокое и частое дыхание, сокращение пауз между вдохом и выдохом.
Что касается стадии субкомпенсации острого стеноза гортани, то она обычно развивается в момент сужения голосовой щели до ширины 4 мм. Данную стадию характеризует следующая симптоматика: инспираторная одышка в состоянии покоя, процесс дыхания сопровождается задействованными вспомогательными мышцами, при вдохе крылья носа часто раздуваются. Также у пациента может наблюдаться шумное дыхание, бледное состояние кожи лица, беспокойство.
На стадии декомпенсации острого стеноза гортани наблюдается просвет голосовой щели, который успевает сузиться до 2 или 3 мм, дыхательные мышцы находятся в напряженном состоянии, дыхание пациента частое и неглубокое. С целью облегчить свое состояние пациент принимает полусидячее положение, опираясь на руки. Также может наблюдаться цианоз лица, ногтевых фаланг, повышенное потоотделение, хриплый голос, тахикардия.
Асфиксия (или терминальная стадия) характеризуется прерывистым свистящим дыханием (как по типу Чейна-Стокса), присутствием нитевидного пульса, резкого падения артериального давления, бледностью кожи. На этой стадии голосовая щель сужается до 1 мм. Также стадия характеризуется увеличением пауз между самими дыхательными актами до момента их полного прекращения. Пациент может потерять сознание и, в случае неоказания скорой медицинской помощи, может погибнуть.
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H. pylori)
С H. pylori сосуществует примерно половина населения Земли. Подхватить бактерию очень просто, ведь инфекция передается не только через воду, еду и столовые приборы, но даже через невинные поцелуи — так что большинство людей заражаются еще в детстве.
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H. pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания дает сбой только у некоторых людей, причем точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H. pylori — это в 6–10 раз выше, чем у незараженных людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Популярные обезболивающие продаются без рецепта: аспирин, ибупрофен и напроксен. НПВС блокируют работу двух ферментов — циклооксигеназ (ЦОГ 1 и ЦОГ 2). Оба фермента отвечают за синтез химических веществ — простагландинов, которые принимают участие в воспалительной реакции. Однако помимо «воспалительных» простагландинов ЦОГ 1 создает еще и «защитные» простагландины, которые помогают поддерживать целостность слизистой оболочки желудка. А поскольку обезболивающие блокируют и ЦОГ 1, и ЦОГ 2, НПВС одновременно лечат воспаление и калечат слизистую желудка.
Необходимость принимать НПВС длительно или на постоянной основе возникает, например у людей с больной спиной или суставами, при артритах, заболеваниях сердца или после инфарктов. В таком случае необходимо защищать желудок, принимая дополнительные лекарства (предварительно проконсультируйтесь с врачом). Кроме того, не следует забывать и про хеликобактер, потому что вместе с НПВС она повреждает желудок сильнее.
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нем может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьезных проблем со здоровьем, требующих постоянного приема обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
Как правило, обезболивающие провоцируют язву (желудка или кишки) у тех людей, которые вынуждены принимать их каждый день. Кроме того, в группу риска попадают люди:
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и еще одна причина развития язвенной болезни — синдром Золлингера-Эллисона, при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Причиной развития язвенной болезни могут также стать тревожность и депрессия. Последние исследования свидетельствуют, что чем больше стаж или длительность депрессии, тем выше вероятность появления язвы.
Симптомы, которыми проявляется язвенная болезнь при наличии язвы
Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль, в зависимости от характера боли можно понять, где именно локализуется язва
Время возникновения болевых ощущений также важно. Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды
Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.
Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота. Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.
Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе. В этом случае болевой синдром не соотносится с приемом пищи.
Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Признаки и симптомы
Главный симптом — регулярные, частые и сильные боли в животе. Обычно самочувствие ухудшается после приёма пищи. Живот может болеть долго, до нескольких часов, днём или по ночам. Среди других признаков — общие нарушения пищеварения, тошнота, отрыжка с кислым запахом, рвота.
Боль появляется только во время обострений, в периоды ремиссии её нет. Ремиссия может продолжаться несколько месяцев или лет. Чем внимательнее человек относится к питанию и рекомендациям лечащего врача, тем меньше риск обострения язвы.
Первые признаки на ранней стадии
На ранней стадии болезнь может проявляться дискомфортом, умеренной болью в животе. Они появляются после еды, могут постепенно слабеть или усиливаться, приводить к рвоте, после которой наступает облегчение.
Заболевание на этом этапе не всегда сопровождается болью. Оно может проявляться дискомфортом, общими проблемами с пищеварением, ощущением тяжести в желудке, редкой изжогой, отрыжкой. Если язва развивается из-за приёма обезболивающих препаратов, они же могут приглушать связанные с нею боли. Бывают случаи, когда на начальной стадии язвенной болезни её проявлений нет вообще.
Как проявляется язва желудка у взрослого человека?
У взрослых могут появляться следующие симптомы:
- спустя некоторое время после еды начинает болеть живот;
- регулярно бывает изжога и отрыжка с кислым запахом;
- тошнота, рвота частично переваренной пищей;
- дискомфорт, вздутие живота, тяжесть;
- снижение аппетита, быстрое насыщение;
- нарушения стула и метеоризм.
Аппетит снижается, питание становится недостаточным, пища хуже усваивается. Из-за этого общее состояние здоровья ухудшается. Может появляться общее недомогание, бессонница из-за ночных болей в животе, слабость, быстрая утомляемость.
Какие клинические симптомы при язве желудка?
Клиническая картина зависит от расположения язвы, от общего состояния здоровья человека и некоторых других факторов. Чаще всего болезнь проявляется болью в эпигастральной области (чуть ниже грудины по средней линии). Боли похожи на чувство голода. Они могут быть острыми, интенсивными. Приём еды может усиливать, и ослаблять их. Это зависит от локализации язвенного дефекта:
- если поражён кардиальный или субкардиальный отдел желудка, живот болит сразу после приёма пищи;
- при поражении тела желудка между приёмом пищи и появлением боли проходит 30-60 минут;
- поздние боли типичны для поражения слизистой ампулы двенадцатиперстной кишки, пилорического канала. Живот начинает болеть спустя 2-3 часа после еды, натощак или по ночам.
Язвенная болезнь протекает как хроническое заболевание. Её обострения могут продолжаться от 3 до 8 недель. Периоды ремиссии между ними — несколько недель, месяцев или лет. Во многом это зависит от профилактики обострений: режима питания и рациона, образа жизни, других факторов. Часто обострения бывают сезонными (появляются весной или осенью), начинаются из-за провоцирующих факторов (если человек начинает принимать обезболивающие или употреблять спиртное, если он испытывает стресс, перенапряжён, если состояние его здоровья ухудшается).
Когда обратиться к врачу?
Обратитесь к врачу, если у вас есть серьезные признаки или симптомы язвы желудка:
- жгучая боль в желудке;
- необъяснимая потеря веса;
- рвота кровью;
- темная кровь в стуле;
- внезапная резкая боль в животе, которая становится только хуже;
- затрудненное дыхание, ощущение слабости.
Также обратитесь к врачу, если безрецептурные антациды и блокаторы кислоты уменьшают вашу боль, но боль возвращается.
Диагностика
Общеклинические лабораторные исследования представляют только общеклиническое значение в распознавании язвенной болезни.
Исследование желудочной секреции проводится для выявления функциональных секреторных нарушений деятельности желудка. Практически у 50% больных с дуоденальной язвой регистрируются нормальные показатели секреции соляной кислоты.
У больных с язвой желудка выявляются различные типы секреции соляной кислоты. Подтверждение наличия устойчивой к стимуляции гистамином ахлоргидрии у этих пациентов требует проведения углубленных методов обследования для дифференциации с язвенными формами рака желудка.
При рентгенологическом исследовании в 15–30% случаев язва не диагностируется.
Эндоскопический метод диагностики язвы считается наиболее точным. При отсутствии противопоказаний эндоскопический метод исследования значительно предпочтительнее рентгенологического.
Диагностика хеликобактерной инфекции осуществляется в соответствии с рекомендациями Маастрихтского консенсуса-4.
Дифференциальная диагностика
Язвенную болезнь желудка и двенадцатиперстной кишки необходимо дифференцировать с симптоматическими язвами, которые могут возникать при следующих состояниях:
– при массивных тяжелых ранениях и множественных травмах, при распространенных глубоких ожогах (язвы Карлинга), кровоизлияниях в головной мозг (язвы Кушинга), шоке и иных острых состояниях (стрессовые язвы);
– при эндокринных заболеваниях (синдром Золингера – Элисона, гиперпаратиреоз, болезнь Иценко – Кушинга);
– язвы, возникшие под влиянием ульцерогенных фармпрепаратов (нестероидные противовоспалительные средства, глюкокортикоиды, кофеин);
– язвы при хроническом абдоминальном ишемическом синдроме;
– язвы, возникшие на фоне иных заболеваний внутренних органов (панкреатогенные, гепатогенные, при хронической болезни сердца и легких).
Кроме того, язвенную болезнь необходимо дифференцировать от язвенных форм рака желудка, хронического гастрита типа B, болезни Крона, пролабирования слизистой желудка в луковицу двенадцатиперстной кишки, функциональной желудочной диспепсии.
Осложнения язвенной болезни
Осложнения язвенной болезни, как правило, требуют хирургического вмешательства. К наиболее встречающимся осложнениям язвенной болезни относят:
- Кровотечения. Это опасное осложнение, возникающее на фоне поражения язвой стенок сосудов. Кровь может оставаться в желудке или кишке, а также выявляется в рвотных массах (они похожи на кофейную гущу) и кале (он становится дегтеобразным).
- Прободение язвы. Образование сквозного отверстия в стенке органа с попаданием желудочного содержимого в брюшную полость. Чревато возникновением перитонита.
- Стеноз (сужение) выходного отдела желудка на фоне воспалительных и рубцовых изменений.
- Пенетрация язвы. В случае, если процесс выйдет за пределы стенки больного органа и затронет соседние (например, поджелудочную железу), это может привести к их повреждению (панкреатиту, пранкреонекрозу).
- Перерождение язвы в рак. Более редкое, но возможное осложнение.
Наши врачи

Харламенков Евгений Алексеевич
Врач — гастроэнтеролог
Стаж 8 лет
Записаться на прием

Стасева Ирина Вячеславовна
Врач — терапевт, гастроэнтеролог, кандидат медицинских наук
Стаж 20 лет
Записаться на прием

Подистова Елена Анатольевна
Врач — гастроэнтеролог, врач высшей категории
Стаж 31 год
Записаться на прием

Игнатова Татьяна Михайловна
Врач-гепатолог, гастроэнтеролог, доктор медицинских наук, врач высшей категории
Записаться на прием

Демборинский Олег Иванович
Заведующий консультативно-диагностическим отделением, врач гастроэнтеролог, кандидат медицинских наук, врач высшей категории
Стаж 29 лет
Записаться на прием

Щербенков Игорь Михайлович
Врач — гастроэнтеролог, кандидат медицинских наук
Стаж 22 года
Записаться на прием
Павлова Надежда Михайловна
Врач — гастроэнтеролог, кандидат медицинских наук
Записаться на прием
Диагностика, лечение и профилактика заболевания
Диагностику язвенной болезни проводит гастроэнтеролог с помощью общего осмотра больного и специальных лабораторных исследований, включающих видеоэзофагогастродуоденоскопию, рентген, анализы крови, диагностику инфекции Helicobacter pylori. При необходимости делается биопсия слизистой во время .
При кровотечениях и прободении язвы необходимо срочное хирургическое вмешательство. Бактерия Хеликобактер уничтожается с помощью антибиотиков – проводится так называемая эрадикация микроба с помощью стандартных схем лечения. Прием лекарственных средств также необходим для восстановления слизистой оболочки. Лечение назначается врачом-гастроэнтерологом с учетом клинической картины, данных истории заболевания, проведенного ранее лечения, особенностей конкретного пациента и многих других факторов.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Гастроскопия (видеоэзофагогастродуоденоскопия) | 6 000 |
| Дыхательный ХЕЛИК — тест (уреазная активность H. Pylori) | 1 100 |
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
- Гастрит
- Дискинезия желчевыводящих путей