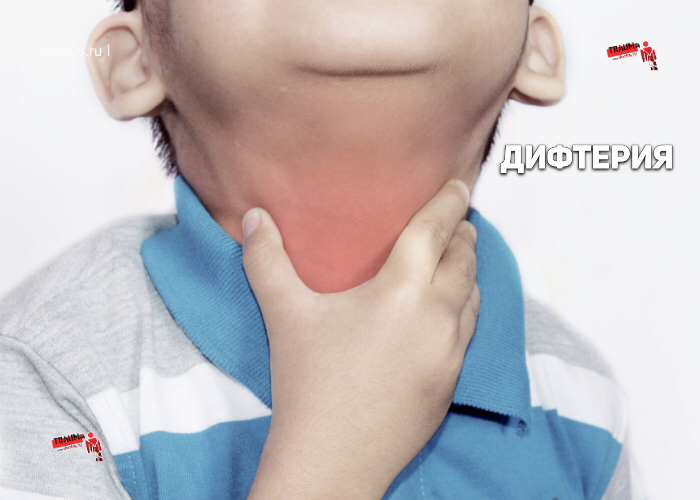
Дифтерия
Содержание:
Осложнения дифтерии
При отсутствии качественного лечения, дифтерия может привести к:
- Проблемам с дыханием. C. diphtheriae вырабатывает особый токсин, который повреждает ткани в непосредственной близости от места размножения бактерии – обычно в области носа и зева. Это провоцирует образование в этих местах плотных пленок серого цвета, состоящих из мертвых эпителиальных клеток, бактерий и других веществ. Эти пленки, скопившись, могут перекрыть дыхательные пути и вызвать смерть от асфиксии.
- Поражения сердца. Дифтерийные токсины могут также проникать через кровь к сердечной мышце, вызывая ее воспаление (миокардит). Это приводит к различной степени поражениям сердца, имеющим проявления от незначительных изменений на ЭКГ до тяжелых поражений сердца, застойной сердечной недостаточности и внезапной смерти.
- Поражения нервов. Токсины могут также вызывать повреждение нервов. Чаще всего повреждаются нервы горла, в результате чего возникают нарушения глотания. При поражении нервов конечности может возникать мышечная слабость. При поражении нервов, отвечающих за дыхание, может возникнуть паралич дыхательной мышцы (диафрагмы) и остановка дыхания.
Правильное лечение позволяет вылечить большинство пациентов без этих грозных осложнений, но восстановление от болезни занимает длительный период. В развивающихся странах смертность от дифтерии много выше, чем 3%
Подготовка к визиту врача
Если у вас есть симптомы дифтерии или вы были в контакте с больным дифтерией – как можно скорее обратитесь к врачу. До тех пор постарайтесь максимально ограничить все контакты с людьми и внимательно выписать на бумагу:
Ваш врач, скорее всего, спросит вас:
- Когда у вас впервые появились эти симптомы?
- Были ли у вас проблемы с дыханием, боль в горле или затруднение при глотании?
- Поднималась ли ваша температура тела? Когда был пик лихорадки и сколько он длился?
- Были ли вы недавно в контакте с больным дифтерией или ангиной?
- Вы недавно ездили за границу? Куда?
- Вы обновляли свои прививки перед этой поездкой?
- У вас есть иные заболевания?
Эпидемиология
Источником заражения является больной или носитель токсигенного штамма возбудителя. Он может заражать окружающих с последнего дня инкубационного периода до полного выздоровления.
Число носителей в сотни раз превышает число заболевших, что объясняется различием типов тканевой гистосовместимости, например, по системе HLA.
Отмечается некоторая сезонность заболеваемости дифтерией в осенне-зимний период. Пути передачи — воздушно-капельный и воздушно-пылевой. Заражение может происходить через общие игрушки, белье и т. п.
Дети старшего возраста и взрослые, утратившие иммунитет после вакцинации, заболевают дифтерией чаще всего.
Список литературы
- «Медсестринское дело в педиатрии». Часть II», И.Г. Севастьянова.
- «Дифтерия: эпидемиология и профилактика» методическая разработка для практических занятий студентов заочного отделения по специальности: 040600 — сестринское дело, квалификация, менеджмент. Казань, 2004 .
- «Заразные заболевания у детей», Самарина В.Н., Сорокина О.А.
- «Инфекционные заболевания у детей», В.Н. Тимченко.
- Постановление председателя Государственной администрации здравоохранения от 6/III-02г. #№ 8 «О выполнении санитарно-эпидемиологических правил «Профилактика дифтерии СП 3.1.2.1108-02″. Профилактика инфекционных заболеваний. Инфекции дыхательных путей. Профилактика дифтерии».
Причины дифтерии
Дифтерия вызывается Corynebacterium diphtheriae (бацилла Лёффлера, палочка Леффлера, BL). Обычно эта бактерия размножается на поверхности или близко к поверхности слизистых оболочек горла.
Возбудитель дифтерии передается другим людям по трем маршрутам:
- Воздушно-капельным путем. При чихании и кашле инфицированный человек выбрасывает в окружающий воздух массу загрязненных капель, что может приводить к вдыханию другими людьми C. diphtheriae. Это самый эффективный и частый путь распространения дифтерии.
- Загрязненные личные вещи. Питье из чашки инфицированного человека, а также прикосновение к любым инфицированным вещам – может привести к передаче инфекции.
- Загрязненные предметы домашнего обихода. В редких случаях дифтерия может распространяться на общие предметы домашнего обихода, такие как полотенца или игрушки. Вы также можете инфицироваться дифтерией, прикасаясь к зараженной ране.
Люди, которые были заражены C. diphtheriae и не получали соответствующего лечения, могут заражать непривитых людей в течение шести недель, даже не имея никаких симптомов болезни.
Факторы риска
К группе повышенного риска заражения дифтерией относятся:
- Дети и взрослые, которые в данный момент не имеют прививки против дифтерии
- Люди, живущие в переполненных помещениях или антисанитарных условиях
- Люди, которые путешествуют в районы с неблагоприятной эпидемиологической обстановкой по дифтерии.
Терапевтическая тактика
При
подозрении на дифтерию какой-либо локализации пациентов направляют в больницы
или инфекционные отделения для обследования и лечения после удаления материала
из носа и жадности. В случае подозрений или сомнений, сыворотку с антидифтерией
вводят до тех пор, пока не будут получены результаты бактериологического исследования.
Сыворотку вводят методом Безречного, с предварительным определением
чувствительности. Доза в сыворотке крови определяется тяжестью дифтерийного
потока и колеблется от 10 000 до 200 000 МЕ на лечение. Антибиотики
(пенициллин, эритромицин) используются в течение 14 дней для подавления
дифтерии и снижения выработки экзотоксина. Патогенетическое лечение также
показано для уменьшения симптомов интоксикации и предотвращения развития
миокардита и полирадикулонеурита.
Все
пациенты должны быть госпитализированы и немедленно пролечены до полного
выздоровления от патогена.
Специфическая
терапия — введение антитоксичной антидифтериальной сыворотки (ПДС), является
основным методом лечения дифтерии. Обычно сыворотку вводят один раз. В
настоящее время используется высокоочищенная лошадиная сыворотка «Диафем
3».
Неспецифическая
терапия — десенсибилизирующие препараты (Супрастин, Димедрол, Тавегин,
Фенкарол); антибиотики (пенициллин, ампициллин, цефалоспорин — курс 7-10 дней).
Дизинтоксикационная терапия; гемодезия, раствор глюкозы, реополиглюкин и
другие.
Плазмаферез,
гемисорбция, кортикостероиды в злаковых и токсичных формах используются для
лечения дифтерии. Витаминная терапия, кислородная терапия, диетическое питание,
прием эуфилина, паровые ингаляции, термальные и отклоняющие процедуры.
Если
медикаментозное лечение зерна неэффективно, интубируется трахеотомия, а если
зерно опускается, проводится трахеотомия.
Посиндромная
терапия (лечение миокарда, нефрита, паралича и т.д.).
Лечение
бактериальных патогенов, санитарная обработка очагов хронической инфекции.
Устойчивость к антибиотикам
Устойчивость к антибиотикам является приобретением устойчивости к лечению антибиотиков либо через горизонтальный перенос генов или генетическую мутацию . Приобретение таких характеристик Corynebacterium striatum имеет отношение к ее возникновению в качестве патогена.
Одно исследование показало, что 93,7% выделенных штаммов Corynebacterium striatum показали устойчивость по крайней мере к одному из протестированных антимикробных соединений. В этом эксперименте 82,5% штаммов проявили устойчивость к антибиотику пенициллину . Исследователи пришли к выводу, что из-за длительного воздействия Corynebacterium striatum устойчивость к пенициллину была приобретена у большинства изолятов. В том же эксперименте множественная лекарственная устойчивость наблюдалась у 49,2% штаммов.
Было обнаружено, что Corynebacterium striatum несет ген bla . Этот ген кодирует класс A & beta; лактамазы . β-лактамазы — это группа антимикробных ферментов, которые действуют, чтобы противодействовать эффекту β-лактамных антибиотиков, таких как ампициллин и пенициллин.
Другие гены, связанные с устойчивостью к антибиотикам, включают, но не ограничиваются ими: ген gyrA, который приписывается устойчивости к фторхинолонам основной группы антибиотиков , ген aph ( 3 ‘) -Ic , придающий устойчивость к канамицину , aph ( 3 ″) -Ib и aph ( 6 ) -Id, вызывающий устойчивость к стрептомицину. Исследователи также обнаружили, что ген erm ( X ) вызывает устойчивость к эритромицину.
Симптомы болезни
Основными признаками рассматриваемой патологии, свидетельствующими о наличии венозной недостаточности, являются: стойкая отечность, зуд, сильный дискомфорт, шелушение кожных покровов, возникновение сосудистых звездочек. Больные жалуются на быструю утомляемость, ощущение распирания в конечностях, судороги.
Присутствующая симптоматика помогает врачу определить тип ПТБ.
Варикозная форма
Разновидность синдрома, выявляемая в 60% случаев. В перечне признаков этой формы недуга:
- тяжесть, возникающая в ногах при физических нагрузках,
- бледность, визуально определяемая сухость кожи,
- отеки,
- алопеция поверхности голеней,
- чувство распирания, дискомфорт.
Неприятные ощущения исчезают после непродолжительного отдыха в положении лежа с приподнятыми конечностями.
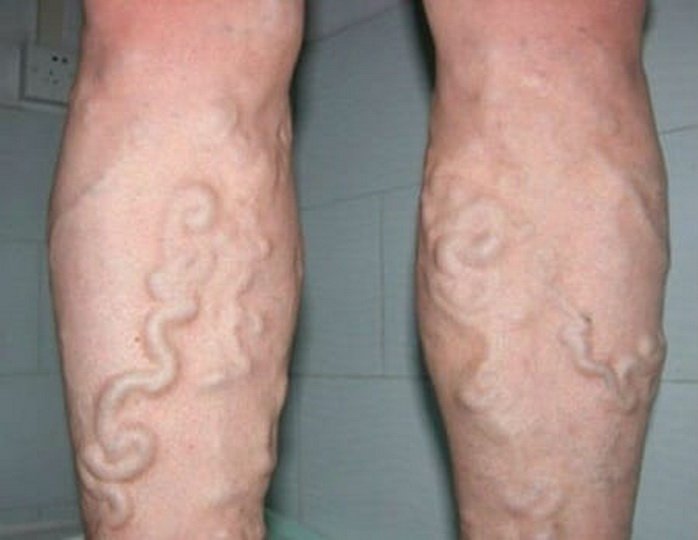
Активизируют заболевание перенесенные пациентами варикозы, острые тромбозы вен.
Отечная форма
Вид болезни, характеризующийся отсутствием изменений трофики мягких тканей. Проявляется постоянной болью, не проходящей при покое, а также отечностью различной локализации.
Форма ПТБ сопровождается частичным восстановлением кровотока.
Индуративная форма
Следующий тип ПТФС, возникающий на фоне постепенного деформирования клапанов в венах.
Симптомы этого вида синдрома:
- покраснение кожи,
- появление шелушений и темных участков на покровах,
- местное повышение температуры,
- уплотнение варикозных узлов.
Наблюдаются сильные боли, выраженные отеки. Возможно проявление судорог. Дополнительные исследования выявляют истончение подкожной жировой клетчатки.
Индуративно-язвенная форма
Наиболее тяжелая форма недуга.
Результатом застоя биологической жидкости в венах является возникновение трофических язв на лодыжках, голенях пораженных конечностей. Отсутствие лечения приводит к вторичному инфицированию раневых поверхностей.
В перечне дополнительных признаков патологии — боли, слабость, повышение температуры тела, общая интоксикация организма.

Что предлагают при облитерирующем эндартериите в обычных сосудистых клиниках
Заболевание чаще всего развивается у курильщиков. Более 80% больных с болезнью Бюргера курили более 5 лет, продолжающим курение ампутация выполнялась обычно через 3 года после установления диагноза. У бросивших курить на ранних стадиях заболевания появляется надежда — ампутация потребовалась только в 15% случаев. Из этого следует один вывод: лучшее лечение болезни Бюргера это отказ от курения!
Внутривенное введение сосудистых препаратов
Вазапростан — препарат простагландина, который может влиять на кровоток в ишемизированной конечности. Он влияет на агрегацию тромбоцитов, некоторые факторы свёртывания крови, уменьшает спазм стенки сосудов. Однако клинический опыт показал, что многочасовые инфузии вазапростана два раза в день недостаточно эффективны для купирования боли и не останавливают развития болезни на поздних стадиях. По нашим данным, применение вазапростана оказалось эффективным только у 10% пациентов с критической ишемией на фоне облитерирующего тромбангиита. Из других предложенных препаратов можно упомянуть такие спазмолитики, как но-шпа, никотиновая кислота, витамин В12 и В6. При запущенной стадии облитерирующего эндартериита такая терапия не имеет клинического эффекта и носит эмпирический характер. Нужно искать сосудистых хирургов, которые могут решить проблему кровотока при болезни Бюргера, устранения её симптомов и патогенетического лечения.
Гормональная пульс-терапия
Знания о воспалительном характере поражения сосудов при эндартериите позволили предложить для его лечения гормональную противовоспалительную терапию. Введение гормонов в высоких дозах короткими курсами позволяет сильнее купировать активный аутоиммунный воспалительный процесс и способствует клиническому улучшению и уменьшению боли. Однако, при критической ишемии гормональная терапия не купирует процесс развития гангрены, и снижает иммунитет. В нашей клинике пульс-терапия используется в качестве предоперационной подготовки перед операцией на сосудах, с целью снятия острого воспалительного процесса. Эффективность гормональной терапии оценивается по тесту ЦИК (циркулирующие иммунные комплексы). Этот анализ крови показывает активность воспалительного процесса в организме. При обострении эндартериита уровень ЦИК резко повышается. Снижение уровня ЦИК после лечения позволяет рассчитывать на уменьшение изменений в стенке сосудов и достижения полной ремиссии.
Поясничная симпатэктомия
Во время этой операции через разрез или прокол выделяют поясничные симпатические узлы и удаляют их. Симпатэктомия вызывает покраснение поражённых конечностей, происходит повышение кожной температуры, это то, к чему приводит расширенный просвет мелких кожных сосудов ног. Воздействие на мелкие сосуды на начальных стадиях болезни способствует исчезновению болевого синдрома: затягивались мелкие язвы на пальцах нижних конечностей. Капилляроскопия показывает увеличение кровотока в области ногтей пальцев без пульсации на артериях. До развития микрохирургических методов лечения симпатэктомия являлась основным хирургическим способом улучшения кровотока при эндартериите. Но эффективность симпатэктомии оказалась небольшой. Реальное улучшение отмечали лишь 40% пациентов. В нашей клинике симпатэктомия иногда используется, как вспомогательная технология лечения.
Ангиопластика берцовых артерий
Развитие технологий эндоваскулярной хирургии давало надежду на возможность восстановления кровотока и при болезни Бюргера. Однако накопленный клинический опыт показал, что восстановленные после ангиопластики артерии голени очень быстро закрываются вновь. Большое количество исследований показало, что ангиопластика неэффективна при данном диагнозе. У лечащего врача остаётся надежда на появление баллонов со специальным лекарственным покрытием, снижающего воспаление.
Классификация
Большинство видов коринебактерий являются нелиполитическими, то есть неспособными разлагать жир. Липолитические (липофильные) микроорганизмы могут расти и размножаться в липидах. Нелиполитические бактерии подразделяются на ферментирующие и неферментирующие:
- Нелиполитические коринебактерии
- Ферментирующие коринебактерии:
- Corynebacterium argentoratense
- Corynebacterium amycolatum
- Corynebacterium diphtheriae
- Corynebacterium glucuronolyticum
- Corynebacterium striatum
- Corynebacterium matruchotii
- Corynebacterium minutissimum
- Corynebacterium xerosis
- Неферментирующие коринебактерии:
- Corynebacterium afermentans subsp. afermentans
- Corynebacterium auris
- Corynebacterium pseudodiphtheriticum
- Corynebacterium propinquum
- Ферментирующие коринебактерии:
- Липолитические (липофильные) коринебактерии
-
- Corynebacterium accolens
- Corynebacterium afermentans subsp. lipophilum
- Corynebacterium bovis
- Corynebacterium jeikeium
- Corynebacterium macginleyi
- Corynebacterium urealyticum
- Corynebacterium uropygiale
-
Причины и факторы риска эндартериита
Болезнь Бюргера связывают с курением табака. В старых руководствах это заболевание даже называют «никотиновой гангреной». Большинство пациентов с тромбангиитом заядлые курильщики, однако иногда облитерирующий эндартериит может возникать у пациентов, которые курят немного, но имеют ряд наследственных факторов, дефект иммунной системы приводит к аутоиммунным процессам. По мнению ряда исследователей, болезнь Бюргера является “аутоиммунной” реакцией с образованием антиникотиновых антител. Иммунные комплексы атакует собственные клетки сосудов, в которых оседает никотин.
В развитии трофических язв и локальной гангрены, вызываемых облитерирующим эндартериитом основной причиной является спазм сосудов, зарастание и тромбоз мелких артерий стоп и кистей. Поэтому восстановление прямого кровотока в поражённую ногу является затруднительным. Сосуд при эндартериите на разрезе напоминает сигару. В просвете содержатся слои тканей, по типу вложенных друг в друга цилиндров. Артерия обычно остаётся мягкой при сжатии, но не заполняется кровью. Это «кошмар» сосудистого хирурга. Для дифференциального диагноза причины критической ишемии необходимо принимать за ориентир коленный сустав. При атеросклерозе поражения находятся обычно выше области коленного сустава, при тромбангиите ниже.
Что показывает УЗИ нижних конечностей?
Протокол исследования при УЗИ состояния сосудов, вен и артерий нижних конечностей, включает в себя ряд важных параметров. Наиболее значимые среди них:
- ЛПИ. Стандартная расшифровка – лодыжечно-плечевой комплекс. Представляет собой отношение между систолическими давлениями лодыжки ноги и плеча. Нормой считается значение от 0,9 и выше. От 0,7 до 0,9 – стеноз. От 0,4 до 0,6 – признаки ишемии. Ниже 0,3 – высокая вероятность трофической язвы.
- Скорость кровотока. Представляет собой отношение между максимальной и минимальной скоростями соответственно для расслабления и сокращения. Нормы (измеряются в сантиметрах/секунду) : подколенная 50-75, общая бедренная 70-100, артерия тела стопы 25-50, большеберцовая (как передняя, так и задняя) 30-55.
- Индекс резистентности (периферического сопротивления). Измеряется для бедренной артерии, нормой считается значение от 100 сантиметров/секунду и выше.
- Индекс пульсации. Характеризует просвет сосуда, чаще всего измеряется для большеберцовой артерии. Нормой считается значение от 180 сантиметров за секунду и выше.
- Толщины слоёв интима-медиа. Представляют собой отношения средней оболочки сосудов и интимы. Нормы – от 0,9 до 1,1 миллиметров.
Помимо вышеозначенных данных и используя современное оборудование с триплексным режимом, врач-диагност может исследовать и интерпретировать общие параметры гемодинамики в венах и артериях. Флеболог может увидеть:
- Магистральные кровотоки. Диагностируются в виде крупнейших сосудов (артерий), являются эталоном измерений. В случае измененного кровотока данного типа речь может идти только о наличии серьезной патологии;
- Кровотоки турбулентного типа. В местах просветов сосудов формируются завихрения – данная гемодинамика указывает на места сужения сосудов, как патологические, так и физиологические;
- Коллатеральные кровотоки. Расположены сразу за участками с полной блокадой кровообращения, что явно указывает на наличие тромбов.
Как было сказано выше, основная морфологическая оценка сосудистых структур нижних конечностей проводится в классическом В-режиме УЗИ. В общей норме венозный контур ровный, с увеличением диаметров в проксимальном направлении с четко обозначенной равномерностью. Стенки венозных структур в норме гипоэхогенных. Оценивать проходимость вышеописанных структур удобнее всего при ангиосканировании, визуализирующем движении кровяных частиц. Так, тромбы и посттромботические элементы видны как неподвижные, гетероэхогенные плотные включения со свечением разной степени интенсивности.
Для получения дополнительных данных (при подозрении на внутрисосудистые патологии и слишком невысоких скоростях кровотока) рекомендуется применять энергетическое либо цветовое картирование. Венные клапаны в норме имеют высокий уровень эхогенности четко просматривающимися элементами (вплоть до движения створок и наличия ободка крепления).
Используя УЗИ в разных режимах при мониторинге состояния вен и сосудов нижних конечностей, можно с высокой степенью вероятности обнаружить у пациента:
- Варикоз;
- Флеботромбоз и тромбофлебит;
- Хроническую сосудистую недостаточность;
- Клапанную недостаточность сосудистой системы;
- Различные аортальные патологии;
- Классические тромбозы и эмболии;
- Синдром Рейно;
- Аневризмы периферии сосудов всех видов;
- Прочие заболевания, синдромы, негативные состояния.
При своевременной УЗИ- диагностики сосудов ног можно избежать фатальных осложнений и грозных операции.
Ждем вас у нас в «Клинке Уха, Горла и Носа»! Будем рады помочь вам!
Классификация дифтерии
Классификация
дифтерии основывается на распространенности бляшек и их связи с анатомическими
образованиями, возникновении и выраженности фиброзного отека в шее и тяжести
заболевания. Дифтерия передается через капли и контактные и внутренние пути.
Источником инфекции в условиях массовой иммунизации являются больные
дифтерийными бациллами и дифтерией различной локализации. Экзотоксин
дифтерийного стержня имеет решающее значение для патогенеза, так как он
всасывается в кровь с места возникновения патогена (миндалины, слизистые
оболочки носа, гортань, гениталии, глаза и т.д.) и вызывает повреждения
сердечно-сосудистой и нервной систем, а также надпочечников и почек. У
дифтерийных стержней развивается дифтерическое или мозговое воспаление, а в
тяжелых случаях возникает отек окружающих тканей, который может привести к
механической асфиксии.
Поддерживающие символы:
- появление плотных серо-белых пленок, плотно припаянных к ткани испытуемого на культуральной среде дифтерийных стержней. Если бляшка находится внутри миндаля, то это локализованная дифтерия ротоглотки (островоподобная и пластинчатая, если весь миндаль покрыт бляшкой), если она простирается за пределы миндаля, то это обычное явление;
- Наличие подкожного отека сетчатки в области шеи в токсичной форме (в субтоксической форме в подчелюстной области, токсичной I ст. — к середине шеи, ст. II — к ключицевой кости, Искусство. III — ниже ключицы);
- Увеличение региональных лимфатических узлов (пальпация не болезненна);
- Сложность дыхания вследствие поражения слизистой оболочки гортани с голосовой осью до афонии и сильного, лающего кашля;
- Повышение температуры тела до 38-39°С, что не соответствует тяжести клинических проявлений дифтерии и обычно бывает кратковременным (2-3 дня).
Дополнительные функции:
- Симптомы отравления: Бледность, вялость, повышенная усталость с небольшими физическими нагрузками;
- зевая гиперемия с цианотическим оттенком против отёка смежных тканей;
- Тахикардия, которая не соответствует температурной реакции организма;
- приглушенные звуки сердца.
Основные методы:
- общий анализ крови (умеренный лейкоцитоз с увеличением количества бацилловых клеток и повышением содержания COE до 20-30 мм/ч);
- общий анализ мочи (возможное повышение содержания белка, эритроцитов, цилиндров);
- Посев на ВЛ с поверхности миндаля, носа и других участков локализации дифтерийной пленки (забор сделан из-под пленки);
- ЭКГ во время госпитализации и каждые 2-3 дня;
- Забор крови перед инъекцией сыворотки против дифтерии для определения антитоксинового титрования и антибактериального иммунитета;
- Бактериоскопия цветных пленок для обнаружения дифтерийных стержней.
Дополнительные методы:
- Биохимический анализ крови (калий, натрий, мочевина, креатинин, общий белок и белковая фракция, COS);
- чтобы определить токсичность изолированных дифтерийных стержней;
- Риботипирование, многоточечный ферментный электрофорез (МЭЭ) и полимеразная цепная реакция (ПЦР) являются перспективными приложениями для быстрой диагностики дифтерии.
Характеристики
Основные черты рода Corynebacterium были описаны Коллинзом и Камминзом в 1986 году. Это грамположительные, каталазоположительные , не образующие спор , неподвижные палочковидные бактерии, прямые или слегка изогнутые. Обычно присутствуют метахроматические гранулы , представляющие сохраненные фосфатные области. Их размер составляет от 2 до 6 мкм в длину и 0,5 мкм в диаметре. Бактерии группируются характерным образом, который был описан как «V», «палисады» или «китайские иероглифы». Они также могут казаться эллиптическими . Они аэробные или анаэробные , chemoorganotrophs . Они плеоморфны на протяжении своего жизненного цикла , имеют разную длину и часто имеют утолщения на обоих концах, в зависимости от окружающих условий.
Клеточная стенка
Клеточная стенка является отличительной, с преобладанием мезы диаминопимелиновой кислоты в муреине стенке и многих повторений арабиногалактаны , а также corynemycolic кислоты ( миколиновые кислот с 22 до 26 углеродных атомов), связанных дисахаридов связей под названием L-Rha р — (1 → 4) — D-GlcNAc-фосфат. Они образуют комплекс, обычно наблюдаемый у видов Corynebacterium : миколил-AG-пептидогликан (mAGP).
Культура
Коринебактерии растут медленно даже на обогащенных средах. Что касается пищевых потребностей, всем для роста необходим биотин . Некоторым штаммам также необходимы тиамин и ПАБК . Некоторые виды Corynebacterium с секвенированными геномами имеют от 2,5 до 3,0 миллионов пар оснований. Бактерии растут в среде Леффлера , кровяном агаре и триптиказо-соевом агаре (TSA). Они образуют небольшие сероватые колонии зернистого вида, в основном полупрозрачные, но с непрозрачными центрами, выпуклые, со сплошными границами. Цвет обычно желтовато-белый в среде Лёффлера. При TSA они могут образовывать серые колонии с черными центрами и зубчатыми краями, которые похожи на цветы ( C. gravis ), или непрерывные границы ( C. mitis ), или смесь двух форм ( C. intermedium ).
Промышленное использование
Непатогенные виды Corynebacterium используются для очень важных промышленных применений, таких как производство аминокислот , нуклеотидов и других факторов питания (Martín, 1989); биоконверсия стероидов ; деградация углеводородов ; выдержка сыра ; и производство ферментов . Некоторые виды производят метаболиты, похожие на антибиотики : бактериоцины типа коринецин-линоцин, противоопухолевые средства и т. Д. Одним из наиболее изученных видов является C. glutamicum , название которого связано с его способностью производить глутаминовую кислоту в аэробных условиях. Он используется в пищевой промышленности в качестве глутамата натрия при производстве соевого соуса и йогурта .
Виды Corynebacterium использовались в массовом производстве различных аминокислот, включая глутаминовую кислоту , пищевую добавку, объем производства которой составляет 1,5 миллиона тонн в год. Метаболические пути Corynebacterium подверглись дальнейшим манипуляциям с целью производства лизина и треонина .
Продукция L-лизина специфична для C. glutamicum, в которой основные метаболические ферменты манипулируют с помощью генной инженерии, чтобы управлять метаболическим потоком в направлении производства НАДФН из пентозофосфатного пути и L-4-аспартилфосфата, шага обязательства к синтезу L-лизин, lysC , dapA, dapC и dapF. Эти ферменты активируются в промышленности с помощью генной инженерии, чтобы обеспечить производство адекватных количеств предшественников лизина для увеличения метаболического потока. Нежелательные побочные реакции, такие как образование треонина и аспарагина, могут происходить, если происходит накопление промежуточных продуктов, поэтому ученые разработали мутантные штаммы C. glutamicum с помощью инженерии ПЦР и химических нокаутов, чтобы гарантировать ограниченное производство ферментов побочных реакций. Многие генетические манипуляции, проводимые в промышленности, проводятся с помощью традиционных перекрестных методов или ингибирования активаторов транскрипции.
Экспрессия функционально активного эпидермального фактора роста человека была достигнута в C. glutamicum , что демонстрирует потенциал промышленного производства белков человека. Экспрессированные белки могут быть нацелены на секрецию либо через общий секреторный путь, либо через путь транслокации двойного аргинина .
В отличие от грамотрицательных бактерий, у грамположительных видов Corynebacterium отсутствуют липополисахариды, которые действуют как антигенные эндотоксины у людей.
Острая форма
Ангина, или острый тонзиллит, начинается внезапно с повышения температуры и появления признаков интоксикации. Она имеет несколько клинических форм:
- катаральная: покраснение и отек миндалин, дужек, мягкого неба;
- фолликулярная: на поверхности миндалин появляются округлые или нечеткие бело-желтые точки, вызванные воспалением лимфоидных фолликулов;
- лакунарная: в углублениях миндалин появляется светлый налет, который покрывает их поверхность в виде островков;
- фибринозная: гнойный налет выстилает всю поверхность миндалин, появляется неприятный запах изо рта больного;
- флегмонозная: образование гнойных очагов (абсцессов) внутри миндалины, что вызывает резкую боль в горле, невозможность движений головой, ухудшение общего состояния.
Развитие тяжелых форм болезни обычно связано с несвоевременным или неправильным лечением тонзиллита.
Лечение
Дифтерия является серьезным и опасным заболеванием. Врач начнет лечить его немедленно, и будет использовать следующие препараты:
- Антитоксины. Если врач подозревает дифтерию, прежде всего он назначит противодифтерийную сыворотку. Она вводится в вену или в мышцу, и нейтрализует дифтерийный токсин, уже циркулирующий в организме.
- Многие люди имеют аллергию на противодифтерийную сыворотку, поэтому врач сначала проведет кожную пробу на выявление этой аллергии. Для этого он введет очень разбавленную дозу сыворотки, затем обычную сыворотку, но в очень малом объеме, и только убедившись, что пациент переносит их неплохо – введет всю остальную дозу сыворотки.
- Антибиотики. Дифтерия также требует лечения антибиотиками, такими как пенициллин или эритромицин. Антибиотики помогают убивать бактерии в организме, очищая его от инфекции. Антибиотики делают человека незаразным, прекращая распространение инфекции.
Лечение дифтерии проводится только в условиях стационара, в инфекционном отделении, или в отделении интенсивной терапии.
Иногда врачам требуется проведение хирургической операции на горле, чтобы удалить налеты, мешающие дыханию.
Постконтактная профилактика
Это комплекс мер, направленных на прерывание развития инфекции у человека, находившегося в контакте с больным дифтерией.
Если вы были в контакте с человеком, инфицированным дифтерией, вам следует обратиться к врачу для проведения анализов и лечения. Ваш врач может назначить вам антибиотики, которые прервут размножение бактерий дифтерии в вашем организме. Возможно, вам также понадобится бустерная доза вакцины против дифтерии (ревакцинация).
Эпидемиология
Дифтерия
— спорадический случай, но иногда бывают вспышки эпидемий. В крупных городах
вспышки эпидемий происходят в основном среди людей, живущих в пасмурных,
санитарно-гигиенически неудовлетворительных условиях и на низком культурном
уровне. Эпидемии дифтерии всегда возникали периодически (через 10-15 лет).
Максимальное число случаев дифтерии у детей составляет 5-10 лет. Через 10 лет
восприимчивость к дифтерии уменьшается из года в год. Однако следует помнить,
что дифтерия может возникнуть в любом возрасте, в том числе у новорожденных и
пожилых людей. Вспышки дифтерии более распространены в осенне-зимний период.
Источники
инфекции: больные люди и бактериальные носители токсичных коринебактерий
(передача может быть кратковременной — от 1 до 7 дней, а продолжительной — до 1
месяца). Пациенты эпидемиологически важны во всех локализациях патологического
процесса, но наилучшие условия для распространения болезни создаются
ротоглоточной дифтерией. Носители токсичных коринебактерий также представляют
большую эпидемиологическую угрозу.
Механизм
передачи: аэрозоль (капли). Основной путь передачи — по воздуху (заражение
происходит при кашле, чихании, разговоре); возможные контактные и внутренние
пути передачи (через игрушки, книги, стирку, посуду); в редких случаях — через
продукты питания (через инфицированные продукты, особенно молоко, сметану,
кремы).
Врата инфекции:
- слизистые оболочки (горло, гортань, нос, глаза, гениталии)
- Кожа, если ее эпителий поврежден (раны, язвы, черепно-мозговые образования).
Невосприимчивость
к дифтерии не стабильна, могут быть повторные случаи дифтерии.
Коэффициент
летальности составляет 3,8% (до 20% для младенцев).







