Флегмона
Содержание:
Лечение
Лечение больных с Г. включает мероприятия, направленные на улучшение общего состояния больного, отграничение некротизированного участка от жизнеспособных тканей и хирургическое удаление омертвевших тканей.
Общие мероприятия заключаются в борьбе с интоксикацией, инфекцией и в улучшении функций жизненно важных систем (сердечно-сосудистой, дыхания) и органов (печени и почек). С этой целью парентерально вводят достаточное количество жидкости (р-ры глюкозы, физиол, р-р, кровезаменители, р-ры электролитов), антибиотики с учетом чувствительности микрофлоры, сердечные средства, витамины, диуретики, производят переливания крови и т. д. Для повышения защитных сил организма применяют также средства специфической и неспецифической иммунизации (стафилококовый анатоксин, гипериммунную плазму или сыворотку, специфический гамма-глобулин и др.). При лечении специфической Г. (сифилис) в комплекс общих мероприятий включают лечение основного заболевания, послужившего причиной Г. При диабетической Г. важную роль играет своевременная коррекция углеводного обмена и кислотно-щелочного равновесия.
Характер местных леч. мероприятий при Г. определяется локализацией и распространенностью некроза. Напр., при Г. органов брюшной полости показана экстренная операция — лапаротомия и удаление некротизированного органа или его части. При Г. конечностей местное лечение включает мероприятия, направленные на отграничение зоны некроза и предупреждение его инфицирования, улучшение кровообращения в тканях проксимальнее Г. (покой, асептическая повязка, новокаиновые блокады, длительная региональная внутриартериальная инфузии антибиотиков, применение анальгетиков, сосудорасширяющих средств, антикоагулянтов, местное применение протеолитических ферментов и т. д.), а в конечном итоге при любом виде Г. — удаление омертвевших тканей или органа. При сухой Г., кроме того, применяют средства, препятствующие переходу ее во влажную и ускоряющие процесс высыхания тканей: открытый метод лечения под каркасом (суховоздушные ванны невысокой температуры), обработка омертвевших тканей спиртовым р-ром танина, ультрафиолетовое облучение пораженной конечности. Операцию— ампутацию сегмента конечности — производят в плановом порядке после образования демаркационной линии. При влажной Г. конечности сначала стремятся перевести ее в сухую, применяя раннюю некротомию (см.) и некрэктомию (ом.). Но в большинстве случаев по витальным показаниям сразу производят ампутацию конечности в пределах здоровых тканей (см. Ампутация). Во время ампутации по поводу ишемической Г. рекомендуется произвести ревизию магистральных артерий с целью выявления степени их проходимости. Удаление, напр., тромба или эмбола из артерии значительно нормализует кровоток в ампутационной культе, а в отдельных случаях позволяет сохранить жизнеспособной часть сегмента конечности, подлежащей первоначально удалению (Н. И. Краковский, Б. Н. Варава, 1972 ). Успех операции во многом зависит от состояния коллатерального кровообращения (см. Коллатерали сосудистые).
Результаты лечения ишемической и анаэробной Г. значительно улучшаются при применении гипербарической оксигенации (см.).
При угрозе развития Г. в связи с ранением и перевязкой артерии для улучшения питания ишемизированных тканей Б. В. Огнев предлагал вливать кровь в дистальный конец поврежденной артерии. У большинства пострадавших с повреждением магистральных артерий конечностей имеется массивная кровопотеря и шок, поэтому даже раннее восстановление кровеносного сосуда без адекватного восполнения кровопотери и интенсивной противошоковой терапии нередко заканчивается тромбозом сосуда в зоне операции с последующим развитием Г.
Развитие сосудистой хирургии, широкое применение антикоагулянтов и фибринолитических средств способствовали внедрению в практику экстренной хирургии сосудов таких операций, как первичный сосудистый шов, тромб- и эмболэктомии (см. Тромбэктомия), интимэктомия, эндартериэктомия методом выворачивания, создание постоянного обходного шунтирования (см. Шунтирование кровеносных сосудов), различные пластические операции, что значительно уменьшило риск развития ишемической Г. при нарушении проходимости магистральных сосудов.
При Г. кожи применяют общее лечение в зависимости от причины, вызвавшей Г., местное — в зависимости от клин, картины. Нередко приходится прибегать к хирургическим методам — иссечению некротизированных участков кожи.
Симптомы и признаки, фото
Первые признаки. Как начинается гангрена?
- Нарушается теплообмен кожи, она становится холодной наощупь;
- нарушается чувствительность кожи, появляется чувство онемения на пораженном участке;
- появляется слабость, утомляемость;
- нарушаются движения, их координация; если это касается нижних конечностей, появляется хромота; если верхних конечностей, то все валится из рук;
- появляются боли и жжение в пораженных участках.
симптомы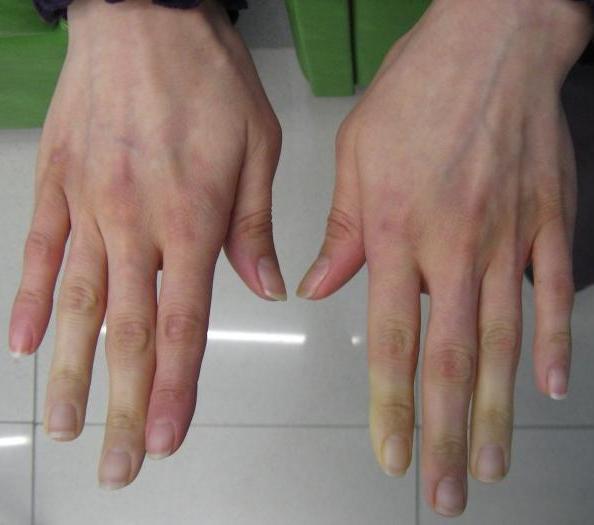 Фото:
Фото:
Симптомы сухой гангрены конечностей
- При развитии сухой гангрены пальцы, кисти или стопы сначала приобретают ярко красный цвет или, наоборот, наступает их синюшность;
- затем кожа становится бледной, появляется нездоровый блеск, мраморность, кожа постепенно темнеет, приобретая синюшный оттенок, после полностью чернеет;
- все изменения кожи при сухой гангрене развиваются от периферических отделов к центру, до места прекращения кровообращения;
- между областью гангрены и здоровым участком видна четкая граница – контраст между черной и розовой кожей, также определяется уплотнение – разграничительный валик или демаркационный вал;
- пораженная конечность уменьшается в размерах, деформируется;
- в отличие от влажной гангрены, гнилостного запаха не бывает;
- прекращается боль и пропадает вообще какая-то чувствительность в пораженной конечности;
- также отсутствует пульс;
- при травме и инфицировании пораженных конечностей сухая гангрена может стать влажной, но это в большинстве случаев происходит на начальных стадиях заболевания, когда пораженная конечность еще полностью не высохла.
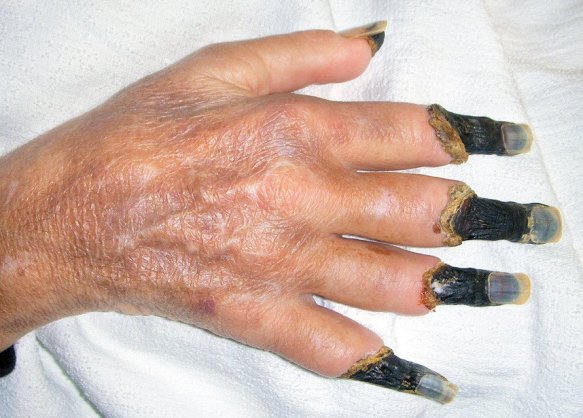 Фото:
Фото:
Симптомы влажной гангрены конечностей
- Кожа становится бледной, появляется сосудистая сетка из расширенных вен;
- появляется отек пораженного участка, за счет чего он увеличивается в размерах;
- границы между гангренозным и здоровым участком отсутствуют, гангрена может распространяться и на другие участки;
- образуются пузыри бурого цвета (за счет наполнения кровью), которые быстро вскрываются, а на их месте образуются раны – трофические язвы, которые имеют грязный серый цвет;
- при надавливании на пузыри слышен характерный хруст – это скопление сероводорода – продукта распада мягких тканей и мышц;
- из язвы выделяется зловонная гниль;
- все эти проявления сопровождаются нарушением общего состояния, что связано с интоксикацией продуктами распада бактерий и некроза собственных тканей.
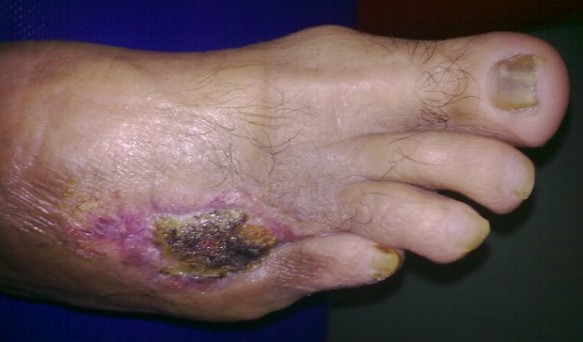 Фото:
Фото:
Температура и интоксикация
интоксикацииСимптомы интоксикации у больного влажной гангреной:
- повышение температуры тела до высоких цифр, порой до 40-41oС;
- сильный озноб, тремор конечностей;
- учащенное сердцебиение, более 90 в минуту;
- падение артериального давления ниже 90/60 мм рт. ст.;
- выраженная слабость, больной не может встать с кровати;
- рвота;
- возможны спутанность сознания, бред, судороги;
- при тяжелой интоксикации и развитии сепсиса поражаются и другие органы: головной мозг, почки, печень, сердце, легкие, сосуды, происходит нарушение свертываемости крови – появляются синяки и кровоподтеки, больной может умереть от полиорганной недостаточности (отказ жизненно важных органов).
Прогноз
К помощи пластических хирургов нужно будет прибегнуть в случае, когда предыдущая операция оставила обширные косметические дефекты. Для некоторых пациентов следствием проведенной операции становятся повреждения органов, расположенных в непосредственной близости от пораженного участка, а также в нижней части живота и на внутренней поверхности бедра.
Прогноз на полное выздоровление напрямую зависит от стадии развития патологии, на которой проводится лечение. Дать надежду на полное выздоровление и сохранение репродуктивной функции врач может, только если пациент обратился на ранней стадии. Ткани мошонки обладают высокой способностью к восстановлению, они быстро регенерируют с того момента, как будет устранена вредоносная микрофлора.
После проведенного лечения гангрены Фурнье у мужчин и женщин могут развиться некоторые осложнения, проявляющиеся болью и дискомфортом во время эрекции. Это связано с натяжением шрамов, оставленных операцией.
Негативные прогнозы по гангрене характерны для лиц пожилого возраста обоих полов, у которых поражению подверглись большие участки тела. Ухудшить состояние пациента и течение болезни способны состояние шока, сепсис, отказ почек или печени. Именно эти факторы становятся причиной летального исхода.
Мадам Клико изобрела оборудование, которым виноделы пользуются по сей день

Та самая стойка для бутылок
Изготовление шампанского — сложный процесс. Обычно напиток производят только из винограда сортов Пино Нуар, Шардоне и Пино Менье. Для начала виноград собирают и прессуют, а затем подвергают первичной ферментации. Когда различные тихие вина смешиваются, добавляется сахар. Так начинается второй процесс брожения, который и создает пузырьки шампанского. Однако во время этого процесса образуется мутный осадок.
Первоначально виноделы избавлялись от осадка, переливая вино из одной бутылки в другую, но на это требовалось время. К тому же много вина переводилось напрасно. Чтобы упростить процесс, мадам Клико разработала подставку, в которой бутылки располагались под углом, позволяя осадку накапливаться в крышке. В результате она могла производить шампанское намного быстрее, чем конкуренты. Этот метод до сих пор используется во многих шампанских домах.
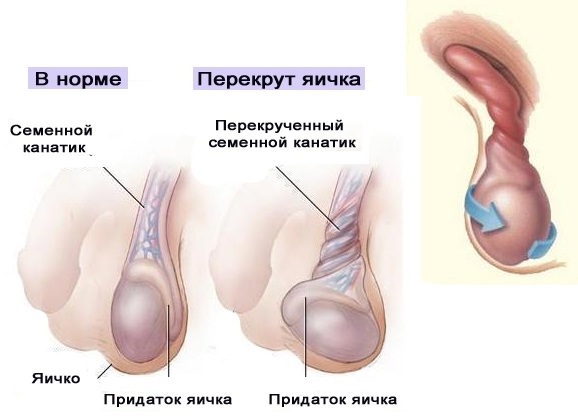
Клинические проявления болезни
Болезнь Фурнье имеет четко выраженные клинические симптомы и для диагностирования не требует дополнительных методов.
В редких случаях так называемая стадия продрома, то есть, этап до развития показательных симптомов, затягивается до 2-7 дней – в этот период постепенно увеличивается отечность мошонки, медленно нарастает боль. В подавляющем же количестве случаев заболевание начинается внезапно, «на ровном месте», клиника быстро нарастает. Со стороны мошонки четко определяются классические признаки воспалительного процесса:
- покраснение кожных покровов;
- отечность тканей;
- местное повышение температуры;
- боль при ощупывании, далее и без него;
- боль при эякуляции и в дальнейшем ее нарушение.
Если превалирует анаэробная инфекция, при ощупывании мошонки наблюдается крепитация – характерный хруст из-за лопания пузырьков воздуха, накапливаемых в тканях.
Очень быстро отек мошонки нарастает, она увеличивается в размерах и стает напряженной, из-за боли до нее невозможно дотронуться. Отечность стремительно ширится на половой член и близлежащие ткани – промежность, лобок. Из-за распространения выраженного отека на половой член его мягкие ткани могут сдавливать уретру вплоть до прекращения полной проходимости и возникновения острой задержки мочеиспускания. Буквально за несколько часов от начала клинических проявлений болезни кожа мошонки становится темно-красной, как вареная свекла, затем выраженно фиолетовой, цвета баклажана.
После короткого этапа напряжения в тканях мошонки выявляются участки размягчения – это значит, что стадия инфильтрации переходит в стадию нагноения. Появляются очаги гноя, которые быстро увеличиваются в размерах, «сметают» мягкие ткани между ними и сливаются в один огромный гнойник. Иногда до слияния поверхностные очаги нагноения прорываются, гной выделяется наружу, при этом напряжение мошонки незначительно уменьшается.
Буквально через несколько часов от начала процесса начинается процесс омертвения тканей. Характерно то, что некроз подкожной жировой клетчатки развивается более быстрыми темпами, чем омертвение кожи. Поэтому то, что видно глазом, может не соответствовать тяжести заболевания – под неизмененной или малоизмененной кожей омертвение тканей в глубине может развиваться стремительно.
В ряде случаев может омертветь вся мошонка. Омертвевшие ткани отделяются вплоть до оголения яичек, их придатков и семявыносящих канатиков. В ряде случаев разрушение мягких тканей затрагивает половой член – может наступить изъязвление его головки.
Параллельно с развитием нагноения и омертвения присоединяются паховый лимфангит (воспаление паховых лимфатических сосудов) и лимфаденит (воспаление паховых лимфатических узлов). Лимфоузлы крупные, болезненные, прощупываются в виде уплотненных перекатывающихся шариков. Если такие шарики спаяны с окружающими тканями, это может быть признаком онкообразования – но другие характерные симптомы не дадут ошибиться в диагнозе болезни Фурнье.
В связи с наличием гноя и мертвых тканей в организме наблюдаются признаки выраженной интоксикации:
- гипертермия (повышения температуры тела) до 39-40 градусов по Цельсию;
- озноб;
- головные боли;
- тошнота и рвота, которые не связаны с приемом пищи.
Нарастание признаков интоксикации (особенно температуры) свидетельствует о возникновении сепсиса, когда инфекция, не ограничившись мошонкой и близлежащими тканями, проникает в кровяное русло и разносится по всему организму.
Параллельно некроз распространяется на ткани далеко за пределами мошонки и промежности. В тяжелых случаях омертвение тканей может перейти на бедра, копчик, крестец, переднюю брюшную стенку (даже до уровня пупка и выше). Изъязвления – глубокие, их поверхность покрыта гноем, перемешанным с грязным детритом (остатками омертвевших тканей, с которыми иммунная система борется на локальном уровне, пытаясь очистить от них организм). В тяжелых случаях гангрена «выедает» мягкие ткани до такой степени, что может оголиться апоневроз (плотное соединительнотканное покрытие) мышц передней брюшной стенки. Если процесс «заполз» на бедра – может оголиться бедренная фасция.
Через 5-8 дней от начала заболевания процесс переходит в стабильное русло. Образуется так называемая демаркационная линия, которая является своеобразным разделителем между омертвевшими и уцелевшими тканями. Реабилитационный период может длиться несколько недель – за это время на месте умерших тканей образуется соединительная ткань, формирующая рубцы, которые деформируют наружные половые органы и те участки, на ткани которых распространился некроз.
Причины
Причиной развития гангрены Фурнье является проникновение инфекции в так называемые «входные ворота». Выделяют три пути: патологии и повреждения толстой кишки (30-70%), мочеполовых органов (20-40%), перианальной области (20%). В основном гангрена развивается после механического нарушения целостности тканей. Это могут быть травмы или осложнения операций, повреждения во время фиброколоноскопии, биопсии прямой кишки или простаты.
Патологии, приводящие к возникновению гангрены:
- Абсцессы в области анального отверстия и паха.
- Аппендицит.
- Инородные тела в толстой кишке.
- Дивертикулы («карманы») ободочной кишки.
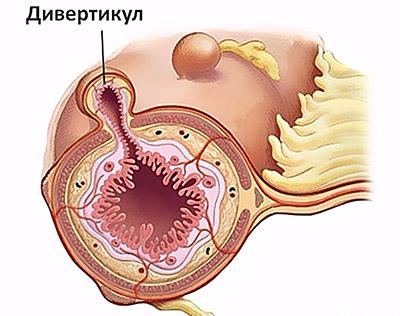
Дивертикул — это выпячивание кишечной стенки, напоминающее «грыжу» на футбольном мяче
- Гнойное воспаление уретры, мочевого пузыря, простаты, яичек.
- Баланопостит.
- Геморрой.
- Абсцесс мошонки.
- Фурункулы мошонки.
Возбудитель
На коже промежности обитает около 9 видов различных микроорганизмов, которые образуют ассоциации. Наиболее распространенные из них: золотистый стафилококк, клебсиелла, кишечная палочка. Попадая под кожу, при благоприятных условиях они могут вызвать воспаление и некроз.

Возбудители гангрены Фурнье
Анаэробные организмы продуцируют фермент, который сворачивает кровь и провоцирует тромбоз сосудов. Кровоток нарушается, создаются оптимальные условия для дальнейшего развития патогенов.

Классификация некроза в зависимости от возбудителя и локализации процесса
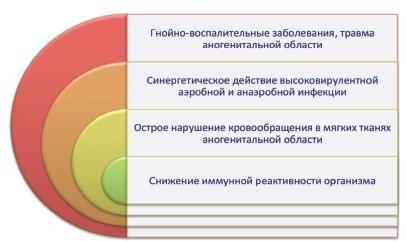
Предрасполагающие факторы:
- Сахарный диабет (читайте, какое влияние диабет отказывает на потенцию).
- Хронический алкоголизм.
- Онкология.
- Хроническая почечная недостаточность.
- Ожирение.
- Терапия кортикостероидами.
- Курение.
- Повышенное давление.
- Цирроз печени.
- Нарушение кровообращения.
К предрасполагающим факторам также относится недостаточная гигиена половых органов.
Факторы развития гангрены Фурнье
Причины развития
Гангрена Фуреье у женщин – явление редкое, но единичные случаи тоже зафиксированы. Основной причиной развития патологии считается ослабление иммунной системы, что способствует усилению восприимчивости к бактериям, ее провоцирующим. Проникновение патогенных микроорганизмов чаще всего происходит в результате травматических поражений наружных половых органов.
Развитие гангрены мошонки в 95% случаев имеет инфекционный характер. Бактерии способны проникнуть не только после травмы, но и через мочеиспускательный канал, прямую кишку. Этому способствуют:
- абсцессы, присутствующие на коже вокруг ануса, в заднем проходе, слизистых прямой кишки;
- трещины заднего прохода;
- перфорация (разрыв) прямого отдела кишечника.
Урогенитальная гангрена Фурнье причины имеет следующие: воспаления и травмы мочеиспускательного канала, яичка или его придатков, инфекционные патологии мочеполовой системы. Дерматологический тип патологии возникает при проникающих ранениях гениталий или несоблюдении правил личной гигиены. Из вторичных провоцирующих факторов выделяют следующие:
- глубокие царапины, раны кожных покровов гениталий;
- пирсинг и татуировка в интимной зоне;
- инъекции наркотических веществ, выполняемых в пенис;
- установка имплантатов половых органов;
- очищение кишечника клизмой, состав которой включает стероидные препараты (необходимая процедура при лечении лучевого проктита);
- наличие постороннего предмета в заднем проходе.

У женщин гангрену Фурнье могут спровоцировать осложнения после прерывания беременности (абсцесс), гнойное воспаление бартолиновых желез, удаление матки, рассечение области промежности при родах (выполняется для облегчения родового процесса, снижения риска разрывов у роженицы). Анальный сексуальный контакт в несколько раз повышает шансы развития патологии у представителей обоих полов.
Сталкиваются с этим серьезным заболеванием и дети. У малышей провоцирующими факторами становятся обрезание крайне плоти, проводимое у многих мусульманских народов, ущемление паховой грыжи, воспаления после укусов некоторых насекомых, травматические повреждения половых органов, хронические инфекционные заболевания мочеполовой системы. Также болезнь может развиться как осложнение омфалита – инфекции пупочной ранки, тканей брюшной полости у новорожденных первых дней жизни, а также абсцессы анального отверстия.
Вызывают гангренозный синдром представители патогенной микрофлоры, способствующие развитию других опасных инфекционных патологий. Так, при клинических исследованиях гнойного содержимого обнаруживаются протеи, стафилококки, энтерококки, стрептококки, клебсиелла, псевдомонады, клостридии.

Если же факторы, угнетающие защитные силы организма присутствуют, риск развития гангрены возрастет. Столкнуться с симптомами некротического фасцита могут люди с аутоиммунными болезнями, патологиями эндокринной системы, страдающие ожирением. Злоупотребление спиртными напитками и болезни, возникающие в результате алкоголизма (цирроз печени, гепатит и т.д.), также способны приблизить некроз интимной зоны.
Нарушение кровообращения в малом тазу, свойственное обычно людям преклонного возраста, злокачественные патологии органов мочевыводящей и репродуктивной системы, хроническая красная волчанка, болезнь Крона на наличие ВИЧ-инфекции, – все это тоже способствует активному распространению инфекции в паховой зоне.
Еще один фактор – недоедание, вызывающее дефицит полезных микро и макроэлементов, а значит, угнетение иммунной системы человека.
Этиология (причины) болезни
До сих пор точные причины заболевания не установлены. Этиологические факторы выделены, но находятся под вопросом – потому как при тех самых условиях одни мужчины заболевают, болезнь проходит бурно, а других она не затрагивает даже при повторном множественном и выраженном влиянии провоцирующих факторов. Частично путаница и неточность в определении причин болезни объясняются тем, что пациенты, стараясь до последнего не озвучивать деликатную проблему, обращались к врачам на разных стадиях заболевания.
Если учитывать этиологические факторы, принятые большинством врачей на сегодняшний день, болезнь Фурнье классифицируется как:
- посттравматическая – вызванная механическими повреждениями мошонки различной степени выраженности (от незначительных ушибов до наличия раневых поверхностей);
- послеоперационная – возникшая после хирургического вмешательства на мочевом пузыре или мочевыводящем канале; болезнь Фурнье возникала после операций, выполненных не только по поводу травм, но и, например, пластических операций, это подтверждает тот факт, что виной патологии было хирургическое вмешательство, а не первичная травма;
- идиопатическая, или спонтанная, возникшая на фоне абсолютного физиологического и анатомического благополучия, без провоцирующих факторов и предшествующих болезней;
- развивающаяся после или на фоне некоторых органических болезней, в первую очередь, связанных с нарушением обмена веществ.
Факторы, способствующие возникновению этого заболевания или ухудшению течения уже имеющейся болезни:
- ожирение;
- цирроз печени различного генеза;
- заболевания сосудов, расположенных в области таза;
- злокачественные новообразования;
- алкоголизм (в том числе на ранних стадиях);
- пристрастие к наркотикам (в том числе на ранних стадиях);
- хронические нарушения со стороны эндокринной системы;
- лечение глюкокортикоидами;
- состояние после курса химиотерапии;
- алиментарная недостаточность (нехватка в рационе необходимых для организма продуктов);
- травма тканей промежности;
- кровотечение из прямой кишки;
- ранее перенесенные трещины слизистой оболочки прямой кишки;
- мочевые свищи;
- интоксикация различного генеза;
- септикопиемия – наличие вторичных гнойных очажков в тканях (в данном случае мошонки), образующихся из-за заноса из первичного гнойного очага.
«Тройка» патологических состояний, на фоне которых у пациентов наиболее часто наблюдалась болезнь Фурнье:
- сахарный диабет;
- сердечно-сосудистая недостаточность;
- почечная недостаточность.
Заболевания, которые с большой вероятностью могут осложниться болезнью Фурнье:
- рожа мошонки – встречается редко, в основном при генерализации (широком распространении) рожистого воспаления, поразившего кожу нижних конечностей;
- гнойное воспаление тканей яичек и их придатков (гнойный орхоэпидидимит);
- мочевые затеки;
- хирургическое лечение болезней простаты (в частности, ее удаление – адэномэктомия);
- парапроктит (воспаление тканей вокруг прямой кишки).
Лечение
Единственное эффективное лечение флегмоны — хирургическое. Это вскрытие гнойного очага, эвакуация гноя, дренаж и санация.
Перед проведением операции пациент госпитализируется в стационар клиники «Медицина 24/7». Здесь быстро проводятся все необходимые предварительные обследования, включая врачебный осмотр (хирургом), анализы крови (включая СОЭ для оценки интенсивности воспалительного процесса), УЗИ.
По показаниям выполняется пункция — забор образца экссудата для выявления бактериального возбудителя и выбора антибактериальной терапии после операции.
Хирургическое лечение флегмоны выполняется под местной анестезией или под общим наркозом в зависимости от конкретного случая.
Гнойный очаг вскрывается широким разрезом мягких тканей. При этом рассекаются не только поверхностные, но также глубокие ткани, чтобы обеспечить полный выход гноя.
После вскрытия гнойного очага и отхождения его содержимого устанавливается дренаж — резиновые трубки.
Флегмозная полость хорошо промывается, обрабатывается антисептиками, после этого рана закрывается повязкой с наложением лекарственных препаратов (антибиотиков, гипертонического раствора, некролитических средств, др.), мазей (троксевазиновой, метилурациловой, др.), лечебных масел.