Что такое гиперхолестеринемия
Содержание:
Стандартные методы лечения
Немедикаментозные методы, используемые при терапии гиперхолестеринемии:
- Коррекция массы тела.
- Индивидуально составленный план физической нагрузки, с учетом имеющихся патологий, притока кислорода.
- Нормализация рациона: увеличение доли овощей и фруктов, отказ от жирных и жареных продуктов, снижение калорийности рациона.
- Отказ от использования алкоголя для замедления набора веса, снижения действия побочных эффектов при систематическом приеме препаратов.
- Запрет на курение, так как никотин повышает риск развития патологий сердца и сосудов, понижает концентрацию антиатерогенных веществ.
Классификация дислипидемий по Фредриксону
Базовый фактор, который Фредриксон взял за основу, это липидный тип, который максимально превышает норму. Атерогенной способностью, по его классификации, обладают несколько типов. То есть это те виды, которые максимально быстро приводят к появлению атеросклероза.
Это:
- Патологические нарушения липидного обмена, которые основаны на генетическом уровне. Чаще всего, они приводят к гиперхолестеринемии. Сюда же относится комбинированный тип, с повышенными показателями фракций ЛПОНП, ЛПНП и триглицеридов.
- Наследственная дисбеталипопротеинемия с завышенными показателями ЛПНП и триглицеридов.
- Эндогенная гиперлипидемия. Обуславливается сильно завышенными показателями фракции ЛПОНП.
- Наследственная гипертриглицеридемия. При этой форме отмечается повышенное содержание в крови хиломикронов и ЛПОНП.
Помимо этих видов, есть еще один, качественное отличие которого от всех остальных заключается в том, что этот вид не вызывает атеросклероза. Это – наследственная гиперхиломикронемия. При данном виде в крови увеличиваются хиломикроны.
Наиболее четко можно отобразить классификацию Фредриксона в таблице.

Норма холестерина в составе крови
Идеальный показатель холестерина в составе плазмы крови — это 5,0 ммоль на 1 литр крови
Также очень важно определение соотношения между высокомолекулярным холестерином и низкомолекулярными липопротеидами
| Возрастная категория | нормальное содержание общего холестерина в крови показатели даны в ммоль на 1 литр крови |
| новорождённые | 3,0 ммоль/л |
| от 12 месяцев — до 19 лет | 2,40 — 5,20 |
| 20-летние молодые люди | 3,110 — 5,170 — женский организм |
| 2,930 — 5,10 — мужской организм | |
| 30-летние мужчины и женщины | 3,320 — 5,80 — женщины |
| 3,440 — 6,31 — мужчины | |
| 40-летние граждане | 3,90 ммоль/л — 6,90 ммоль/л — женский организм |
| 3,780 -7,0 — мужчины | |
| 50-летние люди | 4,0 — 7,30 — женщины |
| 4,10 — 7,15 — мужской организм | |
| от 60 лет | 4,40 — 7,70 — для женщин |
| 4,0 — 7,0 — мужской организм | |
| семидесятилетние и старше | 4,480 — 7,820 — женский организм |
| 4,0 — 7,0 — мужчины |
Симптомы,характеризующие нарушения холестеринемии
Если ее вовремя не диагностировать и не начать лечение, может возникнуть ряд серьезных патологий. Также она может быть причиной их развития.
Для постоянного контроля здоровья нужно регулярно проходить комплексное обследование.
Чтобы распознать нарушение на раннем этапе нужно быть внимательным к своему организму.
Для повышенного уровня вредного холестерина характерны такие симптомы:
- Нарушение сердцебиения.
- Дискомфорт, или боли в грудной клетке.
- Частые головокружения.
- Изменение цвета кожного покрова.
- Онемение конечностей и чувство боли при физической нагрузке.
- При тромбе можно страдать от хромоты при ходьбе.
Такая патология схожа по признакам с сердечно-сосудистыми заболеваниями. Это не случайно, ведь холестерин является прямой причиной их развития. Явные признаки можно наблюдать, если болезнь поражает организм достаточно долгое время. Определить наличие болезни самостоятельно проблематично, не стоит связывать возможность ее развития с непрямыми факторами, такими как питание и образ жизни. Точный диагноз сможет определить только специалист после ряда диагностических методик.
Признаков недостатка холестерина не так уж и много. Все они тоже косвенные и свидетельствуют о серьезном нарушении. Проявляют они себя когда организм требует серьезного врачебного подхода. Некоторые признаки могут проявляться в форме:
- утомляемость после небольших нагрузок;
- увеличение в размерах лимфоузлов;
- длительная депрессия вперемешку с агрессией;
- снижение либидо;
- нарушение гормонального фона;
- проблемы с пищеварительным процессом.
Мнение эксперта
Шалаева Светлана Сергеевна
эндокринолог, высшая категория, стаж 18 лет
Каждый из пунктов может иметь другое происхождение, совсем не связанное с гипохолестеринемией. В любом случае, при наличии нескольких признаков следует обратиться к врачу, ведь состояние требует лечения.
Признаки и симптомы
Хотя сама по себе гиперхолестеринемия протекает бессимптомно , длительное повышение уровня холестерина в сыворотке крови может привести к атеросклерозу (затвердеванию артерий). В течение десятилетий повышенный уровень холестерина в сыворотке способствует образованию атероматозных бляшек в артериях. Это может привести к прогрессирующему сужению пораженных артерий. В качестве альтернативы бляшки меньшего размера могут разорваться, что приведет к образованию сгустка и затруднению кровотока. Внезапная закупорка коронарной артерии может привести к сердечному приступу . Закупорка артерии, кровоснабжающей мозг, может вызвать инсульт . Если стеноз или окклюзия развивается постепенно, кровоснабжение тканей и органов постепенно снижается, пока функция органа не нарушится. На этом этапе ишемия тканей (ограничение кровоснабжения) может проявляться в виде специфических симптомов . Например, временная ишемия головного мозга (обычно называемый как транзиторные ишемические атаки ) может проявляться как временная потеря зрения, головокружение и ухудшение баланса , трудности говоря , слабость или онемение или покалывание , как правило , на одной стороне тела. Недостаточное кровоснабжение сердца может вызвать боль в груди , а ишемия глаза может проявляться временной потерей зрения на один глаз . Недостаточное кровоснабжение ног может проявляться болью в икроножных мышцах при ходьбе , а в кишечнике — болью в животе после еды .
Некоторые типы гиперхолестеринемии приводят к определенным физическим симптомам. Например, семейная гиперхолестеринемия (гиперлипопротеинемия типа IIa) может быть связана с xanthelasma palpebrarum (желтоватые пятна под кожей вокруг век), arcus senilis (изменение цвета периферической роговицы на белый или серый цвет ) и ксантомами (отложение желтоватого материала, богатого холестерином. ) сухожилий , особенно пальцев. Гиперлипидемия III типа может быть связана с ксантомами ладоней, колен и локтей.
Патогенез (что происходит?) во время Гиперхолестеринемии:
Гиперхолестеринемия является им из основных факторов риска развития атеросклероза и его осложнений. Этот риск повышается пропорционально к повышению холестерина ЛПНП. Для определения характера и интенсивности липид-снижающей терапии основное значение имеет определение уровня холестерина, к которому при лечении необходимо снизить показатель конкретного пациента.
Целевой уровень холестерина в первую очередь связан с прогнозом заболевания, т.е. с риском развития сердечных заболеваний. С этой целью для каждого больного по специальной методике рассчитывается соответствующая категория коронарного риска и целевой уровень холестерина ЛПНП с четом других факторов риска.
Лечение семейной гиперхолестеринемии
Разработка мощных препаратов статинов «второго поколения» изменила лечение семейной гиперхолестеринемии. До появления этих мощных лекарств для лечения этого расстройства требовалось применение нескольких лекарств, в том числе менее сильнодействующих препаратов статинов «первого поколения».
Несмотря на то, что такой подход с несколькими лекарственными средствами действительно снижает риск сердечно-сосудистых заболеваний у пациентов, лечение может быть трудно переносимым и, безусловно, трудно поддающимся лечению.
С разработкой более мощных статинов второго поколения — Аторвастатина, Розувастатина (Крестор) или Симвастатина — подход к лечению семейной гиперхолестеринемии изменился. В настоящее время лечение начинают с высокой дозы одного препарата статина второго поколения. Эти препараты обычно вызывают значительное снижение уровня холестерина ЛПНП, а также могут приводить к фактическому сокращению атеросклеротических бляшек.
Если уровни холестерина не снижаются в достаточной степени при приеме высоких дозах статинов, следует добавить второй препарат. Некоторые эксперты рекомендуют использовать Эзетимиб в качестве препарата второй линии, в то время как другие рекомендуют использовать мощные ингибиторы PCSK9.
Поскольку снижение уровня холестерина ЛПНП так важно для людей с СГХС, если одного статина оказывается недостаточно, следует направить больных к специалисту по липидам. Лечение гомозиготной формы СГХС. Лечение гомозиготной формы СГХС
Лечение гомозиготной формы СГХС.
У людей, родившихся с гомозиготной (тяжелой) формой семейной гиперхолестеринемии, сердечно-сосудистый риск настолько высок, что рекомендуется проведение очень агрессивной терапии под руководством специалиста по липидам сразу после постановки диагноза заболевания. В связи с резким и экстремальным повышением уровня липопротеинов низкой плотности у этих пациентов, в настоящее время рекомендуется начать терапию как с высоких доз статинов, так и с ингибитором PCSK9.
Однако даже при таком агрессивном медикаментозном лечении уровень холестерина остается высоким. В этих случаях может потребоваться лечение аферезом для снижения уровня холестерина.
Семейная гиперхолестеринемия — диагностика
Физический осмотр
Осмотр поможет определить любые типы жировых отложений или повреждений, которые развились в результате повышенногоуровня холестерина. Врач может спросить осемейной истории болезни.
Анализы крови
Анализы крови используются для определения уровня холестерина, и результаты могут показать высокий уровень общего холестерина и холестерина ЛПНП.
Критерии семейной гиперхолестеринемии
Существует три основных набора критериев диагностики СГ:
- Голландский критерий
- Британский критерий (критерии Саймона Брума)
- Американский критерий (критерий MEDPED).
При критерии Саймона Брума общий холестерин будет больше чем:
- 260 миллиграммов на децилитр (мг/дл) у детей до 16 лет;
- 290 мг/дл у взрослых.
Холестерина ЛПНП будет больше, чем:
- 155 мг/ дл у детей;
- 190 мг / дл у взрослых.
Голландский критерий даёт оценку уровням повышенного холестерина, начиная с ЛПНП более 155 мг / дл.
Критерий MEDPED наиболее прост в использовании и учитывает только уровень общего холестерина, семейный анамнез и возраст пациента.
Врач также проверит уровень триглицеридов, которые состоят из жирных кислот. Уровень триглицеридов обычно бывает нормальным у людей с этим генетическим состоянием. Нормальными считаются результаты ниже 150 мг / дл.
Семейный анамнези другие методы диагностики
Знание того, страдают ли члены семьи сердечно-сосудистыми заболеваниями, является важным шагом в определении индивидуального риска для пациента с СГ. Другие анализы крови могут включать специализированные тесты на холестерин и липиды, а также генетические тесты, которые устанавливают, имеются ли у вас какие-либо известные дефектные гены.
Выявление СГ с помощью генетического тестирования позволит провести лечение как можно раньше. Это приведет к снижению смертности от сердечных заболеваний в молодом возрасте и поможет выявить других членов семьи, подверженных риску заболевания. Могут также быть рекомендовано УЗИ сердца и сосудов шеи, а также стресс-тест.
Действующие вещества, относящиеся к коду E78.0
Ниже приведён список действующих веществ, относящихся
к коду E78.0 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Алирокумаб
Фармакологическая группа: Прочие гиполипидемические средства
-
Амлодипин + Аторвастатин
Фармакологические группы: Блокаторы кальциевых каналов в комбинации с другими препаратами, Гиполипидемические препараты в комбинации с другими средствами
-
Амлодипин + Лизиноприл + Розувастатин
Фармакологические группы: Блокаторы кальциевых каналов в комбинации с другими препаратами, Ингибиторы АПФ в комбинации с другими препаратами, Гиполипидемические препараты в комбинации с другими средствами
-
Аторвастатин
Фармакологическая группа: Статины
-
Аторвастатин кальций
Фармакологическая группа: Статины
-
Ацетилсалициловая кислота + Розувастатин
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Аципимокс
Фармакологическая группа: Прочие гиполипидемические средства
-
Безафибрат
Фармакологическая группа: Фибраты
-
Гемфиброзил
Фармакологическая группа: Фибраты
-
Диоскореи ниппонской корневищ экстракт
Фармакологическая группа: Прочие гиполипидемические средства
- Калины кора
-
Колестипол
Фармакологическая группа: Секвестранты желчных кислот
-
Колестирамин
Фармакологическая группа: Секвестранты желчных кислот
-
Ксантинола никотинат
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Антиагреганты, Вазодилататоры, Корректоры нарушений мозгового кровообращения, Никотинаты
-
Ларопипрант + Никотиновая кислота
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Ловастатин
Фармакологическая группа: Статины
-
Никотиновая кислота
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Витамины и витаминоподобные средства, Никотинаты
-
Никотиновая кислота +
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Питавастатин
Фармакологические группы: Прочие гиполипидемические средства, Статины
-
Пробукол
Фармакологические группы: Антигипоксанты и антиоксиданты, Прочие гиполипидемические средства
-
Розувастатин
Фармакологическая группа: Статины
-
Симвастатин
Фармакологическая группа: Статины
-
Фенофибрат
Фармакологическая группа: Фибраты
-
Флувастатин
Фармакологическая группа: Статины
-
Холина фенофибрат
Фармакологическая группа: Фибраты
-
Ципрофибрат
Фармакологическая группа: Фибраты
-
Эволокумаб
Фармакологическая группа: Прочие гиполипидемические средства
-
Эзетимиб
Фармакологическая группа: Прочие гиполипидемические средства
- Инклисиран
-
Эвинакумаб
Фармакологическая группа: Прочие гиполипидемические средства
Патогенез
Нарушенная работа липопротеидов сказывается на уровне холестерина в организме
Патогенез или биохимия гиперхолестеринемии возникает в результате нарушения синтеза липидов в организме.
С приемом пищи в организм попадают различные жировые структуры которые имеют различную классификацию: свободный холестерин и сложные эфиры, и жиры и другие.
После попадания перечисленных ингредиентов организм пытается расщепить данные структуры на составляющие. Каждый из типов жиров перерабатывается исключительно особым ферментом в организме.
После многоэтапный переработки жиров, поступивших в организм, конечный продукт через систему лимфотока попадает в периферические кровяные сосуды.
В организме человека жиры, полученные через питательные вещества, не могут самостоятельно передвигаться по организму человека. Для этого в организме предусмотрены липопротеиды, которые являются транспортной системы для вновь прибывших жиров.
При наличии гиперхолестеринемии именно липопротеиды являются основным источником проблемы. Нарушенная работа липопротеидов сказывается на уровне холестерина в организме.
Нарушенная работа липопротеидов заставляет низко плотные и очень низко плотные липопротеиды приставать к эритроцитам крови и распространяться по всему организму.
Для холестерина транспортные системы является именно липопротеиды низкой плотности. Поэтому при нарушении функций липопротеидов низкой плотности появляется обильное количество холестерина в сосудистой системе организма.
Временем, липопротеиды высокой плотности способны устранять чрезмерное количество низкоплотных липопротеидов. Тем самым, получается, устранить холестериновые бляшки которые оседают на стенках сосудов.
Всего вышеперечисленного можно сделать вывод, что возникновение гиперхолестеринемии обусловлено неправильным функционированием и липопротеидов низкой плотности. Или одновременным отсутствием необходимого количества липопротеидов высокой плотности.
Online-консультации врачей
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация педиатра |
| Консультация психиатра |
| Консультация андролога-уролога |
| Консультация аллерголога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация сурдолога (аудиолога) |
| Консультация детского невролога |
| Консультация оториноларинголога |
| Консультация психоневролога |
| Консультация гомеопата |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация генетика |
| Консультация пластического хирурга |
| Консультация эндоскописта |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Семейная гиперхолестеринемия
Семейная гиперхолестеринемия является аутосомно-доминантным заболеванием, вызванным дефектом гена, который кодирует структуру и функцию рецептора к апопротеидам В/Е. У больных с гетерозиготной формой семейной гиперхолестеринемии (1 случай на 350-500 человек), функционирует половина В/Е рецепторов, в связи с чем уровень холестерина оказывается повышенным почти вдвое (до 9-12 ммоль/л). Гиперхолестеринемия возникает с момента рождения и сохраняется на протяжении всей жизни.
Признаком гетерозиготной формы семейной гиперхолестеринемии является ксантоматоз, т.е. отложение эфиров холестерина в сухожилиях (ахилловом, экстензорах кисти), что приводит к их утолщению. Может определяться и липидная дуга роговицы. Преждевременно развивается ишемическая болезнь сердца (у мужчин – в 40-50 лет, а у женщин – на 10 лет позже). Диетическую и медикаментозную терапию семейной гиперхолестеринемии следует начинать еще в раннем детском возрасте и проводить на протяжении всей жизни.
Гомозиготная форма семейной гиперхолестеринемии встречается крайне редко – с частотой 1 случай на миллион населения. Таких больных полностью отсутствуют рецепторы к апопротеидам В/Е, в связи с чем уровень холестерина может достигать 20-40 ммоль/л. Обычно ишемическая болезнь сердца развивается до 20 летнего возраста. Для пациентов с семейной гиперхолестеринемией характерно наличие не только ксантоматоза сухожилий, но и эруптивных ксантом на ягодицах, коленах, локтях, слизистой оболочки полости рта. Медикаментозная терапия неэффективна, применяют плазмаферез, плазмосорбцию, трансплантацию печени.
При гомозиготной форме наследственной гиперхолестеринемии, которая наблюдается крайне редко, мутантны оба гена, кодирующие рецепторы ЛНП. Вследствие отсутствия этих рецепторов на клеточных мембранах скорость удаления ЛНП (нерецепторными механизмами) из крови снижается на 60%, что в сочетании с гиперпродукцией ЛНП приводит к 6-8-кратному повышению их концентрации в крови (это повышение может быть обнаружено даже у 20-недельного плода). Выраженный коронарный атеросклероз развивается в возрасте до 20 лет, но описано возникновение острого инфаркта миокарда и у 18-месячного ребенка.
Симптомы и клинические проявления
Видимые симптомы появляются намного позже, чем изменения в биохимическом составе крови. Поэтому врачи неустанно рекомендуют профилактические исследования в виде липидограммы хотя бы раз в три года, но в идеале – раз в год.
Симптомы же, которые видно уже невооруженным взглядом, могут быть следующими:
- Ожирение;
- Ксантомы и ксантелазмы – вариации холестериновый отложений, располагающиеся на разных участках тела;
- Нарушения в усвоении жиров;
- Недостаток витамина Е.
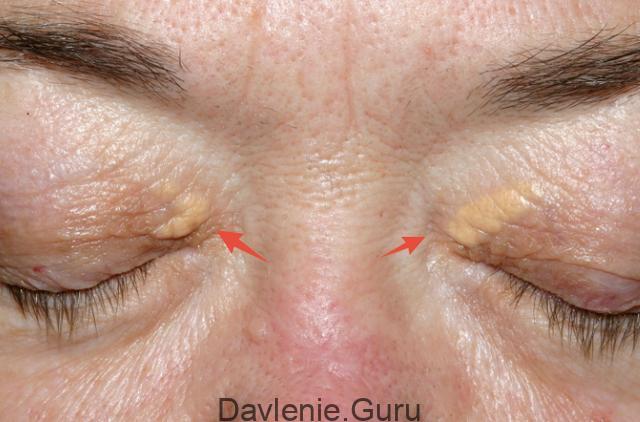
Клинически разновидности дислипидемий проявляются так:
- При наследственной гиперхиломикронемии наблюдается увеличение печени и селезенки, может развиться острый панкреатит, происходит отложение холестерина в виде опухолевидных масс – ксантом. У женщин, чаще всего, наблюдается отложение липидов в обрасти роговицы.
- При наследственной гиперхолестеринемии появляются липидные образования, в виде мешочков, на веках (ксантелазмы), липоидная дуга роговицы и ксантомы, локализующиеся в сухожилиях.
- При наследственной дисбеталипопротеинемии ксантомы образуются, чаще всего, на конечностях. Данная патология нередко сопутствует сахарному диабету. У детей при этом недуге развивается ожирение.
- При эндогенной гиперлипидемии печень увеличивается в размерах, повышается уровень глюкозы в крови, накапливаются жиры в сосудах роговицы. В редких случаях образуются ксантомы.
- При наследственной гипертриглицеридемии основным клиническим проявлением являются ксантомы.
- При симптоме Бассена-Корнцвейга наблюдается спастичность, стеаторея, дегенерация сетчатки, аномалии физического развития, нарушения координации.
- При болезни Танжерских островов увеличивается селезенка и лимфоузлы. Отмечается мышечная слабость конечностей и потеря чувствительности. Миндалины приобретают ярко желтый цвет.
- При гипобеталипопротеинемии клинические проявления могут отсутствовать, так как патология, чаще всего, протекает бессимптомно.
- При болезни задержки хиломикронов наблюдается стеотарея, замедленное физическое развитие и неврологические патологии.
Диагностика
Предварительный и достаточно достоверный диагноз врач может поставить после выявления показателей обоих типов холестерина в крови пациента. Но с целью определения типа гиперхолестеринемии необходимы более точные методы диагностики:
- Уточнение анамнеза в процессе беседы с пациентом.
- Выявление перенесенных заболеваний и наличие наследственной предрасположенности, исключение/подтверждение генетических корней заболевания.
- Измерение АД.
- Общие анализы крови и мочи с целью исключения воспалительных процессов.
- Биохимическое исследование крови на мочевую кислоту, сахар и креатинин.
- Иммунологическое обследование.
Основным методом диагностики остается липидограмма, которая дает возможность выявить уровень липопротеинов.
Эти значения необходимы для определения коэффициента атерогенности – соотношения между “плохим” и “хорошим” холестерином. Показатели выше 3 единиц указывают на высокий риск развития заболевания.
Методы диагностики
В первую очередь проводится осмотр больного, слушаются жалобы на самочувствие, а также устанавливают анамнезы заболевания и жизни. С помощью осмотра могут быть обнаружены какие-нибудь из симптомов гиперхолестеринемии.
Далее могут использоваться следующие методы диагностики:
- Анализ крови и мочи – с его помощью определяют наличие воспалительного процесса.
- Липидограмма – помогает диагностировать гипехолестеринемию. Выделяет проатерогенные липиды, триглицириды, а также липопротеиды (хороший – ЛПВП и плохой ЛПНП – холестерин) Определяется соотношение проатерогенных и антиатерогенных липидов – при значении 3 риск развития атеросклероза велик.
- Генетический анализ среди близких родственников больного для определения наличия генов, которые отвечают за развитие наследственной формы гиперхолестеринемии.
- Каскадный скрининг – метод, помогающий определить уровень липидов у всех ближайших родственников при наличии семейной гиперхолестеринемии.
- Иммунологический анализ крови – определяет количество антител к цитомегаловирусу и хламидиям, а также уровень С-реактивного протеина (белка, показатель которого повышается при появлении в организме воспалительного процесса).
Причины
Этиология • Этиология первичной ГХ неизвестна (см. Факторы риска) • Этиология вторичной ГХ •• Гипотиреоз •• СД •• Нефротический синдром •• Обструктивные заболевания печени •• Приём ЛС (прогестины, анаболические стероиды, диуретики , b — адреноблокаторы , некоторые иммунодепрессанты).
Генетические аспекты. Наследуемая гиперхолестеринемия (*143890, 19p13.2–p13.1, ген LDLR, FHC, Â): гиперлипопротеинемия IIA, ксантомы, ИБС.
Факторы риска • Наследственность • Ожирение • Гиподинамия • Стресс.
Холестерин — компонент биологических мембран • На основе холестерина происходит синтез стероидных гормонов — половых, ГК, минералокортикоидов • Холестерин циркулирует во внутренней среде организма в составе липопротеинов. Транспорт холестерина осуществляют хиломикроны (плотность <0,93), ЛПНП (1,019–1,063), ЛПОНП (0,93–1,006) и ЛПВП (>1,21) • Высокий риск развития атеросклероза возникает при содержании холестерина 240 мг% (6,22 ммоль/л) и более. Чем выше ГХ (точнее отношение содержания холестерина в ЛПНП к содержанию холестерина в ЛПВП), тем выше риск развития ИБС •• При отношении ЛПНП к ЛПВП более 5:1 риск развития ИБС очень высок •• Высокий уровень ЛПВП предотвращает развитие ИБС. Считают, что ЛПВП способствуют удалению холестерина из коронарных сосудов.
Диагностика заболевания
Для уточнения риска развития атеросклероза, врач назначает анализ на липидный профиль. Это развернутое исследование содержания холестерина и его метаболитов в крови. Анализ помогает установить тип, подобрать терапию. Забор крови осуществляется натощак, из вены.
Включает определение:
Ø общего холестерина;
Ø липопротеидов низкой, очень низкой и высокой плотности;
Нормальным значением будет от 3 до 5,1 ммоль. Чаще наблюдается показатель 6, 7 или даже 8. Такой уровень холестерина считается опасным. Если превышены пороговые значения, это означает, что процесс формирования бляшек запущен.
Когда наряду с общим холестерином наблюдается повышение уровня ЛПОНП, результат говорит о повышенном риске. Обязательно определение уровня липидов и для контролирования терапии. Высокий уровень должен постепенно снижаться.
Основные понятия
Генетическая предрасположенность
– одна из причин гиперхолестеринемии. Этиология заболевания может быть связана с генетически обусловленной патологией, когда ребенок наследует от родителей дефектный ген, связанный с синтезом холестерина (так называемая семейная, или первичная гиперхолестеринемия). У детей и подростков патология часто не диагностируется, проявляя свои симптомы уже в зрелом возрасте.
Общепринята классификация нарушений липидного обмена по Фредериксону, широко применяемая в гематологии и в других областях медицины.
В этиологии вторичной гиперхолестеринемии лежат несколько факторов, дающих старт началу заболевания. Иногда катализатором заболевания становится комбинация условий, проявление которых провоцируют факторы риска.
Формы заболевания разделяются на основании этиологии ее развития, каждая из них не имеет специфических проявлений и прочих особенностей:
- Первичная гиперхолестеринемия чаще всего возникает по причине генетического сбоя, поэтому ее невозможно предупредить. Гомозиготная семейная форма заболевания возникает, когда аномальные гены имеются и у матери, и у отца. Периодичность появления – 1 случай на миллион здоровых людей. Гетерозиготная наследственная форма вызвана дефектным геном одного из родителей, встречается в 90% случаев первичной формы.
- Вторичная гиперхолестеринемия вызвана нарушениями обмена веществ, соматическими заболеваниями.
- Алиментарная гиперхолестеринемия вызвана нездоровыми пищевыми привычками.
Действующие вещества, относящиеся к коду E78.0
Ниже приведён список действующих веществ, относящихся
к коду E78.0 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Алирокумаб
Фармакологическая группа: Прочие гиполипидемические средства
-
Амлодипин + Аторвастатин
Фармакологические группы: Блокаторы кальциевых каналов в комбинации с другими препаратами, Гиполипидемические препараты в комбинации с другими средствами
-
Амлодипин + Лизиноприл + Розувастатин
Фармакологические группы: Блокаторы кальциевых каналов в комбинации с другими препаратами, Ингибиторы АПФ в комбинации с другими препаратами, Гиполипидемические препараты в комбинации с другими средствами
-
Аторвастатин
Фармакологическая группа: Статины
-
Аторвастатин кальций
Фармакологическая группа: Статины
-
Ацетилсалициловая кислота + Розувастатин
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Аципимокс
Фармакологическая группа: Прочие гиполипидемические средства
-
Безафибрат
Фармакологическая группа: Фибраты
-
Гемфиброзил
Фармакологическая группа: Фибраты
-
Диоскореи ниппонской корневищ экстракт
Фармакологическая группа: Прочие гиполипидемические средства
- Калины кора
-
Колестипол
Фармакологическая группа: Секвестранты желчных кислот
-
Колестирамин
Фармакологическая группа: Секвестранты желчных кислот
-
Ксантинола никотинат
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Антиагреганты, Вазодилататоры, Корректоры нарушений мозгового кровообращения, Никотинаты
-
Ларопипрант + Никотиновая кислота
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Ловастатин
Фармакологическая группа: Статины
-
Никотиновая кислота
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Витамины и витаминоподобные средства, Никотинаты
-
Никотиновая кислота +
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Питавастатин
Фармакологические группы: Прочие гиполипидемические средства, Статины
-
Пробукол
Фармакологические группы: Антигипоксанты и антиоксиданты, Прочие гиполипидемические средства
-
Розувастатин
Фармакологическая группа: Статины
-
Симвастатин
Фармакологическая группа: Статины
-
Фенофибрат
Фармакологическая группа: Фибраты
-
Флувастатин
Фармакологическая группа: Статины
-
Холина фенофибрат
Фармакологическая группа: Фибраты
-
Ципрофибрат
Фармакологическая группа: Фибраты
-
Эволокумаб
Фармакологическая группа: Прочие гиполипидемические средства
-
Эзетимиб
Фармакологическая группа: Прочие гиполипидемические средства
- Инклисиран
-
Эвинакумаб
Фармакологическая группа: Прочие гиполипидемические средства










