Гиперпаратиреоз вторичный
Содержание:
Вторичный и третичный гиперпаратиреоз
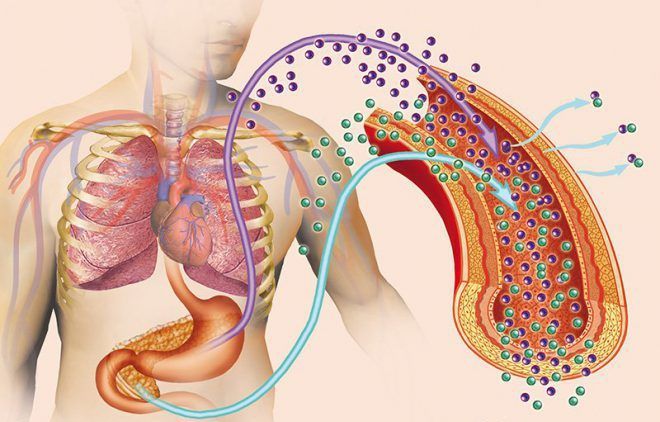
У пациентов, имеющих хроническую почечную недостаточность (сейчас говорят чаще «хроническую болезнь почек») и нуждающихся в проведении гемодиализа, очень часто возникает гиперпаратиреоз. При потере активности почек в них снижается активация витамина D и переход его в кальцитриол, который тормозит размножение клеток паращитовидной железы. При низком уровне кальцитриола крови отмечается увеличение объема паращитовидных желез. Дополнительно стимулирующим фактором является высокий уровень фосфора крови, имеющийся у всех пациентов с почечной недостаточностью и плохо исправляемый путем проведения гемодиализа. Повышение фосфора приводит к снижению уровня кальция в крови (дополнительно снижение уровня кальция вызывается низким уровнем кальцитриола и, как следствие, низкой способностью кишечника к всасыванию кальция из пищи). Низкий уровень кальция крови постоянно стимулирует клетки паращитовидных желез к усиленному выделению паратгормона. В результате длительной стимуляции паращитовидные железы вначале увеличиваются (гиперплазируются), а затем в паращитовидных железах формируются доброкачественные опухоли – аденомы. С момента формирования аденом паращитовидных желез процесс усиленного выделения паратгормона приобретает неконтролируемый характер – даже успешная пересадка почек пациенту не устраняет повышения паратгормона крови.
Вторичным гиперпаратиреозом называется увеличение выработки паратгормона, которое может быть исправлено пересадкой почек или консервативным лечением. Третичный гиперпаратиреоз – это такая форма заболевания, которая сопровождается развитием аденом в ткани паращитовидной железы. Третичный гиперпаратиреоз в настоящее время устанавливается только пациентам после успешной пересадки почек в случае, если у них не возникает нормализации уровня кальция и паратгормона крови.
Особенностью вторичного и третичного гиперпаратиреоза является увеличение сразу всех четырех паращитовидных желез. Обычно одна из паращитовидных желез является более крупной и «обгоняет» остальные в размере, но все же патологический процесс развивается сразу во всех железах – это является главным отличием вторичного и третичного от первичного гиперпаратиреоза, при котором увеличение нескольких паращитовидных желез встречается не чаще, чем в 5% случаев.
Обычно вторичный и третичный гиперпаратиреоз протекает тяжело – развиваются выраженные костные деформации, отложение масс кальция в мягких тканях, в сосудах, выявляются участки разрушения костей (так называемые бурые или коричневые опухоли). К счастью, сейчас появились эффективные препараты для профилактики развития и лечения вторичного гиперпаратиреоза (цинакальцет, парикальцитол).
Причины и механизм развития гипопаратиреоза
Аномалии в развитии паращитовидных желез обнаруживают чаще всего в период новорожденности. Нередки случаи сочетания аномального развития околощитовидных желез с аплазией вилочковой железы с иммунодефицитом, а также с врожденными аномалиями сердца. При синдромах множественной патологии развития в патологический процесс вовлекаются наряду с околощитовидными железами органы и ткани, развившиеся в гистогенезе из третьей и четвертой жаберной дуги. Так, например, при синдроме ди Джорджи наряду с гипопаратиреозом отмечаются такие аномалии развития костей и мягких тканей лицевой части черепа, как заячья губа, волчья пасть, а также пороки сердца различных типов. При Баракат-синдроме, в результате микроделеций хромосом и точковых мутаций в определенном гене, наряду с гипопаратиреозом обнаруживается неврогенная глухота и почечная дисплазия.
Наиболее распространённой причиной развития гипопаратиреоза у взрослых является удаление или повреждение паращитовидных желез в результате проведенного оперативного вмешательства на щитовидной железе, органах шеи и верхнего отдела средостения, а также после операции, проводимой для лечения гиперпаратиреоза. Гораздо реже гипопаратиреоз диагностируют у пациентов, перенесших радиационное облучение области шеи и грудной клетки.
Гипопаратиреоз может развиться вследствие поражения околощитовидных желез аутоиммунной природы, сочетаясь обычно с рядом других эндокринных патологий и включаясь в заболевание, именуемое аутоиммунным полигландулярным синдромом, возникающим из-за многочисленных мутаций определенного гена. Обычно гипопаратиреоз аутоиммунной природы развивается в детском и подростковом возрасте, диагностируется чаще всего в 6-8 лет.
У младенцев, появившихся на свет раньше срока, специалисты наблюдают транзиторный гипопаратиреоз новорожденных, связанный с недоразвитием паращитовидных желез. У лиц, страдающих синдромом мальабсорбции или хроническим алкоголизмом, а также при долгом приеме мочегонных препаратов, на фоне длительно существующего сниженного уровня магния в крови развивается функциональная форма гипопаратиреоза.
Недостаточная продукция паратгормона приводит к повышению уровня фосфора и снижению уровня кальция в крови, что связано с влиянием гормона на почки, снижением всасываемости кальция в кишечнике и снижением его мобилизации из костной ткани. Сочетание гипокальциемии (снижения уровня кальция в крови) с гиперфосфатемией (повышением уровня фосфора крови) — специфический диагностический критерий для гипопаратиреоза, так как при других патологических процессах, сопровождаемых снижением уровня кальция, в крови отмечается параллельное снижение и концентрации фосфора.
Специфическое сочетание пониженного уровня кальция наряду с повышенным содержанием фосфора в крови обусловливает повышение возбудимости в нервно-мышечных волокнах, вегетативной лабильности, отложение кальциевых солей в органах и на стенках крупных сосудов.
Врожденный гипотериоз
Щитовидная железа закладывается у малыша уже на 4-5 неделе внутриутробного развития. И на ее формирование огромное влияние оказывает питание мамы и главное – достаточное употребление ею во время беременности йода.
Нехватка йода в период внутриутробного развития и в раннем детском возрасте может привести к серьезным патологиям щитовидной железы, к проблемам с интеллектуальным и физическим развитием ребенка в дальнейшем.
Развитие гипотиреоза (понижения функции щитовидной железы) во внутриутробном и неонатальном периодах может привести к необратимому снижению умственного развития ребенка. На фоне недостаточности йода, эндемического зоба и гипотиреоза могут происходить нарушения в формировании мозга ребенка, проявляющиеся в широком диапазоне – от снижения интеллекта легкой степени до тяжелых форм эндемического кретинизма
Следует обратить внимание на то, что в ряде случаев эти отклонения в состоянии здоровья детей, не обнаруженные в период новорожденности, проявляются не сразу, а в период полового созревания. При этом возможны различные проявления: снижение воспроизведения слуховой информации, ухудшение зрительной памяти, другой психической деятельности, а также адаптационных возможностей центральной нервной системы
Более того, было установлено, что на фоне хронической недостаточности йода у 30–60% детей имеются поведенческие, эмоциональные отклонения, отмечаются нарушения формирования личности. Исследования, проведенные в разных странах мира, продемонстрировали, что средний показатель умственного развития (IQ) в регионах с выраженным йодным дефицитом на 15–20% ниже, чем в областях, где такого дефицита не наблюдается.
Заподозрить гипотиреоз у новорожденного можно по следующим симптомам:
- вес при рождении более 4 кг
- длительная желтуха, отечность
- сухость, шелушение кожи
- синюшность в области носа
- хронические запоры
В роддоме в обязательном порядке делают анализ на врожденный гипотиреоз. Для этого у новорожденного берут кровь из пятки, определяют уровень ТТГ
Не отказывайтесь от проведения этого анализа, ведь при врожденном гипотиреозе очень важно начать лечение как можно раньше! При своевременно начатом лечении возможна компенсация всех нарушений без развития каких-либо осложнений.
КРОВОТЕЧЕНИЯ В ПЕРИМЕНОПАУЗЕ И ПОСТМЕНОПАУЗЕ
Маточные кровотечения в пери и постменопаузе — кровянистые выделения из половых путей циклического или чаще ациклического характера, возникающие в период пери и постменопаузы.
Маточные кровотечения — одна из ведущих жалоб, с которой обращаются к гинекологу 20-30% женщин. Кровотечения занимают ведущее место среди причин госпитализации женщин в гинекологические стационары, а также служат показанием для 2/3 производимых гистерэктомий и большей части эндоскопических деструктивных хирургических вмешательств. Чрезмерная кровопотеря создаёт опасность возникновения железодефицитной анемии, вызывает боязнь онкологических заболеваний, служит причиной нарушений сексуальной жизни женщины, вызывает личностные нарушения, снижает качество жизни.
Классификация и клиническая картина
|
Маточные кровотечения в пери и постменопаузе могут иметь различный генез, в зависимости от которого условно выделяют 4 основных их вида:
КЛИНИЧЕСКАЯ КАРТИНАКлинически кровотечения могут проявляться:
В пременопаузе чаще возникают менометроррагии, нередко служащие одной из ведущих причин возникновения железодефицитной анемии, в постменопаузе — метроррагии на фоне отсутствия менструаций или применения ЗГТ. |
Методы обследования больных с маточными кровотечениями включают:
- клиникоанамнестическое обследование с оценкой кровопотери;
- анализ характера менограмм;
- определение рХГЧ (в пременопаузе);
- клинический анализ крови (гемоглобин, эритроциты);
- биохимический анализ крови (сывороточное железо, билирубин, печёночные ферменты); •исследование свёртывающей системы крови;
- гормональное обследование (ЛГ, ФСГ, эстрадиол, прогестерон, при подозрении на патологию щитовидной железы — гормоны щитовидной железы, при образованиях в яичниках — СА 125, СА 199);
- трансвагинальное УЗИ органов малого таза;
- соногистерография;
- цветовое допплеровское картирование (по показаниям);
- МРТ органов малого таза (по показаниям);
- мазок на онкоцитологию из шейки матки;
- биопсия эндометрия (при подозрении на патологию эндометрия);
- гистероскопия и раздельное диагностическое выскабливание эндометрия и эндоцервикса (при подозрении на патологию эндометрия);
- морфологическое исследование эндометрия.
Терапия маточных кровотечений зависит от их генеза и интенсивности, направлена на выяснение их причины, остановку кровотечения и профилактику рецидива.
Патогенез
Патогенез Г. связан с нарушениями обмена кальция и фосфора вследствие избыточной секреции паратгормона (см.). Происходит усиленное выделение кальция из костей, повышается содержание кальция в крови и выделение его с мочой. Уменьшается содержание в крови фосфора вследствие уменьшения его реабсорбции из первичной мочи и последующего увеличенного выделения. Повышенное выделение фосфора с мочой ведет к гиперкальциурии и образованию камней в почках. Костная ткань вследствие вымывания из нее кальция замещается соединительной тканью. Во внутренних органах нарушения минерального обмена проявляются развитием нефрокальциноза, язвенных поражений желудка и кишечника.
К каким докторам следует обращаться если у Вас Гиперпаратиреоз вторичный:
Эндокринолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гиперпаратиреоза вторичного, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика
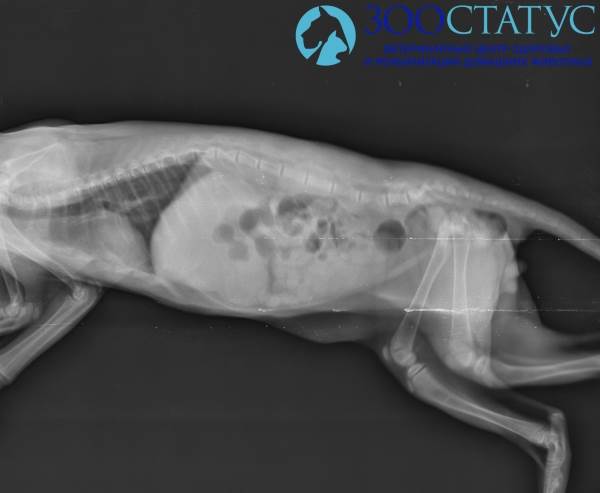
Для постановки диагноза проводится опрос владельца, в результате которого обнаруживается несбалансированность рациона. Таких котят, обычно, кормят натуральными продуктами – кашами, мясом, детским мясным пюре или промышленными кормами, на которых нет информации о том, что корм пригоден для повседневного кормления (полноценный рацион), которые не способны в полной мере снабдить организм котенка минеральными веществами, и не сбалансированы по уровню фосфора и кальция. Для подтверждения алиментарного гиперпаратиреоза проводится рентгеновский снимок, на котором у животного заметно снижение плотности костей, часто визуализируются патологические переломы, искривление позвоночника, заломы хвоста.
Диагностика гипертиреоза
Консультация эндокринолога
Диагностика гипертиреоза начинается с приема эндокринолога. На приеме врач задает пациенту вопросы, которые помогут в диагностике: как давно появились клинические симптомы, какая динамика болезни, нет ли в семье других больных с зобом или тиреоидитом. Обязательно проводится физикальное исследование: пальпация щитовидной железы. При явном гипертиреозе врач попытается прощупать контуры органа, определить его положение, однородность структуры, болезненность. После осмотра пациент получает направления на дальнейшие обследования для точной диагностики причины заболевания.
Лабораторные исследования
Гипертиреоз подтверждают анализы крови на уровень гормонов щитовидки. Повышенное содержание тироксина при отсутствии или минимальном количестве ТТГ указывают на гиперфункцию железы. Анализ крови особенно важен в ранней диагностике заболевания у лиц пожилого возраста. Например, симптомы гипертиреоза у женщин в менопаузе могут отсутствовать. Патологию выявляют только по результатам лабораторных исследований.
Анализ крови помогает подтвердить состояние эндокринного органа, а для определения причины гипертиреоза потребуются дополнительные обследования.
Инструментальные методы исследования
Ультразвуковое исследование. УЗИ щитовидной железы позволяет определить форму, размеры долей, оценить степень ее увеличения, обнаружить узлы, кисты, другие новообразования.
Радиоизотопная сцинтиграфия. Пациенту вводят внутривенно специальный раствор. В препарате содержатся радиоактивные изотопы йода, которые активно захватываются щитовидной железой. Через некоторое время врач оценивает степень насыщения тканей и делает вывод об их функциональности. Большое количество радиойода указывает на избыточную выработку тироксина, которая развивается, в частности, при болезни Грейвса.
Если при выраженных симптомах гипертиреоза щитовидки у женщины или мужчины наблюдается минимальное количество изотопов в железе, то вероятная причина патологии – тиреоидит. Тест на захват радиоактивного йода помогает в дифференциальной диагностике.
Тонкоигольная биопсия. Под контролем датчика УЗИ врач берет образцы тканей щитовидной железы для исследования. Материалы биопсии позволяют установить характер новообразований: доброкачественные или злокачественные. Результаты исследования также дают информацию об аутоиммунных процессах, которые могут вызывать гипертиреоз.
Где пройти лечение геморроя в Москве
Если вам необходимо избавиться от увеличенных геморроидальных узлов, рекомендуем обратиться за помощью в ГКБ №31.
Наши пациенты могут рассчитывать на следующие преимущества:
• безукоризненно точная диагностика;
• малоинвазивные методы хирургического лечения;
• комфортные условия (включая адекватное обезболивание);
• операции проводят опытные врачи, прошедшие стажировку в ведущих клиниках Японии и Европы;
• доступные цены.
ГКБ №31 проводит медицинские мероприятия по системе ОМС, а также на платной основе. При этом на платные услуги у нас предусмотрены акции и скидки.
Всю информацию о правилах и порядке предоставления платных услуг, а также содержащий цены прайс, вы можете найти в разделе «Платные услуги».
К сожалению, в короткой статье технически невозможно ответить на все ваши вопросы. Приходите к нам на прием, и вы получите всю информацию о вашем конкретном случае.
Внимание! Откладывая визит к проктологу изо дня в день, вы упускаете шанс воспользоваться малоинвазивными методами лечения, которые позволят избавиться от проблемы быстро и относительно безболезненно. Запишитесь к нашим специалистам на приём
Запишитесь к нашим специалистам на приём
Вы можете записаться на платный прием к врачу по телефону консультативно-диагностического центра +7 (499) 936-99-89, или заполнив представленную форму.
Условия оказания платных услуг можно узнать здесь
Записаться на приём по полису ОМС и направлению Вы можете по телефону +7 (499) 936-99-71.
Запись на платный приём
Симптомы гиперпаратиреоза
Определить гиперпаратиреоз можно только при диагностике, так как он симптомов может не иметь. Клинические проявления будут зависеть от того, что поражено в большей мере — почки, кости, желудочно-кишечный тракт, неврологическая, психическая сферы.
Во время гиперпаратиреоза у больного может сразу развиваться несколько симптомов, которые связаны с поражением различных органов. Могут появиться заболевания, такие как язва желудка, мочекаменное заболевание, остеопороз и остальные.
К начальным симптомам болезни относятся:
- усталость;
- мышцы становятся более слабыми;
- головные боли;
- при движениях могут возникнуть трудности (во время длительных расстояний и при подъеме);
- походка становится переваливающейся;
- у больных наблюдается плохая память;
- часто наблюдается депрессивное состояние;
- неуравновешенность;
- общая вялость;
- возникает постоянная тревога;
- у больных в возрасте наблюдаются сильные расстройства, носящие психологический характер;
- кожный покров во время продолжительного гиперпаратиреоза приобретает серый цвет;
- боли в стопах;
- расшатывание и выпадение здоровых зубов;
- жажда;
- обильное мочеиспускание;
- значительное похудание.
Во время заболевания, на поздних сроках, часто болят руки и ноги, а также позвоночник. При остеопорозе могут расшатываться челюсти и можно потерять зубы, совершенно здоровые. Происходит деформация скелета человека, он становится меньшего роста. Переломы при заболевании заживают не быстро, даже с возникновением ложных суставов. Периартикулярные кальцинаты возникают во время болезни. Образовываются они в верхних и нижних конечностях. Аденома образовывается в шейной зоне там, где располагаются паращитовидные железы.
Характерных симптомов, во время гиперпаратиреоза висцеропатического не наблюдается, но могут быть:
- рвота;
- болевые ощущения в желудке;
- метеоризм;
- тошнота;
- плохой аппетит и уменьшение веса.
Больные часто страдают пептическими язвами. Они сопровождаются кровяными выделениями, появляются серьезные обострения заболеваний. Возникают симптомы болезни желчного пузыря, поджелудочной железы. Заболевание полиурии сопровождается симптомами сильной жажды, меньше становится плотность мочи. На поздних сроках болезни наблюдаются: почечная недостаточность, а также нефрокальциноз, впоследствии развивается уремия.
Во время гиперкальциемии и гиперкальциурии наблюдается склероз кальциноза сосудов, впоследствие чего происходит нарушение питания органов. В крови Са будет в увеличенном составе, ухудшается состояние сердечно-сосудистой системы, давление повышается и появляется стенокардия. Синдром, который носит название «красного глаза», может возникнуть при кальцификации.
Больные страдают нарушением психической деятельности, наблюдается сонливость, утомляемость, снижение умственных способностей, могут появиться слуховые или зрительные галюцинации, полностью утратится воспроизводство произвольных движений.
Этиология и патогенез
Причиной Гипопаратиреоза могут быть различные поражения паращитовидных желез: воспалительные процессы, туберкулез, атрофия, склероз, травмы, чаще — повреждение желез при операциях на щитовидной железе (1—4 случая на 100 операций), а также лечение радиоактивным йодом. Гипопаратиреоз может быть следствием врожденной недостаточности паращитовидных желез вследствие их недоразвития или результатом нарушения синтеза гормона в железах (паратгормона). В некоторых случаях причиной Гипопаратиреоза являются аутоиммунные процессы в тканях желез (антитела к паратгормону и ткани желез).
Этиология так наз. идиопатической формы Г. неизвестна. Встречается она редко: в мировой литературе описано ок. 200 случаев.
В основе Г. лежит недостаточность паращитовидных желез, к-рая выражается нарушениями обмена кальция и фосфора. При этом отмечается понижение содержания кальция (ниже 9 мг%) и повышение содержания фосфора в крови (св. 5 мг%), приводящее к нарушению равновесия электролитов (повышение содержания калия) в клетках мышечной ткани, что является основой развития синдрома тетании (см.).
Хронический аутоиммунный тиреоидит
Причины
Болезнь Хашимото развивается при наличии у пациента генетической предрасположенности к аутоиммунным патологиям. Для хронического тиреоидита характерны мутации, влияющие на выработку некоторых видов антигенов в организме человека. Иммунитет начинает реагировать на здоровую ткань железы как на чужеродное образование и запускает синтез особых белков, которые атакуют нормальные клетки и приводят к патологическим изменениям. Воспаление приобретает затяжной характер за счет привлечения иммунокомпетентных структур.
Причинами тиреоидита щитовидной железы (болезни Хашимото) также являются вирус герпеса, избыток йода, недостаток микроэлементов, особенно селена. Женщины болеют в 10 раз чаще мужчин. Аутоиммунные процессы обычно диагностируют в возрасте 40-50 лет, но в последние несколько лет увеличивается число молодых пациентов.
Симптомы
Симптомы хронического тиреоидита щитовидной железы Хашимото обусловлены снижением функции органа – гипотиреозом:
- Брадикардия.
- Сонливость, вялость.
- Увеличение массы тела.
- Депрессия.
- Непереносимость холода.
- Выпадение волос.
- Нарушения стула.
- Уплотнение тканей щитовидной железы, ощутимое при пальпации.
Симптомом тиреоидита щитовидной железы у женщин является дисменорея. Болезненность шеи не характерна для болезни Хашимото.
Диагностика
При наличии симптомов хронического тиреоидита щитовидной железы пациенту назначают лабораторный анализ крови на следующие показатели:
- Уровень Т3, Т4, ТТГ. В начале заболевания Т3 и Т4 повышены (тиреотоксикоз). По мере развития воспаления уровни Т3 и Т4 становятся меньше нормы, а ТТГ растет;
- Антитела к тканям железы. В крови пациента с тиреоидитом Хашимото определяются анти-ТГО и анти-ТПО иммуноглобулины.
Методы инструментальной диагностики:
- ультразвуковое исследование;
- сцинтиграфия по показаниям.
Лечение
Тиреоидит Хашимото сопровождается воспалением и снижением функции щитовидной железы, поэтому терапия направлена в первую очередь на устранение симптомов гипотиреоза. Гормонозаместительные препараты получают все пациенты. Дозу подбирают с учетом уровня ТТГ, возраста и состояния каждого конкретного больного.
Патологическая анатомия
Обычно при Гиперпаратиреозе обнаруживают солитарную аденому паращитовидной железы. Вес паращитовидной железы, пораженной аденомой, от нескольких грамм до нескольких десятков грамм. Аденома может иметь различные оттенки — от светло-желтого до красновато-коричневого. При гистологическом исследовании в аденоме часто обнаруживают гиперплазию главных клеток; в костной ткани отмечают диффузный остеопороз в сочетании с образованием кист («бурые опухоли», гигантоклеточные опухоли, эпулиды) и истончением кортикального слоя; стенка кисты построена из веретенообразных клеток и фибробластов, активных остеобластов и остеокластов.
В органах и тканях, особенно в почках, мышцах, миокарде, стенках крупных артерий, конъюнктиве глаза и по периферии роговицы, обнаруживают отложения кальция.
Методы диагностики вторичного гиперпаратиреоза
Для диагностики вторичного гиперпаратиреоза и его осложнений необходим ряд лабораторных и инструментальных методов исследования. Диагностику могут осуществлять специалисты различных областей медицины. Это объясняется большим разнообразием клинических форм проявления болезни. Болезнь диагностируется при помощи:
- анамнестических сведений (опроса, подробного изучения медицинской карты, осмотра),
- анализа характерных симптомов,
- рентгенологических исследований костей рук, ног, черепа и позвоночника,
- изучения результатов общего, биохимического и специфических анализов крови на концентрацию паратиреоидного гормона, кальция, фосфора,
- анализа мочи,
- УЗИ щитовидной железы,
- исследования состава желудочного сока,
- фиброгастродуоденоскопия (желудочных стенок и двенадцатиперстной кишки).
- концентрации ПТГ,
- уровней ионизированного кальция, неорганического фосфора,
- маркеров резорбции костной ткани в сыворотке крови пациента.
денситометрииКТМРТ
Главными направлениями профилактики и лечения вторичного гиперпаратиреоза является воздействие на все звенья патогенеза заболевания.
Заключение
Гиперпаратиреоз — это состояние, при котором паращитовидные железы вырабатывают слишком много паратиреоидного гормона. Существует два основных типа гиперпаратиреоза: первичный и вторичный.
Причиной первичного гиперпаратиреоза является проблема с паращитовидными железами. Причиной вторичного гиперпаратиреоза является лежащее в его основе заболевание.
Гиперпаратиреоз может негативно сказаться на здоровье и качестве жизни человека. Однако при своевременном лечении человек может повысить свои шансы на выздоровление и снизить риск осложнений.
Статья по теме: Что происходит, когда повышается уровень кальция в крови?