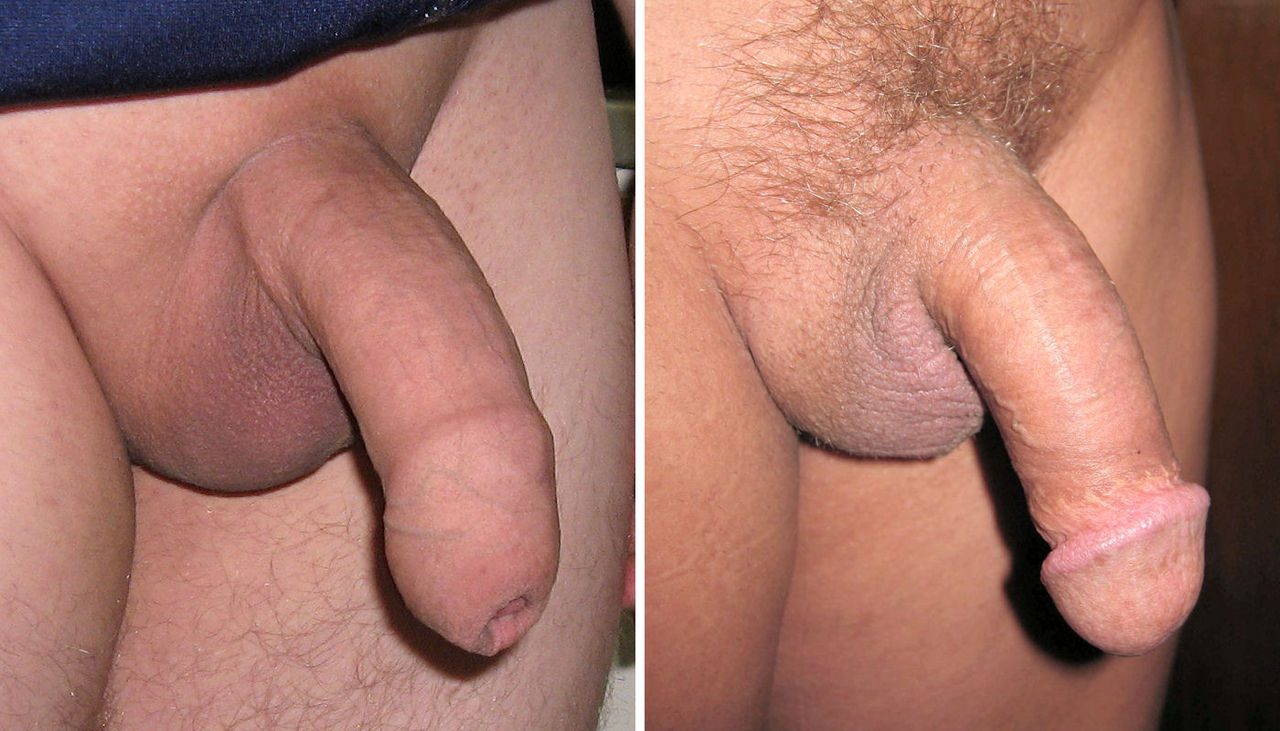
Фото до и после операции лечения гипоспадии
Содержание:
Что такое гипоспадия?
Гипоспадия — это анатомический врожденный порок мужских наружных половых органов. Он характеризуется аномальным развитием складки уретры и вентральной крайней плоти полового члена, что вызывает неправильное расположение отверстия уретры.
При гипоспадии наружный проход уретры может иметь неправильное положение различной степени и быть обнаружен вместе с искривлением полового члена. В зависимости от локализации дефекта у пациентов может быть дополнительный порок развития мочеполовой системы.
Последние достижения позволили детям младше 12 месяцев пройти одноэтапное восстановление с относительно хорошими результатами.
К каким докторам обращаться, если у Вас гипоспадия
- Уролог
- Хирург
Во время уретрографии и катетеризации мочеиспускательного канала у больных с гипоспадией приходится обнаруживать дивертикулоподобное образование, которое открывается в мочеиспускательный канал рядом с его наружным отверстием.
Промежностную гипоспадию нередко ассоциируют с ненастоящим гермафродитизмом и советуют определить настоящий пол ребенка. Нередко при этой аномалии обнаруживают формы настоящего гермафродитизма, когда в одной половине мошонки содержится яичко, а во второй (чаще при наличии паховой грыжи) — яичник. Возможно наличие и смешанных половых желез. Поэтому в сомнительных случаях конечным этапом диагностики является лапаротомия с осмотром внутренних половых органов и их гистологическим исследованием.
Рано начатая коррекция пола (в возрасте ребенка до 2-3 лет) позволяет избежать в будущем тяжелых травм, обусловленных ее изменением. Определение пола с применением лапаротомии и гистологическим исследованием половых органов и изучением хромосомного набора надо провести в первые годы жизни ребенка.
Коррекцию наружных половых органов в сложных случаях можно начать и позже. Лечение следует завершить в возрасте до 6 лет, то есть до момента поступления ребенка в школу. Прослеживается четкая связь между степенью гипоспадии и общим физическим развитием, строением тела (телосложением), тембром голоса, характером роста волос, вторичными половыми признаками пациента.
Терапия
Сразу стоит определить, что гипоспадия (код по МКБ 10 Q54) подлежит лечению исключительно путем хирургического вмешательства. Операции подобного плана характеризуют как реконструктивно-пластические. При этом при выявлении головчатого вида порока, зачастую, их не лечат в принципе.
Однако оперативное вмешательство может быть назначено хирургами, при условии, что потенциальная польза от проведенного лечения будет однозначно выше рисков, с которыми сопряжена хирургия, а также в тех ситуациях, когда пациент испытывает серьезные трудности с мочеиспусканием.
В условиях современной медицине лечение, а именно проведение операции первичного типа, показано в первые 6-12 месяцев жизни ребенка. Такие рамки определены неслучайно, ведь именно в этом возрасте у пациента отмечается минимальная разница в длине и ширине полового члена, а сам период восстановления после вмешательства не такой продолжительный и более легкий.
Еще стоит сказать, что в таком возрасте ни один ребенок не сможет осознать того, что с ним происходит на самом деле. Это является существенным плюсом, поскольку можно быть уверенным в том, что мальчик не получит психологическую травму, и не будет считать себя недоразвитым.
Операция при диагностированной аномалии
В процессе проведения операции врачи решают следующие проблемы:
- Рубцовые ткани хорды удаляются;
- Искривление пениса устраняется;
- Имеется возможность восстановить недостающие участки мочеиспускательного канала;
- Убирается сужение в уретре, а ее отверстие можно перенести на правильное, в анатомическом понимании, место;
- Половым органам придается максимально естественный вид, удаляются косметические дефекты мошонки и пениса
В большинстве случаев, если у пациента диагностирована головчатая, венечная или стволовая гипоспадия, устранить все описанные дефект можно всего за одно оперативное вмешательство. Однако некоторые врачи для перестраховки и сведения к минимуму риска образования уретральных свищей, рекомендую выполнять лечение такого типа в два этапа.
Эмбриология
Формирование половых органов внутриутробно идет по женскому типу, если не происходит активного воздействия андрогенов во время критического периода гестации от 8 до 12 недель. Резко увеличивается уровень 5-альфа-редуктазы и происходит концентрация андрогенных рецепторов в эпителии уретральной площадки. Дигидротестостерон, образующийся из тестостерона, под воздействием 5-альфа-редуктазы является ключевым фактором в формировании полового члена. Под воздействием которого происходит удлинение генитального бугорка и слияние уретральных складок, формирующих половой орган.
Сертифицированные филлеры для увеличения полового члена и головки
Amalain Intimate, Россия – усовершенствованный высокоэластичный гель с плотной структурой. Разработан специально для интимной коррекции. Низкий риск возникновения побочных эффектов. Безопасность и высокое качество подтверждены сертификатом РОСС RU.AЮ 64.B18362 и гигиеническим. Достойное качество с умеренным ценником, хорошая альтернатива импортным аналогам.
Belotero Intense от Merz Aesthetics, Германия, – выполнен по запатентованной технологии СРМ: зоны высокой плотности сочетаются с зонами низкой плотности. Это обеспечивает идеальную интеграцию в тканях и отсутствие отеков.
Juvederm Ultra производства Allergan, США – препарат из флагманской линейки производителя. Содержит гиалуроновую кислоту, стабилизированную по фирменной 3D-матрице. Создает прочный каркас, обеспечивает естественные и долгосрочные результаты.
Juvederm Volift, Volbella и Voluma от Allergan – однородные низкомолекулярные гели разной плотности. Выполнены по запатентованной технологии Vycross с использованием специального эфирного агента BDDE. Содержат в 2 раза больше перекрестных связей гиалуроновой кислоты – это позволяет уменьшить объем вводимого препарата и травматичность процедуры, увеличить срок сохранения эффекта.
Ial-System DUO от Fidia, Италия – вязкоэластичный гель повышенной плотности. Сочетает характеристики филлера и биоревитализанта. Содержит стабилизированную и нестабилизированную гиалуроновую кислоту: создает требуемый объем и улучшает плотность и эластичность кожи. Соответствует международным стандартам качества ISO 9002 и GMP.
Regenyal Idea Bio-expander от Phitogen – инновационный препарат для объемного ремоделирования. Содержит гиалуроновую кислоту с 3-мя разными молекулярными массами. Может применяться на коже любого типа без эффекта контурирования.
Наиболее подходящий по характеристикам препарат подбирает врач.
Показания
- фактический дефицит толщины;
- последствия травм;
- эректильная дисфункция из-за комплексов;
- неудовлетворенность сексуальной жизнью и у пациента, и у его партнера.
Ход процедуры утолщения члена филлерами
Паховую область обрабатывают антисептиком, после чего наносят крем с анестетиком. Равномерно по всей намеченной зоне вводят филлер. Места проколов дезинфицируют и наносят ранозаживляющий состав. Сверху накладывают стерильную повязку. Длительность процедуры – до 30 минут. Результат, как правило, достигается за один раз.
Реабилитация
Болевого синдрома в восстановительном периоде нет. Дискомфорт в области инъекций проходит через 2-3 дня. Места проколов полностью заживают за 2- 3 недели. В течение этого времени воздерживаются от половых контактов, а кожные покровы обрабатывают назначенным врачом препаратом. Эффект от гиалуронового утолщения члена сохраняется в течение 1-1,5 лет: препарат биодеградирует и выводится из тканей естественным путем. При желании процедуру можно повторять многократно.
Запись на прием
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Патофизиология
Основным патофизиологическим событием развития гипоспадии является аномальное или частичное закрытие уретры в первые недели эмбрионального развития. Развитие наружных половых органов происходит в две фазы. Первая фаза, которая происходит между пятой и восьмой неделями беременности, характеризуется формированием зачатков гениталий при отсутствии гормональной стимуляции. На этой фазе складки клоаки формируются из мезодермальных клеток, которые выровнены латерально к клоакальной мембране. Эти складки срастаются спереди и образуют структуру, называемую генитальным бугорком, а сзади они разделяются на урогенитальные складки, которые окружают урогенитальный синус и анальные складки. Генитальный бугорок состоит из трех слоев клеток: боковую пластинку мезодермы, поверхностную лицевую эктодерму и эндодерму уретрального эпителия. Последний является основным сигнальным центром для развития, дифференциации и роста генитального бугорка.
Вторая фаза, которая является гормонозависимой, начинается с дифференцировки гонад в семенники у мужчин с хромосомами XY. Тестостерон, синтезируемый в яичках, выполняет две очень важные функции: удлинение генитального бугорка и появление уретральной борозды. Дистальная часть уретральной борозды, называемая уретральной пластиной, определяется латерально уретральными складками и выходит на головку полового члена. Уретра в конечном итоге формируется, когда складки уретры сливаются, а кожа полового члена формируется из внешнего слоя эктодермальных клеток, которые сливаются с вентральной стороной фаллоса и образуют срединный шов.
Любое генетическое нарушение или изменение сигнальных путей в развитии наружных половых органов у мужчин и росте уретры может привести к развитию различных пороков развития, включая гипоспадию, искривление полового члена или аномальное формирование крайней плоти полового члена.
Диагностика гипоспадии
Гипоспадию следует диагностировать при рождении (за исключением случаев гигантского отверстия мочеиспускательного канала с интактной крайней плотью). При диагностике необходимо указать местные изменения.
• Положение, поверхность и ширину отверстия мочеиспускательного канала.
• Наличие атрезии уретры и разделения губчатого тела.
• Внешний вид кожи, покрывающей крайнюю плоть, и мошонки.
• Размер пениса.
• Изгиб пениса при эрекции. При диагностическом обследовании также оценивают сопутствующие нарушения, в том числе:
• крипторхизм;
• открытый влагалищный отросток или паховую грыжу (в 9–15 % случаев).
Тяжелые гипоспадии с одно- или двусторонним непальпируемым яичком либо с подозрением на патологию половых органов требуют полного генетического и эндокринологического обследования сразу же после рождения (для исключения нарушений половой дифференцировки, особенно врожденной гиперплазии надпочечников). Отделение мочи по каплям и вздутие уретры жидкостью требуют исключения стеноза отверстия мочеиспускательного канала. Распространенность аномалий развития верхних мочевых путей (ВМП) не отличается от выявляемой среди населения, за исключением очень тяжелых форм гипоспадий.
Лечение гипоспадии
Для принятия решения важно разделить функционально необходимые и эстетически оправданные процедуры.
Функциональные показания к операции следующие.
• Проксимально расположенное отверстие мочеиспускательного канала.
• Вентральное отклонение струи мочи.
• Стеноз отверстия мочеиспускательного канала.
Косметические показания, связанные с психологическими особенностями родителей и в будущем пациента, следующие.
• Патологически расположенное отверстие мочеиспускательного канала.
• Расщепление головки.
• Поворот пениса с патологическим расположением кожного лоскута.
• Вид кожи, покрывающей крайнюю плоть.
• Транспозиция пениса и мошонки.
• Расщепление мошонки.
Поскольку все хирургические процедуры сопровождаются риском развития осложнений, крайне важно провести подробное предоперационное консультирование родителей.
Видео : https://www.pedurology.ru/chto-i-kak-my-lechim/video-detskaya-urologiya/36-gipospadiya-uretroplastika.html
Цели лечения
По возможности исправить изгиб полового члена, сформировать новую уретру адекватного размера, подведение нового отверстия мочеиспускательного канала к кончику головки пениса и достижение в целом хорошего косметического результата. Необходимо применять увеличивающие очки и специальные тонкие синтетические рассасывающиеся шовные материалы (6/0–7/0). При небольших размерах пениса и для повторных операций при гипоспадии в предоперационном периоде целесообразно провести гормональную терапию с помощью местного или парентерального назначения тестостерона, дигидротестостерона, бета-хорионического гонадотропина.
Возраст проведения операции
Обычно оперативное лечение первичных гипоспадий проводят в возрасте 10–24 мес. Однако недавно описана более ранняя реконструкция в возрасте 6 мес. в отдельных случаях.
Искривление полового члена, гипоспадия типа хорды.
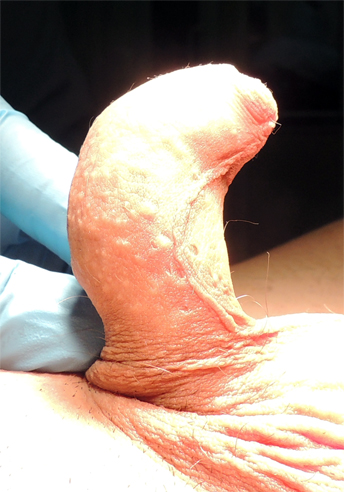 Если имеется искривление полового члена, оно обычно поддается коррекции путем обнажения полового члена (от кожных хорд) и иссечения соединительной ткани истинных хорд на вентральной поверхности полового члена. Пластинка уретры содержит соединительную ткань с большим количеством сосудов, и во многих случаях не вызывает искривления. Остаточные хорды (изгиб) вызваны диспропорцией пе- щеристых тел, и при их выявлении пенис необходимо выпрямить, в основном с помощью дорсальной ортопластики (модификация метода дорсальной ортопластики пещеристых тел (операция Несбита)).
Если имеется искривление полового члена, оно обычно поддается коррекции путем обнажения полового члена (от кожных хорд) и иссечения соединительной ткани истинных хорд на вентральной поверхности полового члена. Пластинка уретры содержит соединительную ткань с большим количеством сосудов, и во многих случаях не вызывает искривления. Остаточные хорды (изгиб) вызваны диспропорцией пе- щеристых тел, и при их выявлении пенис необходимо выпрямить, в основном с помощью дорсальной ортопластики (модификация метода дорсальной ортопластики пещеристых тел (операция Несбита)).
Рис. гипоспадия типа хорды ( гипоспадия без гипоспадии )
Сохранение обильно васкуляризованной пластинки уретры
В основе репарации гипоспадии у детей лежит сохранение хорошо кровоснабжаемой пластинки уретры. Ее использование для проведения реконструкции уретры стало основой коррекции гипоспадий. Если пластинка уретры широкая, ее можно свернуть в трубку по методу Thiersch–Duplay. Если пластинка слишком узка, для сворачивания рекомендуется провести разрез по ее средней линии, вызывающий расслабление, а затем проводят реконструкцию по методу Snodgrass-Orkiszewski как при дистальных, так и при проксимальных гипоспадиях (хотя в последнем случае частота развития осложнений выше). При проксимальных гипоспадиях и патологическом состоянии или недостаточной ширине пластинки предпочтительней использовать метод накладки. Для дистальных форм гипоспадий существует ряд других методов (например, метод Mathieu, удлинение уретры и др.
Этапы формирования уретры. Классификация
Гипоспадия – врожденный дефект, который возникает из-за нарушения развития уретры между 8 и 20 неделями беременности. Наружные половые органы идентичны у плодов мужского и женского пола до 8 недели гестации. В основном под влиянием тестостерона и его активного метаболита — дигидротестостерона — половые органы развиваются по мужскому типу. По мере роста фаллоса уретральная дорожка развивается от основания до головки полового члена.
По классической теории считается, что уретральные валики сливаются в области передней уретры, формируя трубчатую пенильную уретру и срединный шов. Формирование же головчатого отдела уретры происходит навстречу к уже сформированной стволовой части. Этим объясняется высокая частота венечных гипоспадий.
Крайняя плоть в норме образуется как разрастание кожи вокруг венечной борозды, которая растет циркулярно и сливается вокруг и над головкой. Нарушение слияния уретральных валиков препятствует процессу замыкания крайней плоти, в результате препуций при гипоспадии расположен по дорзальной поверхности в виде капюшона. В редких случаях может иметь место сохранная крайняя плоть с расщепленным меатусом – мегаломеатус.
Хорда (вентральное искривление ствола полового члена) часто сочетается с дистальной гипоспадией (до 90% случаев) и практически у всех пациентов с проксимальными формами. Возникает это из-за диспропорции роста кавернозных тел и изменённой уретры.
Гипоспадия классифицируется в зависимости от расположения наружного отверстия мочеиспускательного канала. Несмотря на то, что было предложено несколько классификаций, большинство хирургов применяют ту, что была описана Barcat и модифицирована Duckett, который оценивал формы гипоспадии после выпрямления кавернозных тел.
Гипоспадия подразделяется на:
- Переднюю (головчатая и венечная);
- Среднюю (дистально-стволовая, средне-стволовая и проксимально-стволовая);
- Заднюю (члено-мошоночная, мошоночная и промежностная).
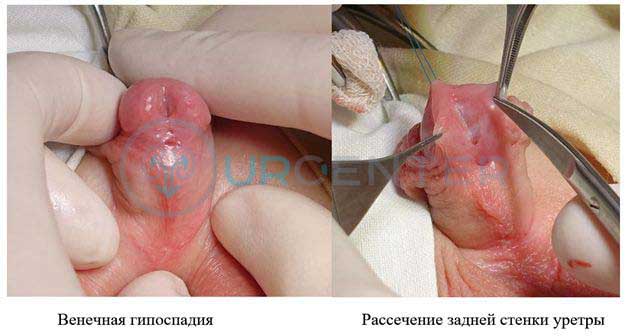
Головчатая гипоспадия характеризуется расположением наружного отверстия уретры на головке полового члена, крайняя плоть дисплазирована, половой член чаще не искривлен. Выполняется одноэтапная коррекция.
При венечной форме гипоспадии наружное отверстие уретры располагается под головкой полового члена. Это наиболее часто встречаемая форма. Крайняя плоть расщеплена, искривление встречается чаще, чем при головчатой. Выполняется одноэтапная коррекция.
Стволовая гипоспадия – отверстие расположено где-либо на стволе полового члена, фиброзная хорда более выраженная, искривление имеет больший градус. Чаще выполняется одноэтапная коррекция.
Мошоночная гипоспадия – меат расположен в области мошонки, она расщеплена, может быть транспозиция полового члена в верхнюю или среднюю треть, кавернозные тела искривлены, губчатое тело уретры дисплазировано, требуется его удаление и реконструкция, мочеиспускание по женскому типу. При данной форме гипоспадии необходима корпоропластика. Предпочтительнее двухэтапные методики.
Промежностная гипоспадия относится к еще более проксимальной. Отмечается выраженная фиброзная ткань по вентральной поверхности полового челна с его искривлением. Большой дефект недостающей уретры, требующей реконструкции. Реконструкция кавернозных тел необходима. Предпочтительнее двухэтапные методики.
Передняя гипоспадия встречается в 50 % случаев, средняя — в 20%, задняя — в 30%.
Лечение гипоспадии
Незначительно выраженная гипоспадия лечения не требует, в остальных случаях необходима хирургическая коррекция.
Крайней степенью гипоспадии является эписпадия.
Эписпадия — это врожденное расщепление стенки мочеиспускательного канала на всем протяжении или в передней его части. Данная патология наблюдается очень редко, примерно у одного из 50000 родившихся. У младенцев мужского пола данное уродство встречается в пять раз чаще, чем у женского.
У мальчиков бывает:
- Эписпадия головки пениса.
- Эписпадия всего пениса.
- Полная эписпадия: до мочевого пузыря включительно.
У девочек бывает:
- Эписпадия клитора.
- Подлобковая эписпадия.
- Полная эписпадия.
Причины
Как и в большинстве случаев с аномалиями врожденного типа, назвать истинную причину, по которой развивается гипоспадия, не представляется возможным. Однако врачи выделяют ряд некоторых факторов, которые в большей или меньшей степени могут поспособствовать нарушению процесса внутриутробного развития малыша.
Первые отклонения происходят в тот период, когда у плода начинают формироваться внутренние органы. В этот период начинается неправильное формирование и распределение кавернозных тел полового члена, при этом орган начинает развиваться значительно быстрее, чем мочеиспускательный канал, в результате и происходят искривления.
 Аномальное расположение уретры
Аномальное расположение уретры
Провоцирующие факторы представлены следующей группой:
- Генетическая предрасположенность – примерно у 15% мужского населения имеются близкие родственники, которые страдали от такой же патологии.
- Неблагоприятная экологическая обстановка – при проживании в определенных регионах, под воздействием фунгицидов и пестицидов, происходит нарушение андрогенного фона, что приводит к генным мутациям.
- Лекарственные средства – если при планировании беременности в течение года до ее наступления будущая мама принимала гормональные средства, существует вероятность развития порока под названием гипоспадия (код по МКБ 10 Q54).
- Вредные привычки – постоянное пребывание в стрессовом состоянии при вынашивании ребенка, курение и употребление алкоголя однозначно являются причинами развития патологий.
Также стоит отметить, что при многоплодной беременности, если у женщины будут близнецы мужского пола, риск развития патологии повышается в два раза.
Прогноз
Использование современного анестезиологического пособия, шовного материала, микрохирургических инструментов, увеличительной техники, антибактериальной терапии позволяет выполнить оперативное лечение гипоспадии чаше всего за один этап с минимальным риском осложнений и получить превосходный косметический результат. Соблюдение оптимальных сроков оперативного лечения позволяет устранить психоэмоциональную составляющую у ребенка. Стремление выполнить оперативное лечение до 2 лет связано также и с тем, что ребенок не будет помнить сам факт лечения и пребывания в больнице.
Исследования, проведенные у пациентов, которым проводилось оперативное лечение гипоспадии, показали, что они более удовлетворены своей сексуальной жизнью, чем неоперированные.
Стоит обратить внимание, что методы лечения гипоспадии продолжают развиваться. Разрабатываются новые методы адгезии тканей: тканевые клеи и использование лазера для адгезии, что приводит к улучшению заживления ран и снижению риска образования свищей
Клеточные технологии также активно развиваются и в скором времени позволят создать артифициальную уретру, особенно у пациентов с тяжелыми формами гипоспадии. Продолжается выявление факторов и понимание причин, приводящих к гипоспадии, что позволяет вырабатывать подход к профилактике данного состояния, проводить коррекцию внутриутробно.
Методики операций
Общие принципы основных этапов общие для всех методик. Вначале производится обнажение кавернозных тел от кожи полового члена. Фиброзные тяжи и «хорда», имеющиеся по вентральной поверхности, максимально иссекаются. Выполняется тест «искусственной эрекции» путем введения в кавернозные тела физиологического раствора, чтобы выявить любую девиацию полового члена. При невыраженном искривлении менее 45⁰ производится дорзальная пликационная корпоропластика под сосудисто-нервным пучком. При искривлении более 45⁰ целесообразно применять лоскутную корпоропластику или путем нанесения множественных насечек на вентральной поверхности белочной оболочки кавернозных тел. Также возможна коррекция искривления кавернозных тел путем пересечения белочной оболочки в точке максимального искривления и фиксации свободного трансплантата (слизистая щеки, кожа препуция или другие графты) на образовавшийся дефект. Данная методика приводит к устранению искривления и удлинению полового члена в отличие от пликационного способа коррекции.
При выраженной фиброзной «хорде», дисплазии губчатого тела уретры может потребоваться пересечение ее или иссечение. Различные способы пластики уретры могут быть использованы: тубуляризация самой уретральной площадки, использование местных кровоснабжаемых лоскутов, тканевых графтов или методика продвижения уретры (GAP procedures).
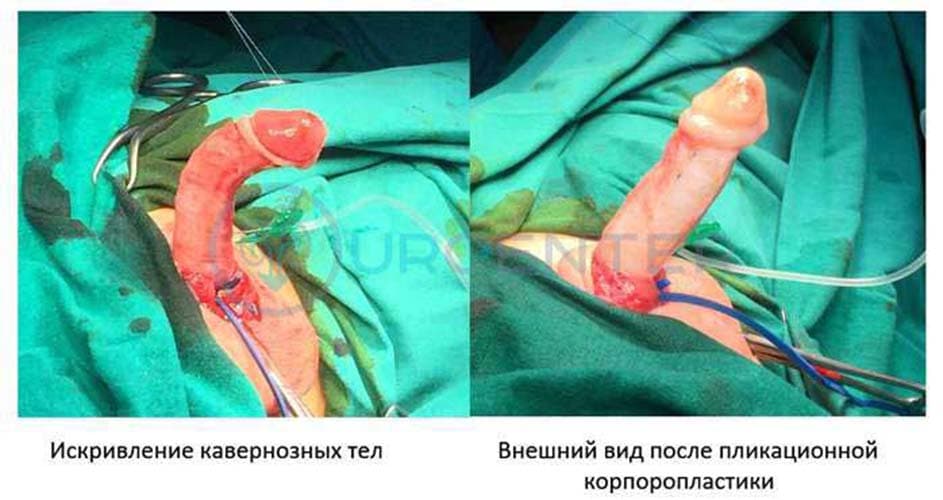
Наиболее часто применяемая методика при коррекции дистальных и среднестволовых гипоспадий – TIP (tubularized incised plate, Snodgrass). Этот способ позволяет создать уретру из местных тканей по принципу Duplay, но отличительной особенностью является рассечение задней стенки уретры, что создает возможность для формирования артифициальной уретры большего диаметра. Текущие исследования показывают, что данная технология используется большинством урологов во всем мире для лечения дистальных форм гипоспадии.
Далее мобилизуются крылья головки, чтобы накрыть ими сформированную уретру и придать головке более коническую форму. Избыточная кожа по дорзальной поверхности мобилизуется для закрытия дефекта на вентральной части.
Различный шовный материал применяется для пластики уретры, наиболее соответствующие требованиям современной пластической генитальной хирургии, является PDS 6-7/0 и Монокрил 6/0, как достаточно крепкие и быстро рассасывающиеся.
Множество исследований показало, что использование дополнительных слоев тканей (мясистая оболочка крайней плоти, вагинальная оболочка и др.) между уретрой и кожей снижает риск развития свищей. Спорным остается вопрос применения коротких уретральных стентов в комбинации с цистостомой и длительной катетеризации мочевого пузыря. В ретроспективном исследовании в 2015 году было показано, что более длительная катетеризация сроком до 3 недель приводит к меньшему количеству осложнений, чем при установке катетера менее 1 недели.
Повторные пластические операции при гипоспадии, проводимые в условиях недостатка пластического материала, составляют отдельную проблемную группу пациентов, имеющих больший процент осложнений. С целью коррекции гипоспадии у этих больных используются различные свободные трансплантаты: слизистая оболочка щеки, губы, нижней поверхности языка, кожа заушной области и др.
Нужно ли показывать ребенка с гипоспадией урологу в подростковом возрасте?
При росте полового члена в подростковом возрасте и появлении вторичных половых признаков нередко возникает вторая волна проблем связанных с перенесенными ранее операциями. Нередко усиливается деформация полового члена из-за ограничения роста созданной части уретры или сохранившихся эмбриональных рубцов на кавернозных телах. В уретре могут расти волосы, если сделана она была, хотя бы частично, из кожи мошонки, имеющей в своем составе волосяные фолликулы. На волосах происходит оседание нерастворимых мочевых солей и формирование камней, которые могут служить препятствием при мочеиспускании. Резкое расширение созданной уретры – дивертикул накапливает мочу и проявляется подтеканием мочи после мочеиспускания. Дивертикулы иногда сочетаются с сужениями созданной уретры.
Осмотры лучше проводить в возрасте 13-14 лет. Если с момента операции ко времени осмотра прошло более 10 лет, вполне вероятно, что специалист гипоспадиолог, располагая современными средствами и методами коррекции, найдет возможность решить проблемы пациента. Часто это можно сделать неоперативными методами или просто советом.
Гормональные исследования и анализ спермограммы в возрасте 16-17 лет помогут правильно оценить особенности половой системы у мальчика и его способность к оплодотворению.
Методы лечения
Основной способ терапии – это радикальное удаление пораженной зоны с небольшим захватом здоровой ткани. Доброкачественные элементы удаляют лазером, что позволяет избежать рецидивов, так как удаляемые ткани прижигаются, и нет распространения опухолевых клеток. Также применяются электрокоагуляция пораженных областей или криодеструкция. Многие клиники практикуют радиоволновую терапию при удалении кожных новообразований.
Если это рак, который невозможно удалить, применяется химиотерапия и облучение
При злокачественных процессах прогноз неблагоприятный, опухоли могут метастазировать, поэтому важно обращаться к врачу сразу, при первых признаках проблем кожи. Современные методики удаления позволяют предотвратить рак и удалить образования без рубцов
Каков прогноз реконструктивных операций при атрезии ануса и прямой кишки?
Хорошее удержание кала даже при сильном позыве на опорожнение прямой кишки (вплоть до появления запоров) отмечается у детей, имевших такие аномалии, как прямокишечно-промежностный свищ (ректо-перинальный), низкий прямокишечно-уретральный свищ (ректо-бульбарный) или прямокишечно – преддверновлагалищный свищ (ректо-вестибульрный).
У пациентов с более сложными вариантами аноректальных аномалий, например при ректопростатическом свище, прямокишечно-пузырном свище или клоакальном пороке часто требуется применение программы реабилитационных мероприятий, помогающая детям достичь удержания и стать опрятными.
Диагностика
Фото: doctors.am
В большинстве случае гипоспадию диагностируют сразу после рождения ребенка, поскольку неправильное расположение выхода мочеиспускательного канала видно врачу при осмотре. К тому же на наличие патологии указывает струя при мочеиспускании.
При тяжелых формах болезни, когда наружные половые органы сильно изменены пороком, требуется клиническое исследование на подтверждение кариотипа. Помимо этого, ребенку проводят полное обследование для обнаружения сопутствующих заболеваний и патологий мочевой системы.
Общие принципы диагностики
При стволовой, головчатой и венозной форме гипоспадии диагноз устанавливается врачом при первичном осмотре. Вне зависимости от формы болезни проводят УЗИ малого таза, чтобы обнаружить хронические заболевания и иные врожденные патологии мочеполовой системы.
Также пациенту в обязательном порядке требуется консультация эндокринолога и генетика. Данные специалисты в зависимости от особенностей случая могут назначить сдачу анализов или клинические исследовании (анализ крови на сахар, анализ крови на содержание половых гормонов и так далее). Полное обследование позволяет выявить сопутствующие патологии и провести эффективное лечение.
Клинические исследования
При диагностировании гипоспадии доктор может назначить такие клинические и инструментальные исследования:
- УЗИ органов малого таза;
- цитоскопию (исследование мочевого пузыря при помощи эндоскопа);
- МРТ;
- урофлоуметрию (исследование позволяет определить объемную скорость мочеиспускания).
В большинстве случае проводится обследование не только полового члена, но и всей мочевой системы, поскольку неправильно мочеиспускание приводит к застою мочи в почках и мочеточниках, что становится причиной хронических и острых заболеваний.
Диагностика тяжелых форм гипоспадии
При промежностной и мошоночной форме заболевания наружные половые органы часто подвергаются сильному изменению, что усложняет определение пола ребенка. Чтобы установить пол новорожденного, в таких случаях проводят генетический анализ на определение кариотипа.
Ультразвуковое исследование и магнитно-резонансная томография могут не дать полной картины развития патологии, поэтому иногда назначают лапароскопию внутренних органов. Исследование проводится с целью обнаружения яичников и иных женских половых органов.
Доктор также назначает обследование эндокринной системы, что позволяет обнаружить причину развития патологии. Нередко нарушения в выработке гормонов становятся причиной появления аномальных половых органов и нарушения мочеиспускания.
Тяжелые формы гипоспадии всегда сопровождаются и иными патологиями, поэтому проводится детальное обследование внутренних органов с целью раннего диагностирования и назначения эффективного лечения.
При обнаружении неправильного выхода уретры, искривленного полового члена или иных признаках заболевания необходимо обратиться к урологу, который и назначить обследование
Обратите внимание, что определенные анализы и обследования назначаются в зависимости от некоторых факторов:
- особенностей развития патологии;
- сопутствующих заболеваний;
- жалоб пациента или его родителей (если речь идет о маленьком ребенке);
- клинических возможностей клиники (имеющегося мед оборудования) и так далее.
При тяжелых формах заболевания необходимо обратиться в специализированную клинику, где работают соответствующие специалисты, и имеется оборудование для проведения полного обследования, включая редкие анализы и исследования.
Клиника гипоспадии
Типичные симптомы можно разделить на:
- Мочевой (обструкция мочевыводящих путей, следует дифференцировать с заболеваниями предстательной железы);
- Боль и жжение при мочеиспускании (часто указывает на наличие инфекции мочевыводящих путей);
- Появление крови в моче.
Жалобы больных будут зависеть от типа гипоспадии, возраста и наличия или отсутствия искривления полового члена.
Жалобы будут касаться деформации полового члена, аномального расположения наружного отверстия уретры, которому пациенты часто не предают никакого значения и эта проблема обнаруживается случайно при профилактических медицинских осмотрах. Деформация может иметь различные формы (например, изогнутость в виде крючка). Обычно пациенты обращаются за квалифицированной медицинской помощью только тогда, когда возникают серьезные проблемы с мочеиспусканием (задержка, воспалительные процессы, боли).
С возрастом возникает психологическая половая неполноценность, замкнутость, раздражительность, невротизация. Взрослые больные жалуются на нарушение сексуальной функции (невозможность полового акта, эректильная дисфункция), возникновение интерсексуальности, феминизации (женское телосложение, рост молочных желез, рост волос по женскому типу, высокий тембр голоса и так далее).
Существует также более редкая форма гипоспадии, которую называют гипоспадией без гипоспадии (типа хорды). Из-за сужения дистального отдела мочеиспускательного канала возникает искривление полового члена, которое отчетливо видно во время эрекции.