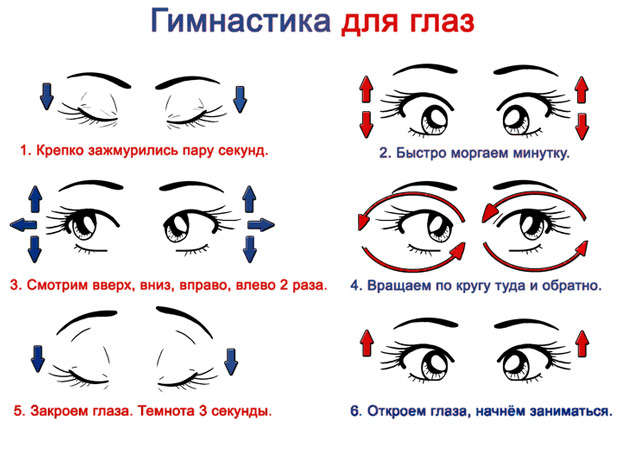
Как можно измерить внутриглазное давление?
Содержание:
Есть ли к ангиографии противопоказания?
Не всегда целесообразно проводить этот метод диагностики в связи с тем, что вводится краситель, способный вызвать побочные эффекты. Есть к ангиографии противопоказания:
- глаукома;
- болезни, при которых наблюдается помутнение оптических сред;
- сердечно-сосудистые патологии;
- неврологические проблемы;
- почечная недостаточность;
- аллергия на флюоресцирующее вещество;
- воспалительные заболевания вен;
- астма;
- невозможность вызвать искусственный мидриаз;
- перенесенный инсульт или инфаркт;
- психические отклонения;
- эпилепсия;
- регулярный прием антидепрессантов;
- возраст до 14-16 лет.
Также не рекомендуется проводить ангиографию пожилым людям старше 65 лет. Результаты обследования могут быть неточными. Кроме того, в этом возрасте люди часто страдают от различных хронических заболеваний. Обычно не назначается процедура исследования сосудов с применением красителя беременным, особенно в первые три месяца вынашивания плода.

Исключением может стать подозрение на возникновение новообразования. Кормящие матери не смогут кормить малыша грудным молоком на протяжении 4 дней после процедуры, пока краситель полностью не выйдет из организма. Практически все противопоказания являются относительными. Даже после инсульта и инфаркта процедура может быть назначена, но только после прохождения пациентом реабилитации.
Какой бывает миопия?
Выделяют две формы близорукости — врожденную и приобретенную. Врожденная форма — это формирование нарушений глазного яблока в период внутриутробного развития ребенка под воздействием негативных факторов. Причиной может оказаться серьезное заболевание матери в первом триместре беременности, гипоксия плода, недоношенность. Врожденным считается заболевание, проявившееся у ребенка до 3-х лет.
Врожденную форму миопии не стоит путать с наследственной, которая представляет собой не что иное, как предрасположенность человека к появлению близорукости, передаваемую по наследству и увеличивающуюся в том случае, когда оба родителя имеют подобное заболевание.
Приобретенная близорукость — это нарушение зрения, возникающее при влиянии негативных факторов, которое может наступить в детском или юношеском возрасте. По тяжести заболевание бывает трех степеней:
- Слабая — нарушения зрения в пределах до -3,0 диоптрий (D);
- Средняя — от — 3,25 D до — 6,0 D;
- Сильная — от — 6,0 D и более.
При неблагоприятном течении миопия может стать причиной заметного снижения остроты зрения, возникновения осложнений, появления косоглазия, в сложных случаях может привести к потере зрения и инвалидности.
Офтальмоскопия с широким и узким зрачком
Для повышения эффективности осмотра глазного дна, как правило, используют мидриатики — так называют капли, расширяющие зрачок до 1,5-2 мм. Такое состояние позволяет офтальмологу более детально рассмотреть внутренние структуры глаза. К препаратам этой категории относятся «Ирифрин», «Атропин», «Тропикамид», «Цикломед», «Мидрум» и другие. Их применение регулируется офтальмологом, так как капли противопоказаны в определенных случаях: например, при беременности, закрытоугольной глаукоме, аллергических реакциях на компоненты капель, в детском возрасте и по другим причинам. Некоторые из мидриатиков могут вызывать гиперемию и отек век, светобоязнь, повышение внутриглазного давления, раздражение конъюнктивы. Если у Вас имеется какая-либо аллергия на определенные компоненты, следует обязательно предупредить врача. В такой ситуации может потребоваться проведение офтальмоскопии с узким зрачком.
Врачи рекомендуют проходить осмотр глазного дна на регулярной основе после 40-45 лет, даже если нет жалоб на качество зрения. В этот период уже начинают происходить первые возрастные изменения в организме, в том числе касающиеся и органов зрения, а многие заболевания могут никак не проявлять себя на начальных стадиях.
Провести офтальмоскопию глазного дна можно в нашем Центре Контактной Коррекции Зрения на Тверской. Вы можете пройти ее в комплексе с другими процедурами: визометрией, биомикроскопией, авторефрактометрией, пневмотонометрией или же сделать отдельно: с узким зрачком или в условиях мидриаза. Мы работаем с 9.00 до 21.00 по адресу: ст. м. Тверская, Малый Палашевский пер., д. 6. Предварительная запись доступна по телефонам +7 (495) 587 95 95, +7 (800) 100 95 96.
Противопоказания к проведению непрямой офтальмоскопии
Несмотря на эффективность и распространенность данной процедуры, имеются и противопоказания к ее проведению. Так, диагностика нецелесообразна при повышенной светочувствительности, обильном слезотечении, воспалительных заболеваниях органов зрения и прочих патологиях, при которых рассмотреть глазное дно становится невозможным. Также запретом является невозможность медикаментозного расширения зрачка (миоз).
Кроме того, следует с осторожностью отнестись к использованию капель, расширяющих зрачок. Так, «Атропин» не рекомендован при наличии заболеваний сердечно-сосудистой системы
Некоторые из средств недопустимы для беременных женщин, они могут привести к гиперемии и отеку век, светобоязни, раздражению конъюнктивы. Мидриатики запрещено капать при наличии глаукомы, так как они могут спровоцировать резкий скачок внутриглазного давления. Кроме того, может возникнуть аллергическая реакция на какие-либо компоненты препарата. Специалист должен внимательно изучить анамнез, прежде чем назначать офтальмоскопию с широким зрачком. В случае противопоказаний он назначит исследование без использования расширяющих зрачок капель, или же подберет безопасное лекарство.
Стоимость офтальмоскопии напрямую зависит от выбранного метода и от того, какие результаты необходимо получить специалисту. Вы можете пройти ее в комплексе с другими процедурами: визометрией, биомикроскопией, авторефрактометрией, пневмотонометрией или же сделать отдельно.
Узнать все о проведении офтальмоскопии в Москве и записаться на консультацию в Центре Контактной Коррекции Зрения можно по телефонам +7 (495) 587 95 95, +7 (800) 100 95 96. Мы работаем без выходных с 9.00 до 21.00 по адресу: ст. м. Тверская, Малый Палашевский пер., д. 6. Врачи ведут прием до 20.00 часов.
Биомикроскопия глаза
Биомикроскопия глаза – это подробный анализ всех структур глаза, фактически исследование глаза под микроскопом. Биомикроскопия проводится с помощью специального аппарата – щелевой лампы (у прибора есть перегородка в виде щели, через которую проходит свет от лампы). Биомикроскопиявыполняется в затемненной комнате, чтобы был контраст между освещаемыми и затемненными лампой участками глаза. Врач направляет узкий пучок света в исследуемый глаз и детально осматривает конъюнктиву, радужную оболочку, хрусталик, стекловидное тело и часть глазного дна. Благодаря биомикроскопии мы диагностируем большое количество болезней глаз еще на ранней стадии. Биомикроскопия – это незаменимый метод обследования при травмах глаза, т.к. врач может увидеть инородные тела в конъюнктиве (ресница, стекло, стружка, песчинка и т.д.), которые не видны на рентгене
Осмотр хрусталика даёт возможность увидеть различные зоны хрусталика и обнаружить замутнение его содержимого, что очень важно при диагностике катаракты, в самом её начале. Направив пучок света на глазное дно, врач видит сетчатку и диск зрительного нерва (место где зрительный нерв входит в оболочку глаза), это позволяет диагностировать на ранней стадии отек, неврит зрительного нерва
Подготовка к проведению биомикроскопии глаза. Биомикроскопия глаза не требует специальной подготовки.
Основные показания к проведению биомикроскопии глаза:
- Глаукома
- Катаракта
- Сахарный диабет
- Болезни конъюнктивы (например, конъюнктивит)
- Кератит
- Увеит
- Иридоциклит
- Травмы глаза
- Склерит
- Эписклерит
- Гипертоническая болезнь
Ангиография сосудов глаза — что это такое?

Ангиография — это один из методов рентгенографического типа, применяемый для исследования сосудов. Независимо от цели и объекта исследования (сосуды головного мозга, конечностей, глазных яблок) проводится оно с применением флуоресценции. Это значит, что в кровеносную систему пациента вводится препарат, который способен изменять цвет при воздействии рентгеновского аппарата. Контрастное вещество распространяется по всем сосудам и капиллярам, благодаря чему их можно исследовать с максимальной точностью.
Предсказал развитие флуоресцентной ангиографии (ФАГ) физиолог Бехтерев еще в 1896 году. Он заявил, что существуют растворы, которые не пропускают рентгеновские лучи, при этом заполняют сосуды и могут быть сфотографированы. В 1931 году Форсман воплотил эту идею, он провел первую в историю ангиографию. Но до введения ее в медицинскую практику оставалось еще почти 40 лет. Сегодня данную процедуру назначают при любом обследовании сосудов, в том числе офтальмологическом. Узнаем, какие бывают показания к ангиографии глаза, как она проводится, сопровождается ли обследование побочными эффектами. Эти вопросы особенно часто задают пациенты врачам.
Высокое глазное давление
Различают транзиторное и лабильное повышение внутриглазного давления. При этом оно повышается на короткое время (несколько часов) или более длительные промежуток (несколько дней).
При этом возрастает давление в капиллярах, артериях и венах глазного яблока, а также часто наблюдается повышение внутричерепного давления.
Во время бурных эмоциональных реакций и стрессов, а также при нарушении работы нервной системы, может возникнуть временное повышение давления глазного дна. При некоторых заболеваниях почек и сердечной недостаточности происходит задержка жидкости в организме, что тоже может стать причиной повышения внутриглазного давления.

Появление проблемы также могут спровоцировать различные эндокринные патологии, например, гипотиреоз (недостаточная выработка гормона щитовидной железы) и синдром Иценко-Кушинга (повышенная выработка гормонов надпочечников).
Повышение внутриглазного давления может возникнуть при отравлении лекарственными препаратами, наличии опухолевых процессов, а также воспалительных заболеваний в организме. При всех перечисленных случаях проблема носит непостоянный характер (возникает периодически).
Распространенные симптомы повышенного глазного давления:
- Быстрая утомляемость глаз;
- Снижение четкости зрения;
- Боль в висках;
- Сильно выраженный сухой кератит (синдром «сухого глаза»);
- Головокружение, тошнота.

Если у пациента наблюдается стойкое повышение ВГД, офтальмолог зачастую диагностирует глаукому. Это серьезное заболевание, которое при отсутствии своевременного лечения приводит к разрушению клеток сетчатки, атрофии глазного зрительного нерва, нарушению поступления зрительных сигналов в головной мозг и полной слепоте.
Оптическая когерентная томография диска зрительного нерва
Основной целью визуализации зрительного нерва является определение его контуров и параметров экскавации
Определение этих параметров важно для диагностики глаукомы, а также различных нейропатий. Например, исследование прекрасно зарекомендовало себя в диагностике рассеянного склероза
Томография позволяет изучить следующие параметры: ширину нейроретинального кольца на всех меридианах, а также размер самого диска и экскавации.
Особенно важна когерентная томография диска зрительного нерва при глаукоме. В случаях длительного стойкого повышения внутриглазного давления наблюдается, например, увеличение толщины нейроретинального кольца в вертикальной плоскости. Полученные результаты позволяют специалистам верифицировать стадию заболевания, степень повреждения зрительного нерва и динамически оценивать эффективность проводимого лечения.
| Ранняя диагностика глаукомы по данным ОКТ зрительного нерва |
Оптическая когерентная томография переднего отрезка глаза
В современной офтальмологической практике ОКТ используется не только для изучения структур заднего отдела глаза. Данное исследование весьма эффективно и при диагностике заболеваний переднего отрезка глазного яблока. ОКТ широко используется для оценки состояния органа зрения после проведения антиглаукоматозной операции. В послеоперационном периоде нередко возникают ситуации, связанные с нарушением оттока жидкости и повышением внутриглазного давления. Применявшиеся ранее при таких ситуациях диагностические процедуры не давали четкого представления об уровне блокады, в отличие от ОКТ
Неоспоримым преимуществом данного метода является его бесконтактность, что важно для профилактики инфекционных осложнения в послеоперационном периоде.
| ОКТ переднего отрезка: визуализируются роговица, радужка, УПК, передняя капсула хрусталика |
ОКТ также позволяет детально изучить радужку глаза, четко дифференцировать все ее слои, в том числе строму и пигментный эпителий. Изменения со стороны радужки являются ранним диагностическим критерием многих заболеваний, в том числе синдрома пигментной дисперсии и редких разновидностей глаукомы.
ОКТ роговицы глаза широко используется для определения ее толщины, формы и состояния стромы после хирургических вмешательств. ОКТ позволяет изучить переход между собственной роговицей и графтом при кератопластике, а также данный метод помогает в визуализации повреждений при различных заболеваниях и травмах роговицы.
Как проводится исследование
Выше уже упоминалось, что ОКТ глаза – это бесконтактная и абсолютно безболезненная диагностическая процедура. Проводится ОКТ амбулаторно, по времени занимает всего несколько минут.
Пациента просят присесть, голову фиксируют и говорят сфокусировать взгляд на мигающей точке. В ситуациях, когда острота зрения сильно снижена, достаточно просто не двигаться, устремить взор в одну точку и не моргать. Никакого дискомфорта или болезненных ощущений во время ОКТ пациент не испытывает.
После обследования компьютер проводит анализ полученных данных и выдает на монитор соответствующие изображения. Специалист их внимательно изучает и дает свое заключение на основании полученных в процессе исследования данных.
| Проведение ОКТ сетчатки глаза с целью верификации диагноза |
Диагностические возможности метода
Ангиография с применением контраста – относительно новый метод. Хотя впервые он был использован всего 50 лет назад, начал активно применяться лишь в конце 2000-х годов. С момента своего появления ФАГ считается одним из наиболее серьезных диагностических прорывов в офтальмологии. Стоит отметить, что не существует альтернативы ФАГ – ни одно исследование не позволяет получить такой же объем информации о сосудах сетчатки.
Обследование может проводить только врач-офтальмолог с соответствующей квалификацией, прошедший специальное обучение. Основная сложность заключается в расшифровке полученного изображения – доктор должен точно знать, как выглядит патология.
Показания
- Микроаневризмы и аневризмы сосудов сетчатки.
- Воспалительные процессы, затрагивающие сетчатку.
- Гемангиома, неоваскуляризация.
- Диагностика патологий глазного дна.
- Оценка необходимости лазерной коагуляции сетчатки.
- Определение локализации аномалии глазного дна.
- Мониторинг эффективности и оценки динамики лечения сосудистых патологий.
Противопоказания
- Пониженная прозрачность сред.
- Подозрение на глаукому или имеющийся диагноз.
- Проблемы с расширением зрачка.
- Некоторые хронические заболевания, острые инфекции и воспалительные процессы.
- Инсульт, , срок менее года после инфаркта.
- Аллергические реакции на флуоресценты в анамнезе.
- Возраст до 14 и старше 65 лет.
- Некоторые психиатрические заболевания.
- Беременность.
Когда осмотр глазного дна противопоказан?
Абсолютных противопоказаний, которые навсегда исключают возможность назначения офтальмоскопии, нет. Однако могут быть временные препятствия к ее проведению. Если в данный момент у пациента наблюдается инфекционное или воспалительное заболевание глаз, сопровождающееся обильным слезотечением, повышенной чувствительностью к свету и другими симптомами, осмотр глазного дна перенесут до полного излечения. Также проведение офтальмоскопии будет осложнено при помутнениях оптических сред: хрусталика, роговицы, стекловидного тела. Окулист не сможет полноценно осмотреть глазное дно. В некоторых случаях процедура отменяется при закрытоугольной глаукоме. Осмотр может привести к повышению внутриглазного давления. Но обычно и этот симптом снимается соответствующими препаратами.
Преимущества офтальмоскопии
Точность обследования составляет 90-95% в зависимости от методики, выбранной врачом. Длится процедура 10-15 минут. Осложнений она не вызывает. Проводится в амбулаторных условиях. Специфической подготовки исследование не требует. Женщинам рекомендуется не наносить косметику на лицо перед походом в клинику. Врачи советуют взять с собой солнцезащитные очки. Мидриатик действует примерно 3-4 часа. На протяжении этого времени могут беспокоить светобоязнь и плохое зрение вблизи. За руль автомобиля также лучше не садиться. Это может быть опасно.
Некоторые пациенты после офтальмоскопии жалуются на сухость во рту, головокружение, тошноту. Такое бывает не часто. Как правило, причиной этого становится реакция организма на препарат для увеличения диаметра зрачков. Перечисленные симптомы проходят достаточно быстро.
Офтальмология располагает на сегодняшний день множеством самых разнообразных методов обследования. Многие из них полностью автоматизированные. Принцип осмотра глазного дна придуман в позапрошлом столетии, но до сих пор офтальмоскопия является самой распространенной диагностической процедурой.
Преимущества офтальмоскопии в нашей клинике
Офтальмологи клиники «Сфера» имеют многолетний опыт работы, а в их арсенале имеется современная фундус-камера «VX-10а» производства японской компании «Kowa». Она не только позволяет получить полноцветное изображение глазного дна, но и обеспечивает наилучшие мидриатические и немидриатические углы для исследования, что позволяет использовать её при расширенном и суженном зрачке.
Цена офтальмоскопии в нашей клинике входит в стоимость приёма. Записаться на приём к нашим специалистам в Москве можно заполнив простую форму на нашем сайте или позвонив по телефону: +7 495 139‑09-81.
Осмотр глазного дна — особенности процедуры
С каким бы жалобами пациент ни пришел к офтальмологу, вероятнее всего, наряду с другими методами ему будет назначена и офтальмоскопия. Эта процедура позволяет быстро и детально оценить состояние глазного дна — внутренней части глаза, которая включает в себя сетчатую и сосудистую оболочки, а также зрительный нерв. Изменения в этих структурах глазного яблока в большинстве случаев свидетельствуют о серьезной патологии. При этом на глазном дне отражаются последствия развития не только офтальмопатологий, но и таких заболеваний, как гипертония, сахарный диабет, туберкулез, почечная недостаточность.
Преимущество офтальмоскопии заключается в том, что она является одной из самых простых и доступных процедур. Длится несколько минут, предварительной подготовки не требует, осложнениями не сопровождается, противопоказаний к ней немного. Выполняется осмотр глазного дна с помощью различных методов. Офтальмоскопия бывает обратной и прямой, монокулярной и бинокулярной, контактной и бесконтактной. Некоторые методики могут быть проведены только с применением лекарственных препаратов.
Исследование полей зрения. Обследование при выпадении полей зрения. Компьютерная периметрия
Компьютерная периметрия – один из самых современных методов исследования полей зрения. Поле зрения – это все то, что видит человек в четком или размытом виде вокруг предмета, на котором сфокусировался. Выпадение полей зрения (скотома, гемианопсия) является основной причиной для проведения компьютерной периметрии.
Как выполняется исследование полей зрения (компьютерная периметрия)? Каждый глаз исследуется индивидуально. Врач усаживает пациента перед специальным аппаратом и просит, не отрываясь смотреть на метку в куполе периметра. В процессе исследования в куполе периметра загораются светящие точки (предъявляются световые стимулы). Ваша задача – нажимать кнопку на пульте каждый раз, когда будет виден огонек. Компьютер зафиксирует Ваш отклик на стимулы и обработает результат. По окончании обследования Вы получите распечатку карты полей зрения и комментарий врача офтальмолога. Благодаря компьютерной обработке результатов исследования мы можем практически полностью исключить ошибку.
Подготовка к выполнению компьютерной периметрии. Выполнение компьютерной периметрии не требует специальной подготовки.
Основные показания к компьютерной периметрии:
- Пятна в поле зрения, скотомы, выпадение полей зрения
- Рассеянный склероз
- Ретробульбарный неврит
- Болезни зрительных нервов и зрительной коры головного мозга
- Болезни сетчатки глаза
- Диабетическая ретинопатия
- Глаукома
- Гипертоническая болезнь, нарушение мозгового кровообращения и атеросклероз сосудов мозга
- Травмы головы, повышенное внутричерепное давление
Прямая офтальмоскопия
Она проводится при помощи направленного пучка света. Офтальмолог располагается напротив пациента и приставляет к его глазу офтальмоскоп, который освещает глазное дно. Изображение можно приближать и удалять. Расстояние между прибором и глазом обследуемого составляет 4 см. Рассчитана методика на то, что глаз представляет собой оптическую систему, способную увеличивать изображение в 14-16 раз. Благодаря этому удается обнаружить даже незначительные изменения на глазном дне. Также метод позволяет определить рефракционные нарушения. Есть у прямой офтальмоскопии и недостатки:
- Малый угол обзора. Нет возможности осмотреть глазное дно в полном объеме.
- Близкий контакт с пациентом.
- Отсутствие стереоскопической картинки.
Что такое прямая офтальмоскопия и как она проходит?

Прямая офтальмоскопия позволяет изучить глазное дно в деталях под многократным увеличением. Прибор увеличивает изображение в 13-16 раз. Офтальмоскоп оснащен источником света. Врач держит аппарат в руке и направляет его на внутренние структуры глаза. Благодаря этому удается увидеть даже мельчайшие изменения. Но есть у метода и недостатки. С его помощью нельзя осмотреть периферию сетчатки.
Более точную информацию о состоянии глазного яблока можно получить в ходе офтальмохромоскопии. Она также является прямым исследованием. В диагностике применяется офтальмоскоп, оснащенный цветными фильтрами — оранжевым, желтым, зеленым, пурпурным. Под тем или иным оттенком удается увидеть определенные патологические изменения.
Офтальмоскопия глазного дна — как проводится процедура?
Первый офтальмоскоп был создан еще в 19 веке. С тех пор разработано несколько методик осмотра глазного дна. Сегодня применяют различные виды приборов: линзы Гольдмана, электронные и лазерные, монокулярные и бинокулярные. Две основных разновидности офтальмоскопии — прямая и обратная (непрямая). Первая проводится следующим образом. Офтальмолог садится напротив пациента. Луч света направляется прямо в зрачок. Врач держит правой руке офтальмоскоп и приближает его к глазу обследуемого. Детально сетчатку удается рассмотреть с 3-4 см. Изображение увеличивается примерно в 16 раз. Длится такая процедура не больше 10 минут. Для прямой офтальмоскопии требуется инстилляция в глаза пациента мидриатических капель, которые расширяют зрачок. Методика очень точная за счет сильного увеличения изображения. Но не лишена она и недостатков. Картинка получается не очень объемной. Изучить периферию глазного дна возможности нет. Для этого нужно прибегнуть к помощи другого метода — обратной офтальмоскопии. Как проводится эта процедура?
В правой руке у своего глаза окулист держит офтальмоскоп. Источник света располагается за спиной пациента. Немного слева от него. В левой руке у офтальмолога — линза. Расстояние от роговицы до оптического изделия составляет 5 или 7 см в зависимости от диоптрий, которыми оснащена линза. Врач направляет пучок света в глаз пациента. Он отражается от глазного дна и попадает на линзу. Поток световых лучей преломляется и образует изображение со стороны окулиста. Оно словно зависает в воздухе и представляет собой в несколько раз увеличенную картину внутренней части глаза. Увеличение здесь не такое сильное, как в прямой офтальмоскопии. Зато есть возможность быстро проверить состояние не только диска зрительного нерва, сосудов и артерий, но и периферической области.
В некоторых случаях проводится как обратная, так и прямая офтальмоскопия. Первая методика помогает быстро выявить патологический процесс, а вторая — узнать подробности о заболевании: характер развития, стадию, причины.
Прямая и обратная офтальмоскопия. Осмотр глазного дна
Офтальмоскопия – это современный способ обследования сетчатки, сосудистой оболочки глаза и диска зрительного нерва с помощью пучков света, отражающихся от глазного дна. Офтальмоскопия бывает двух видов: прямая и обратная. Прямая офтальмоскопия – это подробное обследование глазного дна с помощью специального прибора офтальмоскопа. Доктор садится перед пациентом и устанавливает напротив обследуемого глаза офтальмоскоп. Затем доктор начинает приближать офтальмоскоп к исследуемому глазу до тех пор, пока не увидит четкое отражение глазного дна. Такой способ исследования позволяет использовать оптическую систему глаза (зрачок, хрусталик, стекловидное тело), как увеличительное стекло, которое может увеличить изображение в 15 раз.
Обратная офтальмоскопия.
Это исследование глазного дна с помощью направленного пучка света и особых линз.
Что выбрать, прямую или обратную офтальмоскопию?
Обратная офтальмоскопия очень эффективна при обследовании пациентов с катарактой, также этот способ исследования позволяет сразу осмотреть все участки глазного дна в отличии от прямой офтальмоскопии, где доктор видит только некоторые участки дна, и он вынужден управлять взглядом пациента, чтобы увидеть все глазное дно. Врач-офтальмолог выберет нужный способ обследования исходя из цели осмотра.
Подготовка к проведению офтальмоскопии. Проведение офтальмоскопии не требует никакой специальной подготовки.
Основные показания к проведению офтальмоскопии:
- Заболевания хрусталика и сетчатки
- Травма глаза
- Травма головы
- Боли в голове
Часто задаваемые вопросы
Кто направляет на осмотр глазного дна?
Исследование проводится пациентам, находящимся на обследовании или под наблюдением различных специалистов — терапевтов, , неврологов, , сосудистых хирургов, гематологов и многих других. Кроме того, осмотр глазного дна обязательно входит в комплекс обследования «».
Какие патологии обнаруживаются во время офтальмоскопии?
Во время диагностики можно выявить:
- Отслоение сетчатки.
- Опухоли органов зрения.
- Катаракту.
- Деформации зрительного нерва.
- Нарушения в сосудистой системе глазных яблок.
- Дегенеративные нарушения макулы.
Можно ли обнаружить заболевания, которые не относятся к органам зрения?
В первую очередь специалист исследует глазные яблоки, но часто в ходе осмотра по косвенным признакам обнаруживаются и другие патологии:
- Туберкулез.
- Сахарный диабет.
- Повышенное давление.
- Почечная недостаточность.
Когда нужно проходить офтальмоскопию?
Данный метод проверки органов зрения используется в комплексной диагностике. Если есть подозрения на кровоизлияния и опухоли, то специалист использует прямой метод. Обратная офтальмоскопия назначается в случае, если есть симптомы дистрофических изменений или нарушений в периферийных зонах сетчатки.
Выбор диоптрической силы линзы проводится с учетом того, какие симптомы наблюдаются у пациента.
Состояние внутренних структур глаза при некоторых заболеваниях
Анализ состояния глазного дна проходит по множеству параметров. Врач оценивает цвет, размеры, очертания сетчатки, сосудов, артерий и диска. Самое незначительное изменение того конкретного показателя может свидетельствовать о патологии офтальмологического или системного характера. Это станет более понятно, если привести несколько примеров:
- Диабетическая ретинопатия. Сахарный диабет приводит к разрушению сосудов, что может стать причиной ишемии сетчатки, микроаневризм, неоваскуляризации, отека макулы, образования кист.
- Гипертоническая ретинопатия. Повышение артериального давления приводит к разрушению сосудов сетчатой оболочки. Это может вызвать ретинопатию. При этом заболевании сосуды отличаются извитостью, стенки артерий уплотняются, застаивается кровь, возникают кровоизлияния, наблюдаются очаги прорастания сосудов в области глазного яблока, где их быть не должно. Резкий скачок давления может спровоцировать инфаркт сетчатки. Тяжело протекающая гипертония, которая трудно поддается лечению, приводит к отеку зрительного нерва.
- Атеросклероз. При этой патологии артерии сетчатки заметно бледнеют, сужаются и выпрямляются. Вокруг сосудов могут формироваться белые пятна. Развитие атеросклероза сопровождается кровоизлияниями, утолщением стенок сосудов. Диск, как и сетчатая оболочка, становится бледным. Есть риск возникновения атрофических изменений.
- Хориоретиниты — патологии, характеризующиеся воспалением заднего отдела сосудистой оболочки и сетчатки. На внутренней оболочке просматриваются желтые участки, а в стекловидном теле видны помутнения. Сама же сетчатая оболочка становится мутно-серой.
- Васкулиты сетчатки — болезни, при которых наблюдается воспаление артерий, вен, венул. Вокруг вен внутренней оболочки образуются белые полосы, сосуды сужаются, макула отекает. В стекловидном теле удается рассмотреть белые точки. В некоторых случаях развивается отек радужной оболочки.
- Застойный диск зрительного нерва. Эта патология диагностируется при следующих показаниях: очертания диска нечеткие, цвет его красный, вены сетчатки сильно расширены. По мере ухудшения состояния диск отекает, вены еще больше расширяются, а артерии сужаются, происходят кровоизлияния. При начале атрофического поражения диска зрительный нерв становится серым, отек спадает. Восстановление атрофированных тканей невозможно.
- Неврит зрительного нерва. Диск его заметно краснеет, границы размываются, возникают кровотечения и отложения экссудата. Если воспаление очень сильное, диск настолько краснеет, что сливается с сетчатой оболочкой. Различить его становится сложнее.
- Гидроцефалия. На глазном дне наблюдаются застойные явления. Диск несколько увеличивается в размерах, отекает, краснеет, утрачивает четкие очертания, вены и артерии сетчатки расширяются.
Это только часть заболеваний, которые приводят к изменениям анатомических структур глазного дна. Окулист в ходе офтальмоскопии сможет выявить многие патологии в самом начале их развития. Это повышает вероятность благоприятного исхода.
Как измеряют ВГД?
Применяются контактные и бесконтактные методы измерения давления в глазном яблоке. В числе первых:
- Метод Маклакова. В обследовании применяются цилиндры по 10 граммов, которые предварительно смачиваются в красящем растворе. Груз устанавливается на глазное яблоко, а после этого переносится на специальную бумагу. Динамика ВГД определяется по количеству оставшейся на роговице краски.
- Измерение ВГД тонометром Гольдмана с использованием щелевой лампы. Офтальмолог прикладывает к глазу пациента призму (линзу Гольдмана), смазанную красителем. Она оставляет на роговице пятна в виде колец. По специальной шкале определяется показатель офтальмотонуса.
- Метод Шиотца, в котором применяются грузики без красителя, но с колеблющейся стрелкой. Прибор прикладывается к глазному яблоку, а она фиксирует колебания давления.
Эти методы требуют закапывания анестезирующих капель. Контактные способы связаны с определенным дискомфортом для пациента. Сегодня в основном применяются методики бесконтактные: пневмотонометрия и оптическая когерентная томография (ОКТ).
Используется этот метод и при послеоперационных осложнениях. Людям после 40 лет рекомендуется записываться на эту процедуру раз в год. Проводится она так:
- обследуемый располагается сидя напротив аппарата;
- фиксирует голову на подставке прибора;
- фокусируется на точке, изображенной на мониторе;
- в глаз пациента направляется поток воздуха;
- все изменения роговицы под воздействием этого потока отображаются на компьютере.
Длится такая процедура примерно две минуты. Она безопасная и не вызывает побочных эффектов, но есть к ней ряд противопоказаний:
- тяжелые патологии роговицы;
- высокая степень близорукости;
- инфекционные глазные заболевания;
- травма глаза с нарушением целостности наружных оболочек.
ОКТ — самый современный метод обследования, который назначается при подозрении на глаукому, дистрофию сетчатки, поражение зрительного нерва, тромбоз вен и язву роговой оболочки. Врач может направить на ОКТ пациента, который жалуется на быстрое снижение зрения, «мушки», боль в глазах, экзофтальм.
Готовиться к процедуре не нужно. Нужно только две минуты посидеть в одном положении. Действие прибора основано на инфракрасном излучении. Аппарат направляет в глаз ИК-лучи и делает снимки внутренних оболочек глазного яблока. Результаты обследования готовятся в течение 20 минут. На них видны не только показатель ВГД, но и данные о состоянии внутренних структур глаза.
ОКТ не назначается при помутнении оптических сред, сильной миопии, неврологических заболеваниях и при наличии кардиостимулятора.