Высокое артериальное давление: причины, симптомы и лечение
Содержание:
Признаки острого простатита
- Катаральная. Пациент жалуется на учащенные позывы, болезненность при мочеиспускании, боли в области промежности и крестца.
- Фолликулярная. Болевой синдром становится интенсивным, может отдавать в задний проход и усиливаться в процессе дефекации. Моча выделяется тонкой струйкой. В ряде случаев происходит ее задержка. Отмечается повышение температуры тела до 38 градусов на протяжении длительного периода (субфебрилитет) или умеренная гипертермия.
- Паренхиматозная. У мужчины начинается общая интоксикация организма с ознобом и температурой до 38-40°С. Болевой синдром в промежности становится резким и пульсирующим. Акт дефекации затруднен, а нормальное опорожнение мочевого пузыря невозможно, в результате чего происходит острая задержка мочеиспускания (дизурия).
Диагностика и лечение артериальной гипертонии
Выявить гипертоническую болезнь помогает комплекс мероприятий:
- сбор анамнеза;
- измерение АД;
- прослушивание сердца, сосудов шеи;
- общеклинические и биохимические анализы крови, мочи;
- офтальмоскопия;
- ЭКГ;
- Эхо-КГ;
- УЗИ почек.
Лечение гипертонической болезни основано на применении медикаментозных и немедикаментозных методов.
На сегодняшний день больным артериальной гипертонией принято назначать следующие фармпрепараты:
- ингибиторы АПФ;
- блокаторы ангиотензиновых рецепторов;
- диуретики;
- антагонисты кальция и др.
Немедикаментозное лечение артериальной гипертонии направлено на полное изменение образа жизни больного и исключение всех негативных факторов, повлекших развитие гипертензии (ожирение, курение, злоупотребление солью и солеными продуктами, алкоголем, низкая двигательная активность, склонность к стрессам и т.д.).
Пациенту необходимо сознавать, что лечение артериальной гипертензии должно продолжаться всю жизнь!
Лечение вторичной артериальной гипертонии должно идти параллельно с лечением основного заболевания. В ряде случаев с устранением первопричины исчезает и гипертензия.
Признаки гипертонии
Симптоматика заболевания проявляется у каждого мужчины по-разному (в различных сочетаниях) и по мере прогрессирования патологии. Так, приступы головной боли могут развиваться к вечеру, совпадая по времени с физиологическим пиком уровня АД. Кроме того, этот симптом иногда проявляется и сразу после пробуждения, при этом, он часто ошибочно принимается за недосыпание или переутомление.
Кроме головной боли, которая часто сопровождается ощущениями тяжести в затылке и усиливается при наклоне, резком повороте, чихании, кашле, характерные признаки гипертонии у мужчин – это:
- отечность лица (частичная или общая);
- носовые кровотечения (после них состояние мужчины, как правило, улучшается);
- раздражительность;
- чувство тревоги;
- болезненная реакция на громкие звуки, яркое освещение;
- двоение, «мушки», потемнение перед глазами;
- сердечные боли, которые не купируются сосудорасширяющими препаратами группы органических нитратов (характерны для более поздних стадий болезни);
- одышка, тахикардия (при прогрессировании гипертонии появляется даже в состоянии покоя);
- периферические отеки (могут свидетельствовать о развитии сердечной недостаточности);
- рвота, тошнота.
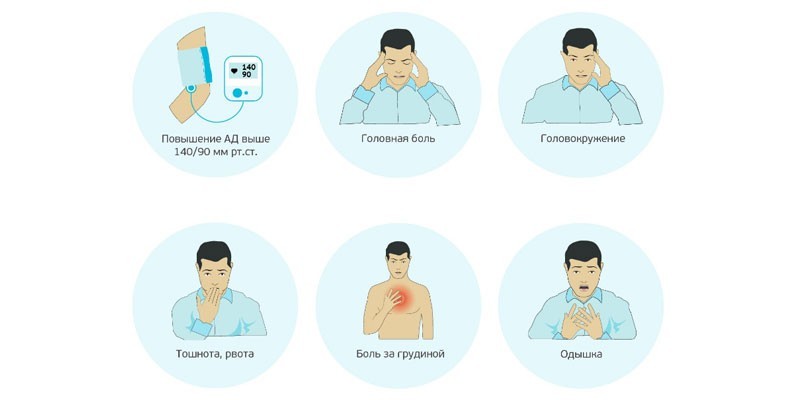
При гипертонической болезни выделяют три этапа развития, для каждого из которых существуют характерные признаки повышенного давления у мужчин. Рассмотрим симптомы, сопровождающие каждую стадию:
- Легкая гипертония. При росте АД до 140-150/90-100 мм рт. ст. патологию характеризуют, как начальную стадию гипертензии. Приступы сопровождаются носовыми кровотечениями, головокружениями. У мужчины может ухудшиться работоспособность, появляется тахикардия, периодическая тошнота.
- Средняя степень патологии. Диагностируется при показателях тонометра 150-179/100-109 мм рт. ст. При этом у мужчины наблюдаются приступы озноба, повышенная потливость, онемение пальцев, тупые боли в сердце. Из-за спазмов сосудов сетчатки перед глазами появляются «мушки», у некоторых больных наблюдается постепенное снижение зрения вплоть до слепоты (после кровоизлияния в сетчатку).
- Тяжелая гипертония. Вызывает нарушения функционирования сердца, других органов.
Стадии гипертонии
Болезнь развивается постепенно. Всего выделяют три стадии.
- Первая стадия: умеренная гипертоническая болезнь. Кровяное давление нестабильно, его значения могут изменяться в течение дня. На этой стадии состояние внутренних органов и центральной нервной системы остается нормальным, признаков органического поражения нет. Гипертонические кризы случаются редко и протекают относительно легко.
- Вторая стадия: тяжелая гипертония. На второй стадии происходит значительное повышение артериального давления, самочувствие часто ухудшается, гипертонические кризы становятся тяжелыми. На этом этапе из-за постоянно высокого кровяного давления начинаются изменения внутренних органов. Появляются сосудистые нарушения, ухудшается кровоснабжение головного мозга. Артерии сетчатки сужаются. Развивается гипертрофия левого желудочка сердца, и это увеличивает риск тяжелых сердечных патологий. Появляются признаки нарушений работы почек (повышение уровня альбумина в моче, повышение уровня креатинина в сыворотке крови)
- Третья стадия: очень тяжелая гипертония. Кровяное давление становится критически высоким — выше 200 мм рт. ст. для систолического и 125 мм рт. ст. для диастолического. Усиливаются органические поражения, развивается сердечная недостаточность, тромбозы мозговых сосудов, аневризмы, почечная недостаточность и другие тяжелые состояния. Часто происходят тяжелые гипертонические кризы.
Симптомы
Гипертония — опасное заболевание, которое проявляется далеко не сразу. Первые тревожные признаки часто остаются без внимания, а неприятные симптомы списываются на переутомление или легкую простуду.
Симптомы повышенного давления могут появляться периодически, но некоторые из них отмечаются регулярно
Необходимо обратить внимание на признаки гипертонии на начальной стадии развития заболевания:
- головная боль в затылочной и височной части;
- постоянная слабость, снижение работоспособности, чувство усталости даже по утрам;
- головокружение, сопровождающееся легкой тошнотой;
- шум в ушах, проблемы со слухом;
- мелькание мушек перед глазами, ухудшение зрения;
- изменение эмоционального состояния, развитие тревожности, нервозность по самым незначительным поводам;
- учащенный пульс, периодические боли за грудиной;
- повышенной потоотделение, озноб;
- чувство нехватки воздуха, невозможность вздохнуть полной грудью;
- периодические кровотечения из носа.
Симптомы повышенного артериального давления могут проявляться по отдельности или комплексно, но даже один из тревожных признаков недомогания — достаточный повод для обращения к врачу.
Важно! Прием анальгетиков при характерной головной боли при повышенном артериальном давлении может на время снять симптомы гипертонии, но обезболивающие средства не устраняют первопричину. Длительные попытки облегчения состояния с помощью таблеток могут усугубить течение болезни и затруднить дальнейшее лечение
Следует обратить внимание и на такие симптомы, как отечность рук и ног (особенно по утрам), частое покраснение и одутловатость лица, ухудшение памяти
Хроническая гипотензия
При хронической форме низкое давление наблюдается в течение длительного времени. Симптомы хронической гипотензии обычно вызваны нарушениями мозгового кровообращения. Признаки пониженного давления появляются часто и ухудшают общее самочувствие мужчины.
К основным симптомам хронической гипотензии относят:
- головные боли в области затылка, висков и лба;
- частые мигрени;
- потемнение в глазах;
- обмороки;
- головокружения;
- шум в голове;
- слабость и быструю утомляемость;
- рассеянность;
- снижение работоспособности;
- снижение памяти;
- склонность к депрессиям;
- эмоциональную неустойчивость;
- онемение и похолодание конечностей;
- повышенную чувствительность к холоду и жаре;
- частую зевоту, ощущение нехватки воздуха;
- болевые и дискомфортные ощущения за грудиной;
- учащения сердцебиения и одышки даже при небольшой эмоциональной или физической нагрузке и др.
Кроме вышеперечисленных признаков гипотензии также могут присутствовать характерные признаки основной патологии:
- при гипотиреозе – выпадение волос, замедление речи, снижение температуры, тучность, отечность;
- при железодефицитной анемии – изменения вкусовых предпочтений (появление потребности есть глину, мел, соленую и острую пищу), бледность, нарушения аппетита, одышка и тахикардия;
- при язвенной болезни – лабильность нервной системы, боли в области желудка, нарушения работы органов пищеварения и др.;
- при митральном стенозе – шумы в сердце, сердечный горб, румянец с синеватым оттенком, болевые ощущения в области сердца, обмороки, одышка.
Признаки гипертонии у детей
Хотя гипертония чаще всего наблюдается у людей пожилого возраста, иногда она встречается и у детей
Поэтому очень важно проверять кровяное давление у ребёнка в возрасте с 3 лет
В нашей клинике успешно лечат гипертонию, остеохондроз, грыжи Шморля, межпозвоночные грыжи и другие заболевания не прибегая к помощи лекарств или операций.
У детей развиваются два основных вида гипертонии: первичная и вторичная. Первичная гипертония не имеет определённой причины. А вот вторичная может быть вызвана различными патологиями: пороки сердца, хронические болезни почек, сахарный диабет, токсический зоб и др.
При умеренной детской и подростковой гипертонии проявления недуга могут отсутствовать. Изредка возможны ощущения усталости, боль в височной области и нервозность. Обычно АГ наблюдается у подростков с ожирением, врождёнными пороками сердца и болезнями почек.
Выраженная гипертония сопровождается значительным ухудшением самочувствия ребёнка. Наблюдаются мигрени, слабость, тахикардия. Новорождённые дети с АГ часто плачут, сонливы, плохо сосут грудь.
При тяжёлой гипертонии у ребёнка могут быть следующие симптомы:
- сильная головная боль;
- тошнота;
- судороги;
- рвота;
- почечная недостаточность;
- одышка.
Родителям рекомендуется регулярно измерять давление ребёнка, а при обострении гипертонии сразу обращаться к врачу.
Степени артериальной гипертонии
В современной кардиологии используется несколько классификаций артериальной гипертонии.
1. Классификация по происхождению
Артериальная гипертензия может быть самостоятельным заболеванием (гипертоническая болезнь). Или же выступать признаком заболеваний других органов, систем — желез внутренней секреции (щитовидной железы, надпочечников), почек, сердца, сосудов. А также являться результатом приема некоторых лекарственных средств. В таком случае речь будет идти о симптоматической (или вторичной артериальной гипертонии).
1 степень (мягкая) — 140-159/90-99; 2 степень (средняя) — 160-179/100-109; 3 степень (тяжелая) — 180/110 и выше;
Отдельно выделяется изолированная систолическая гипертония — САД выше 180, ДАД — ниже 90.
3. По степени поражения органов-мишеней различают три стадии артериальной гипертензии:
- на первой стадии артериальной гипертензии повышение артериального давления не сопровождается изменениями в органах-мишенях;
- на второй стадии отмечаются стойкое повышение АД и органические изменения внутренних органов (однако без значимого нарушения их функций).На этой стадии развития АГ могут обнаружиться признаки атеросклеротического поражения крупных сосудов, сужение артерий сетчатки глаза, гипертрофия левого желудочка сердца; отмечается повышение уровня креатинина в крови и белка в моче;
- на третьей стадии артериальной гипертензии существенное повышение АД связано с патологическими изменениями органов-мишеней и выраженным нарушением их функций (инфаркт миокарда, острое нарушение мозгового кровообращения, геморрагии сетчатки глаза и др.).
1
УЗИ сердца при гипертонии
2
ЭКГ при гипертонии
3
Диагностика гипертонии в «МедикСити»
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями — в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление — более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления — выше 180 мм рт. ст., диастолического — выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130–139 | 85–89 |
| 1 — лёгкая степень гипертонии | 140–159 | 90–99 |
| 2 — умеренная степень гипертонии | 160–179 | 100–109 |
| 3 — тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Клиническая картина
Течение артериальной гипертензии зависит от стадии заболевания, уровня повышения давления и задействованных органов-мишеней.
На начальном этапе болезнь может протекать бессимптомно и обнаруживаться только при плановом измерении артериального давления.
С развитием патологии появляются жалобы на головную боль, тяжесть в затылке, шум в ушах, учащенное сердцебиение, проблемы со сном, снижение работоспособности.
Стойкое повышение давления выше 140/90 мм рт. ст. может стать причиной:
- постоянной одышки, даже при минимальных физических усилиях;
- болей в области сердца;
- повышенного потоотделения, онемения конечностей;
- отеков и выраженной одутловатости лица.
Спазм глазных сосудов проявляется мелкими кровоизлияниями в сетчатку, потерей четкости зрения, мельканием мушек перед глазами.
Каждый из этих симптомов требует незамедлительной консультации у врача-кардиолога.
Возможные осложнения
Из-за повышенного кровяного давления стенки артерий теряют эластичность, а сердечная мышца работает со слишком высокой нагрузкой. Это увеличивает риск стенокардии, острой сердечной недостаточности, инфаркта. Из-за нарушений кровоснабжения головного мозга возможны транзиторные ишемические атаки и инсульты. Тяжесть гипертонии будет нарастать без лечения и коррекции образа жизни: давление продолжит повышаться, и это приведет к поражению внутренних органов, ухудшит общее состояние здоровья и самочувствие. Курение, употребление алкоголя, переедание, недостаток физической активности и высокий уровень стресса ускоряют развитие гипертонической болезни, делают ее течение более сложным.
Кто в группе риска?
Известен ряд факторов, которые значительно повышают риск гипертонии. Это состояния или события, которые определяют вероятность стойкого повышения АД.
Их можно разделить на две основные категории — неуправляемые (неизменяемые, немодифицируемые) и управляемые (изменяемые, модифицируемые).
Неуправляемые факторы риска
Шансы развития гипертонии неизбежно увеличиваются с возрастом: в группу риска попадают мужчины в возрасте от 55 лет и женщины после достижения 65-летнего возраста.
Кроме того, к неуправляемым факторам риска гипертонии относят:
- Наследственность. Семейную историю повышенного АД в разных исследованиях указывают как основу 30–60% случаев развития заболевания. Ученые доказали, что формированию гипертонии способствуют около 30 патологических комбинаций в генетическом коде. Этот вопрос еще подлежит длительному изучению: известные методы исследования не позволяют с максимальной точностью определить конкретные мутации, которые становятся причиной развития гипертонии.
- Пол. Известно, что до 64 лет повышению давления больше подвержены мужчины, а в возрасте старше 65 лет ситуация меняется: в основную группу риска попадают женщины. Это связано с наступлением климакса — до менопаузы женские половые гормоны оказывают естественное защитное действие на сосуды. Затем уровень эстрогенов постепенно снижается, и женщины становятся более уязвимыми в отношении сердечно-сосудистых заболеваний.
Управляемые факторы риска
Сами по себе состояния из этого списка не становятся причиной повышения АД, но они постепенно влияют на сосуды и «запускают» механизмы гипертонии. Поэтому для минимизации рисков заболевания нужно пересмотреть свой образ жизни и стараться следовать рекомендациям по профилактике гипертонии.
К основным управляемым факторам повышенного риска относятся:
- Избыточный вес. Увеличенная масса тела — это причина дополнительной нагрузки на сердце и сосуды. У людей с ожирением (если индекс массы тела (ИМТ) составляет более 30 кг/м2) гипертония встречается примерно в 5 раз чаще по сравнению с людьми с нормальным весом. При этом снижение веса на 10 кг позволяет уменьшить давление на 5–20 мм рт. ст.
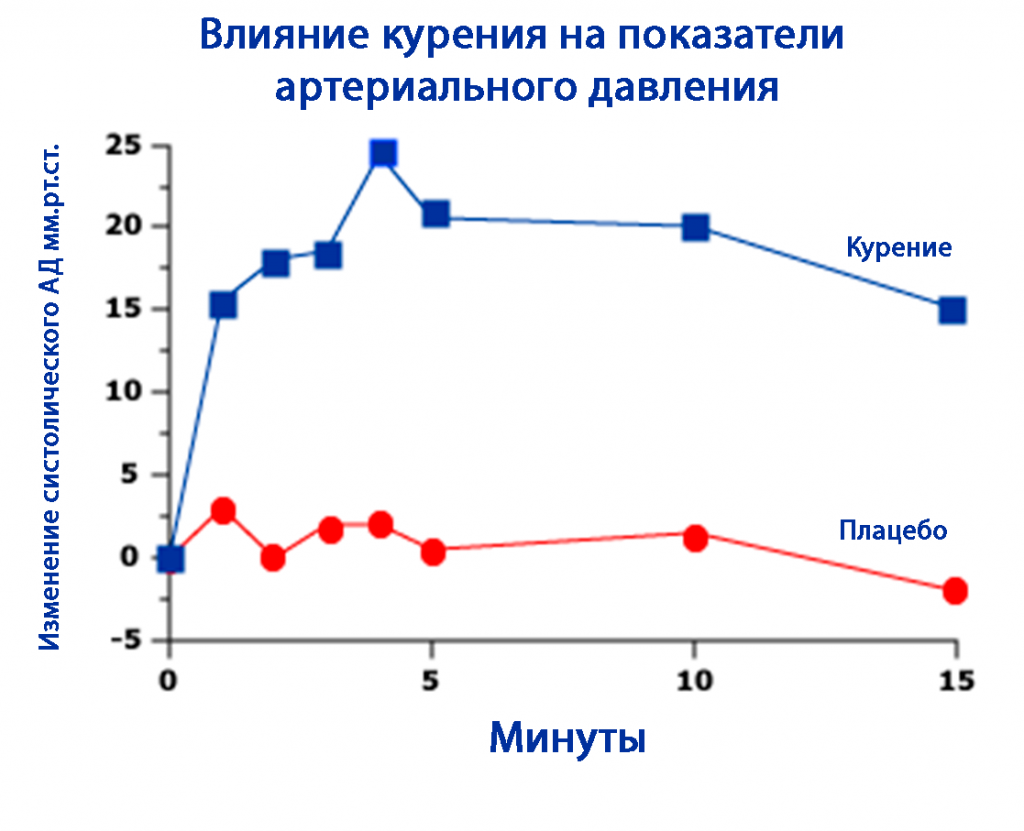
- Большое количество соли в рационе. Эта привычная пищевая добавка вызывает жажду и параллельно задерживает жидкость в организме, что негативно отражается на работе сердца и сосудов. Уменьшение количества соли в рационе до 5 г в день позволяет снизить систолическое давление на 10–15 мм рт. ст (рис. 2).
- Несоблюдение правил здорового питания. Жиры животного происхождения провоцируют отложение «вредного холестерина» на стенках сосудов. Это становится причиной нарушения проходимости артерий и повышения АД. Также повышают давление «простые» углеводы — сладости, хлебобулочные изделия, каши быстрого приготовления.
- Употребление алкоголя. Этанол вызывает учащение сердцебиения за счет выброса адреналина и других гормонов с похожим стимулирующим действием. Это определяет дополнительную нагрузку на сердце и сосуды, провоцируя развитие гипертонии. Эксперты в сфере здравоохранения всех стран мира приходят к единому мнению о том, что «безопасной дозы» алкоголя не существует: для поддержания своего здоровья стоит полностью отказаться от спиртных напитков.
- Курение. Никотин способствует сужению сосудов. Это и становится причиной повышения давления. Временный спазм под воздействием курения со временем приводит к стойкому изменению эластичности артерий. Риск гипертонии повышается и у пассивных курильщиков.
- Гиподинамия — недостаточная подвижность. Отсутствие рациональных физических нагрузок считается причиной развития большинства хронических заболеваний в мире. Малоподвижный образ жизни повышает риск ожирения, вызывает застойные явления в организме, препятствует нормальному обмену веществ. Для профилактики гипертонии нужно увеличить физическую активность: как можно чаще проводить время на свежем воздухе, подобрать оптимальный вид спорта.
- Частые стрессы. Выброс адреналина, которым сопровождается каждый всплеск негативных эмоций, ускоряет работу сердца и определяет дополнительную нагрузку на сосуды. При хроническом стрессе в кровь выделяются гормоны, которые оказывают сосудосуживающее действие. В комплексе это существенно увеличивает вероятность гипертонической болезни.
При желании управляемые факторы риска возможно если не устранить полностью, то хотя бы минимизировать их негативный эффект.
Лечение повышенного давления
Народные средства
На данный момент нет доказательств эффективности народных средств для лечения артериальной гипертензии. Отказ от визита к врачу при симптомах АГ и надежда на стабилизацию состояния при помощи народных средств могут привести к необратимым последствиям и развитию серьезных осложнений.
Любое народное средство может быть только дополнением к основному лечению и должно быть одобрено врачом-кардиологом.
Медикаментозное лечение
Схему медикаментозного лечения определяет врач-кардиолог после всестороннего обследования и определения причин артериальной гипертензии. Выбор методики производится с учетом пола, возраста пациента, наличия сопутствующих заболеваний и поставленных целей.
В лекарственный комплекс могут включаться диуретики, седативные препараты, средства, подавляющие вазомоторную активность и некоторые другие в зависимости от состояния органов-мишеней.
Диагностика
Диагноз гипертонии основывается на показаниях артериального давления. Врач может рекомендовать 24-часовой контроль артериального давления. Этот тест включает в себя ношение устройства, которое показывает регулярные показания артериального давления в течение дня и ночи. Врач также изучит историю болезни пациента и проведет медицинский осмотр. При необходимости назначит дополнительные методы диагностики для подтверждения или исключения диагноза. Примеры дополнительных методов диагностики включают в себя:
- эхокардиографию — УЗИ сердца
- электрокардиограмму (ЭКГ) для отслеживания электрической активности сердца
- анализы крови
- анализ мочи
Причины высокого артериального давления
Первичное высокое артериальное давление — причина высокого давления не определена.
Вторичное высокое артериальное давление имеет основную причину, например, заболевания почек, или связано с определенным лекарственным средством, которое принимает пациент.
Несмотря на то, что тяжело идентифицировать причины гипертонии, имеются некоторые факторы, которые вызывают развитие этого заболевания. Вот несколько причин высокого артериального давления:
1) Возраст. Чем старше человек, тем выше риск возникновения гипертонии;
2) Наследственность. Если у вас есть близкие родственники с гипертонией, то риск развития этого заболевания у вас высокий.
3) Температура воздуха. Систолическое и диастолическое значение артериального давления изменяется в зависимости от времени года и температуры воздуха. Артериальное давление снижается, когда воздух теплый, и поднимается, когда холодает.
4) Этническое происхождение. Люди с Африки или Южной Азии имеют более высокий риск развития гипертонии, по сравнению с людьми кавказского или индейского происхождения (коренные народы Северной и Южной Америки).
5) Ожирение / избыточный вес. Люди с ожирением более склонны к развитию гипертонии, по сравнению с людьми с нормальным весом.
6) Пол. Высокое артериальное давление чаще встречается у мужчин, чем у женщин. Тем не менее, после 60 лет и мужчины, и женщины имеют одинаковый риск. Женщины в возрасте 18-59 лет имеют больше шансов иметь признаки и симптомы заболевания.
7) Гиподинамия. Недостаток физических упражнений, а также сидячий образ жизни повышают риск развития гипертонии.
8) Курение. Курение вызывает сужение кровеносных сосудов, что приводит к повышению кровяного давления. Курение также снижает содержание кислорода в крови; поэтому сердце начинает работать быстрее, тем самым вызывая повышение артериального давления.
9) Потребление алкоголя. Люди, которые регулярно пьют, имеют высокое систолическое артериальное давление.
10) Высокое потребление соли. Люди, которые употребляют мало соли, имеют более низкое артериальное давление крови.
11) Диета с высоким содержанием жира. Диетологи подчеркивают, что проблема заключается не в том, сколько жира потребляется, а какой тип жиров употребляется. Жиры, полученные из растений, таких как авокадо, орехи, оливковое масло и т.д., а также омега являются полезными, в то время как насыщенные жиры животного происхождения, а также транс-жиры — вредны.
12) Психологический стресс. Стресс может оказывать серьезное влияние на артериальное давление.
13) Диабет. Люди с диабетом имеют высокий риск развития гипертонии. Среди больных сахарным диабетом гипергликемия (повышенное содержание сахара в крови) является фактором риска для гипертонической болезни.
14) Псориаз. Он связан с высоким риском развития гипертонии и диабета. Псориаз – это иммунное заболевание, при котором на коже появляются красные чешуйчатые пятна.
15) Беременность. Беременные женщины имеют более высокий риск развития гипертонии. Это является распространенной медицинской проблемой, с которой сталкиваются женщины во время беременности. Большинство стран делят гипертонию во время беременности на четыре категории:
- Хроническая гипертония;
- Преэклампсия-эклампсия;
- Хроническая артериальная гипертензия;
- Гестационная гипертензия.