Индекс инсулинорезистентности. считаем самостоятельно
Содержание:
Развитие заболевания
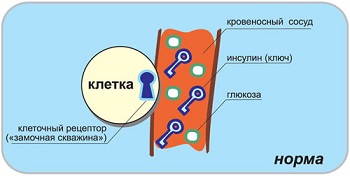 Считается, что чувствительность к инсулину снижается из-за лишнего веса. Но бывает, что инсулинорезистентность развивается и при нормальном весе. Чаще патология встречается у мужчин после 30 лет, а у женщин после 50.
Считается, что чувствительность к инсулину снижается из-за лишнего веса. Но бывает, что инсулинорезистентность развивается и при нормальном весе. Чаще патология встречается у мужчин после 30 лет, а у женщин после 50.
Ранее считалось, что это состояние поражает только взрослых людей, но в последние годы диагностирование инсулинорезистентности у подростков увеличилось в 6 раз.
В развитии инсулинорезистентности выделяют несколько этапов:
- В ответ на поступление в организм углеводной пищи, поджелудочная железа выделяет инсулин. Он сохраняет уровень сахара в крови на одном уровне. Гормон помогает клеткам мышц и жировым клеткам впускать в себя глюкозу и перерабатывать ее в энергию.
- Злоупотребление вредной пищей, отсутствие физических нагрузок, а также курение снижает работу чувствительных рецепторов, и ткани перестают взаимодействовать с инсулином.
- В крови повышается уровень глюкозы, в ответ на это, поджелудочная железа начинает вырабатывать большее количество инсулина, но он все равно остается не задействованным.
- Гиперинсулинемия приводит к постоянному чувству голода, нарушению обменных процессов и повышению артериального давления.
- Гипергликемия, в свою очередь, приводит к необратимым последствиям. У больных развивается диабетическая ангиопатия, почечная недостаточность, нейропатия.
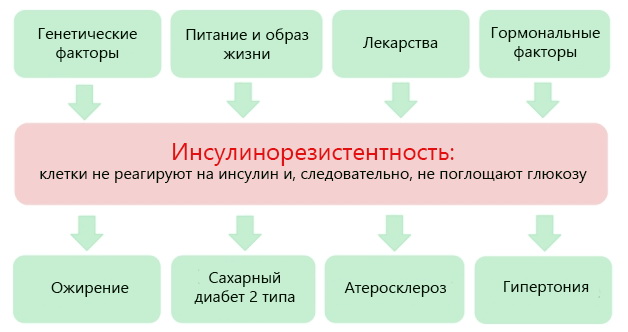
Причины и симптомы
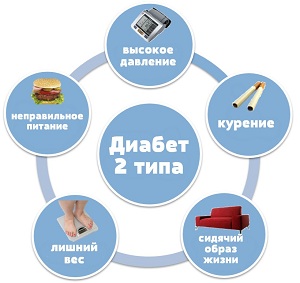
К причинам возникновения инсулинорезистентности можно отнести:
- ожирение;
- беременность;
- тяжелые инфекции.
Предрасполагающие факторы:
- наследственность – если в семье есть родственники с сахарным диабетом, то его возникновение у других членов семьи резко повышается;
- малоподвижный образ жизни;
- частое употребление алкогольных напитков;
- нервное перенапряжение;
- пожилой возраст.
Коварство данной патологии заключается в том, что она не имеет никаких клинических симптомов. Человек долгое время может не знать о наличии у него инсулинорезистентности.
Обычно это состояние диагностируется во время прохождения медицинского осмотра или при появлении явных признаков сахарного диабета:
- жажда;
- учащенное мочеиспускание;
- постоянное чувство голода;
- слабость;
- раздражительность;
- изменение вкусовых предпочтений – людям постоянно хочется сладкого;
- появление боли в ногах, чувство онемения, судороги;
- могут появиться проблемы со зрением: мурашки, черные пятна перед глазами или снижение зрения.
Расчет индекса НОМА
Индекс ХОМА (НОМА) является самым частым методом определения резистентности к инсулину. Он заключается в соотношении количества глюкозы и инсулина в крови. Определяют его с помощью формулы строго натощак.
Индекс HOMA IR = инсулин (мкЕд/мл) * глюкоза плазмы (ммоль/л) / 22,5.
Подготовка к сдаче анализа:
- анализ нужно сдавать строго натощак;
- последний прием пищи должен быть за 12 часов до анализа;
- ужин накануне должен быть легким;
- время сдачи анализа с 8:00 до 11:00 утра.
 В норме результаты анализа для людей от 20 до 60 лет должны быть от 0 до 2,7. Цифры в этом диапазоне означают, что чувствительность тканей к гормону в норме. Если показатель повышен, значит, у пациента диагностируется инсулинорезистентность.
В норме результаты анализа для людей от 20 до 60 лет должны быть от 0 до 2,7. Цифры в этом диапазоне означают, что чувствительность тканей к гормону в норме. Если показатель повышен, значит, у пациента диагностируется инсулинорезистентность.
В зависимости от уровня глюкозы в крови выделяют: преддиабет и диабет. Преддиабет еще не болезнь, но серьезный повод задуматься о своем питании и образе жизни.
Данное состояние является обратимым, то есть при изменении образа жизни возникновения диабета можно избежать. Без действенных методов лечения преддиабет перейдет в сахарный диабет 2 типа.
Расшифровка
При получении протокола исследования не следует использовать его для установления диагноза и самостоятельного лечения. Содержание инсулина в крови не всегда является достаточным критерием для установления болезни. При некоторых физиологических состояниях уровень инсулина меняет свои значения в сторону увеличения (при беременности) или в сторону понижения (сильном переутомлении). Расшифровывать анализ должен врач-эндокринолог. Норма инсулина в крови варьируется у разных возрастных групп.
Таблица №1
Нормативные показатели инсулина в разных возрастных группах
| Категории пациентов | Референсные значения |
| У взрослых пациентов с нормальной работой железы | в пределах 3-26 мкЕд/мл |
| У ребенка | от 3 до 19 мкЕд/мл |
|
У подростков в пубертатный период (период полового созревания) |
2,7-10,4 мкЕд/мл (иногда может увеличиваться на одну единицу/кг тела) |
| У беременных женщин | 6-28 мкЕд/мл |
| У пациентов в пожилом возрасте (после 60 лет) | 6-35 мкЕд/мл |
Правильно поставить диагноз, связанный с нарушением работы поджелудочной железы, позволят результаты исследования инсулина и глюкозы. Для инсулинозависимого диабета типично низкое количество инсулина из-за гибели бета-клеток, вырабатывающих гормон. При заболевании 2-го типа, когда уровень инсулина более норматива, усвоение глюкозы не происходит. Такой вид болезни носит название «инсулинонезависимый». Исследование крови на гормон не является главным показателем в выявлении диабета. Назначение исследований глюкозы, инсулинорезистентности крови должным образом раскроют картину заболевания.
Таблица №2
Расшифровка исследований крови при различных заболеваниях
| Уровень инсулина | Уровень глюкозы | Заболевания |
| Менее нормы | Более нормы | Инсулинозависимый диабет |
| Более нормы | Более нормы | Диабет 2 типа или ожирение 1 степени |
| Более норматива |
Менее норматива (в 2 раза) |
Доброкачественная эндокринная опухоль поджелудочной железы |
Показатель резистентности, иначе его называют «невосприимчивость», показывает уязвимость клеток к инсулину. Чтобы результат анализа был правильным, подготовиться к нему следует так же, как при биохимических исследованиях. Данный способ включает одновременное исследование инсулина и глюкозы натощак.
В качестве нагрузки на поджелудочную железу предлагают выпить глюкозу в объеме 75 мл. По истечении 2 часов проводятся те же исследования. В норме до нагрузки количество глюкозы составляет от 5,6 до 6,1 ммоль/л.
Расшифровывается исследование следующим образом:
- нормальное значение глюкозы – менее 7,8 ммоль/л;
- если уровень глюкозы варьируется от 7,8 до 11,1 ммоль/л, это означает нарушение устойчивости к глюкозе (состояние преддиабета);
- показатель выше 11,1 ммоль/л говорит о наличии у больного сахарной болезни.
- показатель до приема глюкозы колеблется от 3 до 17 мкМЕ/мл;
- уровень гормона после нагрузки (спустя 2 часа) – 17,8-173 мкМЕ/мл. Отклонение от этих показателей обозначает нарушение углеводного и липидного обмена.
Низкий показатель
Пониженное содержание гормона встречается при таких заболеваниях, как:
- диабет 1-го типа;
- острый панкреатит;
- панкреонекроз (осложнение панкреатита, протекающего с некрозом ткани органа);
- диабетическая кома (резкий подъем глюкозы в крови);
- гипопитуитаризм.
Ряд медикаментов могут понижать уровень инсулина. К ним относятся:
- Этанол;
- Фуросемид;
- бета-адреноблокаторы;
- Этакриновая кислота.
Высокий инсулин
Повышение инсулина в анализе крови свойственно при:
- инсулинонезависимом диабете;
- заболеваниях печени;
- болезни, протекающей с уменьшением выработки гормонов гипофиза (акромегалия);
- тиреотоксикозе;
- синдроме Кушинга (нейроэндокринное заболевание, сопровождающееся избыточной секрецией гормонов коры надпочечников);
- кистах у женщин;
- лечении инсулином или препаратами, снижающими уровень сахара в крови;
- миотонической дистрофии (болезнь Штейнерта);
- инсулиноме (опухоль поджелудочной железы).
Повышение уровня инсулина часто наблюдается у пациентов с избыточным весом. Помимо этого, гиперинсулинемия наблюдается при интенсивной тренировке, эмоциональных перегрузках.
Подготовка к анализу
Биоматериал для исследования: венозная кровь.
Метод забора биоматериала: венепункция локтевой вены.
Обязательное условие забора: строго натощак!
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Детям в возрасте от 1 до 5 лет не принимать пищу в течение 2-3 часов до исследования.
Дополнительные требования к подготовке
- В день процедуры (непосредственно до манипуляции) можно пить только обычную воду без газа и солей.
- Накануне теста из рациона необходимо вывести жирные, жареные и острые блюда, пряности, копчености. Запрещено пить энергетики, тонизирующие напитки, спиртное.
- За сутки исключить любые нагрузки (физические и/или психоэмоциональные). За 30 минут до сдачи крови категорически противопоказаны любые волнения, пробежки, подъем тяжестей и т.д.
- За час до исследования на инсулинорезистентность следует воздержаться от курения (в т.ч. и электронных сигарет).
- Обо всех текущих курсах лекарственной терапии или приеме БАДов, витаминов необходимо сообщить врачу заранее.
Возможно, вам также назначили:
- С-пепдид
- Инсулин
- Инсулинорезистентность и индекс HOMA-IR
- Проинсулин
- Глюкоза в крови
- Глюкоза в моче
- Фруктозамин
- Глюкозотолерантный тест (ГТТ)
- ГТТ при беременности
- Гликированный гемоглобин
Повышение значений
- Развитие резистентности (устойчивости, невосприимчивости) к инсулину;
- Повышение риска возникновения сахарного диабета;
- Гестационный диабет;
- Сердечно-сосудистые патологии;
- Метаболический синдром (нарушение углеводного, жирового и пуринового обмена);
- Синдром поликистозных яичников;
- Ожирение различных типов;
- Заболевания печени (недостаточность, вирусный гепатит, стеатоз, цирроз и другие);
- Хроническая почечная недостаточность;
- Нарушение работы органов эндокринной системы (надпочечников, гипофиза, щитовидной и поджелудочной железы и т.д.);
- Инфекционные патологии;
- Онкологические процессы и т.д.
Низкий уровень индекса НОМА-IR свидетельствует об отсутствии резистентности к инсулину и считается нормой.
Общие сведения
Резистентность (снижение чувствительности) инсулинозависимых клеток к инсулину развивается в результате нарушения обмена веществ и других гемодинамических процессов. Причиной сбоя чаще всего является генетическая предрасположенность или воспалительный процесс. Как следствие, у человека повышается риск развития сахарного диабета, метаболического синдрома, сердечно-сосудистых патологий, дисфункции внутренних органов (печени, почек).
Исследование на инсулинорезистентность представляет собой анализ следующих показателей:
- инсулин,
- глюкоза;
- индекс НОМА-IR (расчетное значение инсулинорезистентности).
Инсулин продуцируется клетками поджелудочной железы (бета-клетки островков Лангерганса). Он принимает участие во множестве физиологических процессов, протекающих в организме. Но основными функциями инсулина являются:
- доставка глюкозы в клетки тканей;
- регуляция липидного и углеводного обмена;
- нормализация уровня сахара крови и т. д.
Под действием определенных причин у человека развивается резистентность к инсулину или его конкретной функции. При развитии резистентности клеток и тканей к инсулину увеличивается его концентрация в крови, что ведет к нарастанию концентрации глюкозы. Вследствие этого возможно развитие сахарного диабета 2 типа, метаболического синдрома, ожирения. Метаболический синдром в итоге может приводить к появлению инфаркта и инсульта. Однако существует понятие “физиологическая инсулинорезистентность”, она может возникнуть при повышенной потребности организма в энергии (при беременности, интенсивных физических нагрузках).
чаще всего инсулинорезистентность отмечается у людей с избыточным весом. Если масса тела повышается более чем на 35%, то чувствительность к инсулину снижается на 40%.
Индекс HOMA-IR считается информативным показателем в диагностике инсулинорезистентности.
В ходе исследования оценивают соотношение базального (натощак) уровня глюкозы и инсулина. Повышение индекса НОМА-IR свидетельствует о повышении уровня глюкозы или инсулина натощак. Это является явным предвестником сахарного диабета.
Также данный показатель можно использовать при подозрении на развитие резистентности к инсулину при синдроме поликистозных яичников у женщин, гестационном сахарном диабете, хронической почечной недостаточности, хронических гепатитах В и С, стеатозе печени.
Референсные значения
- Для глюкозы определены следующие границы:
- 3,9 – 5,5 ммоль/л (70-99 мг/дл ) — норма;
- 5,6 – 6,9 ммоль/л (100-125 мг/дл) — преддиабет;
- более 7 ммоль/л (сахарный диабет).
- Нормой инсулина считается диапазон 2,6 – 24,9 мкЕД на 1 мл.
- Индекс (коэффициент) инсулинорезистентности НОМА-IR для взрослых (от 20 до 60 лет) без диабета: 0 – 2,7.
В процессе исследования изучают показатели: концентрация глюкозы и инсулина в крови, а также индекс инсулинорезистентности. Последний рассчитывается по формуле:
НОМА-IR =» концентрация глюкозы (ммоль на «1 л) * уровень инсулина (мкЕД на 1 мл) / 22,5
Данную формулу целесообразно применять исключительно в случае забора крови натощак.
Факторы влияния на результат
- Нестандартное время забора крови для теста;
- Нарушение правил подготовки к исследованию;
- Прием некоторых лекарственных препаратов;
- Беременность;
- Гемолиз (в процессе искусственного разрушения эритроцитов высвобождаются ферменты, разрушающие инсулин);
- Лечение биотином (тест на инсулинорезистентность проводят не ранее чем через 8 часов после введения высокой дозы препарата);
- Инсулинотерапия.
Важно! Интерпретация результатов всегда проводится комплексно. Поставить точный диагноз на основании только одного анализа невозможно.
Отклонение от нормы индекса инсулинорезистентности
Индекс НОМА повышен, если его значение составляет более 2,7. Повышение данного показателя может говорить о наличии некоторых патологий. Физиологический индекс инсулинорезистентности может увеличиваться в том случае, если не соблюдались условия перед сдачей анализа. В данной ситуации анализ необходимо пересдать, после чего оценка показателей производится заново. Но если все условия соблюдались, то показатель инсулинорезистентности может быть увеличен по причине развития сахарного диабета, а также других заболеваний, которые были описаны выше в статье.
Следует также обратить внимание на то, что норма индекса НОМА для женщин и мужчин будет абсолютно одинаковой. Как говорилось ранее, разница заключается только лишь в возрасте пациента

Избыток инсулина в крови в мужском и женском организме негативно сказывается на состоянии сосудов, провоцируя при этом прогрессирование такого заболевания как атеросклероз. Кроме этого, гормон может поспособствовать скоплению холестериновых бляшек на стенках артерий, формированию тромбов и сгущению крови. Все это увеличивает риск развития инфаркта, инсульта, ишемии сердца, а также болезней других органов.
Если говорить отдельно о сахарном диабете, то на стадии инсулинорезистентности человеческий организм вырабатывает большое количество инсулина, пытаясь при этом компенсировать дефицит глюкозы в крови, таким образом преодолевая невосприимчивость ткани. Однако со временем инсулярный аппарат начинает истощаться, а поджелудочная железа уже не способна в необходимом объеме синтезировать данный гормон. Количество глюкозы увеличивается, начинает развиваться сахарный инсулинонезависимый диабет 2 типа.
Кроме этого, повышенный показатель инсулинорезистентности может стать причиной развития гипертонии хронической формы у мужчин и женщин. Инсулин напрямую влияет на функционирование нервной системы, способствует увеличению количества норадреналина, которое вызывает спазм сосудов. В результате этого увеличивается артериальное давление у пациента. Белковый гормон начинает задерживать выведение жидкостей и натрия из человеческого организма, что также может спровоцировать развитие гипертонии.
Нарушение показателей инсулинорезистентности у женщин может спровоцировать нарушение в работе детородных органов. Начинает развиваться синдром поликистозных яичников, а также бесплодие. Большое количество инсулина в крови становится причиной дисбаланса вредных и полезных липопротеидов. А это увеличивает вероятность развития атеросклероза сосудов или же усугубляет уже имеющиеся заболевания.

Показания и использование
Тестирование гликированного гемоглобина рекомендуется как для проверки уровня сахара в крови у людей с преддиабетом, так и для контроля уровня сахара в крови у пациентов с более высоким уровнем, так называемым сахарным диабетом. Для одного образца крови он предоставляет гораздо более информативную информацию о гликемическом поведении, чем значение сахара в крови натощак. Тем не менее, при принятии решения о лечении крайне важны анализы уровня сахара в крови натощак. Руководящие принципы Американской диабетической ассоциации аналогичны другим, поскольку советуют проводить тест на гликированный гемоглобин не реже двух раз в год у пациентов с диабетом, которые достигают целей лечения (и которые имеют стабильный гликемический контроль), и ежеквартально у пациентов с диабетом, лечение которых изменилось. или кто не достигает гликемических целей.
Измерение гликированного гемоглобина не подходит, если изменение диеты или лечения было произведено в течение 6 недель. Точно так же тест предполагает нормальный процесс старения эритроцитов и сочетание подтипов гемоглобина (преимущественно HbA у здоровых взрослых). Следовательно, люди с недавней кровопотерей, гемолитической анемией или генетическими различиями в молекуле гемоглобина ( гемоглобинопатия ), такими как серповидноклеточная анемия и другие состояния, а также те, кто недавно сдавал кровь, не подходят для этого теста.
Из-за вариабельности гликированного гемоглобина (как показано в таблице выше) у пациентов следует проверять дополнительные меры при достижении рекомендованных целей или около них. Людям со значениями HbA 1c на уровне 64 ммоль / моль или менее следует предоставить дополнительное тестирование, чтобы определить, связаны ли значения HbA 1c с усреднением высокого уровня глюкозы в крови ( гипергликемия ) с низким уровнем глюкозы в крови ( гипогликемия ) или HbA 1c в большей степени отражает повышенный уровень глюкозы в крови, который не сильно меняется в течение дня. Такие устройства, как непрерывный мониторинг уровня глюкозы в крови, позволяют людям с диабетом постоянно определять уровень глюкозы в крови, проверяя каждые несколько минут. Постоянное использование глюкометров становится все более распространенным явлением, и эти устройства покрываются многими планами медицинского страхования, но не Medicare в США. Расходные материалы обычно бывают дорогими, поскольку датчики необходимо менять не реже, чем каждые 2 недели. Еще один полезный тест для определения того , вызваны ли значения HbA 1c широкими вариациями уровня глюкозы в крови в течение дня, — это 1,5-ангидроглюцитол , также известный как GlycoMark . GlycoMark отражает только случаи, когда у человека наблюдается гипергликемия выше 180 мг / дл в течение двухнедельного периода.
Концентрация гемоглобина A1 (HbA1) повышается как у пациентов с диабетом, так и у пациентов с почечной недостаточностью при измерении с помощью ионообменной хроматографии . Метод тиобарбитуровой кислоты (химический метод, специфичный для обнаружения гликирования) показывает, что пациенты с почечной недостаточностью имеют значения гликированного гемоглобина, аналогичные тем, которые наблюдаются у нормальных субъектов, что позволяет предположить, что высокие значения у этих пациентов являются результатом связывания чего-то другого. чем глюкоза к гемоглобину.
При аутоиммунной гемолитической анемии концентрация HbA1 не определяется. Введение преднизолона позволит определить HbA1. В этих обстоятельствах можно использовать альтернативный тест на фруктозамин, который также отражает средний уровень глюкозы в крови за предыдущие 2–3 недели.
Все основные институты, такие как Отчет Международного экспертного комитета, составленный Международной федерацией диабета, Европейской ассоциацией по изучению диабета и Американской диабетической ассоциацией, предлагают уровень HbA 1c 48 ммоль / моль (6,5 DCCT%) как диагностический уровень. В отчете Комитета далее говорится, что, когда невозможно провести тестирование на HbA 1c, необходимо провести тесты на голодание и толерантность к глюкозе. Диагностика диабета во время беременности по-прежнему требует измерения гестационного диабета натощак и толерантности к глюкозе , а не гликированного гемоглобина.
Подготовка к анализу
Биоматериал для исследования: венозная кровь.
Метод забора биоматериала: венепункция локтевой вены.
Обязательное условие забора: строго натощак!
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Детям в возрасте от 1 до 5 лет не принимать пищу в течение 2-3 часов до исследования.
Дополнительные требования к подготовке
- В день процедуры (непосредственно до манипуляции) можно пить только обычную воду без газа и солей.
- Накануне теста из рациона необходимо вывести жирные, жареные и острые блюда, пряности, копчености. Запрещено пить энергетики, тонизирующие напитки, спиртное.
- За сутки исключить любые нагрузки (физические и/или психоэмоциональные). За 30 минут до сдачи крови категорически противопоказаны любые волнения, пробежки, подъем тяжестей и т.д.
- За час до исследования на инсулинорезистентность следует воздержаться от курения (в т.ч. и электронных сигарет).
- Обо всех текущих курсах лекарственной терапии или приеме БАДов, витаминов необходимо сообщить врачу заранее.
Возможно, вам также назначили:
- С-пепдид
- Инсулин
- Инсулинорезистентность и индекс HOMA-IR
- Проинсулин
- Глюкоза в крови
- Глюкоза в моче
- Фруктозамин
- Глюкозотолерантный тест (ГТТ)
- ГТТ при беременности
- Гликированный гемоглобин
Оценка инсулинорезистентности: глюкоза (натощак), инсулин (натощак), расчет индекса HOMA-IR
Наиболее распространенный метод оценки резистентности к инсулину, связанный с определением базального (натощак) соотношения уровня глюкозы и инсулина.
Исследование проводится строго натощак, после 8-12-часового периода ночного голодания. В профиль входят показатели:
- глюкоза
- инсулин
- расчетный индекс инсулинорезистентности HOMA- IR.
Резистентность к инсулину ассоциирована с повышенным риском развития диабета и сердечно-сосудистых заболеваний и, очевидно, является компонентом патофизиологических механизмов, лежащих в основе связи ожирения с этими видами заболеваний (в том числе, в метаболическом синдроме).
Наиболее простым методом оценки резистентности к инсулину является индекс инсулинорезистентности HOMA-IR – показатель, происходящий из работы Matthews D.R. с соавт, 1985, связанной с разработкой математической гомеостатической модели для оценки резистентности к инсулину (HOMA-IR – Homeostasis Model Assessment of Insulin Resistance).
Как было продемонстрировано, соотношение базального (натощак) уровня инсулина и глюкозы, являясь отражением их взаимодействия в петле обратной связи, в значительной степени коррелирует с оценкой резистентности к инсулину в классическом прямом методе оценки эффектов инсулина на метаболизм глюкозы – гиперинсулинемическим эугликемическим клэмп-методе.
При повышении уровня глюкозы или инсулина натощак индекс HOMA-IR, соответственно, растет. Например, если натощак глюкоза составляет 4,5 ммоль/л, а инсулин – 5,0 мкЕд/мл, HOMA-IR =1,0; если натощак глюкоза составляет 6,0 ммоль, а инсулин – 15 мкЕд/мл, HOMA-IR = 4,0.
Пороговое значение резистентности к инсулину, выраженной в HOMA-IR, обычно определяют как 75 перцентиль его кумулятивного популяционного распределения. Порог HOMA-IR зависим от метода определения инсулина, его сложно стандартизовать. Выбор порогового значения, кроме того, может зависеть от целей исследования и выбранной референсной группы.
Использование в клинической практике в диагностических целях математических моделей оценки инсулинорезистентности, основанных на определении уровня инсулина и глюкозы плазмы натощак имеет ряд ограничений и не всегда допустимо для решения вопроса о назначении сахароснижающей терапии, но может быть применено для динамического наблюдения.
Нарушенную резистентность к инсулину с повышенной частотой отмечают при хроническом гепатите С (генотип 1). Повышение HOMA-IR среди таких пациентов ассоциировано с худшим ответом на терапию, чем у пациентов с нормальной инсулинорезистентностью, в связи с чем коррекция инсулинорезистентности рассматривается как одна из новых целей в терапии гепатита С. Повышение инсулинорезистентности (HOMA-IR) наблюдают при неалкогольном стеатозе печени.
Подготовка
Строго натощак после ночного периода голодания не менее 8 и не более 14 часов. Проконсультироваться с лечащим врачом относительно целесообразности исследования на фоне используемых лекарственных препаратов.
Показания
- В целях оценки и наблюдения за динамикой инсулинорезистентности в комплексе тестов при обследовании пациентов с ожирением, диабетом, метаболическим синдромом, синдромом поликистозных яичников (СПКЯ), пациентов с хроническим гепатитом С, пациентов с неалкогольным стеатозом печени.
- При оценке риска развития диабета и сердечно-сосудистых заболеваний.
Интерпретация результатов
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
- Единицы измерения: условные единицы
- Референсные значения HOMA-IR: < 2, 7
(2,7 – порог, соответствующий 75 перцентилю популяционных значений взрослых людей 20-60 лет, без диабета; выбор порогового значения может зависеть от целей исследования)
Повышение значений HOMA-IR соответствует повышению резистентности к инсулину и повышенному риску развития сахарного диабета и сердечно-сосудистых заболеваний.
ul
Повышение значений
- Развитие резистентности (устойчивости, невосприимчивости) к инсулину;
- Повышение риска возникновения сахарного диабета;
- Гестационный диабет;
- Сердечно-сосудистые патологии;
- Метаболический синдром (нарушение углеводного, жирового и пуринового обмена);
- Синдром поликистозных яичников;
- Ожирение различных типов;
- Заболевания печени (недостаточность, вирусный гепатит, стеатоз, цирроз и другие);
- Хроническая почечная недостаточность;
- Нарушение работы органов эндокринной системы (надпочечников, гипофиза, щитовидной и поджелудочной железы и т.д.);
- Инфекционные патологии;
- Онкологические процессы и т.д.
Низкий уровень индекса НОМА-IR свидетельствует об отсутствии резистентности к инсулину и считается нормой.
Индекс инсулинорезистентности
Определение показателя homa является вспомогательным методом диагностики, необходимым для выявления заболевания, уточнения окончательного диагноза. Для анализа берется преимущественно венозная кровь, на уровень инсулина и сахара натощак. По результатам лабораторного исследования акцент делается сразу на двух показателях теста:
- Индекс ИР (homa IR) – в нормальном состоянии организма должен быть менее 2,7. Рассчитывается по формуле: индекс ИР=ИРИ*ГПН/2,25, где в расчете ИРИ — иммунореактивный инсулин натощак, ГПН — глюкоза плазмы натощак.
- Индекс инсулинорезистентности (CARO) — нормальное значение до 0,33. Рассчитывается по следующей формуле: CARO=ИРИ/ГПН.
Норма у женщин
Если говорить подробней о женском организме, представительницы слабого пола с ожирением попадают в группу риска. Касается это и беременных женщин, которые при вынашивании плода набирают лишний вес. Опасность заключается в том, что после естественного родоразрешения инсулинорезистентность может сохраниться. Нормализовать выработку глюкозы в такой клинической картине можно лишь медикаментозно.

Признаки и симптомы инсулинорезистентности
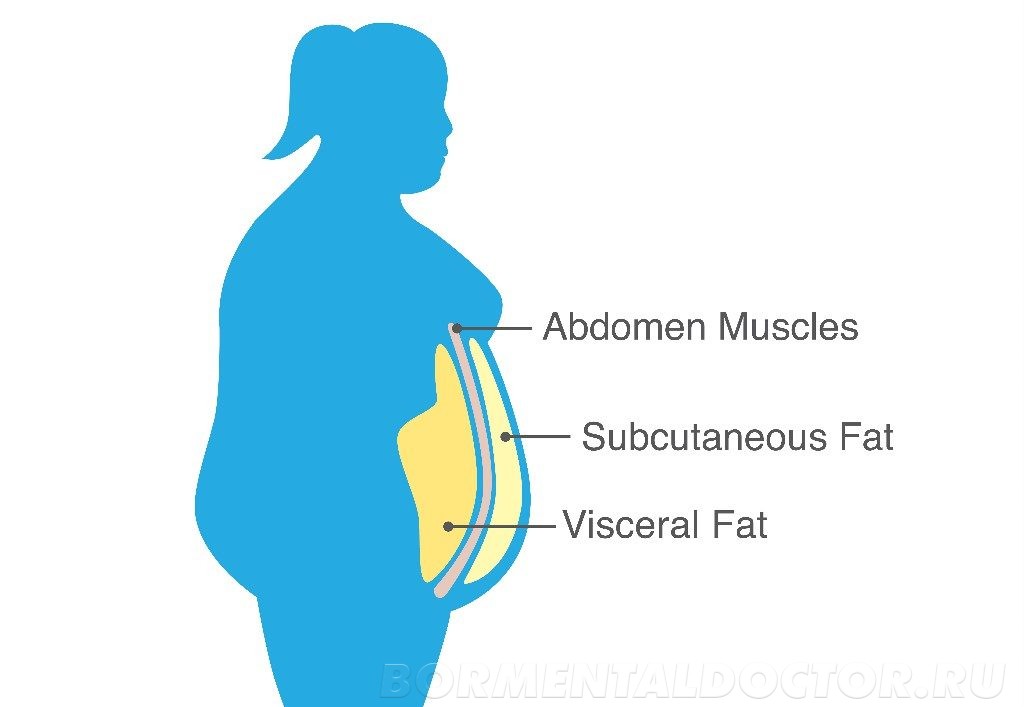
Основным признаком развивающейся инсулинорезистентности является абдоминальное ожирение. Абдоминальное ожирение – это вид ожирения, при котором избыток жировой ткани откладывается преимущественно в области живота и верхней части туловища.
Особенно опасно внутреннее абдоминальное ожирение, когда жировая ткань накапливается вокруг органов и мешает их правильной работе. Развивается жировая болезнь печени, атеросклероз, сдавливаются желудок и кишечник, мочевыводящие пути, страдают поджелудочная железа, репродуктивные органы.
Жировая ткань в области живота очень активна. Из неё образуется большое количество биологически активных веществ, способствующих развитию:
- атеросклероза;
- онкологических заболеваний;
- артериальной гипертензии;
- заболеваний суставов;
- тромбозов;
- дисфункции яичников.
Абдоминальное ожирение можно определить самому в домашних условиях. Для этого необходимо измерить окружность талии и разделить её на окружность бёдер. В норме этот показатель не превышает 0,8 у женщин и 1,0 у мужчин.
Второй важный симптом инсулинорезистентности – чёрный акантоз (acanthosis nigricans). Чёрный акантоз – это изменения кожных покровов в виде гиперпигментации и шелушения в естественных складках кожи (шея, подмышечные впадины, молочные железы, пах, межъягодичная складка).
У женщин инсулинорезистентность проявляется синдромом поликистозных яичников (СПКЯ). СПКЯ сопровождается нарушением менструального цикла, бесплодием и гирсутизмом, избыточным ростом волос по мужскому типу.
Показания к анализу
- Выявление резистентности к инсулину, оценка ее в динамике;
- Прогноз риска развития сахарного диабета и подтверждение диагноза при наличии его клинических проявлений;
- Подозрение на нарушение толерантности к глюкозе;
- Комплексное исследование сердечно-сосудистых патологий — ишемическая болезнь сердца, атеросклероз, сердечная недостаточность и пр.;
- Мониторинг состояния пациентов с избыточной массой тела;
- Комплексные пробы при заболеваниях эндокринной системы, метаболических нарушениях;
- Диагностика синдрома поликистозных яичников (дисфункция яичников на фоне эндокринных патологий);
- Обследование и лечение пациентов с гепатитом В или С в хронической форме;
- Диагностика стеатоза печени неалкогольной формы, почечной недостаточности (острой и хронической форм);
- Оценка риска развития артериальной гипертензии и других состояний, связанных с повышенным давлением;
- Диагностика гестационного диабета у беременных;
- Комплексная диагностика инфекционных заболеваний, назначение консервативной терапии.
Расшифровать результаты анализа на инсулинорезистентность могут специалисты: терапевт, педиатр, хирург, функциональный диагност, эндокринолог, кардиолог, гинеколог, врач общей практики.
Что такое инсулин
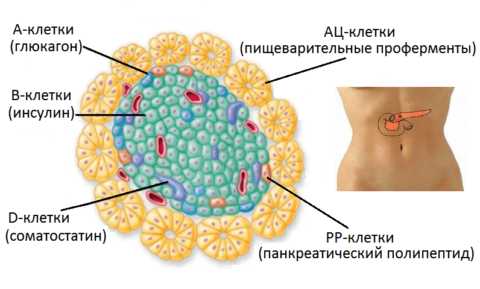 Вещества, вырабатываемые разными клетками поджелудочных островков Лангерганса
Вещества, вырабатываемые разными клетками поджелудочных островков Лангерганса
Инсулин – это гормональное вещество полипептидной природы. Он синтезируется β-клетками поджелудочной железы, расположенными в толще островков Лангерганса.
Главным регулятором его выработки является уровень сахара в крови. Чем выше концентрация глюкозы, тем интенсивнее продукция инсулинового гормона.
Несмотря на то, что синтез гормонов инсулина, глюкагона и соматостатина происходит в соседствующих клетках, они являются антагонистами. К веществам-антагонистам инсулина, относят гормоны коры надпочечников – адреналин, норадреналин и дофамин.
Функции инсулинового гормона
Главным предназначением инсулинового гормона является регуляция углеводного обмена. Именно с его помощью источник энергии – глюкоза, находящаяся в плазме крови, проникает в клетки мышечных волокон и жировой ткани.
 Инсулиновая молекула – это комбинация 16 аминокислот и 51 аминокислотных остатков
Инсулиновая молекула – это комбинация 16 аминокислот и 51 аминокислотных остатков
Помимо этого, инсулиновый гормон выполняет в организме следующие функции, которые в зависимости от эффектов делят на 3 категории:
-
Антикатаболические:
- снижение белковой гидролизной деградации,
- ограничение чрезмерного насыщения крови жирными кислотами.
-
Метаболические:
- пополнение запасов гликогена в печени и клетках скелетных мышечных волокон путём ускорения полимеризации его из глюкозы, находящейся в крови,
- активация основных ферментов, обеспечивающих бескислородное окисление молекул глюкозы и других углеводов,
- препятствование образованию гликогена в печени из белков и жиров,
- стимулирование синтеза гормонов и ферментов желудочно-кишечного тракта – гастрина, ингибирующего желудочного полипептида, секретина, холицистокинина.
-
Анаболические:
- транспортировка в клетки магния, калия и соединений фосфора,
- повышение усвоения аминокислот, в особенности валина и лейцина,
- усиление белкового биосинтеза, способствование быстрой редупликации ДНК (удвоению перед делением),
- ускорение процесса синтеза триглицеридов из глюкозы.
На заметку. Инсулин, вместе с гормоном роста и анаболическими стероидами, относится к так называемым анаболическим гормонам. Такое название они получили за то, что с их помощью организм наращивает количество и объём мышечных волокон. Поэтому инсулиновый гормон признан спортивным допингом и его приём запрещён для спортсменов большинства видов спорта.
Индекс инсулинорезистентности: норма у женщин
Норма инсулинорезистентности у женщин при расчете по методу HOMA-IR составляет 0-2,7. Если используется способ Caro, то показатель не должен превышать 0,33. Эти значения не зависят от возраста, но при беременности нельзя оценивать индексы без других показателей углеводного обмена. Если будет повышен только индекс инсулинорезистентности, а все остальные тесты показывают норму, то это не является признаком болезни.
У мужчин
Для мужчин индексы инсулинорезистентности точно такие же, как и для женщин. Незначительное превышение в норме (в пределах 5-10%) возможно после 60 лет.
Как рассчитать
Чтобы рассчитать индекс инсулинорезистентности, нужно знать показатели глюкозы в крови натощак в ммоль/л (норма 4,1-6,1) и инсулина (2,6 – 10,4 мкЕд/мл). Например, у пациента обнаружено 5 ммоль/л сахара и 18 единиц инсулина. Тогда индекс HOMA-IR будет равен (5х18/22,5) 4, что говорит о повышенной инсулинорезистентности, то есть чувствительность к инсулину ниже нормы. Диагностическую ценность имеет только увеличение показателя, а низкие значения означают хорошее состояние углеводного обмена.