Иридоциклит
Содержание:
Отдельные формы иридоциклита
Травматический иридоциклит развивается после проникающих ранений, контузии глазного яблока, ожогов, язв роговицы, а также внутриглазных операций. Он осложняет ок. 60% всех проникающих ранений. Развивается вследствие внедрения экзогенной инфекции, хим. реакции при попадании инородных тел, выраженных процессов пролиферации и швартообразования, возникновения аутоиммунных реакций. Тяжелым осложнением травматического И. является развитие симпатического воспаления и двустороннего факогенного И.
Клиника травматического И. характеризуется теми же признаками воспаления, что и эндогенные И. Выраженность воспалительных явлений при травматическом И. может быть различной. При легких формах И. воспалительные явления постепенно стихают и исчезают через 10— 15 дней. При тяжелых формах, протекающих с явлениями экссудации и пролиферации, течение И. может быть длительным и возникает опасность развития симпатического воспаления.
Факогенный иридоциклит развивается в основном после проникающих ранений или операций, связанных с повреждением хрусталика. В редких случаях причиной возникновения его могут быть эндогенные факторы.
В дифференциальной диагностике травматического и факогенного И. определенное значение имеет нарушение целости капсулы хрусталика и наличие на задней поверхности роговицы крупных рыхлых белого цвета преципитатов (так наз. хрусталиковые преципитаты). В некоторых случаях возникает двусторонний факогенный И., который по клин, картине, течению и исходу отличается от симпатического воспаления. В патогенезе факогенного И. большое значение имеет развитие сенсибилизации к хрусталиковому белку. В связи с этим экстракция травматической катаракты или удаление остатков хрусталикового вещества является необходимым условием для успешного лечения факогенного И.
Симпатический иридоциклит имеет аутоиммунную природу, поэтому особое значение в его профилактике имеет своевременное и правильное лечение кортикостероидами травматического И., протекающего с аутоиммунными реакциями (см. Симпатическая офтальмия).
Библиография Ангел В. И. Состояние неспецифической реактивности организма и некоторые биохимические показатели при эндогенных иридоциклитах, Офтальм, журн., № 3, с. 193, 1973; Гаркави Р. А. К вопросу о факогенном увеите, там же, № 2, с. 76, 1960; Зайцева Н. С. и др. Патогенез эндогенных увеитов в свете экспериментального анализа, Вестн, офтальм., № 5, с. 45, 1974; Зайцева Н. С. и др. Значение некоторых иммунологических показателей в диагностике и клинике эндогенных увеитов, там же, № 3, с. 52, 1978; Золотарева М. М. Избранные разделы клинической офтальмологии, с. 5, Минск, 1973; Ковалевский Е. И. Детская офтальмология, с. 189, М., 1970; Лебехов П. И. Прободные ранения глаз, Л., 1974; Многотомное руководство по глазным болезням, под ред. В. Н. Архангельского, т. 1—2, М., 1960—1962; Подгорная H. Н. и Соколовский Г. А. Флюоресцентная ангиография радужной оболочки, Вестн, офтальм., № 3, с. 9, 1973; Самойлов А. Я., Юзефова Ф. И. и Азарова Н. С. Туберкулезные заболевания глаз, с. 109, М., 1963; Стукалов С. Е. Иммунологические исследования в офтальмологии, Воронеж, 1975; Campinchi R. e. а. L’uveite, phenom^nes immunologiques et allergiques, P., 1970; Dinning W. J. a. Perkins E. S. Immunosuppressives in uveitis, Brit. J. Ophthal., v. 59, p. 397, 1975; Perkins E. S. Recent advances in the study of uveitis, ibid., v. 58, p. 432, 1974; Schlaegel T. F. Progress in uveitis, 1959—1969, Surv. Ophthal., v. 15, p. 25, 1970; S mi t h R. E., Godfrey W. A. a. K i m u r a S. J. Complications of chronic cyclitis, Amer. J. Ophthal., v. 82, p. 277, 1976; System of ophthalmology, ed. by S. Duke-Elder, v. 9, L., 1966; W i t-m e r R. Diagnostik der Uveitis, Ther. Umsch., Bd 26, S. 342, 1969; Woods A. C. Endogenous uveitis, Baltimore, 1956.
Причины иридоциклита
- Ревматические заболевания: ревматизм, болезнь Стилла, аутоиммунный тиреоидит, болезнь Бехтерева, синдромы Рейтера и Шегрена, саркоидоз, болезнь Бехчета, синдром Фогта-Коянаги-Харады
- Воспаление при вирусном поражении: грипп, корь, герпетическая инфекция, цитомегаловирус.
- При травматических повреждениях: травмы, контузии, после глазных операций, при проникающих ранениях глаза
- При глубоких инфекционных повреждениях роговицы: кератиты, кератоувеиты, язва роговицы.
Лабораторная диагностика Общий и биохимический анализ крови
- Коагулограмма – показатели данного иследованич могут свидетельствовать в пользу ревматических заболеваний (антифосфолипидный синдром, ревматоидный артрит, острый артрит, ревматическая лихорадка, системная красная волчанка), острого инфекционного процесса в организме.
- Общий анализ крови + СОЭ – по этим показателям может быть выявлено и острый инфекционный процесс в организме и вирусное поражение и признаки ревматизма.
Биохимический анализ крови для выявления ревматизма
- С реактивный белок,
- Антистрептолизин О
- Ревматоидный фактор
- Антинуклеарные антитела
Генетическое исследованиеБиохимические анализы крови для выявления инфекций, приводящих к увеиту Вирусная инфекцияПаразитарные пораженияСпецифичеcкие инфекции
Иридоциклит: симптомы и формы
С учетом симптомокомплекса и этиологии различают несколько форм.
Экссудативная, или серозная – самая легкая разновидность. Заболевание проходит с образованием экссудата (серозной жидкости) в пространстве стекловидного тела, что приводит к помутнению прозрачных сред. Дополнительно наблюдается легкое покраснение радужки и склер. Форма имеет острое или подострое течение, но хорошо поддается лечению и редко вызывает осложнения. Имеет наиболее благоприятные прогнозы для восстановления. Общая симптоматика:
- слезоточивость глаз;
- светобоязнь;
- помутнение зрачка;
- ощущение рези в глазах;
- покраснение склер и радужки;
- скачки внутриглазного давления;
- ощущение пелены перед глазами;
- сужение зрачка.
Фибринозно-пластическая форма имеет ярко выраженное острое проявление. В составе экссудата появляются белки свернувшейся крови. Воспаленная радужка продолжает отекать и начинает соприкасаться со стенкой хрусталика. Между ними образуются спайки (синехии), что приводит к деформации зрачка – вплоть до полного зарастания. Заболевание приводит к тяжелым необратимым последствиям, после которых полное восстановление зрения невозможно. К общим симптомам экссудативной формы присоединяются:
- ощущение распирания глазного яблока;
- искажение формы зрачка;
- изменение формы и цвета радужной оболочки;
- блефароспазмы.
Гнойный иридоциклит развивается при поражении бактериальной инфекцией – в качестве осложнения после выраженного фурункулеза, тонзиллита, гайморита. Протекает в тяжелой острой форме, к общим симптомам серозного и фибринозного воспаления присоединяется появление гнойного экссудата.
Вирусная, или геморрагическая форма – развивается при поражении вирусной инфекцией, имеет острое или подострое течение. Гной в экссудате отсутствует, характерный симптом – выраженное покраснение склер и радужки.
Внимание! Острый иридоциклит при своевременном лечении имеет высокий шанс на полное исцеление или восстановление с минимальными осложнениями. Перетекание заболевания в хроническую форму сулит со временем серьезные искажения глазных структур и широкий спектр нарушений зрения
Осложнения иридоциклита

Среди опасных последствий иридоциклита можно встретить следующие заболевания:
- хориоретинит – форма заднего увеита с воспалением сосудистой оболочки и сетчатки;
- абсцесс;
- деструкция стекловидного тела – нарушение прозрачности структуры (появляются черные и прозрачные «мушки» общее помутнение картинки;
- эндо- и панофтальмит – острое гнойное воспаление сосудистой оболочки и сетчатки;
- глаукома – повышение глазного давления с нарушением зрения;
- катаракта – патологическое помутнение хрусталика;
- секклюзия и окклюзия зрачка – зарастание отверстия;
- отслоение сетчатки;
- атрофия глазного яблока.
Многие симптомы иридоциклита являются общими для воспалительных заболеваний глаз, поэтому для вынесения точного диагноза потребуется подробная диагностика.
Симптомы и диагностика
Выраженность и проявление симптомов увеита глаза зависит от его локализации (переднее или заднее), степени патогенности возбудителя и общего состояния организма больного.
Передний увеит в острой форме проявляет себя ярким покраснением, так называемой перикорнеальной инъекцией – венчик гиперемии вокруг роговицы. Возможна смешанная инъекция – тотальное покраснение всего глазного яблока. Нарастает болезненность, затуманивается зрение, глаз слезится, больно смотреть на свет. Врач, осматривая пациента, отмечает сужение зрачка, выпот, клеточную взвесь в переднем отрезке. В большинстве случаев наблюдается офтальмогипертензия.
При подостром течении или обострении хронического увеита глаза симптоматика менее выраженная, сглаженная – отмечается незначительное покраснение глаза, слабая болезненность, плавающие помутнения в поле зрения.
Частые осложнения переднего увеита глаза – спайки зрачкового края радужки с капсулой хрусталика – задние синехии, вторичная глаукома, катаракта, отек макулярной зоны сетчатки.
При локализации преимущественно в задних отделах – заднем увеите глаза – симптоматика включает в себя ухудшение зрения, большое количество плавающих помутнений в поле зрения, меняющих свое расположение при перемене взгляда, искажение формы и размеров предметов.
Осложненния задних форм локализации увеита – отек и недостаток кровоснабжения в центре сетчатки, нарушение кровоснабжения сетчатки, ее отслойка, поражение зрительного нерва.
Исходом тяжелых форм заднего увеита или панувеита нередко становятся слепота или слабовидение, что ведет к инвалидизации пациента.
Диагностика
Диагностические мероприятия обязательно включают в себя не только осмотр офтальмолога, но и консультации смежных специалистов – терапевтов, ревматологов, дерматологов, аллергологов и пр.
В кабинете офтальмолога в обязательном порядке проводят:
-
авторефрактокератометрию и проверку зрения без коррекии/с коррекцией;
-
тонометрию – измерение внутриглазного давления;
-
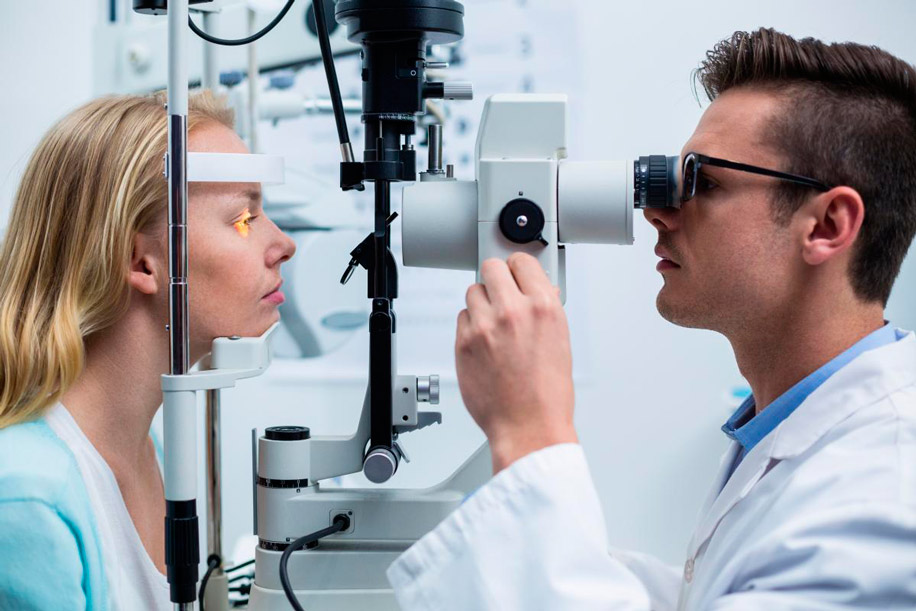
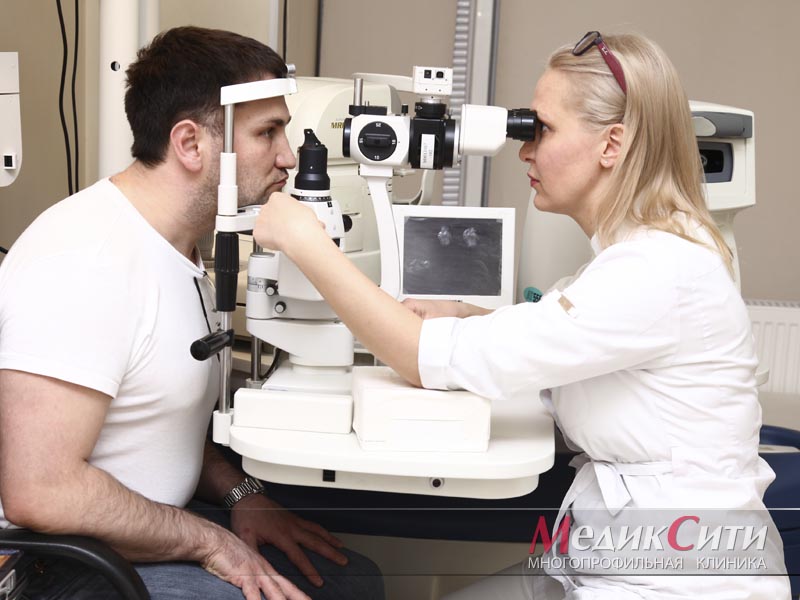
осмотр переднего отрезка глаза под микроскопом (биомикроскопию). На этом этапе выявляют признаки переднего увеита – клеточную взвесь, экссудат, преципитаты на эндотелии роговицы, изменения в радужной оболочке, наличие спаечного процесса, изменения в секловидном теле;
-
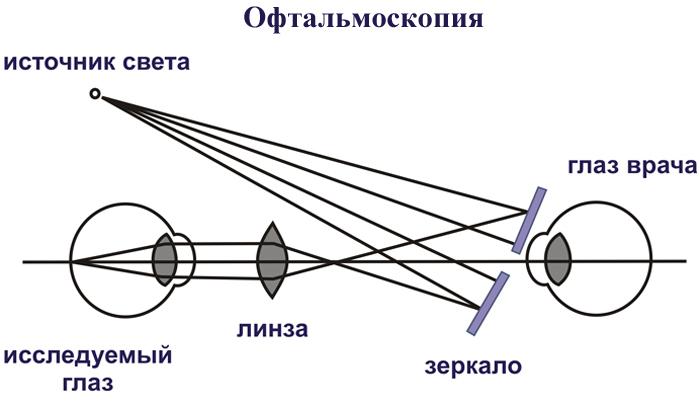
офтальмоскопию –осмотр глазного дна. Наиболее информативна офтальмоскопия, проведенная после расширения зрачка. Кроме того, закапывание мидриатиков при увеите глаза, расширяя зрачок, «рвет» сращения между радужной оболочкой и хрусталиком, улучшая циркуляцию внутриглазной жидкости и служит профилактикой офтальмогипертензии. При осмотре глазного дна уточняют «заинтересованность» заднего отрезка в воспалительном процессе: очаговые изменения в сетчатке, ее отек, ишемию, вовлеченность диска зрительного нерва и т.п.
При непрозрачности оптических сред проводят УЗИ. Из дополнительных диагностических манипуляций при необходимости выполняют гониоскопию (определяют наличие экссудата, спаек, новообразованных сосудов в углу ПК), при прозрачных оптических средах — ОКТ (оптическую когеррентную томографию сетчатки и зрительного нерва).
Гониоскопия – осмотр угла передней камеры — при увеитах позволяет выявить экссудат, сращения, неоваскуляризацию радужки и угла передней камеры глаза.
Для адекватного лечения увеита крайне важна лабораторная диагностика: ИФА (определение антител классов M, G) к возбудителям токсоплазмоза, цитомегаловирусной, герпесной, хламидийной, микоплазменной и др. инфекциям. Выполняют общий и биохимический анализ крови, общий анализ мочи и пр.
При подозрении на туберкулезную этиологию процесса к диагностике и лечению увеита глаза привлекают фтизиатров, назначают рентгенографию легких, пробу Манту.
Лечение
Первая помощь при И. заключается в расширении зрачка (для предотвращения сращений радужки с хрусталиком) и снятии болевого синдрома. Для этой цели применяют атропин, анальгетики.
Лечение И. проводится комплексно, с включением средств, воздействующих на источник инфекции и сенсибилизации, на иммунные механизмы организма и на воспалительный процесс в радужке и цилиарном теле.
Антибактериальные препараты применяют в основном при инфекционных и инфекционно-аллергических И. Антибиотики назначают внутрь в общепринятых дозах в среднем в течение 2—3 нед. Исключение составляют туберкулезные И., лечение которых специфической антибактериальной терапией проводят более длительно в зависимости от тяжести их течения. Эффективно местное лечение антибактериальными препаратами в виде подконъюнктивальных и ретробульбарных инъекций и методом электрофореза.
Общая неспецифическая десенсибилизирующая терапия — салицилаты, бутадион, реопирин, препараты кальция, антигистаминные средства, вещества, укрепляющие сосудистую стенку, и кортикостероиды. Наиболее эффективен бутадион, применяемый по 0,15 г 4 раза в день в течение 2—3 нед. Хлорид кальция вводят внутривенно в виде 10% р-ра по 5 —10 мл (15—20 инъекций на курс) или внутрь 10% р-р по 1 стол, л. 3 раза в день. Из антигистаминных средств назначают димедрол по 0,05 г 2 раза в день в течение 2 нед.
Аскорутин применяют по 1 таблетке 3 раза в день в течение 1 —1,5 мес.
Кортикостероиды применяют местно в виде инстилляций, инъекций под конъюнктиву глазного яблока и ретробульбарно. При этом создается наибольшая концентрация стероидов в глазу и уменьшается их общее воздействие на организм. В каплях назначают гидрокортизон 0,5—1% р-р или преднизолон, а в инъекциях под конъюнктиву — гидрокортизон или дексазон.
Внутрь кортикостероиды употребляют в основном при инфекционноаллергических и аутоиммунных И. Суточная доза преднизолона 25 — 30 мг, дексаметазона 2,5—3,0 мг, полькортолона (триамцинолона) 4— 6 мг. Препараты назначают в убывающих дозах, снижая каждые 5 дней преднизолон на 2,5 мг, дексаметазон — на 0,25 мг и полькортолон — на 0,5 мг. Лечение кортикостероидами проводят на фоне приема препаратов хлорида кальция, хлорида калия и витамина С.
При стероидорезистентных формах И. применяют иммунодепрессанты из группы цитостатиков — циклофосфан из расчета 1,5—3,0 мг на 1 кг веса больного в течение 1 — 1,5 мес. под контролем количества лейкоцитов.
В стадии стихания воспалительных явлений с целью рассасывания при И. применяют ферментную терапию — трипсин, лидазу и папаин. Трипсин вводят внутримышечно по 5—10 мг в 1—2 мл изотонического р-ра хлорида натрия. Лидазу вводят внутримышечно по 32—64 УЕ (условные единицы), 15—25 инъекций, с помощью электрофореза по 16—32 УЕ.
Для лечения И. применяют и физиотерапевтические методы: электрофорез, диатермию, УВЧ, ультразвук и фонофорез.
Рентгенотерапию используют в сочетании с другими методами лечения для снятия болевого синдрома, а также для достижения противовоспалительного и иммунодепрессивного эффекта. Облучение проводят лучами средней жесткости: при острых процессах назначают 15 р, при хрон, течении — 30 р, суммарно 180—200 р.
При туберкулезных И. на первом этапе лечения применяют препараты 1-го ряда: стрептомицин по 1 млн. ЕД в сутки (на курс в среднем 40— 50 млн. ЕД), ПАСК по 9 — 12 г в сутки и тубазид по 0,3 г 3 раза в день или фтивазид по 0,5 г 2 раза в день. Длительность курса — 6—12 и более месяцев в зависимости от тяжести процесса и эффекта лечения. Из препаратов 2-го ряда применяют этионамид по 0,25 г 3 раза в день, циклосерин по 0,25 г 2 раза в день. Рекомендуется длительное непрерывное лечение с назначением одновременно не менее 2 препаратов. Эффективным средством является туберкулинотерапии.
При герпетических И. наилучший эффект получен при комбинированном применении препаратов интерферона со средствами иммунотерапии (донорская плазма, гамма-глобулин). Лейкоцитарный человеческий интерферон с активностью 150— 500 ЕД/мл предпочтительнее вводить подконъюнктивально по 0,3 — 0,5 мл, от 3 до 20 инъекций на курс лечения. Интерферон применяют также в каплях (в конъюнктивальный мешок) 2—6 раз в сутки. При инфекционно-аллергических И., связанных с фокальной инфекцией, необходимо проведение санации полости рта, вскрытие придаточных пазух носа при наличии- в них гноя, тонзиллэктомия при хрон, тонзиллите.
При некоторых осложнениях И.— вторичной глаукоме, осложненной катаракте, отслойке сетчатки, швартообразовании в стекловидном теле — показано оперативное лечение.
Хореоретинит
Хореоретинит — воспаление заднего отдела сосудистой оболочки глаза с вовлечением сетчатки. Может протекать в острой или хронической форме.
Симптомы заболевания
Хореоретинит может быть перепапиллярным (очаг воспаления около диска зрительного нерва), центральным (в макулярной зоне), периферическим (рядом с зубчатой линией), экваториальным (в зоне экватора). Симптомы отличаются, зависимости от локализации воспаления.
У периферической формы симптомов обычно не бывает, заболевание обнаруживают случайно при обследовании глаз.
Для центрального хореоретинита характерны:
- «вспышки», темные пятна и искры перед глазами;
- «туман» и ухудшение остроты зрения;
- искажение размеров и формы предметов;
- сильное ослабление сумеречного зрения, «куриная слепота».
Эти симптомы предвещают серьезное ухудшение зрения, необходимо срочно обратиться к офтальмологу!

1
Заболевания сосудистой оболочки глаза. Диагностика и лечение
2
Заболевания сосудистой оболочки глаза. Диагностика и лечение
3
Заболевания сосудистой оболочки глаза. Диагностика и лечение
Иридоциклит: лечение и профилактика
Внимание! Любые попытки самостоятельного вмешательства могут привести к серьезным осложнениям, вплоть до полной потери зрения. Все назначения и манипуляции должен выполнять квалифицированный врач-офтальмолог
Лечение проводят в условиях стационара после подробных инструментальных и лабораторных исследований. Включает набор экстренных и плановых мероприятий.
Экстренные меры:
- устранение болевого синдрома;
- противовоспалительная терапия;
- предотвращение или остановка спаечного процесса.
Основной подход – консервативное лечение медикаментозными средствами; форма препаратов – глазные капли, инъекции; действие – противовоспалительное, анальгезирующее, расширяющее зрачок (мидриатики).
При особо тяжелых состояниях, когда уровень воспаления и болезненности высок, меры усиливают. Для этого применяются:
- крыло-небно-орбитальные блокады новокаином;
- субконъюнктивальные инъекции стероидными противовоспалительными препаратами;
- инъекционные антибиотики широкого спектра действия;
- антигистаминные средства;
- плазмаферез, гемосорбция – процедура механической фильтрации крови с целью ее очищения от токсинов, антигенов, агрессивных иммунных комплексов.
Плановое лечение организуют после стабилизации состояния.
Терапия медикаментозными препаратами:
- средства иммунной коррекции – иммуностимуляторы, иммуномодуляторы или иммуносупрессоры (в зависимости от причины заболевания);
- противоаллергические, антигистаминные средства;
- протеолитические ферменты местного действия – для расщепления и удаления нежизнеспособных тканей;
- минеральные и витаминные комплексы;
- противовирусные, противогрибковые, антибактериальные средства.
Аппаратные методики лечения используют как в сочетании с медикаментами, так и самостоятельно:
- Электрофорез – воздействие постоянным электрическим током для повышения доступности лекарственных веществ и их накопления в пораженной области. При лечении глаз используют различные подходы: электроды на закрытые глаза, ванночки на открытые глаза, эндоназальные методики (при локализации воспалительного процесса в задней части глаза).
- Магнитотерапия служит для улучшения кровоснабжения и улучшения состояния сосудистой оболочки.
- Фонофорез – воздействие волнами ультравысокой частоты дает дополнительный противовоспалительный, спазмолитический, обезболивающий эффект. Методика позволяет предотвратить и частично устранить фиброзные нарушения сосудистой оболочки и помутнение светопреломляющих сред.
Хирургическое вмешательство проводят только при серьезных необратимых осложнениях – глаукоме, катаракте, отслоении сетчатки. Используют методы:
- коагуляция сетчатки – «прижигание» отслоившихся зон;
- иридэктомия – удаление цилиарной и зрачковой частей радужной оболочки;
- витрэктомия – полное или частичное удаление стекловидного тела;
- замена хрусталика;
- трабекулопластика и гониопунктура – методы лечения глаукомы.
Основной метод хирургического вмешательства – лазерное воздействие. С его помощью проводят бесконтактные операции с минимальным рубцеванием глазных тканей.
Профилактика глазных воспалений
Чтобы избежать неприятных симптомов иридоциклита, придерживайтесь следующих рекомендаций:
- своевременно лечите внутренние очаги воспаления – аутоиммунные, вирусные, бактериальные, грибковые;
- укрепляйте иммунную систему – здоровый иммунитет не даст заболеванию взять вверх над вами;
- отрегулируйте рацион питания – пища должна быть сбалансированной, богатой питательными веществами, витаминами, минералами, и лишенной потенциально опасных для вас веществ – выраженных аллергенов, токсинов;
- избегайте переохлаждения;
- грамотно организуйте свое рабочее место за компьютером; не забывайте делать пятиминутные перерывы в процессе работы;
- используйте глазные капли при наличии синдрома «сухого глаза»;
- соблюдайте правила глазной гигиены при ношении контактных линз.
И, самое главное, не забывайте проходить регулярное обследование у офтальмолога – это поможет контролировать состояние вашего зрения и позволит предотвратить его возможное ухудшение.
Поликлиника Отрадное предлагает все необходимое для проведения полного офтальмологического обследования и оперативного лечения воспаления сосудистой оболочки. К вашим услугам знающие специалисты и современное техническое оснащение клиники.
Лечение и рекомендации
Лечение иридоциклита осуществляется врачом-офтальмологом и направлено на устранение основной причины возникновения и снижение риска осложнений. Для этого применяется комплексное лечение с применением медикаментозных, хирургических и профилактических методик. Нередко применяют физиотерапия при иридоциклитах – электрофорез, магнитотерапию, лазерное лечение.
Консервативное лечение иридоциклита заключается в оказании неотложной помощи и плановой терапии. Пациенты часто спрашивают, чем лечить иридоциклит, какие лекарства применять в начале заболевания. Иридоциклит лечится только специалистом-офтальмологом, он не поддается самостоятельному лечению. только в этом случае возможно полное выздоровление, иначе заболевание перейдет в хроническую форму с менее выраженными симптомами и станет более трудным для лечения. Возможно появление опасных осложнений и снижение остроты зрения вплоть до полной слепоты.
Первая помощь при остром иридоциклите состоит в назначении антигистаминных, кортикостероидных препаратов, глазных капель, расширяющих зрачок.Плановое лечение хронического иридоциклита следует проводить в стационарных условиях. Основные лечебные мероприятия состоят в применении антибактериальных, противовирусных, антисептических средств. Пациенту для лечения назначают гормональные и кортикостероидные препараты в форме глазных капель, внутримышечных и внутривенных инъекций. Обязательно назначаются антибиотики при гнойном иридоциклите. Обязательно назначают препарат, расширяющий зрачок, для предотвращения образования спаек. Во время лечения необходимо следить за изменением формы зрачка и как только зрачок перестает сужаться или расширяться, теряет круглую форму после закапывания капель, следует обратиться к врачу, не дожидаясь запланированного визита.
Подбор препаратов производится на основе диагностических исследований с учетом разновидности иридоциклита. Для лечения сложных случаев заболевания туберкулезной, сифилитической, токсоплазмозной, ревматической этиологии привлекаются узкие специалисты соответствующего направления.
Хирургическое вмешательство необходимо при развитии вторичной глаукомы, а также в случае тяжелого осложнения иридоциклит глаза.
Из народных средств я допускаю применение только общеукрепляющих отваров и настоев. Местное лечение только средствами домашней медицины абсолютно недопустимо. Профилактика недуга состоит в своевременном лечении основных проблем со здоровьем, избавлении от инфекционных очагов, укреплении иммунной системы, отказе от вредных привычек.
Online-консультации врачей
| Консультация онколога |
| Консультация аллерголога |
| Консультация психиатра |
| Консультация гастроэнтеролога |
| Консультация гастроэнтеролога детского |
| Консультация проктолога |
| Консультация диетолога-нутрициониста |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация специалиста по лазерной косметологии |
| Консультация специалиста банка пуповинной крови |
| Консультация специалиста по лечению за рубежом |
| Консультация педиатра |
| Консультация доктора-УЗИ |
| Консультация уролога |
| Консультация психоневролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Лечение увеита
Лечение ирита, иридоциклита и других видов заболевания проводится офтальмологом при участии других специалистов: аллерголога-иммунолога, эндокринолога, невролога, ревматолога, фтизиатра, поскольку необходимо лечить увеит и вызвавшее его основное заболевание одновременно.
Терапия увеитов заключается в предотвращении тяжелых осложнений, которые могут привести к потере зрения. Обязательно применяется комплексное лечение, направленное на устранение воспалительных процессов, торможение рубцевания и образование спаек.
При терапии увеитов назначают медриатики (капли, расширяющие зрачок), системные иммуносупрессивные препараты, стероиды, капли для глаз, снижающие высокое внутриглазное давление.
При системных заболеваниях необходим прием цитостатиков, НПВС, при инфекционных увеитах — противовирусных и противомикробных препаратов, при аллергической форме — антигистаминных средств.
Комбинация препаратов в каждом случае подбирается врачом.
Успех лечения любых офтальмологических заболеваний кроется в своевременной диагностике.
Разновидности иридоциклита
Существует несколько вариантов классификации иридоциклитов. Так, по характеру протекания заболевания различают следующие разновидности иридоциклита:
- подострый,
- острый,
- хронический,
- рецидивирующий.
Различают врожденный и приобретенный иридоциклит. Чаще всего болезнь встречается у взрослых людей в возрасте 20-40 лет.В зависимости от типа воспалительного процесса выделяют следующие формы патологии:
- гнойную,
- серозную,
- фиброзную,
- геморрагическую,
- смешанную.
Иридоциклит может сопровождаться образованием гранулем (так называемая гранулематозная форма) или протекать без образования гранулем. В зависимости от причин болезни различаются следующие разновидности иридоциклита:
- инфекционные,
- аллергические,
- инфекционно-аллергические,
- обменные,
- посттравматические,
- возникающие при системных патологиях,
- токсико-аллергические (у детей до 12 лет).
Направления медпомощи
В отделениях многопрофильного детского центра диагностики и лечения имени Н.А. Семашко к Вашим услугам специалисты более 30 направлений медпомощи, кабинеты с современным оборудованием:
- общие виды медицинской помощи — терапевт, хирургия, гинекология
- специализированные направления — кардиология, пульмонология, неврология, фтизиатрия
- узкоспециализированные виды — аллергология, гематология
Смотрите далее полный перечень направлений медпомощи в клинике Семашко.
Акушерство и гинекология
Аллергология-иммунология
Гастроэнтерология
Гематология
Дерматология
Диетология
Инфекционные болезни
Кардиология
Колопроктология
Неврология
Логопедия. Психологическая помощь
Неонатология
Нефрология
Онкология
Оториноларингология
Офтальмология
Педиатрия
Психиатрия, психотерапия
Пульмонология
Ревматология
Рентгенология
Рефлексотерапия
Стоматология
Терапия
Травматология-ортопедия
Урология
Фтизиатрия
Хирургия
Эндокринология, диабетология
Лечение
Стационарное лечение рекомендуется при выявлении активного воспалительного процесса или при неудовлетворительном эффекте от амбулаторного лечения на протяжении 5-ти дней.
Общие принципы лечения предусматривают следующие направления:
1. Этиологическая антибактериальная фармакотерапия при выявлении возбудителя заболевания.
2. Медикаментозное поддержание продолжительной циклоплегии с целью предупреждения возникновения сращений (синехий).
3. Неспецифическая противовоспалительная и глюкокортикоидная фармакотерапия.
4. Иммуносупрессивная фармакотерапия (при неэффективности противовоспалительной фармакотерапии).
5. Профилактика и лечение осложнений иридоциклита.
6. Патогенетическое лечение заболеваний, при которых иридоциклит развивается как один из синдромов.
7. Рассасывающая терапия не ранее, чем через 1 месяц после купирования острого воспалительного процесса.
8. Экстракорпоральные методы лечения применяются при неудовлетворительной базисной фармакотерапии, частых обострениях рецидивирующего эндогенного иридоциклита.
9. При развитии осложнений в некоторых случаях прибегают к оперативному лечению.
Диагностика ирита
Чтобы определить наличие ирита или иридоциклита, проводится комплексное исследование зрительных органов с использованием различных инструментальных и лабораторных методов. Обязательно сдаются общие анализы — кровь, моча, уровень сахара. В ходе визуального осмотра врач исследует рисунок радужки, а также берет пробы на выявление ацетилхолина, гистамина, микробных аллергенов.

Диагностика также включает в себя следующие методы.
- Биомикроскопия. С помощью этого исследования можно обнаружить гиперемию, наличие гранулематозных очагов, дистрофические изменения радужки.
- Гониоскопия позволяет выявить гнойный экссудат, нарушения оттока водянистой влаги из передней камеры глаза.
- Определение реакции зрачка на свет.
- Визометрия. Метод определяет величину остроты зрения, нарушения в преломлении света и ухудшение аккомодации хрусталика.
- Периметрия позволяет высчитать ширину периферического зрения.
- Тонометрия выявляет величину офтальмотонуса — внутриглазного давления.
- УЗИ глаза. Ультразвуковое исследование помогает обнаружить морфологические изменения в зрительных органах, помутнение хрусталика, наличие передних и задних синехий.
После постановки диагноза «ирит» также проводится обязательный осмотр пациента другими специалистами: терапевтом, фтизиатром, стоматологом, эндокринологом и т.д. с целью выявить причину, спровоцировавшую развитие ирита.
Лечение иридоциклита
Лечение иридоциклита осуществляется в стационарных условиях. На догоспитальном этапе для оказания первой медицинской помощи применяют лекарственные препараты, расширяющие зрачок. Применение этих препаратов без назначения врача противопоказано!

В стационаре после проведения обследования назначается лечение иридоциклита направленное в первую очередь на устранение вызвавшей его причины. Например, при инфекционном иридоциклите показаны антибиотики, а при аллергическом – антигистаминные препараты и кортикостероиды. При тяжелом течении аутоиммунных иридоциклитов может потребоваться назначение цитостатических средств и иммуномодуляторов. Для скорейшего рассасывания воспалительного экссудата и предотвращения образования спаек применяют ферментные препараты. Хороший эффект в лечении иридоциклита оказывают физиотерапевтические методы (УВЧ, электрофорез). Если на фоне иридоциклита развивается вторичная глаукома, то назначаются препараты, понижающие внутриглазное давление.
На фоне активного воспаления радужной оболочки и цилиарного тела контактные линзы носить противопоказано. В дальнейшем возможность использования контактной коррекции зрения рассматривается индивидуально, с учетом частоты рецидивов и общей клинической картины иридоциклита. В некоторых случаях врач может посоветовать пробное ношение контактных линз.
При своевременном и активном лечении прогноз при иридоциклите благоприятный. Он ухудшается при развитии таких осложнений заболевания как атрофия глазного яблока и симпатическое воспаление, способных привести к полной утрате зрительной функции.