Яички
Содержание:
Лечение заболевания
 Дисфункция яичников, лечение, препараты
Дисфункция яичников, лечение, препараты
Терапия дисфункции яичников проводится под контролем гинеколога и эндокринолога. Лечение должно быть направлено на стабилизацию гормонального фона пациентки и нормализацию менструальной функции. Для лечения дисфункции яичников женщине назначают оральные контрацептивы или приём эстрогенов и прогестерона по фазам менструального цикла, проведение стимуляции овуляции. Дозировка определяется индивидуально в зависимости от результатов анализов крови на уровень содержания гормонов. Нужно учитывать, что гормональная терапия при дисфункции яичников должна назначаться исключительно врачом.
Для ускорения восстановления функции яичников могут быть рекомендованы витаминно-минеральные комплексы (в частности – витамины Е, С, фолаты) в циклическом режиме, проведение физиотерапевтических процедур (ультразвуковой терапии, парафинотерапии, грязелечения), иглорефлексотерапия и гирудотерапия.
Помимо этого при дисфункции яичников пациентке рекомендуется нормализовать график работы и отдыха, полноценно питаться, спать не менее 8 часов в сутки, бывать на свежем воздухе, заниматься лечебной физкультурой.
Мнение эксперта
ДМК является состоянием, потенциально опасным не только для репродуктивного здоровья, но иногда – даже для жизни пациентки. Следовательно, при возникновении ДМК любой интенсивности необходимо оперативно обратиться за медицинской помощью.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Важная роль в лечении дисфункции яичников отводится устранению предпосылок к развитию патологии. Если причина нарушения работы яичников вызвана воспалительным процессом, назначают антибиотики или противовоспалительные препараты (выбор категории медикаментов зависит от разновидности патогенной микрофлоры). Гормональные дисбалансы, которые вызваны нарушением работы гипофиза, гипоталамуса, щитовидной или поджелудочной железы, лечат соответствующими гормональными средствами, так как данная патология является достаточно серьезной и может привести к развитию ряда осложнений (вплоть до бесплодия), заниматься самолечением с применением «бабушкиных» методов крайне не рекомендуется.
Низкий запас яичников и вероятность беременности
Низкий резерв яичников не исключает материнства, но указывает на то, что времени на беременность становится все меньше и меньше, поэтому вам следует «мобилизоваться» и срочно озадачиться зачатием.
Если забеременеть не получается, нужно срочно обратиться к гинекологу и начать лечение. Например, назначаются: циклические наблюдения с попытками зачатия строго во время овуляции, стимуляция овуляции с попытками наступления естественной беременности, внутриматочная инсеминация.
Низкий резерв яичников также может означать плохую реакцию яичников на стимуляцию лекарственными средствами. В этом случае придется рассмотреть возможность экстракорпорального оплодотворения или замораживания яйцеклеток для дальнейшего ЭКО.
Клиническое значение
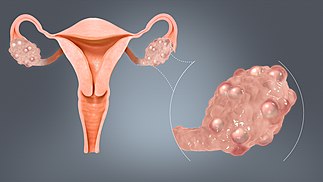
Поликистоз яичников, обычно обнаруживаемый при синдроме поликистозных яичников
Заболевания яичников можно классифицировать как эндокринные нарушения или нарушения репродуктивной системы .
Если яйцеклетка не выходит из фолликула в яичнике, может образоваться киста яичника . Маленькие кисты яичников часто встречаются у здоровых женщин. У некоторых женщин фолликулов больше, чем обычно ( синдром поликистозных яичников ), что препятствует нормальному росту фолликулов и вызывает нарушения цикла.
| Заметки | Ссылка (ы) | |
|---|---|---|
| Опухоли яичников | ||
| Опухоль зародышевых клеток | Чаще всего наблюдаются у молодых женщин или девочек-подростков. К другим опухолям половых клеток относятся: опухоль энтодермального синуса и тератома , | |
| Рак яичников | включает эпителиальный рак яичников | |
| Лютеома | Замечено во время беременности | |
| Оварит | син. оофорит | |
| Синдром остаточного яичника | Неполное удаление ткани из-за спаек таза и неправильное
техника операции. |
|
| Эндометриоз | Это часто можно увидеть в различных репродуктивных областях, включая
яичники. |
|
| Гипогонадизм | Он существует в двух формах: центральной и основной. Центральный гипогонадизм — это
состояние, которое является результатом неправильной работы гипоталамуса и гипофиз . |
|
| Гипертекоз | Клетки Тека присутствуют в строме яичника. | |
| Перекрут яичника | Встречается в редких случаях. Может возникнуть в любом возрасте | |
| Апоплексия яичника (разрыв) | Чаще всего возникает в результате кисты яичников . В редких случаях это состояние
может вызвать кровотечение и смерть. |
|
| Преждевременная недостаточность яичников | Это заболевание связано с генетическими, экологическими и аутоиммунными заболеваниями.
условия |
|
| Синдром поликистозных яичников | Поражает женщин репродуктивного возраста. | |
| Ановуляция | Вызвано множеством условий | |
| Фолликулярная киста яичника | Может возникнуть после менопаузы или в детородном возрасте. | |
| Лютеиновая киста тека | Обычно наступает в послеродовом периоде | |
| Шоколадная киста | Наличие кисты этого типа является признаком эндометриоза. | |
| Опухоли половых клеток яичников | доброжелательный | |
| Дисгерминома | Обычно встречается у молодых женщин в возрасте от 10 до 30 лет.
возраст |
|
| Хориокарцинома | Может протекать без гинекологических симптомов | |
| Опухоль желточного мешка | Злокачественный . Встречается у маленьких детей | |
| Тератома | Очень редкий. Часто встречается у новорожденных | |
| Серозная цистаденома яичника | Доброкачественные образования | |
| Серозная цистаденокарцинома | Злокачественный . Низкая выживаемость | |
| Муцинозная цистаденокарцинома | Редкие и злокачественные | |
| Опухоль Бреннера | Эта доброкачественная опухоль часто встречается у женщин в постменопаузе. | |
| Гранулезно-клеточная опухоль | Редкий. Повышает уровень эстрогена . | |
| Опухоль Крукенберга | Метастатический, исходящий из желудка |
Перекрут яичника . Присутствует у крыс
Каковы признаки и симптомы паховой грыжи?
Первым признаком паховой грыжи является небольшое выпячивание на одной или, реже, на обеих сторонах паха — область чуть выше складки паха между нижней частью живота и бедром. Выпуклость может со временем увеличиваться в размере и обычно исчезает, когда человек ложится.
Другие признаки и симптомы могут включать
- дискомфорт или боль в паху — особенно при напряжении, подъеме, кашле или физических нагрузках — которые улучшаются во время отдыха
- такие чувства, как слабость, тяжесть, жжение или боль в паху
- опухшая или увеличенная мошонка у мужчин или мальчиков
Косые и прямые паховые грыжи могут скользить в брюшную полость и выходить из нее в паховый канал. Врач может переместить их обратно в живот с помощью легкого массажа.
Какой размер яичников у женщин?
В репродуктивный период размеры правого и левого яичников у женщин примерно равны, возможны минимальные отклонения. Длина – до 4 см, ширина – около 3 см, толщина – приблизительно 3 см. Дополнительно оценивают объем, который вычисляется по определенной формуле (длина х ширина х толщина х коэффициент).
В каждом яичнике определяют до 12 фолликулов. Располагаются они преимущественно по периферии. Диаметр каждого из них от 3 до 8 мм. Если количество обнаруженных фолликулов менее 5 (суммарно на обе железы), то это является патологией для репродуктивного возраста.
В середине цикла формируется один или несколько доминантных фолликулов. Он представляет собой тонкостенную кисту с однородным содержимым. Диаметр до 24 мм, что является диагностическим критерием дифференцировки с кистами яичников.
Размер органов может несколько изменяться в разные фазы
и в разном возрасте. Так, самые крупные яичники у женщин в возрасте от 30 до 49 лет.
В период постменопаузы размеры органов медленно уменьшаются.
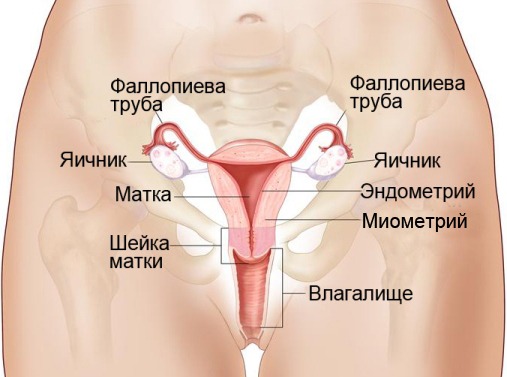
Матка представляет собой непарный женский половой орган, преимущественно состоящий из разнонаправленных гладких мышечных волокон, снаружи покрытый видоизмененной брюшиной (периметрием), а изнутри выстланный слизистой оболочной (эндометрием).
Взрослая матка нерожавшей женщины имеет грушевидную форму и приплюснута в передне-заднем направлении. Анатомически выделяют три части:
- Дно – верхняя порция, располагающаяся над линией входа маточных труб в полость матки.
- Тело – имеет треугольную форму. Широкая часть тела направлена вверх, в сторону брюшной полости.
- Шейка – непосредственное продолжение тела матки. В шейке различают два отдела:
- Влагалищный отдел (экзоцервикс), выстланный многослойным плоским неороговевающим эпителием.
- Надвлагалищный участок (эндоцервикс, канал шейки матки, цервикальный канал), состоящий по большей части из гладкомышечных волокон, по кругу охватывающих шейку матки, с включениями волокон коллагена и эластина. Эндоцервикс выстлан однослойным цилиндрическим эпителием.
Так должна выглядеть здоровая матка у небеременной женщины. При наступлении беременности форма начинает меняться. На поздних сроках беременности матка выглядит как шаровидное мышечное образование с тонкими стенками.
Форма шейки отличается у рожавших и нерожавших женщин. Канал шейки у нерожавших напоминает веретено (то есть сужен у концов и расширен в середине), а маточный зев (граница между каналом шейки и влагалищем) имеет округлый или овальный вид.
Размеры матки могут различаться в зависимости от периода жизни женщины и количества перенесенных беременностей и родов. По данным УЗИ определяют три размера тела и шейки матки.
| Категория женщин | Размеры тела матки, мм | Размеры шейки матки, мм | ||||
| Длина | Ширина | Толщина | Длина | Ширина | Толщина | |
| «Девственная матка» | 37 – 49 | 26 – 38 | 40 – 50 | 25 – 35 | 23 – 30 | 25 – 35 |
| После однократных родов | 45 – 58 | 35 – 45 | 46 – 56 | 28 – 39 | 25 – 32 | 28 – 37 |
| После вторых и последующих родов | 50 – 65 | 40 – 50 | 50 – 60 | 30 – 44 | 26 – 36 | 30 – 40 |
| Ранняя постменопауза (до 5 лет) | 33 – 45 | 27 – 35 | 31 – 41 | 25 – 34 | 20 – 30 | 23 – 33 |
| Поздняя постменопауза (больше 5 лет) | 28 – 38 | 20 – 31 | 27 – 37 | 20 – 30 | 16 – 26 | 20 – 29 |
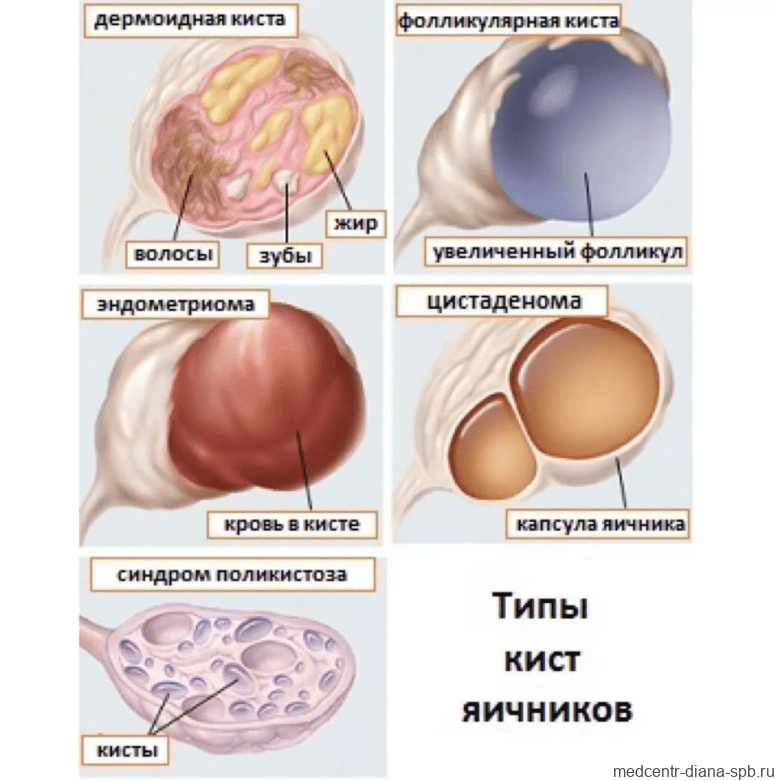
Что такое киста яичника?
Эта патология заключается в появлении в яичнике доброкачественного новообразования, состоящего из четко выраженной оболочки, заполненной жидким или кашеобразным содержимым. В зависимости от причин появления выделяют следующие виды кисты:
- Функциональная. Такая киста образуется у женщин детородного возраста (реже – климактерического) из фолликулов яичника при нарушении процесса овуляции (например, из-за гормонального сбоя). При этом яйцевой мешок не рассасывается, давая выход созревшей яйцеклетке, а сохраняется и увеличивается в объеме. Функциональная киста в большинстве случаев доставляет только дискомфорт и не угрожает здоровью женщины. В течение примерно 2-3 менструальных циклов она самостоятельно уменьшается в размерах, рассасывается и пропадает.
- Органическая. Киста этого типа уже не проходит сама собой и является полноценной патологией. От функциональной она отличается более плотной стенкой и различными типами содержимого. Единственным способом ее лечения является аккуратная операция по удалению кисты яичника с сохранением неповрежденной ткани органа (насколько это возможно).
Механизм появления органической кисты бывает различным, что также обуславливает и разницу в строении ее подвидов – например:
- дермоидная разновидность (тератома) образуется из-за нарушения процесса эмбриогенеза в яичнике и представляет собой капсулу, содержащую нетипичные для этого органа ткани – волосы, кожу, зубы, кости, иногда даже зачатки полноценных органов;
- эндометриоидная киста образуется из-за заноса клеток маточного эндометрия в яичники, в ее полости содержится характерная темно-коричневая густая жидкость, состоящая из старой менструальной крови;
- паровариальная киста образуется из тканей связочного аппарата яичников, может располагаться около самих яичников или ближе к маточным трубам.
Причинами появления кисты яичника могут быть:
случайные или насильственные травмы, неосторожное хирургическое вмешательство и т. д.;
гормональные сбои, вызванные приемом медицинских гормонов, контрацептивов, нарушениями питания, различными заболеваниями, стрессом;
воспалительные заболевания органов малого таза, вызванные инфекционными возбудителями, воздействием негативных факторов внешней среды (например, холодом);
различные обменные нарушения – в частности, сахарный диабет.. В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины
Однако, при отсутствии лечения она может вызвать следующие осложнения:
В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины. Однако, при отсутствии лечения она может вызвать следующие осложнения:
- Разрыв кисты. Это нарушение целостности оболочки, из-за которого ее содержимое попадает в брюшную полость. В зависимости от типа новообразования, его размера и других факторов разрыв может сопровождаться как незначительной болью, так и тяжелым шоком.
- Перекручивание кисты. В этом случае новообразование не лопается, однако перекручивается связка, которая соединяет пораженный яичник с маткой. Из-за этого нарушается кровоснабжение органа, что приводит к его атрофии и, как следствие, нарушению репродуктивной функции.
- Малигнизация. Это трансформация кисты из доброкачественной в злокачественную. Малигнизация происходит достаточно редко и зависит от типа новообразования, его размера и других факторов. Чаще всего перерождается в злокачественную опухоль муцинозная киста, отличающаяся высоким темпом роста.
- Воздействие на окружающие органы. Увеличиваясь в размерах, киста яичника воздействует на маточные трубы и матку, мочевой пузырь, кишечник. Это часто приводит к дискомфорту, боли, нарушению мочеиспускания, дефекации, репродуктивной функции.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Очевидно, что патологию, способную потенциально привести к таким осложнениям, необходимо лечить. Вылечить функциональную кисту довольно просто: она либо проходит сама, либо с помощью медицинских препаратов. С органической кистой ситуация сложнее – как правило, медикаментозная терапия в этом случае неэффективна. Единственным способом ее удалить остается хирургическое лечение.
Что такое рак яичников?
Рак яичников — это заболевание, наблюдаемое только у женщин. Оно возникает, когда злокачественные (раковые) клетки формируются внутри или на яичниках. Яичники — это два миндалевидных органа, расположенные по обеим сторонам матки. Они хранят и выпускают яйцеклетки, а также производят женские гормоны, включая эстроген и прогестерон.
В яичниках присутствуют три вида клеток, каждый из которых может развиться в раковую опухоль. Тип клетки, где началось развитие рака, определяет тип рака яичников в целом.
- Эпителиальные опухоли (наиболее распространенный тип, около 90% случаев) покрывают наружную поверхность яичников. Эти опухоли могут быть нераковыми, они не всегда приводят к возникновению заболевания. Пограничный эпителиальный рак яичников (включает в себя атипичную пролиферативную серозную карциному и атипичную пролиферативную муцинозную карциному) часто появляется у молодых женщин. Это медленно растущий рак, который обычно не представляет угрозы для жизни.
- Опухоли зародышевых клеток начинаются с клеток, которые производят яйцеклетки. К ним относятся менее 2% случаев. Приблизительно 9 из 10 пациенток в этим видом рака живут еще как минимум 5 лет с момента постановки диагноза.
- Стромальные опухоли формируются из структурных клеток ткани, которая удерживает яичники вместе, они также производят женские гормоны. К ним относится 1% случаев. Стромальные опухоли обычно диагностируются раньше, чем другие виды. Этот вид рака, как правило, появляется у женщин в более пожилом возрасте и вызывает аномальные вагинальные кровотечения.
Функции яичников
Выработка половых гормонов и яйцеклеток начинается у женщин со времени первой менструации. Эти процессы продолжаются на протяжении всего репродуктивного возраста.
Можно выделить основные функции половых желез:
- Гормональная – выработка женских половых гормонов.
- Генеративная – образование яйцеклеток.
- Вегетативная – формирование первичных и вторичных половых признаков.
Развитие этих органов начинается на втором месяце беременности и продолжается до начала менструального периода. Работа желез заключается в подготовке организма женщины к зачатию и вынашиванию плода. Если оплодотворение не происходит, цикл воспроизводится заново. Это продолжается на протяжении всего менструального периода.
Где и почему болят яичники у женщин?
- раздражения нервных рецепторов серозных покровов яичников и/или соседних органов;
- спазмов гладкой мускулатуры органов малого таза;
- нарушения кровообращения в яичниках и/или соседних органах.
Боли при хронических заболеваниях яичников
Типичная локализация боли при заболеваниях яичников
- Нижняя область живота (ниже пупка):
— левая подвздошная область (если болит левый яичник),
— правая подвздошная область (если болит правый яичник),
— болит вся нижняя часть живота (патологический процесс охватил оба яичника). - Боль может отдавать:
— в поясницу
— в пах
— в прямую кишку
— в надлобковую область
- Чувством давления, переполнения мочевого пузыря
- Частыми позывами к мочеиспусканию
- Паталогическими выделениями из половых органов (в том числе кровянистыми), не связанными с менструацией
- Тянущая боль в левом/правом яичнике
- Ноющая боль внизу живота
- Покалывание в правом/левом яичнике
- Щемящая боль внизу живота
Острые боли в яичниках возникают только при перекруте ножки опухоли/кисты, также при кровоизлияниях в момент разрыва капсулы опухоли/кисты
- Во время и/или после полового акта
- При физическом напряжении
- После переохлаждения
- Перед и во время менструации
- При обострении или осложнении хронического процесса
Неосложнённые кисты/опухоли/хронические воспалительные процессы в яичнике протекают без явных симптомов и болевых ощущений, иногда — бессимптомно.
Боли при остром воспалении или осложнении опухолей яичника
- Сильнейшие боли внизу живота: «острый живот»
- Приступ боли усиливается при резких движениях, физической нагрузке
- Боли могут сопровождаться:
— тошнотой,
— рвотой,
— значительным повышением температуры тела,
— учащением пульса,
— внезапной вялостью, головокружением,
— обмороком.
При появлении подобных симптомов следует немедленно вызвать скорую помощь. Для быстрой диагностики неотложного состояния яичников у женщин применяют УЗИ.
Самым точным методом определения формы острого заболевания или кистозно-опухолевого процесса в яичниках остаётся лечебно-диагностическая лапароскопия
Болит левый/правый яичник перед месячными
- ретенционные кисты (фолликулярная, жёлтого тела),
- небольшие очаги эндометриоза в яичнике,
- воспалительные процессы,
- спайки,
- склерокистоз яичников,
- проявление «немых» истинных опухолей яичника.
Тупые циклические боли в области одного из яичников у женщин, щемящие боли внизу живота могут возникать при гормональных сбоях на фоне: стресса, переохлаждения, инфекционных заболеваний (ОРВИ, ангина, др.), при малоподвижном образе жизни (застой крови в малом тазу), при различных нарушениях в рамках ПМС, при спайках органов малого таза, кишечника (наружный эндометриоз), невротических расстройствах (нервный спазм).
При появлении боли в яичнике во время месячных надо сделать УЗИ органов малого таза сразу же после окончания менструации и обязательно обратиться к гинекологу.
Боли в яичниках после секса
Самая частая причина боли в яичниках, в области малого таза, пояснице во время или после полового акта – это эндометриоз яичников, генитальный эндометриоз, аденомиоз.
При боли в яичниках после или во время секса надо сделать УЗИ органов малого таза накануне ожидаемой менструации и обратиться к гинекологу.
Послеродовые боли
У некоторых вполне здоровых женщин болят яичники после родов.
Это происходит потому, что во время беременности объём и размеры яичников несколько увеличиваются. Растущая беременная матка вытесняет яичники за пределы малого таза. После родоразрешения матка сокращается (что сопровождается ощутимыми болевыми ощущениями внизу живота) и яичники постепенно возвращаются на место. При этом изменяется натяжение и перестальтика маточных труб, гемодинамика и обменные процессы в яичниках, области малого таза.
Если послеродовые боли внизу живота острые, очень сильные, следует немедленно проконсультироваться с лечащим акушером-гинекологом (исключить опасные послеродовые осложнения).
Симптомы преждевременного старения яичников
Прекращение работы яичников приводит дефициту эстрогенов и развитию гормонального дисбаланса. Это отражается на работе всех систем организма. Развитие заболевания характеризуется следующими симптомами:
- ночная потливость;
- приливы;
- частые перемены настроения;
- головные боли и головокружения;
- повышенная предрасположенность к развитию заболеваний сердечно-сосудистой системы и сахарному диабету второго типа;
- увеличение массы тела;
- увядание, старение кожи;
- атрофические изменения органов мочеполовой системы.
 Приливы
Приливы
 Увеличение массы тела
Увеличение массы тела
Вышеперечисленные симптомы очень похожи на признаки климактерического периода, важно не путать эти состояния и поставить правильный диагноз
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.
Спайки
Являются следствием операций и воспалительных заболеваний.
– это участки соединительных тканей в виде жгутов, которые появляются между органами, находящимися не далеко друг от друга.
Спайки – это попытка «отгородить» воспаленный орган от здоровых тканей.
Спайки нарушают процесс овуляции и вызывают бесплодие.
Различают четыре степени развития спаечного процесса: на первой стадии спайки похожи на тонкие нити, а на четвертой они настолько плотно покрывают яичник, что его практически невозможно обнаружить.
Обнаруживают и диагностируют спайки методом
или МРТ (
Лечение заболевания хирургическое.
Аднексит
называется воспалительный процесс, охватывающий не только яичники, но и
патогенные микроорганизмы, вливание в полость матки агрессивных веществ.
Инфицирование может произойти во время
, искусственного прерывания беременности, во время совокупления.
может распространиться и из иных очагов, находящихся в самом организме с током лимфы или крови.
Симптомы острого аднексита:
- Острая боль в нижней части живота, отдающая в крестец,
- Увеличение температуры тела до 39 градусов,
- Вздутие живота, рвота, тошнота,
- Вялость, ломота в теле.
Лечение осуществляется чаще всего в стационаре. Лечение медикаментозное. При неграмотном лечении или отсутствии такового процесс может перейти в хронический.
Хроническая форма аднексита характеризуется временными обострениями и улучшениями состояния. Обострения вызываются менструациями, операциями, переутомлением, стрессом, переохлаждением.Маточные трубы покрываются спайками, ухудшается их проходимость.
Период восстановления (когда обратиться к врачу) после транспозиции
После операции какое-то время пациентка находится в палате интенсивной терапии. Для купирования болевых ощущений назначаются анальгезирующие препараты. Если боль не утихает, следует сообщить об этом медперсоналу.
При проведении лапароскопической транспозиции пациентка может вернуться домой уже на следующие сутки. Критериями, разрешающими выписку, являются:
- Возможность принимать обычную пищу.
- Нормализация работы кишечника (это определяет медперсонал).
- Возможность мочиться.
- Возможность самостоятельно ходить.
- Отсутствие сильной боли.
Дома можно заниматься повседневными делами, исключая чрезмерную физическую активность и поднятие тяжестей более 5 кг. Душ можно принимать уже на первые сутки после вмешательства, защищая область швов.
При наличии следующих симптомов следует обратиться к врачу:
- Повышение температуры выше 38,5 градусов.
- Боль в животе, которая не проходит после приема болеутоляющих.
- Отек и болезненность в области нижних конечностей.
- Длительные запоры (отсутствие стула более 3 суток) или диарея.
- Нарушение дыхания, одышка.
Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.