Эндоскопические признаки язвы желудка
Содержание:
Истории болезни
История №1
При обращении в Клинику ЭКСПЕРТ пациент Е., 32 л., жаловался на ноющие, режущие боли в эпигастральной области через 1,5 ч после еды, часто по ночам, натощак, изжогу, отрыжку кислым, запоры, слабость, утомляемость.В течение 5 лет, осенью, отмечал появление ноющих болей в эпигастрии, изжогу. Самостоятельно принимает маалокс. 4 года назад проводилась 7-дневная эрадикационная терапия с применением амоксициллина и кларитромицина. Контроля после лечения не проводилось. Из анамнеза жизни: питается нерегулярно, работа связана с частыми командировками, курит.Пациенту назначено обследование (исследование крови; УЗИ логанов брюшной полости, ФГДС + НР- тест и др.) в результате которого был поставлен диагноз: Язвенная болезнь. Язва 12-перстной кишки, обострение. НР (+). Рубцовая деформация луковицы 12- перстной кишки. Дополнительно был назначен С13-углеродный дахытельный тест на НР, который показал высокую обсемененность НР. Было назначено комплексное лечение, направленное на устранение действующего фактора — НР. При контрольном осмотре и обследовании жалоб пациент не предъявлял, а при эндоксопическом исследовании была выявлена существенная положительная динамика. НР — не обнаружен. В дальнейшем пациент 1 раз в 6 месяцев проходит профилактическое обследование. За последние 2 года после проведенного лечения обострений не наблюдалось.
Как готовиться к анализам
Анализы мочи, кала. Биоматериал собирают в специальный стерильный контейнер (приобретается в аптеке). Накануне не рекомендуется пить поливитамины и употреблять продукты, способные изменить цвет биоматериала, а также препараты слабительного и мочегонного действия.
Моча собирается утренняя, после тщательной гигиены наружных половых органов. Необходимо слить первую дозу мочи в унитаз, а среднюю порцию (100-150 мл) собрать в емкость.
Кал собирается утром либо не позднее, чем за 8 часов до анализа.
Гастропанель. За неделю до исследования следует отменить прием препаратов, могущих влиять на секрецию желудка. За сутки исключить прием средств, нейтрализующих соляную кислоту. В утро анализа не пить, не есть, не курить.
Исследование заключается в сдаче крови из вены в два приема: сразу по прибытии в процедурный кабинет и через 20 минут, после приема специального коктейля, призванного стимулировать гормон гастрин 17.
Анализы крови (общий, биохимический). Кровь для исследования сдают утром натощак. Накануне анализа следует избегать нагрузок, воздерживаться от употребления тяжелой пищи, спиртного. В утро анализа нельзя есть и курить. Допускается употребление чистой воды.
PH-метрия. Зонд устанавливается с утра натощак. Со времени последнего приема пищи должно пройти не менее 12 часов, а пить воду можно не позднее, чем за четыре часа до процедуры. Обязательно перед планируемым исследованием предупредите врача о принимаемых вами лекарственных средствах, возможно, их употребление придется отменить за несколько часов (а некоторых препаратов — за несколько суток) до процедуры.
Также рекомендуется отказаться за несколько дней до проведения исследования от употребления продуктов, способных изменить pH желудка (речь идет о газированных и алкогольных напитках, кофе, крепком чае, фруктовых соках, йогуртах и др.).
Лабораторная диагностика заболеваний желудка в «МедикСити»:
- Гастропанель;
- Определение биохимических показателей;
- Пепсиноген-I;
- Пепсиноген-II;
- Гастрин-17 базальный;
- Гастрин-17 стимулированный;
- Антитела класса IgG к Helicobacter pylori;
- ПЦР кала.
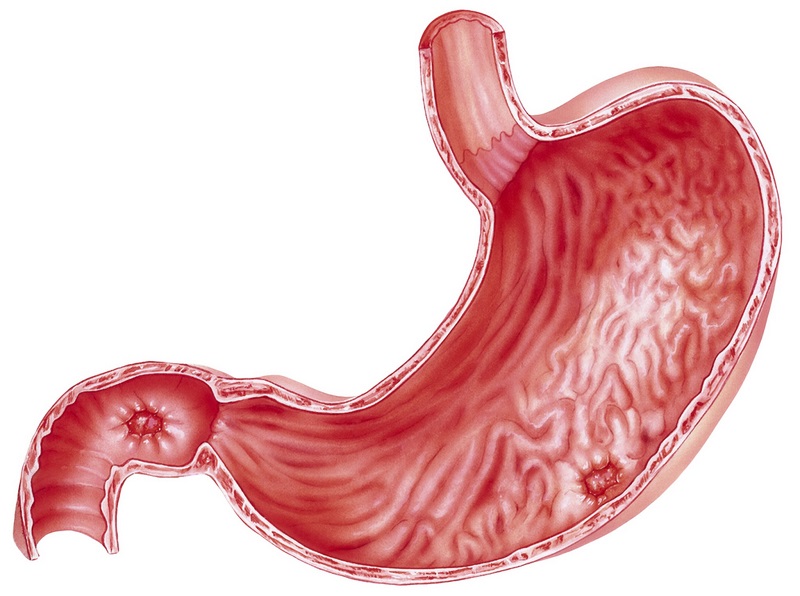
Что такое язва желудка?
При этом хроническом заболевании на слизистых органов пищеварения образуются язвенные дефекты. Они могут появляться не только на стенках желудка. Например, язвы образуются даже чаще на слизистой оболочке двенадцатиперстной кишки. По симптомам, причинам появления, подходам к лечению язва желудка и язва двенадцатиперстной кишки схожи, поэтому часто о них говорят как об одном и том же заболевании — язвенной болезни.
Язвенная болезнь возникает, если в пищеварительной системе нарушается баланс между защитой слизистой и действием агрессивных факторов. «Агрессоры» — это пепсин и соляная кислота. Они выделяются для переваривания пищи. В норме слизистая оболочка защищена от их действия барьером из защитной слизи и щелочей. Даже если клетки разрушаются, быстро происходит их восстановление. Это защищает слизистые от повреждения. Если действие агрессивного фактора усиливается (кислота и пепсин вырабатываются в избытке), баланс нарушается, и поверхность слизистой повреждается — со временем образуется язва.
Риск заболеть язвенной болезнью повышается при наличии следующих факторов:
- инфекционное поражение. Возникновение язвы желудка связывают заражением бактериями Helibacter Pylori. Они выделяют цитотоксины и ряд ферментов с агрессивным действием, из-за чего травмируется защитный барьер слизистой. Хеликобактерную инфекцию выявляют более чем в 30% наблюдений язвенной болезни;
- постоянный приём нестероидных противовоспалительных, некоторых обезболивающих, гормональных препаратов;
- влияние стресса, депрессии или нервного истощения;
- неправильное питание. Риск увеличивается при нерегулярном приёме пищи, частом употреблении продуктов с высокой кислотностью, жареных, острых, жирных блюд, для переваривания которых в желудке выделяется больше кислоты;
- наследственность. У 20% пациентов с язвенной болезнью в семье уже были случаи этого же заболевания;
- курение.
К другим факторам относят действие вирусных инфекций, появление злокачественных новообразований, связанные с лучевой и химиотерапией побочные эффекты, а также состояния, которые провоцируют избыточную выработку соляной кислоты и пепсина.
Важно
-
Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
-
Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
-
Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H. pylori)
С H. pylori сосуществует примерно половина населения Земли. Подхватить бактерию очень просто, ведь инфекция передается не только через воду, еду и столовые приборы, но даже через невинные поцелуи — так что большинство людей заражаются еще в детстве.
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H. pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания дает сбой только у некоторых людей, причем точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H. pylori — это в 6–10 раз выше, чем у незараженных людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Популярные обезболивающие продаются без рецепта: аспирин, ибупрофен и напроксен. НПВС блокируют работу двух ферментов — циклооксигеназ (ЦОГ 1 и ЦОГ 2). Оба фермента отвечают за синтез химических веществ — простагландинов, которые принимают участие в воспалительной реакции. Однако помимо «воспалительных» простагландинов ЦОГ 1 создает еще и «защитные» простагландины, которые помогают поддерживать целостность слизистой оболочки желудка. А поскольку обезболивающие блокируют и ЦОГ 1, и ЦОГ 2, НПВС одновременно лечат воспаление и калечат слизистую желудка.
Необходимость принимать НПВС длительно или на постоянной основе возникает, например у людей с больной спиной или суставами, при артритах, заболеваниях сердца или после инфарктов. В таком случае необходимо защищать желудок, принимая дополнительные лекарства (предварительно проконсультируйтесь с врачом). Кроме того, не следует забывать и про хеликобактер, потому что вместе с НПВС она повреждает желудок сильнее.
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нем может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьезных проблем со здоровьем, требующих постоянного приема обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
Как правило, обезболивающие провоцируют язву (желудка или кишки) у тех людей, которые вынуждены принимать их каждый день. Кроме того, в группу риска попадают люди:
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и еще одна причина развития язвенной болезни — синдром Золлингера-Эллисона, при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Причиной развития язвенной болезни могут также стать тревожность и депрессия. Последние исследования свидетельствуют, что чем больше стаж или длительность депрессии, тем выше вероятность появления язвы.
Что такое язва желудка
Гастродуоденальной язвой называют самостоятельно появившийся дефект на внутренней поверхности стенок желудка или двенадцатиперстной кишки. Он нередко развивается на фоне имеющихся воспалительных изменений, хотя не исключено возникновение острых язв без предшествующей патологии желудка. Это зависит от характера основного ульцерогенного (способствующему изъязвлению) фактора.
На начальных стадиях, когда дефект небольшой и не выходит за пределы слизистой оболочки, говорят о наличии эрозии. В последующем, по мере ее углубления и расширения, уже диагностируется язва. Поначалу она имеет гладкий тонкий край, ровное дно и способна зарастать без формирования грубого рубца.
Но длительно существующее изъязвение выглядит уже по-другому. Оно имеет плотные, неравномерно утолщенные и приподнятые края, кратерообразное бугристое дно с наслоениями из фибрина, следы стягивающего рубцевания по периферии. Такая хроническая язва долго заживает с образованием деформирующих рубцов и может стать местом малигнизации (озлокачествления) клеток, превращаясь в язву-рак.
Профилактика
Профилактические меры должны предусматривать устранение или минимализацию возможных этиологических факторов заболевания: полный отказ от курения и употребления алкоголя, соблюдение режима питания, труда и отдыха, эрадикация хеликобактерной инфекции у лиц, страдающим хроническим гастродуоденитом с повышенным кислотообразованием.
У пациентов с часто рецидивирующим течением заболевания и при неудовлетворительном результате эрадикационной терапии показана постоянная антисекреторная фармакотерапия.
Остальным пациентам показана терапия «по требованию», предусматривающая прием антисекреторных фармпрепаратов в полной терапевтической дозировке на протяжении 2–3-х дней, с последующим переходом на половинную дозировку в течение 2–3-х недель в случае появления клинической симптоматики обострения язвенной болезни.
Эпидемиология
Язвенная болезнь характеризуется значительной распространенностью в различных странах и охватывает около 8% взрослого населения. Среди жителей городов заболевание имеет большую распространенность, чем среди жителей села.
Мужчины заболевают язвенной болезнью, особенно двенадцатиперстной кишки, чаще в 7–8 раз по сравнению с женщинами.
В последние несколько десятков лет в развитых странах происходит глобальное уменьшение заболеваемости и смертности от язвенной болезни, что можно связать с активным внедрением антихеликобактерной терапии, снижением уровня распространенности хеликобактериоза.
Как понять, что у вас язвенная болезнь
Самый распространенный симптом — жгучая боль в животе, у которой есть определенные особенности:
- начинается между приемами пищи или ночью,
- прекращается, если поесть или принять антацидный препарат,
- длится от нескольких минут до нескольких часов,
- появляется и исчезает на несколько дней или даже недель.
- Иногда при язвенной болезни портится аппетит, появляется кислая отрыжка и тошнота, кровь в кале (черный стул). Может возникнуть рвота, происходит снижение веса.
Даже если симптомы слабые, нужно как можно скорее обратиться к врачу. Тянуть нельзя — если не лечиться, болезнь будет постепенно усиливаться и могут возникнуть осложнения: кровотечения из язв или даже прободение язвы (в стенке желудка появится отверстие). В этой ситуации требуется операция.
Только по симптомам отличить язвенную болезнь от других проблем может быть трудно. Похожие симптомы вызывает любой вид воспаления в желудке, начиная от самого простого поверхностного гастрита и заканчивая страшным и опасным раком желудка.
Если долго не идти к врачу, в конце концов организм перестает сигнализировать, желудок теряет чувствительность и симптомы пропадают. А «немое» воспаление остается и продолжает прожигать стенку желудка. Такое случается, если человек терпит, злоупотребляет алкоголем или на фоне сильного стресса.
1.
Фиброгастродуоденоскопия (ФГДС) – диагностический метод, который по информативности превосходит любые другие исследования в гастроэнтерологии. Более того, ФГДС зачастую оказывается не только лучшим, но и единственным способом установить точный диагноз. Даже МРТ не дает врачу возможность увидеть поверхности желудочно-кишечного тракта при свете, в высоком разрешении и реальном времени, обработать язву без тяжелой полостной операции, безболезненно взять небольшой объем материала для биопсии или анализа кислотности.
Показания для проведения ФГДС
Данный метод применяется не только для диагностики, но и для лечения пищевода, желудка и двенадцатиперстной кишки, т.е. верхних отделов желудочно-кишечного тракта. Прямым показанием к фиброгастродуоденоскопии является практически любое заболевание ЖКТ, в т.ч.:
- рефлюкс (обратный выброс содержимого желудка в пищевод) и сопутствующий ему эзофагит (воспаление слизистой пищевода);
- гастрит и гастродуоденит (воспалительные процессы в желудке и двенадцатиперстной кишке);
- язвенная болезнь желудка и/или двенадцатиперстной кишки;
- подозрение на кровотечение в верхних отделах ЖКТ;
- новообразования в ЖКТ, характер которых нуждается в уточнении.
Возможности эндоскопии отнюдь не ограничены диагностикой. Помимо камеры с подсветкой, аппарат оснащен также прецизионным манипулятором, который позволяет врачу осуществлять тонкие и точные действия во внутреннем пространстве ЖКТ. В частности, при помощи эндоскопа удаляются полипы, отбирается биоматериал для анализов, уточняется локализация опухолей, эрозий, послеязвенных рубцов, инородных тел (мелкие также могут быть извлечены); производятся необходимые манипуляции по восстановлению суженных просветов при стенозе пищевода или кишечника, по прекращению желудочных кровотечений, по терапии язв и эрозий.
Методика проведения
Отдельно следует сказать о самой процедуре эндоскопии. Бытующее мнение о ее мучительности (особенно часто это можно услышать от тех, кто помнит эндоскопы первого поколения или «шланги для откачки желудочного сока») на сегодняшний день является, мягко говоря, преувеличенным и устаревшим.
Современный эндоскоп – это сопряженный с компьютером продукт высоких микро-технологий, гибкая трубка толщиной 5-10 мм (в зависимости от модели); на Западе сообщается о разработке ультратонких моделей, диаметр которых сопоставим с толщиной человеческого волоса. Иногда эндоскопы даже вводят через нос, что исключает рвотный рефлекс у людей с психологической к нему предрасположенностью. Вообще, именно психологическими факторами обусловлен преимущественный дискомфорт при ФГДС. Боли как таковой нет вообще, горло орошается анестетиком, и расхожий совет «расслабиться» в данном случае имеет буквальный смысл. Квалифицированному врачу-эндоскописту достаточно нескольких минут, чтобы завершить диагностику. Всё, что требуется от пациента – расслабить мышцы гортани и живота, лечь набок, дышать носом и следовать немногим инструкциям (напр., «вдохните»). Специальный мягкий мундштук-загубник помогает держать рот открытым. Выход воздуха (отрыжка), позывы на срыгивание, слезы и другие подобные явления, – физиологически нормальная (и уж точно не «стыдная») реакция, наблюдаемая всякий раз, поэтому ни врач, ни медсестра их попросту не замечают.
Методы диагностики язвы желудка
В диагностике язвы желудка используются инструментальная диагностика и лабораторные методы. Основное значение придаётся эндоскопическому методу – ЭГДС (гастроскопии).
Гастроскопия
Гастроскопия позволяет выявить изъязвление, уточнить его локализацию, размеры и глубину, определить, имеет ли место кровотечение. Также гастроскопия даёт возможность оценить рельеф и эластичность слизистой.
Рентгеноскопия
При язве желудка может использоваться такой метод диагностики как рентгеноскопия. Рентгеноскопия — это рентгенологическое исследование в режиме реального времени. Желудок пациента заполняется контрастным веществом. С помощью рентгеновского излучения получается изображение контуров желудка. Можно оценить динамику прохождения контрастного вещества. При язве желудка исследования выявляет «ниши» – стойкое скопление контрастного вещества на на рельефе слизистой оболочки или на контуре стенки органа.
Общий анализ крови
При язвенной болезни следует ожидать, что общий анализ крови покажет увеличение количества эритроцитов, рост гемоглобина и замедление СОЭ.
Анализ кала на скрытую кровь
Стандарт обследования при подозрении на язву желудка обычно включает в себя анализ кала на скрытую кровь.
Выявление Helicobacter pylori
Причиной воспалительного процесса в желудке может быть бактерия Helicobacter pylori. Для того, чтобы лечение было эффективным, необходимо установить её присутствие в желудке пациента. С этой целью могут проводиться:
-
забор биоптата слизистой желудка во время эндоскопии для последующего микроскопического или культурального исследования;
-
дыхательный уреазный тест;
-
анализ кала на обнаружение антигена Helicobacter pylori;
-
серологический анализ крови;
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Причины возникновения язвы желудка
Есть ряд основных причин заболевания, и зачастую оно развивается под влиянием нескольких факторов. Главным считается заражение хеликобактерной инфекцией. Бактерии быстро распространяются по поверхности слизистой, вырабатывают агрессивные ферменты и цитотоксины, травмирующие её клетки. Инфекция провоцирует воспаление. Из-за повышения уровня гастрина выработка соляной кислоты возрастает. Это дополнительно увеличивает травму слизистой. Воспаление становится хроническим, образуется язва.
Хеликобактер пилори (Helibacter Pylori) — очень распространённые бактерии. Примерно половина населения во всём мире заражена ими. Инфекция легко передаётся при контакте и бытовым путём, а также с водой и едой. Заражение обычно не причиняет вреда, но у 1% носителей развивается язва желудка. При инфицировании H. pylori риск появления язвенной болезни увеличивается в 6-10 раз.
Язва не всегда образуется из-за инфекции. Она может появляться при постоянном приёме некоторых лекарственных средств: обезболивающих, нестероидных противовоспалительных. Чтобы остановить воспаление, некоторые лекарства блокируют действие ферментов циклооксигеназа 1 и 2. Циклооксигеназа 1 участвует в синтезе простагландинов, являющихся медиаторами воспаления, и простагландинов, необходимых, чтобы защищать слизистую желудка от повреждений. При постоянном приёме нестероидных противовоспалительных средств «защитные» простагландины не вырабатываются, и слизистая становится уязвимой. В группе риска в связи с этой причиной оказываются люди, которые вынуждены постоянно принимать обезболивающие средства:
- люди старше 70 лет;
- те, у кого есть одно или несколько хронических заболеваний, которые сопровождаются болью;
- люди с заболеваниями опорно-двигательного аппарата, после тяжёлых травм, с больными суставами;
- те, кто одновременно принимает сразу несколько безрецептурных препаратов.
Важно! Если язва развивается из-за приёма лекарств, она может вообще никак не проявляться, потому что обезболивающие будут снимать связанные с нею боли. Из-за этого есть риск не заметить начало заболевания и столкнуться с опасными осложнениями
Поэтому долго и системно принимать любые обезболивающие можно только по назначению врача, с соблюдением рекомендованной дозировки и продолжительности приёма.
Язвенная болезнь может появляться и по другим причинам:
- хронический гастродуоденит или гастрит: заболевания, при которых воспаляются слизистые органов пищеварения;
- неправильный режим или рацион питания;
- наследственная предрасположенность;
- курение и злоупотребление алкоголем;
- стресс, повышенная тревожность, депрессивные расстройства. Не являются прямыми причинами заболевания, но влияют на режим питания и могут увеличивать риск появления язвы желудка;
- другие болезни и состояния, включая злокачественные новообразования, синдром Золлингера-Эллисона (гастринома, опухоль, повышающая уровень гастрина, гормона, стимулирующего выработку соляной кислоты), диабет, инфекции, попадание в желудок инородных тел.
Диагностика
Для диагностики язвенной болезни пациенты проходят фиброгастроскопию, во время которой можно сделать быстрый уреазный тест и обследоваться на helicobacter. Где-то дополнительно проводят рН-метрию для того, чтобы узнать уровень кислотности в желудке. При этом обследовании пациенту через нос ставится зонд в желудок и в течение суток измеряется кислотность.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777 или через форму на сайте
Как лечат язвенную болезнь
Лечение язвенной болезни зависит от причины, которая её вызвала. В большинстве случаев пациентам:
- подбирают антибиотики — чтобы избавиться от H. pylori, если удалось её обнаружить;
- назначают лекарства, подавляющие производство кислоты в желудке (ингибиторы протонной помпы или антациды), — эти препараты не используются для лечения, но их можно применять для облегчения симптомов не более двух недель (перед применением необходимо проконсультироваться с врачом);
- рекомендуют прекратить либо приостановить приём нестероидных противовоспалительных препаратов — даже если язвенная болезнь не связана с этими лекарствами, они могут усиливать неприятные симптомы. В некоторых случаях доктор может назначить другие обезболивающие на замену.
Облегчить состояние поможет соблюдение некоторых рекомендаций: например временный отказ от острой еды и алкогольных напитков. Однако рекомендации по образу жизни зависят от того, где именно находится язва, поэтому следует обсудить их с лечащим врачом. В среднем для полного заживления язвы нужно две недели, но некоторым людям приходится принимать лекарства дольше — месяц-полтора.
Язва желудка и двенадцатиперстной кишки должна быть быстро вылечена! Если язва не заживает более шести месяцев, требуется консультация онколога. Длительное повреждение повышает риск развития онкологических заболеваний. Именно поэтому людей, у которых была или есть язва желудка, ставят на контроль, после язвы каждый год в течение пяти лет нужно делать гастроскопию.
Определение
Язвенная болезнь (ЯБ) — хроническое рецидивирующее заболевание с вовлечением в процесс наряду с желудком и двенадцатиперстной кишкой (ДПК) других органов системы пищеварения, приводящее к развитию осложнений, угрожающих жизни больного. Патофизиология ЯБ включает агрессивное действие HCl и пепсина и снижение резистентности гастродуоденальной СО в результате воспаления, метаплазии, дисплазии, атрофии, чаще обусловленных контаминацией НР.
При обострении ЯБ обычно обнаруживаются рецидивирующая язва (острая эрозия), хронический активный гастрит, чаще — активный гастродуоденит, ассоциированный с Helicobacter pylori.
Лечение предраковых заболеваний
Не все предраковые новообразования нужно сразу удалять. В ряде случаев можно ограничиться наблюдением в динамике. Иногда патологические очаги уменьшаются и исчезают самостоятельно. Правильное решение сможет принять врач, после того как проведет обследование и оценит ситуацию.
Для удаления предрака используют криохирургию (уничтожение новообразования низкой температурой), лазерную, радиоволновую хирургию. Некоторые образования, например, полипы в желудке или кишечнике, можно удалить во время эндоскопии. В дальнейшем их отправляют в лабораторию на гистологическое исследование, чтобы убедиться, что в них нет раковых клеток.
В клинике Медицина 24/7 можно пройти все виды диагностики и получить компетентную консультацию у ведущих хирургов, онкологов, дерматологов. В нашей клинике проводятся все виды удаления доброкачественных и предраковых новообразований с применением современного оборудования.
Материал подготовлен заместителем главного врача по лечебной работе клиники «Медицина 24/7», кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Диагностика язвы желудка
Чтобы пройти диагностику, нужно обратиться к гастроэнтерологу. Проконсультироваться с врачом нужно, если регулярно болит живот или возникает ощущение дискомфорта, появляется изжога, тошнота, рвота. Врач проведёт опрос, уточнит, какими являются боли, при каких обстоятельствах они возникают, какие симптомы их сопровождают, задаст вопросы об общем состоянии здоровья.
Гастроэнтерологу нужно будет рассказать обо всех принимаемых лекарствах. Врач пропальпирует живот. Если мышцы брюшной стенки при прощупывании напряжены и болезненны, это может указывать на наличие язвы.
При диагностике выполняют ряд специальных исследований:
- ЭГДС (эзофагогастродуоденоскопия или гастроскопия). Это эндоскопическое исследование, при котором выполняют осмотр слизистых органов пищеварения, используя эндоскоп. Если при осмотре обнаруживают язвенный дефект, его исследуют, определяя размеры, локализацию, глубину поражения, состояние дна, краёв. Во время ЭГДС может выполняться биопсия, при которой забирают небольшой фрагмент тканей, чтобы исследовать их под микроскопом;
- рентгенография с использованием контрастного вещества. Выполняется, если есть противопоказания для ЭГДС. Это — серия снимков, перед выполнением которых пациент принимает рентгеноконтрастный препарат. Контрастное вещество будет скапливаться там, где образовалась язва;
- внутрижелудочная рН-метрия. Выполняется для измерения кислотности. Для процедуры используется эндоскоп, через канал которого Ph-зонд вводится в полость желудка;
- другие методы визуального исследования. Их назначают дополнительно. Компьютерную томографию рекомендуют проводить при подозрении на перфорацию стенок желудка или другие тяжёлые осложнения. Если её нельзя сделать, выполняют ультразвуковое исследование или рентгенографию органов брюшной полости.
Лабораторные исследования назначают в качестве вспомогательных:
- клинический анализ крови. Если уровень гемоглобина и эритроцитов снижается, это может указывать на скрытое кровотечение. Если повышается СОЭ и увеличивается количество лейкоцитов, это может указывать на пенетрацию (распространение язвы на соседние органы) или на другие осложнения;
- исследование кала на скрытую кровь. Назначается для диагностики скрытого желудочно-кишечного кровотечения.
При симптомах язвенной болезни рекомендовано тестирование на наличие хеликобактерной инфекции. Его проводят в виде дыхательного теста либо как исследование кала на антиген. Если проводится ЭГДС, одновременно можно выполнить быстрый уреазный тест.
Этиология язвы желудка
Основной причиной развития язвы является инфицирование бактерией Helicobacter pylori. Если количество этих микроорганизмов преобладает, то в желудке создается агрессивная среда, вызывающая воспаление и разрушение целостности участка слизистой.
Есть и другие причины язвы желудка:
- нерегулярное питание;
- злоупотребление газированными напитками, полуфабрикатами, жареной, кислой, острой, соленой, копченой, слишком холодной или горячей пищей;
- острые или частые стрессы;
- вредные привычки (курение, прием алкоголя);
- прием некоторых лекарственных препаратов (нестероидных противовоспалительных, стероидных гормонов);
- наследственная предрасположенность.
В некоторых случаях развитие язвенного дефекта вызывается сразу несколькими факторами.