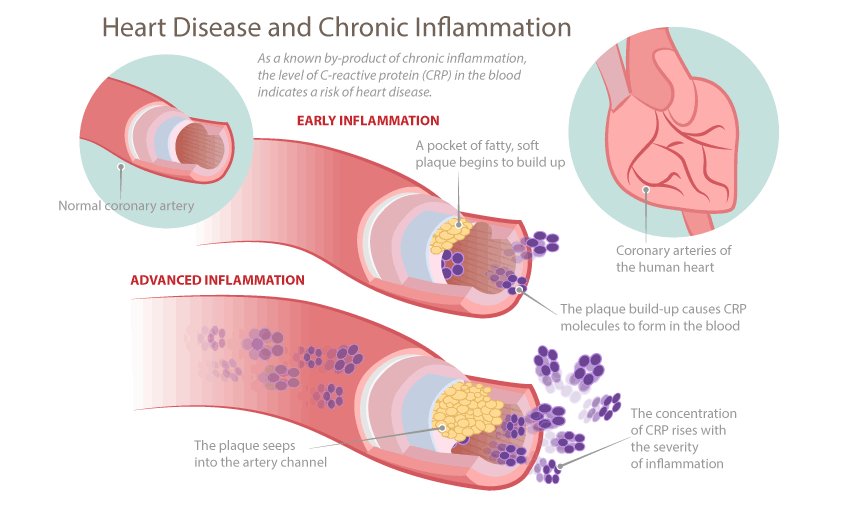
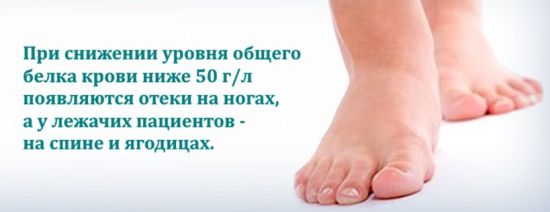
Что значит гиперкератоз?
Содержание:
Топ 10 лучших методов
Первое, что следует сделать в обязательном порядке – это проконсультироваться с врачом. Обращаться можно сразу к терапевту, так как он вправе назначить анализы крови, кала, мочи, а также направить на флюорографию, дополнительные обследования к врачам узкой специализации.
Все это в комплексе позволит определить точную физиологию пациента, наличие заболеваний мочеиспускательной, сердечно-сосудистой системы, печени. В некоторых случаях чистку проводить будет небезопасно (например, при воспаленных лимфатических узлах или при наличии злокачественной опухоли).
После этого уже можно приступать к процедуре очищения. Предлагаем список из 10 самых распространенных народных рецептов и методов.
1. Солодка и Энтеросорбент
Данная методика довольно эффективна, а главное – безопасна. Солодку можно принимать и в форме спиртового настоя, который продается в любой аптеке. Весь курс занимает всего 1 неделю.
2. Травяные сборы и чаи
Также лечение можно дополнить чаем из аптечной ромашки, календулы и бессмертника – это комплексно укрепит иммунитет и улучшит работу печени.
3. Фруктовые и овощные соки
Для очистки лимфы лучше всего подходят следующие соки:
- томатный;
- гранатовый;
- морковный (с тыквой – ещё лучше);
- виноградный;
- свекольный;
- «зеленый» (на основе шпината, укропа, петрушки, спаржи).
А главное их действие заключается в насыщении лимфы нутриентами, а также увеличении её кислотности, что впоследствии нормализует баланс калия и натрия в крови.
4. Смесь чеснока, лука и лимона
Для приготовления смеси смешивают 1 лук, 1 чеснок, 1 лимон, все это мелко нарезают или измельчают блендером, далее – проваривают в 1 литре молока.
Принимать по 1,5 стакана утром и вечером.
Стоит учесть, что такое средство у многих пациентов вызывает диарею – это нормальное явление, так как смесь вызывает раздражение стенок кишечника.
5. Метод Марвы Оганян
- Каждую траву берут по 1 чайной ложке в сушеном виде, заливают 2 литрами кипятка, проваривают на водяной бане в течение 15 минут.
- Далее – процедить.
Принимать по 1 стакану 3 раза в день на протяжении 5 дней.
6. Очищение лимфы по Неумывакину
Чистка соками по Неумывакину выполняется в течение 3 дней. Смесь, которая и будет использоваться для вывода токсинов, включает в себя (из расчета на один день приема):
- 0,9 литра сока грейпфрута;
- 0,9 литра сока апельсина;
- 0,2 литра сока лимона;
- 2 литра талой воды (можно и простой родниковой).
Все это смешивается в одной посуде, тщательно взбалтывается. Пить через каждый час по 0,2 литра. Такое средство укрепляет также иммунитет, восстанавливает баланс аскорбиновой кислоты (витамин С), а вместе с этим – избавляет кишечник не только от шлаков и токсинов, но и от большинства разновидностей гельминтов.
7. Чистка лимфы по Норману Уокеру
Но стоит учесть, что по данной методике Нормана Уокера на тематических форумах больше всего негативных отзывов. В том плане, что никакого положительного эффекта впоследствии не наблюдается. Но и побочных – также не возникает. Поэтому данный вариант очищения лимфосистемы следует использовать в качестве дополнения к любому другому.
8. Способ Ольги Бутаковой
Ключевое отличие данной методики – в ней используются фармакологические препараты. В частности:
- Артишок;
- Корал-Майн;
- Фан Детокс;
- Тру Лецитин;
- Ассимилятор;
- Люцерна.
Такая чистка рассчитана на 1 неделю, преимущественно подходит для женщин (то есть, методика составлена с учетом физиологии женского организма, где баланс нутриентов несколько отличается от мужского).
9. Тибетский способ
Такая методика позволяет быстро нормализовать правильный баланс форменных элементов в крови, а также улучшить работу желудочно-кишечного тракта.
И ещё важный нюанс — все клизмы проводятся с использованием настоя аптечной ромашки, которая позволит снизить концентрацию патогенных бактерий в кишечнике и нормализовать в будущем микрофлору.
10. Отвар корня солодки и активированного угля
Принцип работы – аналогичный. Экстракт корня ускоряет отток лимфы, а активированный уголь – выводит из кишечника токсины. Курс – 7 дней, через 7 дней перерыва его следует повторить. И так – 3 раза.
Главное преимущество данного метода – это безопасность. Но есть один незначительный побочный эффект – стимуляция секреции слизи, что может спровоцировать кашель (особенно часто наблюдается у курильщиков).
Самостоятельный уход (что я могу сделать?)
Защита Вашей кожи от солнца поможет уменьшить количество новых актинических кератозов, которые Вы получаете, а также может снизить риск получения вызванного солнцем рака кожи.
Вы должны быть осторожны на солнце, следуя этим рекомендациям:
- Защитите себя от солнца в период с 11:00 до 15:00, когда оно будет особо активным.
- Носите защитную одежду – головные уборы, длинные рукава, длинные юбки или брюки.
- Регулярно перед выходом на солнце наносите на кожу солнцезащитный крем с коэффициентом защиты 30 или выше, способный отражать как UVA, так и UVB-лучи. Повторно нанесите солнцезащитный крем в соответствии с рекомендациями производителя, особенно если Вы потеете или плаваете, когда находитесь на солнце.
- Защита Ваших детей от солнца таким же образом может снизить риск развития у них актинических кератозов.
- Избегайте искусственных солнечных лучей, в том числе соляриев.
- Будьте внимательны к коже – исследуйте свою кожу каждые несколько месяцев и обратитесь к врачу, если заметите что-то новое. Если актинический кератоз начинает развиваться в нарост или кровоточить, обратитесь к врачу. Эти симптомы могут указывать на то, что он переродился в рак кожи (плоскоклеточный рак). Ранее лечение обычно бывает успешным.
Пациенты, которые активно избегают воздействия солнца, должны проверять и контролировать уровень витамина D, Ваш врач может порекомендовать Вам его дополнительный прием.
Диагностика
Пациентам важно следить за изменениями на коже , чтобы распознавать ранние симптомы кератоза. Эти поможет предотвратить прогрессирование заболевания в нечто более серьезное , например плоскоклеточную карциному ( SCC )
Кроме того , ежегодный осмотр , включая профессиональное обследование кожи , рекомендуется для лиц старше 40 лет , которые , скорее всего , будут иметь признаки актинического кератоза . Это включает исследование всех кожных покровов с особым акцентом на области , которые часто подвергаются воздействию солнечного света .
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Что делать, если обнаружили у себя «гусиную кожу»?
Итак, мы определили, что сам по себе фолликулярный кератоз в такой форме не несет в себе никакой прямой угрозы здоровью. Явление доставляет неприятности исключительно косметического характера.
Избавиться от пупырышков и мелких пятнышек можно, применив комплексные подходы.
Действовать нужно изнутри и снаружи.
Изнутри – помочь организму самостоятельно устранить проблему, нормализовав питание. Это можно сделать, добавив в рацион больше овощей и фруктов, жирные сорта рыбы. Задача – устранить нехватку витаминов А, С, В, Е и К. Так Вы автоматически исключите одну из вероятных причин проблемы. Короткий путь – пропить курс витаминов, который назначит дерматолог.
Воздействие снаружи предполагает следование определенным правилам – что нельзя делать, а что можно и нужно.
Нельзя
Мыться явно горячей водой
Горячая вода сушит кожу, как бы это парадоксально не звучало (вода – сушит), но никак принципиально не способствует отшелушиванию недостаточно ороговевших клеток, закупоривших просветы фолликул.
Мыться подолгу
Причины приблизительно те же, что и в случае с горячей водой. В идеале не более 10 минут.
Использовать грубые мочалки
Ошибочно будет полагать, что раз пупырышки состоят из ороговевших клеток кожи, то их можно «соскрести», решив, таким образом, проблему. Так можно сделать хуже – и без того напряженные и увеличенные фолликулы травмируются и шелушение только усилится.
Интересный факт!
Можно и нужно
- применять наружные средства, в которых содержатся молочная и салициловая кислоты, а также мочевина;
- принимать ванны с добавлением крахмала, пищевой соды или соли, но не слишком длительные по времени;
- применять средства, содержащие ретиноиды – эти вещества ускоряют отшелушивание ороговевших клеток кожи, не давая им накапливаться на поверхности, «растворяют» пробки в фолликулах;
- в случае присутствия грибковой инфекции, ее необходимо незамедлительно лечить;
- проводить физиопроцедуры – фотодинамическую и лазерную терапию, кварцевание и другие.
Важно!
Этиология и факторы риска
Кроме обычного солнца, развитие кератоза может спровоцировать частое посещение солярия. К факторам риска, способствующим его развитие, относят:
- средний возраст пациентов (40 и более лет);
- проживание в солнечных регионах;
- чрезмерную любовь к загару;
- бледную кожу, рыжий, светлый цвет волос или глаз;
- наличие веснушек;
- рак и другие кожные болезни в анамнезе.
Также возникновению заболевания подвержены те, кто часто обгорает на солнце. Ослабление иммунной системы по причине химиотерапии и приёма некоторых лекарственных средств (например, иммуносупрессоров) тоже играет большую роль.
Диагностика старческой кератомы
Для того чтобы диагностировать старческую кератому, дерматолог первым делом проводит визуальный осмотр новообразования и дерматоскопию. Если рассмотреть образование под увеличительным стеклом, на его поверхности можно выявить характерные кератоме углубления и роговые кисты. В случае подозрения на развитие злокачественного процесса, нужна немедленная консультация онколога, а также проведение сиаскопии и УЗИ кожного новообразования.
Гистология старческой кератомы проводится после удаления. Обнаружение атипичных кератиноцитов в кератоме свидетельствует о том, что началась злокачественная трансформация. Самым лучшим способом исключить рак кожи и установить диагноз, является биопсия кусочка образования.
Клиническая картина
Рис. 1. Поражение кожи при болезни Дарье: фолликулярные и перифолликулярные папулы расположены изолированно на коже туловища.
Рис. 2. Высыпания на тыле кисти при болезни Дарье.
Рис. 3. Поражение ногтей при болезни Дарье: ногтевые пластины истончены, частично расщеплены продольно и неровно обломаны.
Характерно высыпание фолликулярных и перифолликулярных плоских желтовато-коричневых папул 0,2—0,5 см в диаметре, конусовидной формы, обычно покрытых плотно прилегающими грязно-коричневого цвета корками. После удаления корок обнажается сухая или влажная поверхность с углублением в центре. Вначале элементы сыпи расположены изолированно на коже туловища (рис. 1) и конечностей; по мере развития заболевания высыпания сливаются в бляшки, особенно на коже груди, межлопаточной области, в крупных складках и на сгибах. Поверхность бляшек покрывается бородавчатыми и папилломатозными разрастаниями, мацерируется, эрозируется, особенно в складках, сопровождаясь появлением гнилостного запаха. На волосистой части головы высыпания могут быть в виде плоских мелких папул, бородавчатых бляшек или диффузного шелушения, напоминающего себорею (см.). На лице папулы располагаются преимущественно у висков и в носогубных складках; нередко процесс распространяется на ушные раковины и наружный слуховой проход. На тыле кистей (рис. 2) высыпания часто напоминают плоские бородавки (см.). Кожа ладоней и подошв утолщена, покрыта роговыми наслоениями.
Ногтевые пластины истончаются, расщепляются, чаще продольно, легко и неровно обламываясь у свободного края (рис. 3); развивается лейконихия в виде продольных ахроматичных полос, подногтевой гиперкератоз. Реже наблюдается утолщение ногтевых пластин. Ряд авторов относит изменения ногтей к наиболее ранним признакам болезни.
Могут поражаться слизистые оболочки полости рта, глотки, гортани, влагалища, где появляются белесовато-синеватые папулы и пятна, напоминающие лейкоплакию (см.). В некоторых случаях при Д. б. наблюдается офтальмологическая симптоматика — поражение век, нистагм, катаракта. Возможны умственная отсталость, эндокринопатии (дисфункция половых желез и др.), кистозные изменения в костях.
Редкой разновидностью Дарье болезни являются везикулезная (сопровождающаяся появлением пузырьков), гипертрофическая и абортивная (поражены только ограниченные участки кожи) формы.
Заболевание проявляется обычно в детском возрасте, начиная с десятиодиннадцати лет, течет хронически, постепенно прогрессируя, в пожилом возрасте нередко наступают самопроизвольные ремиссии.
Диагноз в типичных случаях нетруден, основывается на данных клин, картины, в сомнительных случаях подтверждается гистологическим исследованием кожи. Дарье болезнь дифференцируют с семейной доброкачественной пузырчаткой (болезнь Гужеро — Хейли — Хейли), красным плоским лишаем (см. Лишай красный плоский), верруциформной дисплазией Левандовского—Лютца (см. Эпидермодисплазия верруциформная), себорейной и микробной экземами (см.).
Признаки и симптомы
Крупным планом — поражение актиническим кератозом
Множественные очаги актинического кератоза на коже черепа.
Актинический кератоз (АК) чаще всего проявляется в виде белого чешуйчатого переменной толщины с окружающим покраснением; они наиболее примечательны тем, что при ощупывании рукой в перчатке имеют текстуру, напоминающую наждачную бумагу. Кожа рядом с поражением часто демонстрирует признаки солнечного повреждения, характеризующиеся заметными пигментными изменениями, желтым или бледным цветом с участками гиперпигментации; также характерны глубокие морщины, грубая текстура, пурпура и экхимозы , сухая кожа и рассеянные телеангиэктазии .
Фотостарение приводит к накоплению онкогенных изменений, что приводит к пролиферации мутировавших кератиноцитов, которые могут проявляться как АК или другие опухолевые образования. С годами солнечного воздействия возможно образование нескольких АК в одной области кожи. Это состояние называется канцеризацией поля.
Поражения обычно протекают бессимптомно, но могут быть болезненными, зудящими, кровоточить или вызывать чувство покалывания или жжения. АК обычно классифицируют в соответствии с их клинической картиной: степень I (легко видимая, слегка пальпируемая), степень II (легко видимая, пальпируемая) и степень III (явно видимая и гиперкератотическая).
Варианты
Гиперкератотический актинический кератоз на губе («кожный рог»).
Актинические кератозы могут иметь различные клинические проявления, часто характеризующиеся следующим образом:
- Классический (или распространенный): классические АК представляют собой белые чешуйчатые пятна , папулы или бляшки различной толщины, часто с окружающей эритемой . Обычно они имеют диаметр 2–6 мм, но иногда могут достигать нескольких сантиметров в диаметре.
- Гипертрофический (или гиперкератотический): гипертрофические АК (HAK) выглядят как более толстая или грубая папула или бляшка, часто прикрепляющиеся к эритематозной основе. Классические AK могут прогрессировать в HAK, и сами HAK бывает трудно отличить от злокачественных поражений.
- Атрофический: у атрофических АК отсутствует покрывающая чешуя, поэтому они проявляются как непальпируемое изменение цвета (или пятна). Они часто бывают гладкими и красными и имеют диаметр менее 10 мм.
- АК с кожным рогом : Кожный рог представляет собой кератиновый выступ высотой не менее половины его диаметра, часто конической формы. Их можно увидеть на фоне актинического кератоза как прогрессирования HAK, но они также присутствуют при других состояниях кожи. 38–40% кожных рогов представляют собой АК.
- Пигментированные АК: пигментные АК — редкие варианты, которые часто представляют собой пятна или бляшки от желто-коричневого до коричневого цвета. Их бывает трудно отличить от солнечного лентиго или злокачественного лентиго .
- Актинический хейлит : когда на губе образуется АК, это называется актиническим хейлитом. Обычно это проявляется в виде грубого чешуйчатого пятна на губе, часто сопровождающегося ощущением сухости во рту и симптоматическим расслоением губ.
- Бовеноид АК: Обычно представляет собой единичное эритематозное чешуйчатое пятно или бляшку с четко очерченными границами. Бовеноидные АК дифференцируются от болезни Боуэна по степени поражения эпителия, как видно из гистологии .
Наличие язвы , узловатости или кровотечения должно вызывать опасения по поводу злокачественности. В частности, клинические данные, указывающие на повышенный риск прогрессирования плоскоклеточного рака, могут быть определены как «IDRBEU»: I (уплотнение / воспаление), D (диаметр> 1 см), R (быстрое увеличение), B (кровотечение), E ( эритема) и U (изъязвление). АК обычно диагностируются клинически, но поскольку их трудно клинически отличить от плоскоклеточного рака, любые относящиеся к нему признаки требуют биопсии для диагностического подтверждения.
Признаки старческой кератомы
Начинается образование старческой кератомы с появления желтого или коричневатого пятна на коже. Поначалу образовавшееся пятно не отличается от расцветки окружающей его кожи, но спустя некоторое время окрашивается в коричневый или красный цвет. Вместе с изменением окраски происходит и рост пятна, это приводит к появлению небольшой папулы, что выступает над поверхностью кожи. Поверхность папулы имеет небольшие углубления и внешне напоминает наперсток. В дальнейшем развитии заболевания старческая кератома приобретает характерный вид округлой и выпуклой бляшки. Размер ее в некоторых случаях может достигать 6 сантиметров в диаметре. Иногда поверхность бляшки покрывается чешуйками. На ней могут локализоваться множественные роговые кисты, что появляются вследствие закупорки волосяных фолликулов.
Частым местом локализации старческой кератомы является тыльная сторона рук, лицо и область шеи, реже они могут находиться на туловище. Образование кератом зачастую имеет множественный характер, хотя встречаются и единичные образования.
Заболевание отличается длительным течением и очень медленным развитием. Были случаи, когда она самопроизвольно исчезала. У некоторых пациентов наблюдается трансформация кератомы в кожный рог, что медленно растет в длину.
Демодекоз — препараты для лечения
Сегодня найти результативные средства от демодекоза не составит никакой проблемы. Специалисты нашего медицинского центра подбирают лекарственные препараты в оптимальной форме в индивидуальном порядке, благодаря чему занимательно ускоряется процесс выздоровления. Наиболее востребованные и эффективные лечебные средства описаны ниже.
Мыло
- Особой популярностью среди пациентов пользуется Demolan Forte и Stop Demodex demodex.by. При демодекоз век схема лечения часто включает в себя эти средства, так как они показывают отличные результаты за счет наличия в составе:
- Глицерин — впитывает влагу, удерживая её на кожных покровах. Это помогает предотвратить высушивание, способствует увлажнению и повышению эластичности;
- Октопирокс — антимикробный компонент, угнетающий активность клещей. Он мягко отшелушивает верхний слой эпидермиса, нормализуя процесс образования новых клеток;
- Пропиленгликоль — способствует нормализации микрофлоры, увлажняет роговой слой;
- Диазолидинилмочевина — обеспечивает антимикробное действие.
Лосьон
Лосьоны Demolan Forte и Stop Demodex назначаются для постоянного ухода за кожей лица и для очищения поврежденных кожных участков (даже демодекоз на спине) перед использованием геля. Они часто применяются для гигиены век (при блефарите), так как глубоко очищают поры и способствуют проникновению активных веществ последующих лекарств. С их помощью удается смягчить эпидермис и нормализовать жировой обмен, не прибегая к выстукиванию кожи. В результате их регулярного использования клещи лишаются питательной среды, а ткань регенерируется в ускоренном режиме без образования рубцов или шрамов.
Бальзам
Лечебно-профилактический бальзам Stop Demodex значительно увеличивает эффективность основной терапии. При его регулярном использовании уже через 2-3 дня наблюдается видимый терапевтический эффект. Он обладает следующими свойствами:
- Противовоспалительное и бактерицидное;
- Увлажнение кожных покровов;
- Способствует быстрой регенерации и заживлению тканей;
- Улучшает местный обмен веществ;
- Проникает в клеточную мембрану эпидермиса, восполняет недостаток микроэлементов.
Гель для век
Диагностируя демодекс глаз, настоятельно рекомендуется использовать гели Demolan Forte и Stop Demodex. Наличие в составе экстракта мяты перцовой гарантируют местное обезболивание и угнетение воспаления. Они обладают успокаивающим и освежающим эффектом, благодаря чему у больного заметно улучшается самочувствие. Присутствие метронидазола обеспечивает эффективное противопротозойное и противобактериальное действие, а гиалуроновая кислота помогает улучшить эластичность и упругость кожи. Эти демодекоз препараты отлично впитываются, не закупоривают поры и не нарушают клеточный метаболизм. Они ускоряют тканевую регенерацию и предотвращают формирование шрамов.
Крем
Эффективный крем от демодекоза Stop Demodex при постоянном применении дает возможность стабилизировать нормальную выработку секрета сальных желез, восстановить микрофлору кожи, устранить бесконтрольное размножение паразитов рода Demodex и заметно очистить кожные покровы от очагов воспаления. Он не содержит в составе антибиотиков, отлично питает, увеличивает упругость и эластичность ткани, не оказывает комедогенный эффект.
Маска
При демодекозной инфекции настоятельно рекомендуется купить лечебную маску Stop Demodex. В её составе приступает активный комплекс Сutipure и белая глина, способствующая глубокому очищению пор и снижению размножения патогенных клещей. Она обладает противовоспалительным, антибактериальным и кератолитическим эффектом. Её использование позволяет нормализовать выработку кожного сала, тонизировать кожу, улучшить обменные процессы в клетках и ускорить тканевую регенерацию. Более того, с её помощью удается вывести токсические молекулы.
Шампунь
Используя шампунь от демодекоза головы Stop Demodex, можно заметно снизить зуд, устранить перхоть и остановить активное размножение паразитов. Он оказывает сильное противовоспалительное и регенерирующее действие, борется с клещом и способствует устранению последствий заболевания. Его эффект направлен на предотвращение высасывания клещами питательных веществ, нарушение репликации их ДНК и синтез белка в клетке
Препарат ингибируют тканевое дыхание, жизненно важное для паразитарной жизнедеятельности
Демодекоз кожи
Путь передачи — контактный или контактно-бытовой. Может передаваться через зараженную одежду, постельное бельё, загрязненные руки и многое другое. Демодекс отличается живучестью при комфортных условиях, которые соответствуют повседневной жизни большинства людей. Паразит сохраняет свою жизнеспособность при температуре 17-20° С на протяжении 10 дней и более, а в водной среде при температуре 12-18° С – 3 суток. При нагреве воды до 50° С микроорганизм гибнет в течении одной минуту, а при низких температурных показателях — умирает сразу.
На сегодняшний день нет единой теории, объясняющей этиологию развития воспалительного процесса и активного размножения клещей. Но существует несколько предрасполагающих факторов, способных спровоцировать эти процессы:
- Чрезмерное выделение кожного сала;
- Неправильный уход за кожей, злоупотребление косметикой (особенно низкого качества);
- Длительный прием наружных кортикостероидов;
- Неправильное питание (злоупотребление сахаром, газировками, острой пищей, кофе, алкогольными напитками);
- Сопутствующие заболевания ЖКТ;
- Сниженный иммунитет;
- Гормональный дисбаланс, лишний вес;
- Психологические проблемы, частый стресс.
Принципы лечения
В качестве меры профилактики развития кератоза рекомендуется постоянно использовать солнцезащитные средства с SPF 30+
Однако здесь важно соблюдать баланс между фотозащитой кожи и возможным дефицитом витамина D, связанным с недостатком солнечного света. При активной инсоляции или длительном нахождении на улице использование УФ-фильтров оправдано, но, если основное время пациент проводит в помещении, в солнцезащитной косметике обычно нет необходимости
Некоторые лекарственные препараты уменьшают риск появления актинического кератоза. Например, было установлено, что при регулярном приеме нестероидных противовоспалительных средств частота развития кератоза снижается. Лекарства могут использоваться и для лечения этого заболевания, однако их следует назначать в тесном контакте с дерматологами и врачами других специальностей. Например, пациенту можно порекомендовать 5-флуорацил, имиквимод, топическую комбинацию диклофенака и гиалуроновой кислоты.
В терапии поверхностных явлений кератоза могут быть использованы возможности химических пилингов.
Устранить папулы и кожный рог можно с помощью криотерапии — локальной заморозки жидким азотом. Для этого также можно применить хирургическое вмешательство.
Проблема актинического кератоза успешно решается аппаратными методами, среди которых особо можно выделить неаблятивный фракционный фототермолиз, а также традиционную и фракционную лазерную абляцию. Последняя хорошо сочетается с фотодинамической терапией — в этом случае фракционный СО2-лазер служит средством внутрикожной доставки фотосенсибилизаторов.
Варианты фотодерматозов
1) изменения, вызванные чрезмерной по интенсивности или длительности инсоляцией (фототравматические реакции):
- солнечные ожоги, крапивница;
- фотостарение кожи, солнечный эластоз;
- актинический (солнечный ) кератоз;
- предопухолевые и опухолевые поражения кожи;
2) фотодерматозы, вызванные дефицитом естественных кожных протекторов (пигментная ксеродерма, альбинизм, светлый тип кожи);
3) дерматозы, обусловленные присутствием в коже веществ, способных усилить солнечные эффекты (фототоксические реакции), или заставляющие реагировать иммунную систему кожи после фотоактивации (фотоаллергические реакции).
4) дерматозы, усиливающиеся или проявляющиеся после инсоляции (красная волчанка, дерматомиозит, болезнь Дарье, хлоазма);
Остановимся на наиболее часто встречающихся фотодерматозах.
Солнечный ожог развивается в короткое время при гиперинсоляции у лиц с повышенной фоточувствительностью на участках кожи, подвергшихся облучению. Солнечный ожог проявляется эритемой, зудом, а в тяжелых случаях — отеком, везикулами, пузырями и болью; сопровождается повышением температуры тела, недомоганием, головной болью. Тяжелые солнечные ожоги могут быть фактором риска развития меланомы. Повторные солнечные ожоги приводят к преждевременному старению кожи (геродермии, актиническому старению).
Полиморфный фотодерматоз. Появляется весной с появлением первых интенсивных солнечных лучей. Между инсоляцией и клиническими проявлениями может пройти от 1 до 10 дней, если нет повторного пребывания на солнце. Поражаются открытые участки тела — голова, шея, кисти и предплечья. Кожные покровы краснеют, на них появляются небольшие пузырьки и узелки, которые имеют тенденцию к слиянию и образованию бляшек. Беспокоит зуд.
Солнечная крапивница. Спустя несколько часов после пребывания на солнце на открытых участках тела формируются разнообразные пятна, узелки, пузырьки и волдыри, сопровождающиеся сильным зудом. Они сливаются друг с другом, образуя крупные, но кратковременно существующие элементы.
Актинический (солнечный) кератоз. Заболевание, возникающее в результате многолетнего регулярного воздействия солнечного света. В основе лежит повреждение кератиноцитов. Клиническая картина характеризуется появлением жестких ороговевающих элементов, спаянных с подлежащей кожей, округлой или овальной формы, при насильственном удалении которых отмечается болезненность. Цвет чешуек варьирует от нормальной кожи до желто-коричневых, часто с красноватым оттенком, при пальпации жесткие, шероховатые. Размер, как правило, менее 1 см. По современной классификации ВОЗ это заболевание отнесено к предраковым.
Фототоксические реакции обусловлены наличием в организме веществ, обладающих фотосенсибилизирующим действием. Эти вещества могут иметь эндогенное или экзогенное происхождение.
- лекарственные препараты, которые снижают защиту кожи от солнечных лучей (фуросемид, тетрациклиновые антибиотики, нестероидные противовоспалительные средства и отдельные антидепрессанты);
- косметические средства, содержащие в составе некоторые эфирные масла, продукты нефти, и парфюмерия;
- сок растений, содержащий фуранокумарины (борщевик, дудник);
- наследственно обусловленное повышенное содержание пигментов порфиринов в организме — порфирии.
Существуют три варианта фототоксических реакций:
-
немедленная эритема и крапивница;
-
отсроченная реакция по типу ожога, развивающаяся через 16–24 часа и позже;
-
отсроченная гиперпигментация, через 72–96 часов. Высыпания локализуются на коже открытых участков тела. При этом характерна резкая граница между здоровой и пораженной кожей, соответствующая краю одежды, ремешку от часов, месту контакта с растением и др.
После отмены препарата\вещества, вызвавшего фотосенсибилизацию, повышенная чувствительность кожи к УФ-облучению может сохраняться в течение нескольких месяцев, что может быть важно для постановки диагноза заболевания.
Заболевания внутренних органов, особенно пищеварительной и эндокринной систем, могут сказываться на фотопротекторных свойствах кожи и провоцировать предрасположенность к развитию фотодерматоза.
Медикаментозное лечение
Что касается медикаментозного лечения, то можно выделить витамин С. Его прием в высоких дозах ограничивает появление новых кератом. Но нужно помнить, что от витамина старые кератомы не исчезнут. Не рекомендуется долгое время использовать большие дозы аскорбинки, так как это может вызвать изменения в желудке и способствовать образованию камней в почках. Можно смазывать пятна на коже такими гормональными мазями, как фторокорт и флуцинар. Эти препараты уменьшат воспаления в коже и остановят рост клеток. Но долго применять мази также нельзя, может развиваться грибковое поражение.
Демодекоз у мужчин
Демодекозная инфекция встречается как у женщин, так и у мужчин, вне зависимости от возраста или расовой принадлежности. Она не имеет отличительных особенностей в течении, прогнозе, симптоматике и причинах развития. Терапия назначается в индивидуальном порядке, но, как правило, является одинаковой для всех гендеров. Отличия могут касаться только дозировки лекарственных средств.
Демодекоз у женщин
Согласно статистическим данным, женщины болеют демодекозом в 4 раза чаще, чем мужчины. Научного объяснения этим сведениям нет, но многие склоняются к гормональной теории. Она основана на том, что вследствие регулярного всплеска гормонов (менструальный цикл, беременность), представительницы женского пола больше склонны к стрессам и иммунодефицитным состояниям. Клиническая картина заболевания является стандартной и включает в себя:
- Кожная сыпь разной степени выраженности;
- Зуд, болезненность и дискомфорт в поврежденном месте;
- Повышенная выработка кожного сала;
- Боль в глазах, ощущение инородного тела.
Схема лечения демодекоза для женщин является стандартной. Она состоит из диеты, длительного приема медикаментов и использования специальных уходовых средств (масла, лосьоны, крема и прочее) для профилактики рецидива и закрепления терапевтического результата.
Причины и провоцирующие факторы: кто в группе риска
Возрастые кератомы фото могут возникать под воздействием сразу нескольких факторов:
- Возрастных изменений клеток кожи;
- Избыточного солнечного облучения;
- Ухудшения защитных функций иммунитета.
Важно! Доказано, что одним из располагающих факторов к появлению любых видов кератом, является наследственная предрасположенность, чаще всего наблюдается по мужской линии
В группе риска по появлению данного кожного образования находятся:
- Пожилые люди старше 45 лет, преимущественно с сухой кожей;
- Лица, склонные к появлению веснушек, невусов, пигментных пятен.
Прочие провоцирующие факторы:
- Патологии эндокринной системы;
- Дефицит витамина А;
- Продолжительный прием антибиотиков;
- Воздействие на кожу ядовитых химических соединений (встречаются в соках ядовитых растений);
- Нарушение обмена веществ;