Конъюнктивальный мешок глаза
Содержание:
Как правильно вводить глазные препараты – особенности техники
Если обнаружена какая-либо офтальмологическая болезнь или же просто требуется регулярно проводить дополнительное увлажнение глаза, врач рекомендует вводить назначенные препараты в нижнюю конъюнктивальную полость. Если закладывание мазей или закапывание капель выполняется корректно, препарат оптимально распределяется по слизистой и дает терапевтический эффект почти сразу же. С другой стороны, если мероприятие выполнять неправильно, лечение может существенно затянуться.
Техника введения лекарственных препаратов при конъюнктивите и других глазных заболеваниях следующая:
- Вымыть руки с мылом, вытереть насухо, приготовить все необходимые лекарства, инструменты, вспомогательные материалы.
- Присесть или прилечь так, чтобы можно было удобно запрокинуть голову назад и чуть вбок.
- Открыть флакон с лекарством. Если это капли, сделать легкое нажатие, чтобы проверить интенсивность выделения лекарства. Если это мазь, то выдавить немного вещества с той же целью.
- Оттянуть левой рукой нижнее веко, правой рукой перевернуть флакон и ввести рекомендованную дозу препарата в конъюнктивальный мешочек.
- Опустить веко, несколько раз моргнуть, чтобы стимулировать выделение слезы – это очень важный момент.
- Поддержать еще несколько секунд голову в запрокинутом положении, чтобы препарат не вытекал. Если в инструкции указано, что следует держать веки опущенными, а голову запрокинутой 10-15 минут после введения препарата, следует выдержать это время. Излишки лекарственного средства, выступающего наружу, вытирают салфеткой.
Для удобства можно проводить процедуру перед зеркалом стоя или сидя. Не рекомендуется вводить за один раз большее количество препарата, чем указано в инструкции по применению или рецепте врача. Это не усилит терапевтический эффект и не ускорит выздоровление, а лишь спровоцирует аллергические реакции и побочные явления. Кроме того, излишек препарата все равно не удержится в конъюнктивальной полости и выльется наружу.
В большинстве случаев сразу после введения препарата пациент ощущает жжение, зуд, начинается интенсивное слезотечение, может нарушаться четкость зрения. Это нормальное явление, спустя несколько минут неприятные симптомы проходят сами собой и не требуют прекращения использования назначенного препарата (за исключением случаев индивидуальной непереносимости его компонентов).
Если назначено несколько препаратов в различных формах, то вводят их в таком порядке:
- вначале капли;
- затем суспензии;
- в завершение закладывают мазь.
Если имеют место гнойные выделения, то перед введением лекарственных средств глаз следует промыть чистой водой или отваром ромашки.
Какие существуют виды конъюнктивита?
Виды конъюнктива могут быть самыми разнообразными, условно все их можно разделить на две больших группы: эндогенные и экзогенные. Какую именно форму установит врач, будет напрямую зависеть от основной причины, которая привела к поражению зрительных органов. Так, например, эндогенный тип воспаления обычно проявляется совместно с разными другими болезнями. По факту, оно является вторичным признаком того или иного заболевания, например:
- ветряной оспы;
- краснухи;
- туберкулеза;
- геморрагической лихорадки;
- вируса Зика.
Что касается экзогенной подгруппы конъюнктивитов, то они обычно возникают самостоятельно, в связи с попаданием в организм провоцирующего компонента. Их дальнейшая классификация и метод лечения подбираются исходя из того, что именно стало возбудителем заболевания.
Причин экзогенного конъюнктивита не так мало, как может показаться на первый взгляд. Это могут быть и:
- палочка Леффлера.
- гонококк Нейссера;
- диплобацилла Моракса-Аксенфельда;
- аденовирус;
- аллергические компоненты.
Причины конъюнктивита могут быть совершенно разными: от банального попадания в глаза какого-либо аллергена, например, бытовой пыли и частицы шерсти животных, до более серьезных, к которым офтальмологи относят и вирус Зика, широко распространенный на территории ЮАР и Юго-Восточной Азии.
На сегодняшний день врачи-офтальмологи выделяют следующие виды воспалений соединительной оболочки:
- аллергические, также связанные с нарушениями в работе иммунной системы человеческого организма;
- бактериальные, к которым относятся пневмококковый, дифтерийный, диплобациллярный, гонококковый и другие;
- грибковые, возбудителями которых являются различные виды патогенных грибков;
- вирусные, возникающие, как правило, вследствие различных вирусных инфекций и попадания их мельчайших частиц в глаза;
- травматические, причиной которых могут являться термические или химические ожоги.
Помните, что истинную причину возникновения патологии способен определить только квалифицированный специалист, основываясь на результатах проведенного обследования. Именно поэтому мы настоятельно не рекомендуем Вам пренебрегать консультацией офтальмолога: при обнаружении первых симптомов сразу же записывайтесь на ближайший прием.
Диагностика и терапия грибкового конъюнктивита
Основным способом диагностика конъюнктивита, имеющего грибковую форму, является взятие мазка с соединительной оболочки или же соскоба. Все эти процедуры должны проводиться только в специализированном учреждении и только в условиях полной стерильности. Если результаты экспертизы подтвердят, что пациент страдает именно грибковым видом воспаления, то лечение назначается довольно длительное. В большинстве случаев, специалисты рекомендуют следующие лекарственные препараты:
- «Флуконазол»;
- «Нистатин»;
- «Миконазол»;
- «Амфотерицин»;
- «Кетоконазол».

Данные средства относятся к категории фунгицидных. Есть и другая группа препаратов, которые весьма эффективны при терапии грибкового воспаления соединительной оболочки. Называются они фунгистатическими и выпускаются как в форме таблеток, так и в форме мазей, спреев или аэрозолей. К ним можно отнести:
- «Ламизил»;
- «Микокет»;
- «Цинокап»;
- «Термикон»;
- «Лоцерил».
Вопрос, который, возникает сразу же — в чем заключается разница между фунгицидными и фунгистатическими лекарственными препаратами? Почему они не могут заменять друг друга? Дело в том, что грибковый конъюнктивит, лечение которого является довольно сложным и длительным процессом, требует довольно продолжительной и массовой терапии. Одних антигистаминных препаратов или капель здесь будет недостаточно.
Фунгицидные средства предназначены для непосредственного уничтожения грибкового возбудителя, а фунгистатические — для подавления дальнейшего размножения грибков. В совокупности данные лекарственные препараты оказывают довольно сильный, а самое главное — стабильный эффект. В целом, процесс лечения может занимать порядка полутора месяцев, но даже после полного выздоровления врач может рекомендовать посещать его дополнительно для снятия мазков с конъюнктивы.
Почему возникает хронический конъюнктивит у взрослых?
Среди всех офтальмологических патологий конъюнктивит считается наиболее безобидной болезнью. В большинстве случаев при ее лечении особых трудностей не возникает.
В этой статье
Воспаление проходит достаточно быстро. Но говорить о том, что конъюнктивит абсолютно безопасен, нельзя. Его хроническая форма может привести к осложнениям, стать причиной:
- блефарита;
- кератита;
- перфорации роговицы;
- синдрома «сухого глаза»;
- образования рубцов на веках и роговице.
Если не соблюдать рекомендации окулиста, то хронического течения конъюнктивита не избежать. Это заболевание будет вновь напоминать о себе, доставляя болезненные ощущения и дискомфорт. Конъюнктивит хронической формы подразделяют на инфекционный и неинфекционный. При инфекционных причинах заболевания конъюнктива — тонкая прозрачная ткань, которая покрывает глаз снаружи и заднюю поверхность век, — поражается в связи с патологиями ЛОР-органов, офтальмологических воспалений. Причиной хронического конъюнктивита глаз у взрослых могут стать такие болезни, как:
- тонзиллит;
- синусит;
- гайморит;
- фарингит;
- блефарит;
- мейбомит;
- дакриоцистит.
При диагностике этого вида хронического конъюнктивита у взрослых проводится цитограмма. Это процедура, которая позволяет проанализировать состояние глаз и определить причину патологии. Осуществляется она с помощью взятия мазка с конъюнктивы методом соскоба. При исследовании цитограмма выявляет микроорганизмы, которые представляют опасность для зрительных органов. Это могут быть: стафилококки, протеи, хламидии и др.
Неинфекционная форма хронического конъюнктивита обычно связана с офтальмологическими патологиями. Заболевание проявляется повторно, если его лечением взрослый человек не занимается. Это могут быть такие нарушения зрения, как:
- астигматизм;
- гиперметропия;
- синдром «сухого глаза»;
- электроофтальмия;
- пресбиопия.
Врачи также выделяют экзогенные причины хронической формы конъюнктивита. В переводе с греческого слово «экзогенный» означает «происхождение снаружи». Следовательно, основанием для воспалительного процесса может стать физическое воздействие на глазное яблоко, например:
- нарушение роста ресниц;
- попадание в глаз инородных частиц;
- использование просроченной косметики;
- недостаточное освещение при зрительной работе;
- воздействие на глаза дыма.
Лечение хронического конъюнктивита может понадобиться работникам мукомольной промышленности, угольных шахт, цементных и бумажных фабрик. В группу риска также входят сотрудники горячих цехов и химических производств.
Еще одна группа причин хронического конъюнктивита — эндогенные факторы. Обычно они связаны с ослабленным иммунитетом человека, недостатком витаминов в организме, хроническими болезнями желудочно-кишечного тракта. Это могут быть такие заболевания, как:
- сахарный диабет;
- холецистит;
- железодефицитная анемия;
- гипергликемия;
- авитаминоз.
Хроническим может быть и аллергический конъюнктивит. Причинами его возникновения являются аллергены, которые оказывают влияние на организм человека круглогодично. Симптомы заболевания менее ярко выражены, чем при острой или сезонной форме, но зато они проявляются постоянно. Лечение хронического конъюнктивита аллергического вида должно сочетаться с терапией ринита, атопического дерматита, бронхиальной астмы.
Лечение конъюктивита
- Аллергические конъюнктивиты возникают при контакте с аллергеном у людей с повышенной чувствительностью организма к аллергену. Для лечения аллергического конъюнктивита используют антигистаминные препараты в форме капель для глаз и таблеток. Такие капли для глаз эффективны для снятия зуда, но могут вызвать покраснение глаз, отечность век. В отличие от антигистаминных таблеток, они воздействуют быстрее и меньше вызывают сухость глаз. Побочные эффекты при применении антигистаминных препаратов: слабая боль и жжение глаз, головные боли, бессонница. Помимо этого, уменьшить дискомфорт помогают капли искусственной слезы. В сложных случаях назначают нестероидные противовоспалительные препараты. Некоторым пациентам с постоянным аллергическим конъюнктивитом выписывают стероидные капли для глаз. Кроме того, для лечения конъюнктивитов аллергической природы выписывают комбинированные глазные капли, содержащие димедрол, метацель (искусственная слеза) и интерферон альфа 2.
- Бактериальные конъюнктивиты. Бактериальные конъюнктивиты не всегда требуют лечения, и могут пройти сами по себе. Однако, капли для глаз или глазные мази, содержащие антибиотики, позволяют значительно ускорить этот процесс.
- Вирусные конъюнктивиты. Для снятия симптомов вирусного конъюнктивита используются теплые компрессы и капли искусственной слезы. Чтобы облегчить сильно выраженные признаки конъюнктивита, могут быть выписаны капли для глаз, содержащие кортикостероидные гормоны. Однако, длительное их использование имеет ряд побочных эффектов. Специфическим противовирусным препаратом для лечения вирусных конъюнктивитов являются глазные капли, содержащие рекомбинантный интерферон типа альфа 2. При присоединении вторичной бактериальной инфекции назначаются капли, содержащие антибиотики. При конъюнктивите, вызванном вирусом герпеса (герпетический конъюнктивит), назначаются средства, содержащие ацикловир и капли офтальмоферона.
Важно знать!
При конъюнктивите не следует трогать глаза руками, важно соблюдать правила личной гигиены, тщательно мыть руки и пользоваться только своим полотенцем, чтобы не заразить других членов семьи. Вирусные конъюнктивиты, как правило, проходят в течение 3 недель
Однако, процесс лечения может занимать и более месяца.
Виды воспалений
Гиперемия встречается при остром и хроническом воспалении конъюнктивы. Для острого вида характерна краснота глазного яблока и внешнего слоя хряща. При хронической форме краснеет только хрящ в области переходной складки.
Помимо воспаления, гиперемия конъюнктивы классифицируется исходя из степени поражения тканей. При цилиарной форме инфекция распространяется только на оболочку радужки. Сосуды приобретают синюшный оттенок, они практически незаметны. Это информирует врача о распространении поражения на глубокие артерии.
Смешанная форма затрагивает и конъюнктиву, и цилиарное тело. Инфекция распространяется по кровотоку.
Как правильно вводить глазные препараты – особенности техники
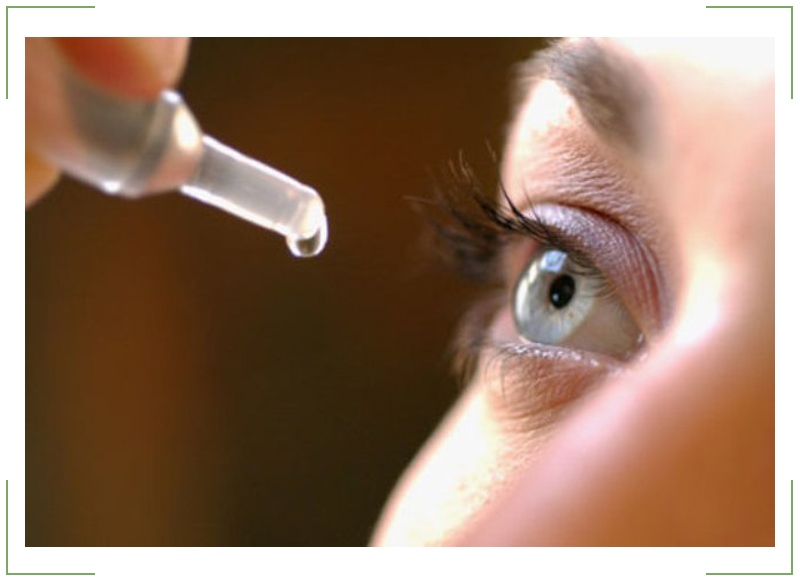
При обнаружении офтальмологического заболевания или для профилактического использования лечебных средств требуется дополнительное увлажнение слизистой оболочки. Лекарство рекомендуется вводить в нижнюю конъюнктивальную полость.
Если закапывание медикамента или закладывание мази проведено верно, то препарат сразу распределяется по всей поверхности и дает практически мгновенный результат.
Как правильно применять глазные капли?
Любые медикаменты для лечения офтальмологических недугов вводят непосредственно в конъюнктивальный мешочек. При закапывании препарат необходимо придерживаться определенных правил:
- Тщательно вымойте руки с мылом.
- Хорошо встряхните баллончик с лекарством.
- Немного запрокиньте голову назад, оттяните пальцем нижнее веко и введите в конъюнктивальную полость пару капель средства. Во время проведения процедуры зрачок должен быть направлен кверху. Постарайтесь не прикасаться кончиком тюбика к слизистой оболочке.
- Закройте веки на три минуты.
- Аккуратно надавите на слезный мешочек, он находится рядом с внутренним уголком глаза. Это поможет вывести остатки медикамента. Промокните жидкость (если она будет) чистым носовым платком.
| Некоторые лекарства вызывают жжение, но неприятный эффект проходит спустя несколько секунд. Средство лучше вводить в оба глаза, даже если второй не заражен. Это сведет к минимуму риск того, что воспаление распространится. |
Как правильно наложить мазь?
Оттяните нижнее веко и посмотрите наверх. Из тюбика выдавите тонкую полоску средства в нижнюю конъюнктивальную полость. Двигайтесь от внутреннего уголка к внешнему. После завершения процедуры интенсивно поморгайте. Это способствует равномерному распределению состава по поверхности глаза.
Если требуется сразу ввести несколько разных препаратов, придерживайтесь определенного порядка:
- Сперва используйте водный раствор.
- Затем применяйте суспензии.
- Обработку завершают накладыванием мази.
Между каждой процедурой нужен перерыв минут на десять. Если наблюдается выделение гноя, то глаз необходимо тщательно промыть чистой водой.
Как появляется конъюнктивит бактериальной этиологии?
Возникает он только после непосредственного контакта микроба со слизистой оболочкой глаза. Этому могут способствовать следующие факторы:
- травмы глазных яблок;
- попадание инфекции в ходе операции на глазах или после процедуры в период реабилитации;
- инфекционные кожные заболевания;
- дефекты рефракции — астигматизм, миопия, гиперметропия, пресбиопия;
- глазные инфекционные болезни — блефарит, кератит;
- синдром «сухого глаза» и прочие офтальмологические патологии неинфекционной природы;
- плохая гигиена, в том числе некачественная очистка контактных линз;
- болезни ЛОР-органов.
Быстрому развитию воспаления способствует и ослабленная иммунная система. Если человек переохладился, сидит на изнуряющей диете, то вероятность возникновения конъюнктивита после воздействия на конъюнктиву патогенных микробов увеличивается.
Как начинается конъюнктивит этого типа? Инкубационный период обычно короткий. Первые признаки могут появиться уже через сутки после заражения. К ним относятся:
- светочувствительность и связанная с ней боль в глазных яблоках;
- жжение и зуд;
- покраснение конъюнктивы и краев век;
- отделение экссудата гнойного или слизистого характера;
- образование сероватых пленок на поверхности соединительной оболочки.
При стафилококковом конъюнктивите наблюдается большое количество слизи и гноя. У больного заметно отекают веки и склеиваются ресницы по утрам. Зуд и слезотечение возникают практически сразу после заражения. Человек трет глаза руками, они краснеют, конъюнктива и веки отекают еще больше. Кроме того, микробы попадают на слизистую второго глазного яблока, из-за чего состояние пациента ухудшается.
Пневмококковый конъюнктивит начинается с зуда и обильного выделения слизисто-гнойного экссудата. Также наблюдаются кровоизлияния. О них свидетельствует наличие многочисленных красных точек на конъюнктиве. Веки больного отекают сильно, что иногда приводит к полному их смыканию. Гонококковый конъюнктивит, который диагностируется преимущественно у новорожденных, заряжающихся от матери при прохождении по родовым путям, глаза полностью закрываются из-за отеков. В конъюнктивальном мешке скапливается гной. Он доставляет сильный дискомфорт, вызывает зуд и жжение, ребенок постоянно плачет. Приходится искусственно размыкать веки малыша и удалять экссудат.
Дифтеритический конъюнктивит, который также чаще выявляется у детей, проявляется в уплотнении век и ярко выраженном покраснении слизистой глаза. Из конъюнктивального мешка выделяется слизь с сукровицей. Специфический признак заболевания — образование пленок на конъюнктиве. Удалять их нельзя, так как они плотно прилегают к тканям соединительной оболочки. Отделение их ватой или бинтом становится причиной кровотечений. Однако опасны не столько они, сколько рубцы, которые будут формироваться позднее. Рубцевание может привести к трихиазу, завороту век и другим дефектам, которые приходится устранять оперативно.
Еще одной распространенной разновидностью конъюнктивита является воспаление, вызванное синегнойной палочкой — условно-патогенным микроорганизмом, который активизируется при ослабленном иммунитете. Начинается конъюнктивит с сильного зуда, жжения, режущей боли в глазах и слезотечения.
Все эти симптомы характерны для воспалительных процессов бактериальной этиологии, протекающих в острой форме. Отсутствие адекватного лечения, несоблюдение предписаний врача, очень слабое здоровье могут привести к тому, что конъюнктивит станет хроническим. Он сопровождается такими же симптомами, как и вышеперечисленные виды патологии, однако они уже более умеренные. У пациента наблюдаются легкое покраснение конъюнктивы и век, ощущение «песка» в глазах к концу дня, постоянное, но не сильное жжение и зуд. Также развиваются признаки астенопии. Органы зрения быстро устают, снижается зоркость. Ухудшение зрительных функций говорит о том, что конъюнктивит охватил уже и роговую оболочку.
Функции
Важно знать все ключевые функции конъюнктивального мешка. Он выполняет задачи, которые крайне важны, определяют работу органов зрения
Остановимся на основных.
- Предотвращение попадания в глаза всевозможных инородных частиц, мелких и более крупных. Известно, что практически любое инородное тело, даже совсем маленькое, может нанести вред глазу, повредить слизистую, роговицу. Разнообразные волосинки, пыль, мелкий мусор оказывается на слизистой. Но они не проходят дальше, а попадают в полость конъюнктивы. Потом они оттуда с легкостью вымываются вместе со слезами.
- Здесь происходит выработка жидкости, а также слизи, из которых потом идет формирование натуральных слез. Образование слезы помогает облегчить работу глаз, снизить напряжение, предотвратить утомляемость. Особенно значима данная функция для всех, кто проводит много своего времени за разнообразной аппаратурой, за монитором компьютера, профессионально водит машину. Если глаза часто находятся в напряженном состоянии, человек много моргает, глаза будут пересыхать на поверхности. Именно увлажнение слезами помогает избавиться от зуда и красноты, от раздражения. С увлажненными глазами без раздражения можно существенно повысить уровень работоспособности, а также улучшить качество жизни в целом.
- Еще одна полезная функция заключается в облегчении процесса проведения медикаментозной терапии. Именно благодаря наличию такой полости можно удобно закапывать лекарственные препараты в глаза. В мешочке средство задерживается непосредственно на слизистой, а не вытекает обратно. Обеспечено равномерное распределение препарата. Благодаря этому лекарства и всасываются хорошо, равномерно, а действие их начинается всего спустя несколько минут после применения.
Специалисты отмечают, что функция, обеспечивающая максимально эффективное лечение, особенно важна. Можно проводить профилактику, а при необходимости и комплексную терапию именно благодаря наличию конъюнктивной полости.
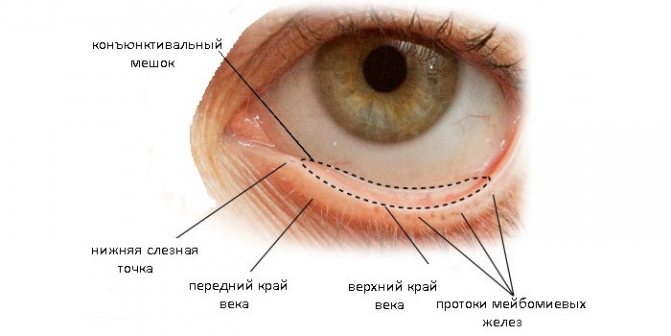
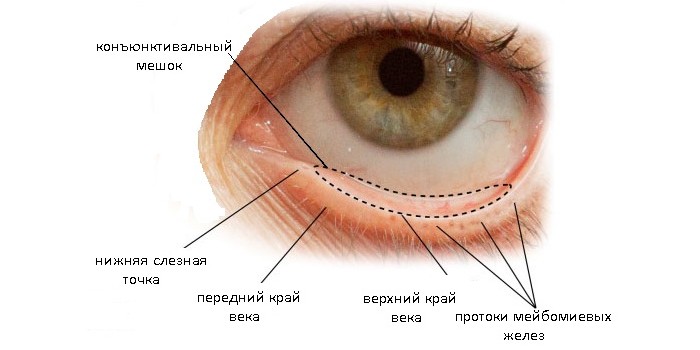
Что представляет из себя конъюнктивный мешок?
Что такое конъюнктивальный мешок? Это важная составляющая зрительного аппарата, имеющей вид полости, расположенной между веками и глазным яблоком. Когда человек закрывает веки, образуется закрытая полость, которая и называется конъюнктивным мешком. В данную полость может поместиться пару капелек офтальмологических капель или небольшое количество мази.
Глазная полость состоит из следующих элементов:
- сложноструктурированная эпителиальная оболочка;
- радужка;
- отверстие слезного канала;
- склера;
- верхний и нижний конъюнктивальный свод;
- слезное мясцо.
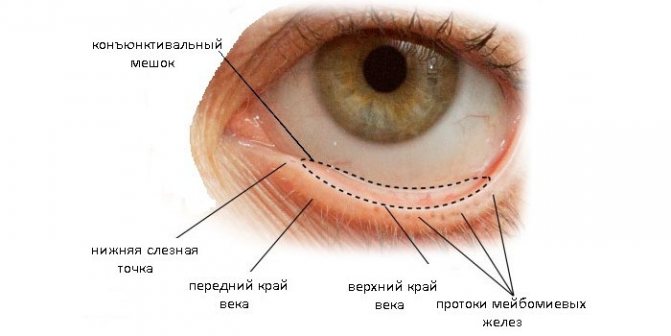
В нормальном состоянии здоровая оболочка из эпителиальных клеток, покрывающая внутреннюю часть слизистой глазной полости, имеет гладкую, увлажненную структуру и светлый розоватый окрас, сквозь который можно разглядеть мейбомиевую железу в хряще. Ближе к краям век эпителиальная оболочка приобретает слегка рыхловатую поверхность из-за большого количества кровеносных сосудов в подкожном слое.
Такое строение конъюнктивного мешка обеспечивает простое введение местных лекарств, которые равномерно распределяются по поверхности глазного яблока, способствуя эффективному воздействию.
Особенности лечения
Как уже отмечалось ранее, при лечении практически всех офтальмологических заболеваний назначенные средства необходимо вводить непосредственно в конъюнктивальный мешочек. Но независимо от того, какой именно препарат назначил лечащий врач, для достижения оптимального терапевтического эффекта нужно уметь правильно закладывать мазь или закапывать глаза. От этого зависит равномерность распределения средства по поверхности глаз и, как результат, быстрота наступления необходимого эффекта. В пошаговой инструкции, приведенной ниже, показан процесс закапывания глазных капель.
Таблица. Как закапывать глаза правильно.
| Шаги, фото | Описание действий |
| Шаг первый | Снимите крышку назначенного препарата, избегая контакта наконечника с любыми предметами. Крышка должна находиться в надежном месте, чтобы ее не потерять. |
| Шаг второй | Сожмите указательным и большим пальцами флакончик с глазными каплями. Следите за тем, чтобы кончик не касался никаких поверхностей. В противном случае вы рискуете занести новую инфекцию в глаза. |
| Шаг третий | Примите положение лежа на кровати или откиньте голову назад в положении стоя, если вам так удобнее. При этом взгляд должен быть направлен вверх. |
| Шаг четвертый | С помощью пальцев аккуратно опустите нижнее веко для формирования специального «кармана». Благодаря этому лекарство будет легче отправить в нужное место. |
| Шаг пятый | Удерживая флакон с лекарством над глазом, аккуратно сожмите его, чтобы выдавилась одна капля. На протяжении всего процесса кончик бутылочки не должен касаться глаза. |
| Шаг шестой | После того как вы закапаете нужное количество капель препарата, закройте глаз на несколько секунд, а затем начинайте часто моргать, чтобы распределить препарат по поверхности органа зрения. |
| Шаг седьмой | С помощью чистой и сухой салфетки аккуратно удалите остатки раствора и слезы, которые выступают при закапывании. Теперь процедуру необходимо повторить, но уже с другим глазом. Количество препарата должно соответствовать указаниям врача или инструкции от производителя. |
В большинстве случаев раствор нужно закапывать по 1-2 капли в каждый глаз, но в зависимости от состояния больного и тяжести недуга врач может немного изменить курс терапии.
Клиническая и дифференциальная диагностика
Такое обилие причин образования конъюнктивитов у взрослых людей нуждается во всестороннем подходе к диагностированию конкретного типа патологии. Современные технологии позволяют врачу-офтальмологу проводить такие методы исследования глаз, как лабораторная и дифференциальная диагностика.
Обычно осмотр пациента включает в себя исследование остроты зрения и его ультразвуковую диагностику, флюоресцеиновый тест, позволяющий определить местоположение эрозий и язв, а также измерение внутриглазного давления.
Посредством осмотра офтальмолог устанавливает:
Общую клиническую картину заболевания;
Наличие или отсутствие сопутствующих заболеваний, сочетание конъюнктивита и последовавшей за ним воспалительной реакции (обращая внимание на такие специфические симптомы, как кашель, воспаление слизистой оболочки носоглотки);
Гиперемию и отечность конъюнктивы и век, присутствие и характер выделений (гнойные, слизистые, геморрагические), формирование пленок и геморрагий, складок, возможные поражения роговицы.
Лабораторные исследования в определении причины заболевания имеют особенную значимость и применяются при заболеваниях, сложно поддающихся лечению — лишь проведение ряда анализов позволяет безошибочно диагностировать возбудителя конъюнктивита и назначить соответствующую ему фармакологическую терапию.
Методы лабораторной диагностики:
- Первая из методологических групп включает в себя ряд цитологических исследований (иммуноферментный и иммунофлюоресцентный, полимеразную цепную реакцию) — они служат для идентификации возбудителя заболевания в соскобе или мазке-отпечатке.
- Вторая охватывает культуральные методы — дорогостоящие и длительно продолжающиеся исследования, необходимые для выделения микроорганизмов (чаще хламидий) в той или иной культуре клеток.
- Третья затрагивает серологические методы исследования, которые имеют второстепенное значение в общей диагностике.
Каждая из перечисленных выше групп способствует постановке наиболее достоверного диагноза и дифференцировке его со схожими патологиями.
Учитывая анатомические особенности расположения глаза, тонко граничащего с придаточными носовыми пазухами, полостями рта, ушей и носа, стоит уделять пристальное внимание ухудшению общего состояния больного и осложнению симптоматического комплекса. В случае генерализации отеков, ограничении подвижности глазного яблока или его выпучивания, сильной головной боли и повышения температуры необходимо провести определенные дополнительные исследования (компьютерную и магнитно-резонансную томографию головного мозга, посев отделяемого, посев крови и др.), а также проконсультироваться с специалистами иных направлений: отоларингологом, нейрохирургом, стоматологом
Все эти меры позволят предотвратить усугублению патологии и, устранив ее причину, предупредить нежелательные рецидивы любого из ныне известных видов конъюнктивита.
Заболевания, которые затрагивают конъюнктивальный мешок
В основном, болезни, которые могут возникнуть в области конъюнктивального пространства, вызваны нарушением гигиены глаз. Зачастую такая проблема встречается у детей, которые не моют руки и начинают тереть глаза. Как итог, серьезное заболевание глаз – конъюнктивит. Помимо инфекции, причиной воспаления конъюнктивы может стать аллергическая реакция, нарушение нормальной работы желез, воздействие ядовитых и токсических веществ.
Клиническая картина заболевания:
- отечность век и гиперемия глазного яблока;
- обильное слезотечение, светобоязнь;
- раздражение и зуд, которые вызывают желание постоянно тереть глаз;
- сначала поражается один глаз, а через некоторое время и второй;
- гнойные выделения, которые собираются в нижнем конъюнктивальном мешке.
Обычно с утра трудно и больно открыть глаза, так как гнойное содержимое слипается и высыхает за ночь. Серьезными осложнениями воспаления конъюнктивы является потеря зрения, вызванная кератитом. Кератит – это воспаление рогового слоя глаза.
Трахома – это хроническое поражение глаз, которое вызывается хламидиями и характеризуется поражением роговицы и конъюнктивы. При отсутствии должного лечения наступает рубцевание слизистой оболочки, разрушение хряща и полная потеря зрения.
Симптомами трахомы являются:
- в воспалительный процесс вовлекаются сразу оба глаза;
- жжение и дискомфорт;
- ощущение инородного тела в глазу;
- отечность и покраснение век и конъюнктивы;
- боязнь яркого света;
- выделение большого количества гнойного содержимого;
- на внутренней поверхности век появляется фолликулы и папилломы.
Как следствие рецидивирующего заболевания наступает рубцевание конъюнктивы с образованием спаек между глазным яблоком и внутренней поверхностью века. Этот процесс вызывает стягивание сводов конъюнктивы и или полное их исчезновение. Рубцевание хрящей вызывает энтропион, рост ресниц в сторону глазного яблока и опущение верхнего века (птоз).

Хемоз – это значительный отек конъюнктивы. Чаще всего достигает больших размеров, покрывает роговой слой глаза и затем начинает выпячивать из глазных щелей. Причины возникновения хемоза разнообразны: конъюнктивит, инстилляция медикаментов, отечность век, острые воспалительные заболевания (ячмень, флегмона глазницы, панофтальмит), опухоль в ретробульбарном пространстве.
- увеличение сосудов пораженного глаза;
- сильное слезотечение и зуд;
- увеличиваются околоушные лимфатические узлы, болезненные при пальпации;
- иногда возникает помутнение роговицы, приводящее к снижению зрения;
- возникает ощущение инородного тела в глазу;
- развивается светобоязнь;
- при поражении вирусами поднимается температура до 39 градусов;
- в пораженном глазу выделяется серозно-гнойное содержимое.
https://youtube.com/watch?v=vB4syXDRvNo
Всевозможные травмы глаз возникают в результате ранения глазного яблока и его придаточного аппарата (конъюнктивальный мешок, веки, слезные органы и другие). Ввиду того, что глаза находятся на поверхности лица, они очень уязвимы к всевозможным механическим повреждениям: ожоги, травмы, ранения, попадание инородных предметов и другие.
Поверхностные травмы часто происходят в результате повреждения глазного аппарата ногтями, линзами, ветками деревьев, одеждой и т. д. Тупые травмы возникают в результате удара кулаком, мячом, палками и нередко сопровождаются кровотечением в ткани век и глаз. Частое сочетание наблюдается с сотрясением головного мозга.
Проникающие ранения наступают в результате использования острых предметов (ножи, вилки, проволока, осколки стекла и многие другие). Зачастую при ранении осколками, инородный предмет проникает внутрь глаза. Лечение зависит от тяжести повреждения и проводиться в условиях стационара.
Острая респираторная вирусная инфекция (краснуха, корь, ветрянка) провоцирует воспаление конъюнктивы и затрагивает конъюнктивальный мешок глаза за счет снижения иммунитета. Чтобы избавиться от недуга, необходимо провести лечение основного заболевания, тогда спустя несколько дней отек пройдет, а глаза приобретут прежний здоровый вид.
источник
Где находится
Многие ошибочно связывают конъюнктивальный мешок с таким заболеванием, как конъюнктивит, из-за схожести звучания. Но если вы не можете по той или иной причине обратиться за помощью к офтальмологу, то найти ответ можно самостоятельно. Для этого вам понадобится зеркало. Встаньте перед ним и аккуратно оттяните верхнее или нижнее веко. Там вы сможете увидеть небольшое пространство, в котором находятся капилляры. Это конъюнктивальный мешочек.
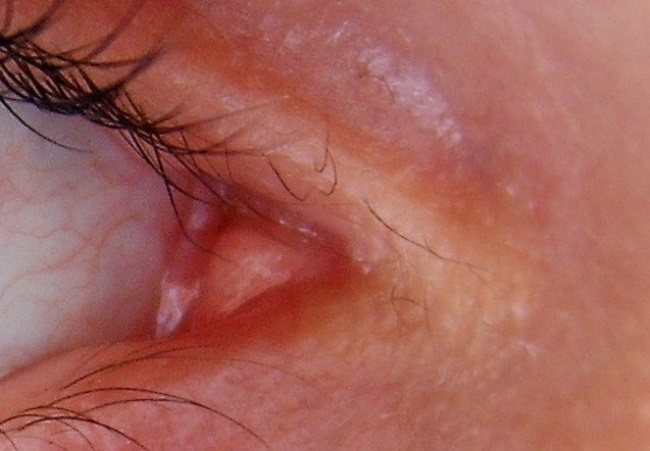
Где располагается конъюнктивальный мешок
Именно в эту полость необходимо закапывать глазные капли, назначенные врачом, поскольку жидкость при попадании в этот мешочек равномерно распределяется по поверхности глаза. Такое распределение раствора достигается при частом моргании.
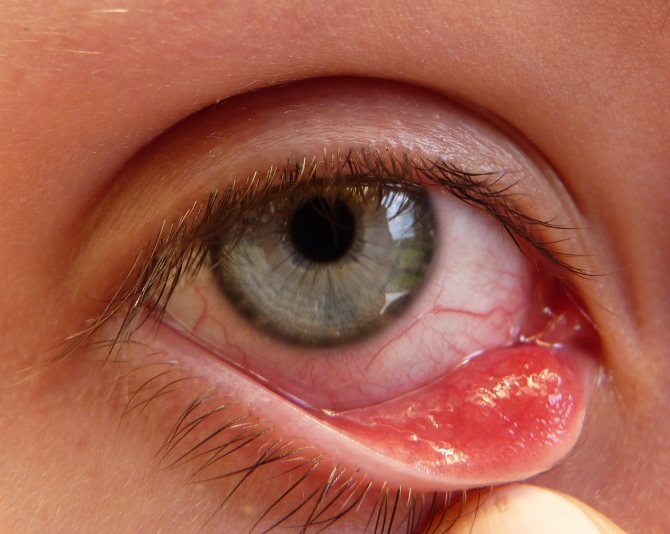
Как найти конъюнктивальный мешок
Строение
Глазная полость, располагающаяся между веком и глазом, имеет название конъюнктивальный мешок. Глазное яблоко, веко имеют заднюю и переднюю стенки. Конъюнктивальный свод – это участки прилегания глазного яблока и века.
При сомкнутых веках этот мешок являет собой закрытую полость. В нем может находиться жидкость в количестве не больше 2 капель. Верхний свод рассматриваемой части глаза имеет глубину 1 см, нижний – 8 мм.
Поверхность этой части глаза имеет оболочку светло-розового цвета. Слизистая (т.е. конъюнктива) всех уголков глаза имеет рыхлую структуру. Она имеет красный цвет потому, что в ней содержится большое количество кровеносных сосудов. Верхний, нижний конъюнктивальный мешок имеет эпителиальную оболочку со сложной структурой. Клетки обеспечивают нормальное функционирование глаза.
На фото конъюнктивальный мешок выглядит так: