Лейкоплакия шейки матки
Содержание:
Диагностика Заболеваний шейки матки:
Гинекологическое исследование остается доступным и достаточно информативным методом оценки состояния шейки матки, но не позволяет диагностировать минимально выраженные патологические процессы и осмотреть цервикальный канал.
Проба Шиллера подразумевает окраску влагалищной порции шейки матки (и сводов влагалища) йодсодсржащими препаратами (раствор Люголя). Здоровые участки многослойного плоского эпителия окрашиваются в бурый цвет (йодпозитивно) из-за накопленного гликогена промежуточных клеток, в йоднегативных зонах эпителий, оставшийся неокрашенным, имеет патологические изменения. При гипоэстрогении и в постменопаузс истонченный плоский эпителий, обедненный гликогеном, не окрашивается йод-содсржащими веществами.
Кольпоскопия — осмотр шейки матки с увеличением в десятки раз при помощи кольпоскопа, которая может быть простой (обзорная кольпоскопия) и расширенной (с использованием дополнительных тестов и красителей). Обработка шейки матки 3% раствором уксусной кислоты позволяет оценить особенности кровоснабжения патологических участков. В норме сосуды подлежащей стромы реагируют на воздействие уксусной кислоты спазмом и запустева-ют, временно исчезая из поля зрения исследователя. Патологически расширенные сосуды с морфологически измененной стенкой (отсутствие гладкомышечных элементов, коллагеновых, эластических волокон) остаются зиять и выглядят кровенаполненными. Ацетоуксусный тест позволяет оценить состояние эпителия, который набухает и становится непрозрачным, приобретая беловатую окраску из-за коагуляции белков кислотой. Чем гуще белое прокрашивание пятен на шейке матки, тем более выражены повреждения эпителия.
Микрокольпоскопия — осмотр шейки матки с оптической системой, дающей увеличение в сотни раз и позволяющей оценить морфологию клетки. Этот метод иногда называют «прижизненным гистологически м исследован ием».
Цервикоскопия — осмотр цервикального канала с использованием волоконной оптики (гистероскоп), в большинстве случаев сочетается с выскабливанием слизистой цервикального канала.
Цитологическое исследование мазков с шейки матки под микроскопом используется в качестве скринингового метода, но обладает недостаточной чувствительностью (60-70%). До настоящего времени существуют различные системы оценки цитологических результатов. В России нередко учреждения используют описательное заключение, в мире наиболее распространена оценка по шкале Папаниколау, применяется также мэрилендская система (Бетесда, США).
Морфологические методы исследования позволяют установить окончательный диагноз. Однако прибегать к ним, применяя прицельную ножевую биопсию шейки матки, целесообразно лишь при невозможности уточнить диагноз в процессе комплексного обследования пациентки (кольпоскопия, цитология, эхография).
На современном этапе при определении этиологии патологических изменений шейки матки можно идентифицировать вирусы и инфекционные агенты с помощью полимеразной цепной реакции (ПЦР)
Наиболее важно определение вируса папилломы человека, а при необходимости его серотипирование
УЗИ может быть дополнительным методом при обследовании больных с патологией шейки матки, который позволяет оценить толщину и структуру слизистой цервикального канала, выявить включения, патогномоничные для полипа шейки матки. Помимо этого, эхография дает дополнительную информацию о размерах, структуре шейки матки, особенностях кровоснабжения (при цифровом допплеровском картировании и пульсовой допплерометрии), состоянии параметрия, а иногда и тазовых лимфатических узлов.
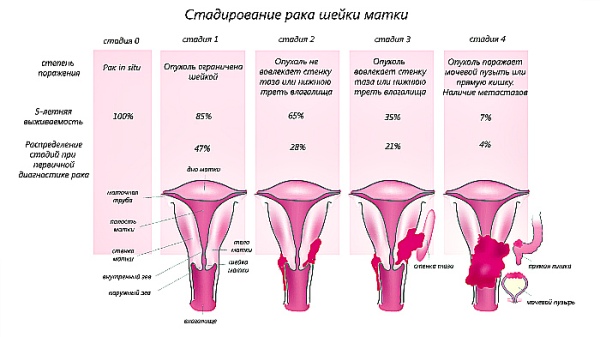
В онкогинекологии при раке шейки матки для уточнения стадии процесса используют МРТ, КТ, ангио- и лимфографию.
Истинная эрозия представляет собой дефект многослойного плоского эпителия на влагалищной порции шейки матки. Считается, что истинная эрозия возникает в результате воспалительных процессов, приводящих к некробиозу многослойного плоского эпителия в кислой среде влагалища, который в результате механической травмы слущивается с подлежащей мембраны. При этом хотя бы частично сохраняется базальный слой клеток и тем самым потенция к заживлению. Истинная эрозия не имеет специфической клиники и очень часто пациентка не обращается к врачу. Бели или другие патологические выделения, зуд, как правило, обусловлены экзоцервицитом, кольпитом. Истинная эрозия существует от 2-3 дней до 1 — 2 нед и выглядит как участок эктоцервикса ярко-красного цвета, неправильной формы, не покрытый эпителием, диагностируется при кольпоскопии.
3.Симптоматика, диагностика
Доброкачественные образования как мужских, так и женских гениталий весьма многообразны: это всевозможные кисты вследствие закупорки сальных и специфических желез, разрастания соединительной и мышечной ткани, новообразованных сосудистых сеток (аденомы, фибромы, миомы, ангиомы, карциномы, кератомы, кондиломы, папилломы и различные их комбинации).
Из злокачественных опухолей у мужчин, как отмечено выше, абсолютным лидером является рак простаты; реже встречается рак полового члена и значительно реже – рак яичка. У женщин это рак матки и шейки матки, эпителиальные новообразования вульвы, рак яичников.
Общими, независимо от пола и характера опухоли, симптомами являются:
- появление уплотнений, видимых утолщений, подкожных «горошин», «бугорков» и т.п. – на тех участках половых органов, где раньше их не было;
- болевой синдром при достижении опухолью значительных размеров (коварство генитальной онкопатологии заключается в длительном, как правило, бессимптомном периоде латентного, скрытого развития);
- затруднения при мочеиспускании и/или половом акте.
Для злокачественных новообразований характерно также увеличение лимфоузлов в паховой зоне, боли в нижней части живота, разного рода выделения из влагалища (у женщин) и уретры, отечность, общее недомогание. Сугубо женским симптомом может служить дисменорея (те или иные нарушения месячного цикла), сугубо мужским – значительная асимметрия мошонки.
Генитальная онкопатология диагностируется клинически (осмотр, изучение жалоб, анамнеза, динамики), лабораторно (специфические анализы крови на онкомаркеры, бакпосевы), гистологически (биопсия) и инструментально (томография, УЗИ, по показаниям эндоскопия). Может понадобиться профильная консультация (эндокринолог, дерматолог и пр.).
Симптомы крауроза вульвы
Проявлениями заболевания являются субъективные жалобы, а также морфологические и структурные нарушения, которые можно выявить во время гинекологического осмотра. Клинические симптомы зависят от стадии развития болезни.
1 стадия
На первых этапах развития заболевания пациентку могут беспокоить:
- покалывания в области больших половых губ;
- снижение чувствительности;
- чувство стянутости в положении сидя;
- постоянный сильный зуд, усиливающийся в ночное время.
Такие симптомы порождают микроциркуляторные нарушения и хроническую гипоксию в тканях. На данном этапе половой акт сопровождается дискомфортом или болью, что в последствии приводит к отказу от половой жизни. При осмотре половых органов выявляется гиперемия (покраснение) кожи и слизистых, умеренный отек.
2 стадия
Разгар крауроза половых органов проявляется приступами сильного зуда в интимных областях. Его провоцируют гигиенические процедуры, физические нагрузки, потоотделение во время пребывания в жарких условиях. Зуд усиливается ночью, порождает бессонницу, раздражительность и тревожность. Симптом вызван повышением чувствительности нервных окончаний, расположенных в глубине тканей.
Морфологические изменения включают бледность кожи и слизистых, нарушения пигментации. Оболочки покрываются тонкими белесыми чешуйками. Возможно истончение и изменение розового цвета слизистых не синеватый, формирование сосудистых звездочек. Под воздействием белья слизистые часто травмируются, покрываются трещинами, что вызывает у женщины физический дискомфорт.
В результате атрофических процессов половые губы и клитор уменьшаются и уплощаются, вплоть до полного сращение больших и малых половых губ. Снижается эмоциональная окраска оргазма.
3 стадия
На финальной стадии крауроза слизистые и кожа претерпевают выраженные склеротические изменения. Гиперкератоз характеризуется скоплением отслоившегося эпителия или формированием наростов, похожих на бородавки. Как правило, измененные участки имеют белесый, серый, синеватый цвет.
Склероз тканей сопровождается резким уменьшением объема и деформацией наружных половых органов. Возможно сужение просвета влагалища и уретрального канала. Порой патологические изменения распространяются на перианальную зону и деформируют анус. Процесс опорожнения кишечника и мочевого пузыря может сопровождаться болью, травмированием тканей. В тяжелых случаях происходит полное сращение влагалищного и уретрального отверстий.
Киста маточной трубы как причина бесплодия
Киста внутри фаллопиевой трубы встречается редко, потому что это врождённое заболевание, вызванное эмбриональным нарушением. Оно никак себя не проявляет, покуда девочка не достигает половой зрелости. Если вовремя не обнаружить кисту, она может перекрутиться и разорваться. Причиной разрыва является скопление жидкости. Такое возникает не самостоятельно, а под влиянием внешних причин.
Аборты, нарушения работы щитовидной железы, киста яичника, злоупотребление загаром, увлечение саунами и кедровыми бочками приводит к тому, что полость кисты наполняется серозной жидкостью. Под давлением киста прорывается, и жидкость истекает в придаток. Начинается воспалительный процесс, приводящий к инфицированию.
Также киста нередко служит причиной бесплодия, хотя никаких других нарушений в репродуктивной сфере у пациентки не выявляется.
Киста легко визуализируется на УЗИ с помощью трансвагинального датчика. Не понадобится даже контрастная жидкость. Врач увидит на внутренней поверхности фаллопиевой трубы округлое образование с ровными контурами. Внутри визуализируется анэхогенное содержимое. Стенки кисты имеют небольшую толщину и хорошую эластичность.
Эндометриозная киста придатка легко удаляется методом лапароскопии, но она нередко является причиной бесплодия. Опытный врач клиники увидит кисту даже самого маленького размера и назначит соответствующее лечение.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Как лечить лейкоплакию шейки матки
Диагностические и терапевтический подход отличается при разных формах заболевания. Белесые наросты (основной симптом лейкоплакии шейки матки) видны при осмотре в кресле с зеркалами. Более точные данные о характере и особенностях патологии дают:
- кольпоскопия – осмотр на аппарате со значительным увеличением;
- цитология соскоба, чтобы выявить ороговевшие чешуйки при их незначительном количестве;
- биопсия и гистологическое исследование образа ткани;
- ПЦР-тест для определения ВПЧ;
- микробиологический анализ мазка на ЗППП, инфекции половых путей;
- проба Шиллера для обнаружения атипичных клеток.
Как именно лечить лейкоплакию шейки матки решает гинеколог после полного обследования. Консервативные методики малоэффективны и назначаются только для терапии сопутствующих заболеваний. Применяют антибиотики, препараты для снятия воспаления, иммуномодуляторы, гормональные, противовирусные лекарства.
Для лечения лейкоплакии шейки матки выполняют:
- криодеструкцию – обработка наростов жидким азотом при неглубоком проникновении измененных клеток;
- коагуляцию лазером, радиоволнами, химическими веществами для удаления образований;
- конизацию – удаление части или всей шейки при запущенности процесса и неэффективности других методов.
Большинство процедур малоинвазивные и проводятся амбулаторно. Грамотный выбор методики, опыт врача, позволяют не оставить рубцов, сохранить возможность естественных родов у женщины.
Лечение лейкоплакии шейки матки опасно откладывать, проводить народными методами или самостоятельно. Есть шанс злокачественного перерождения, поэтому обращение к врачам обязательно. Не последнюю роль в выздоровлении играет ранняя диагностика, которая возможна при ежегодных гинекологических осмотрах.
Диагностика рака вульвы
Целью диагностики является не только обнаружение опухоли
Важно также узнать на какой стадии развития находится рак
Первое, что делается — это учитывается клиническая картина. На ранних стадиях рак вульвы может иметь схожее начало и симптоматику с другими патологиями. Если пациентка обратилась на самой ранней стадии, то врач скорее всего пока не подозревает о заболевании. А начнет подозревать уже после лечения, так как оно по каким-то причинам не эффективно.
Особенно начинают подозревать рак вульвы, когда при гинекологическом осмотре не было обнаружено характерных изменений, а в лабораторных анализах крови и мочи отсутствовали какие-либо изменения.
На последующих стадиях при такой клинической картине (если врач опытный), то уже может назначать биопсию тканей вульвы. Это специальная процедура с взятием кусочка пораженной ткани для гистологического исследования. Необходимо для определения стадии заболевания, из каких клеток происходит рост и самое главное — для подтверждения злокачественного процесса. После результатов назначается соответствующее лечение.
Факторы риска
Помимо непосредственных причин возникновения лейкоплакии шейки матки, гинекологи признают значимость определенных форм предрасположенности к болезни, связанных с наследственностью, индивидуальным анамнезом и образом жизни женщины.
Известные факторы риска:
- незащищенные половые контакты;
- нарушение менструального цикла;
- употребление алкогольных напитков и курение;
- радиационная терапия органов малого таза;
- недостаточное поступление витаминов и микроэлементов с пищей;
- заболевания обмена веществ;
- неконтролируемый прием гормональных препаратов;
- обнаружение лейкоплакии или карциномы шейки матки у близкой родственницы.
Устранение некоторых перечисленных выше факторов риска является эффективным методом профилактики заболевания.
Варианты фотодерматозов
1) изменения, вызванные чрезмерной по интенсивности или длительности инсоляцией (фототравматические реакции):
- солнечные ожоги, крапивница;
- фотостарение кожи, солнечный эластоз;
- актинический (солнечный ) кератоз;
- предопухолевые и опухолевые поражения кожи;
2) фотодерматозы, вызванные дефицитом естественных кожных протекторов (пигментная ксеродерма, альбинизм, светлый тип кожи);
3) дерматозы, обусловленные присутствием в коже веществ, способных усилить солнечные эффекты (фототоксические реакции), или заставляющие реагировать иммунную систему кожи после фотоактивации (фотоаллергические реакции).
4) дерматозы, усиливающиеся или проявляющиеся после инсоляции (красная волчанка, дерматомиозит, болезнь Дарье, хлоазма);
Остановимся на наиболее часто встречающихся фотодерматозах.
Солнечный ожог развивается в короткое время при гиперинсоляции у лиц с повышенной фоточувствительностью на участках кожи, подвергшихся облучению. Солнечный ожог проявляется эритемой, зудом, а в тяжелых случаях — отеком, везикулами, пузырями и болью; сопровождается повышением температуры тела, недомоганием, головной болью. Тяжелые солнечные ожоги могут быть фактором риска развития меланомы. Повторные солнечные ожоги приводят к преждевременному старению кожи (геродермии, актиническому старению).
Полиморфный фотодерматоз. Появляется весной с появлением первых интенсивных солнечных лучей. Между инсоляцией и клиническими проявлениями может пройти от 1 до 10 дней, если нет повторного пребывания на солнце. Поражаются открытые участки тела — голова, шея, кисти и предплечья. Кожные покровы краснеют, на них появляются небольшие пузырьки и узелки, которые имеют тенденцию к слиянию и образованию бляшек. Беспокоит зуд.
Солнечная крапивница. Спустя несколько часов после пребывания на солнце на открытых участках тела формируются разнообразные пятна, узелки, пузырьки и волдыри, сопровождающиеся сильным зудом. Они сливаются друг с другом, образуя крупные, но кратковременно существующие элементы.
Актинический (солнечный) кератоз. Заболевание, возникающее в результате многолетнего регулярного воздействия солнечного света. В основе лежит повреждение кератиноцитов. Клиническая картина характеризуется появлением жестких ороговевающих элементов, спаянных с подлежащей кожей, округлой или овальной формы, при насильственном удалении которых отмечается болезненность. Цвет чешуек варьирует от нормальной кожи до желто-коричневых, часто с красноватым оттенком, при пальпации жесткие, шероховатые. Размер, как правило, менее 1 см. По современной классификации ВОЗ это заболевание отнесено к предраковым.
Фототоксические реакции обусловлены наличием в организме веществ, обладающих фотосенсибилизирующим действием. Эти вещества могут иметь эндогенное или экзогенное происхождение.
- лекарственные препараты, которые снижают защиту кожи от солнечных лучей (фуросемид, тетрациклиновые антибиотики, нестероидные противовоспалительные средства и отдельные антидепрессанты);
- косметические средства, содержащие в составе некоторые эфирные масла, продукты нефти, и парфюмерия;
- сок растений, содержащий фуранокумарины (борщевик, дудник);
- наследственно обусловленное повышенное содержание пигментов порфиринов в организме — порфирии.
Существуют три варианта фототоксических реакций:
-
немедленная эритема и крапивница;
-
отсроченная реакция по типу ожога, развивающаяся через 16–24 часа и позже;
-
отсроченная гиперпигментация, через 72–96 часов. Высыпания локализуются на коже открытых участков тела. При этом характерна резкая граница между здоровой и пораженной кожей, соответствующая краю одежды, ремешку от часов, месту контакта с растением и др.
После отмены препарата\вещества, вызвавшего фотосенсибилизацию, повышенная чувствительность кожи к УФ-облучению может сохраняться в течение нескольких месяцев, что может быть важно для постановки диагноза заболевания.
Заболевания внутренних органов, особенно пищеварительной и эндокринной систем, могут сказываться на фотопротекторных свойствах кожи и провоцировать предрасположенность к развитию фотодерматоза.
Лечение
Метод лечения зависит от формы лейкоплакии и индивидуального анамнеза пациентки. Из-за высокого риска трансформации патологии в карциному рекомендуется удалять очаг измененных тканей. В некоторых случаях гинеколог назначает медикаментозную терапию. Назначаемые лекарственные средства могут включать антибиотики и противовоспалительные медикаменты. Лечение первопричины болезни позволяет предотвратить развитие рецидива.
Методы удаления патологии:
- Криохирургия – применение холода для уничтожения пораженного эпителия. Во время процедуры пациентка находится в гинекологическом кресле. После введения расширителя в шейку матки хирург использует специальный зонд, наконечник которого охлаждается с помощью жидкого азота. Деструкция лейкоплакии занимает 5-10 минут. Криохирургия не сопровождается травматизацией тканей или сильной болью.
- Радиоволновая деструкция. Специальный аппарат, вводимый в шейку матки, оказывает воздействие на ткани. Это безопасный и быстрый метод лечения, характеризующийся низким риском осложнений.
- Другие методы малоинвазивного удаления недуга, включая химическое прижигание и аргоноплазменную коагуляцию. Длительность реабилитации после таких вмешательств не превышает 2 месяцев.
Если гинеколог обнаруживает признаки злокачественного перерождения лейкоплакии, назначаются радикальные методы хирургического лечения. Врачу необходимо удалить не только патологический очаг, но и окружающие его клетки
Это важно для предупреждения миграции аномальных клеток в соседние ткани
Другие методы хирургического лечения:
- Конизация шейки матки. С помощью специального инструмента специалист оказывает радиоволновое воздействие на орган и удаляет пораженную часть шейки матки. Это малотравматичная процедура, позволяющая сохранить репродуктивную функцию.
- Ампутация шейки матки – удаление пораженного сегмента органа. Недостатком метода является высокая степень травматизации тканей, однако операция позволяет сохранить целостность репродуктивной системы.
Во время лечения болезни врач просит пациентку воздержаться от половых контактов и приема гормональных контрацептивов.
Как проводится деструкция шейки матки?
Существует несколько видов деструкции шейки матки: радиоволновая, химическая, криодеструкция и диатермокриодеструкция. Теперь рассмотрим каждый из этих методов немного подробнее.
При химической деструкции пораженные ткани шейки матки обрабатываются специальными составами: «Ваготил» и «Солковагин». Эти вещества способствуют отмиранию больных клеток, которые впоследствии заменяются здоровыми. Суть процедуры заключается в нанесении лекарственного средства с помощью ватного стерильного тампона на пораженные участки эпителия шейки. Химическая деструкция практически безболезненна и выполняется врачом самостоятельно. Такой метод прижигания весьма эффективен при неглубоких поражениях тканей, к примеру, при дисплазии в легкой форме.
Для женщин, которые в будущем планируют стать мамами, одним из лучших способов деструкции шейки матки является радиоволновой метод. Это абсолютно безопасный и безболезненный способ прижигания пораженных участков на шейке матки. Он бесконтактный, и его проводят токами высокой частоты, которые оказывают особое воздействие на патологически измененные ткани шейки матки. В случае радиоволновой деструкции вероятность возникновения осложнений и гнойных очагов практически нулевая.
Весьма результативным и эффективным методом лечения заболеваний шейки матки является криодеструкция. К тому же этот метод имеет очень низкий риск возникновения различного рода осложнений после проведения процедуры. Криодеструкцию шейки матки делают с помощью специального прибора — криоаппарата. В некоторых случаях криодеструкцию применяют в комбинации с лазерным лучом или ультразвуком.
Самым инновационным и современным видом деструкции шейки матки является лазерный. Его суть состоит в прижигании и удалении пораженного эпителия высокоточным, направленным лазерным лучом. Метод бесконтактный и очень точный — воздействию луча подвергается только больной участок, а здоровые ткани не затрагиваются ожогом. Лазерная деструкция шейки матки дает хорошие результаты при лечении фоновых заболеваний, таких как эрозированный эктропион, эндометриоз, кисты, полипы и пр.
Диатермокриодеструкция — этот метод используют в тех случаях, когда у пациентки наблюдается гиперпластический процесс на гипертрофированной шейке матки. При этом способе прижигания болезненные ощущения минимальны, а надежная фиксация шейки во время процедуры расширяет операционное поле. Диатермокриодеструкция позволяет избежать женщине такой неприятной радикальной меры, как удаление шейки матки, и в дальнейшем позволяет органу восстановить все его функции.
Лейкоплакия при беременности
При обнаружении заболевания необходимо заняться его лечением еще на этапе планирования беременности.
Лейкоплакия шейки матки не оказывает влияние на течение беременности и развитие плода. Но беременность вызывает всплеск половых гормонов, что может сказаться на течении заболевания (прогрессирование). Поэтому беременные женщины с диагнозом: «лейкоплакия шейки матки» подлежат более тщательному наблюдению.
Лечение лейкоплакии откладывается на послеродовый период, а роды проводятся через естественные родовые пути. Если же заболевание прогрессирует и распространяется на ткани влагалища и вульвы, предпочтение отдают оперативному родоразрешению (кесарево сечение).
Как проводится процедура?
Аргоноплазменная коагуляция во время эндоскопии со стороны выглядит как обычное эндоскопическое исследование. Как правило, процедура продолжается не дольше часа, она может быть выполнена без госпитализации в стационар.
Инструмент для коагуляции представляет собой электрод в виде металлического стержня, находящийся внутри трубки, заполненной аргоном. Когда на электрод подают переменный ток, аргон переходит в состояние плазмы, и в нем возникает вспышка, напоминающая искру или миниатюрную молнию. Эта «молния» используется вместо скальпеля. Сам инструмент с тканями не соприкасается, он находится на расстоянии 2–10 мм.
На изображении слева показана схема устройства инструмента для аргоноплазменной коагуляции. Справа — фото, на котором видна «молния», возникающая во время подачи электрического тока.
Аргоноплазменная коагуляция шейки матки
Аргоноплазменная коагуляция может применяться при следующих патологиях шейки матки:
- полипы;
- эрозии;
- дисплазия;
- папилломатоз;
- гиперкератоз;
- кондиломы;
- лейкоплакия.
Процедуру выполняют на 5–9 день менструального цикла, и она, в зависимости от размеров патологического образования, может продолжаться всего 5–10 минут. Преимущество метода в том, что он максимально щадящий, позволяет сохранить эластичность тканей и поэтому хорошо подходит даже для нерожавших женщин.
Аргоноплазменная коагуляция при пищеводе Барретта
Аргоноплазменная коагуляция — наиболее эффективный метод эндоскопического лечения при пищеводе Барретта, не сопровождающегося тяжелой дисплазией (выраженными изменениями клеток слизистой оболочки) и злокачественным перерождением. Как показывают исследования, если длина пораженного участка органа не более 3–4 см, эффективность применения аргоноплазменной коагуляции составляет 80–90%.
Аргоноплазменная коагуляция прямой кишки
Аргоноплазменная коагуляция очень эффективна при хроническом лучевом проктите — осложнении лучевой терапии органов малого таза. Это состояние приводит к кровотечениям в прямой кишке, которые с трудом поддаются лечению. На данный момент аргоноплазменная коагуляция считается самым эффективным методом лечения кровотечений из прямой кишки после лучевой терапии. Эксперты рекомендуют рассматривать ее при этих состояниях в качестве терапии первой линии.
Также аргоноплазменную коагуляцию успешно применяют при полипах и других доброкачественных новообразованиях толстой и прямой кишки. При злокачественных опухолях кишечника эта методика, как правило, используется на поздних стадиях, для паллиативного лечения.
Почему возникает лейкоплакия
Точного ответа на этот вопрос пока нет. Но ученые однозначно утверждают, что у женщин с лейкоплакией отмечаются одна или несколько проблем:
- Гормональные расстройства, связанные с недостатком женских гормонов, сахарным диабетом, дисфункцией гипофиза и яичников, беременностью;
- Авитаминозы, особенно недостаток ретинола (витамина А), недостаточное питание;
- Заболевания, влияющие на состав флоры влагалища: хронический кандидоз (молочница), дисбиоз влагалища, кольпиты, ЗППП;
- Заражение вирусом папилломы HPV, HIV и HSV-2 (вызывает рак);
- Регулярная или разовая травматизация слизистой: неправильно подобранные гинекологические кольца, спринцевания агрессивными растворами, лечение методом электрокоагуляции и др.
Лейкоплакия может быть симптомом других заболеваний, например, сифилиса. В этом случае патологию считают вторичной.