Мононуклеоз
Содержание:
К каким докторам следует обращаться если у Вас Инфекционный мононуклеоз у детей:
Педиатр
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Инфекционного мононуклеоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Дифференциальный диагноз
Инфекционный мононуклеоз характеризуется сочетанием основных пяти клинических синдромов:
- общетоксических явлений,
- двусторонней ангины и аденоидита,
- генерализованной лимфополиаденопатии,
- гепатолиенального синдрома,
- специфических изменений гемограммы.
В некоторых случаях возможны желтуха и/или экзантема пятнисто-папулезного характера.
В зависимости от периода заболевания, его клинических проявлений, длительности течения и наличия осложнений возможен довольно широкий круг диагностического поиска.
В начальном периоде ИМ может возникнуть необходимость дифференциальной диагностики с заболеваниями, протекающими с лихорадкой, катаральными изменениями в ротоглотке, лимфаденопатией (грипп и другие ОРВИ, корь, краснуха).
В периоде разгара при наличии некротических и гнойных изменений в ротоглотке ИМ дифференцируют с дифтерией ротоглотки, с бактериальной «вульгарной» ангиной.
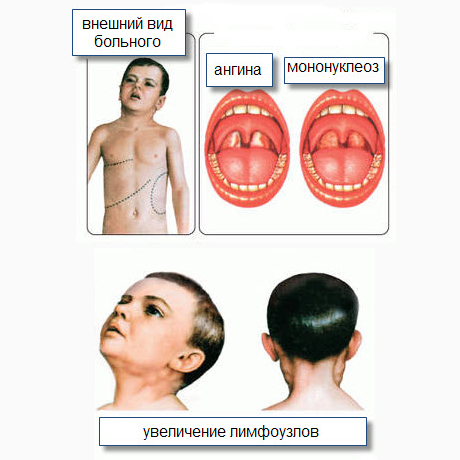
Бактериальный (стрепто-стафилококковый) тонзиллит — “вульгарная ангина”
Характерно острое начало с выраженной интоксикации и явлений тонзиллофарингита. При этом наблюдается строгая корреляция между уровнем интоксикации и выраженностью морфологических изменений в ротоглотке и регионарных (преимущественно в подчелюстных) лимфоузлах.
При этом лимфаденит может сопровождаться периаденитом: лимфатические узлы плотной консистенции, резко болезненны при пальпации, кожа над ними гиперемирована. Полимфаденопатия и гепатолиенальный синдром, а тем более гепатит не характерны. Гемограмма характеризуется нейтрофильным лейкоцитозом с палочко-ядерным сдвигом, значительным увеличением СОЭ.
Антибактериальная терапия препаратами пенициллиновой группы высоко эффективна.
При появлении экзантемы дифференциальный диагноз может проводиться с:
- корью,
- краснухой,
- псевдотуберкулезом,
- скарлатиной,
- токсико-аллергическим дерматитом.
Желтушный синдром при ИМ требует проведения дифференциального диагноза с вирусными гепатитами.
Острый мононуклеозоподобный синдром (интоксикация, тонзиллит, аденоидит, генерализованная лимфополиаденопатия, гепатолиенальный синдром, экзантема, типичные изменения гемограммы) может возникать также при острой ВИЧ-инфекции, ЦМВ-инфекции, токсоплазмозе и др.). При этих заболеваниях наличие атипичных мононуклеаров в гемограмме не превышает 12%, реакции гетероагглютинации отрицательны. Наиболее информативным для верификации соответствующих диагнозов является использование серологических и иммуногенетических методов исследования.
Выраженная и стойкая генерализованная лимфаденопатия, увеличение селезенки при ИМ могут потребовать проведения дифференциального диагноза с лимфопролиферативными заболеваниями.
Лимфогранулематоз
Первым симптомом лимфогранулематоза обычно является значительное увеличение размеров лимфатических узлов на шее, в подмышечных впадинах или в паху. При этом поражение лимфатических узлов может быть изначально односторонним, с последующим распространением процесса на другую сторону. Увеличенные лимфатические узлы безболезненны, их размеры не уменьшаются со временем и при лечении антибиотиками.
Характерно увеличение медиастинальных лимфоузлов, что проявляется затруднением дыхания, одышкой, сухим кашлем вследствие их давления на трахею и бронхи. Лимфопролиферативный процесс сопровождается высокой длительной лихорадкой неправильного или волнообразного типов, проливными потами, кожным зудом, спленомегалией и прогрессирующим снижением массы тела.
Гемограмма не имеет выраженной специфичности. Подтверждением диагноза служит обнаружение специфических для лимфогранулематоза гигантских клеток Березовского-Штернберга при гистологическое исследование биоптатата лимфоузлов.
Инфекционный мононуклеоз у взрослых
Переданный больным человеком или здоровым вирусоносителем, вирус Эпштейна-Барр поражает иммунные клетки – В-лимфоциты и лимфоидные органы: миндалины, лимфатические узлы, селезенку и печень. На поверхности их клеток есть специальные рецепторы, которые нужны вирусу для внедрения.
Заболевание сопровождается симптомами интоксикации, и в большинстве случаев завершается через месяц-два полным выздоровлением, которое, однако, удается почувствовать нескоро, так как длительное время продолжает беспокоить слабость и недомогание.
Если инфекционным мононуклеозом заражается взрослый, то заболевание протекает тяжелее, чем в детском возрасте, либо легче и даже практически без клинических проявлений. Часто возникают атипичные формы, особенно при возрастном снижении иммунитета, например, это характерно для ВИЧ-инфицированных.
Иммунные нарушения в результате инфекции могут накладываться на возрастное снижение защитных сил, что проявляется длительной лихорадкой и интоксикацией при отсутствии характерных симптомов.
В центре «Медицина 24/7» к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Вирус повреждает лимфоциты, которые находятся в лимфатических узлах, миндалинах, селезенке и печени, поэтому все симптомы инфекционного мононуклеоза развиваются в этих органах, а температура отражает выраженность воспаления.
Заболевание с клиническими проявлениями не более 3 месяцев обозначают как острую инфекцию, если болезнь тянется до полугода – затяжной инфекционный мононуклеоз, более полугода — хронический. Если после ухода всех проявлений, практически при выздоровлении через месяц вновь возникают клинические признаки болезни, то это уже рецидив и заболевание, скорее всего, примет хроническое течение.
Симптомы и признаки мононуклеоза у взрослых, у ребенка
Начало заболевания обычно острое с повышением температуры тела до высоких цифр (39-40 ?С), которая не проходит в течение 1-2 недель. Наблюдается небольшое или значительное (от горошины до ореха или даже до размеров куриного яйца) увеличение всех групп лимфоузлов с преобладанием заднешейных, являющееся иногда первым признаком болезни. Типично покраснение слизистой зева, затруднение носового дыхания. Ангина может развиваться с первых дней болезни или через 3-4 дня. У всех пациентов с мононуклеозом наблюдается увеличение печени и селезенки, причем увеличение селезенки часто даже более выражено. С первых дней заболевания в крови появляются особые клетки: атипичные мононуклеары, из-за чего ранее ИМ даже путали с гематологическими болезнями типа лейкоза. Возможно развитие специфического вирусного гепатита, признаки которого выражены незначительно и обычно исчезают в течение острого периода заболевания (1-2 недели).
Анализ крови при мононуклеозе
Лабораторным подтверждением диагноза ИМ являются: обнаружение в крови атипичных мононуклеаров (более 10%), антител IgM к вирусу Эпштейна-Барр, вирусной ДНК в крови и слюне методом ПЦР. Сегодня существует тотальная гипердиагностика ИМ, когда диагноз устанавливают больным с высокой лихорадкой без классической клинической картины ИМ (отсутствует ангина, локально увеличены только шейные группы лимфоузлов, нормальные размеры селезенки). Поэтому отсутствие атипичных мононуклеаров или их небольшое количество, а также выявление ядерных антител IgG (EBNA) в первые 2 месяца после начала заболевания практически полностью исключают диагноз ИМ.
Лечение мононуклеоза
Заболевание ИМ носит спорадический характер: больших или даже локальных вспышек заболевания, которые описывали в прошлом веке, сегодня практически не наблюдают. С учетом повсеместного распространения этого вируса и существования большого количества бессимптомных вирусовыделителей, заболевший ИМ для окружающих угрозы не представляет. Поэтому больного ИМ не изолируют, никаких эпидемиологических ограничений не применяют, дезинфекцию не проводят и карантин на окружающих не накладывают. Лечение проводят в домашних условиях. Госпитализация возможна при тяжелых и среднетяжелых формах заболевания, при наличии осложнений, а также при заболевании у детей раннего возраста. Диета молочно-растительная, обильное питье. Рекомендуется тщательно соблюдать гигиену полости рта: полоскать рот после каждого приема пищи, чаще чистить зубы. Применение антибиотиков возможно только при развитии тяжелой формы гнойной ангины. При высокой температуре применяют жаропонижающие средства, при затруднении носового дыхания — сосудосуживающие капли в нос. О выздоровлении свидетельствует нормализация температуры, исчезновение воспалительного процесса в носоглотке, сокращение лимфатических узлов, печени, селезенки до нормальных размеров, что наступает не ранее чем через 3-4 недели от начала заболевания. Врачебное наблюдение за детьми, перенесшими ИМ, проводят в течение полугода. Ребенка осматривает врач через 1, 3 и 6 месяцев после выздоровления, делают контрольные общие анализы крови и мочи, проводят биохимическое обследование (печеночные пробы). В течение полугода не рекомендуют поездки на юг, длительное пребывание на солнце.
Последствия мононуклеоза
После перенесенного ИМ практически в 100% случаев наступает полное клиническое выздоровление. Хронический ИМ, о котором было известно из медицинской литературы прошлого века, сегодня практически не встречается.
Симптомы болезни
Инкубационный период инфекционного мононуклеоза составляет от 5 до 15 дней. Как правило, симптоматика нарастает постепенно. Сначала возникают насморк и першение в горле, незначительно повышается температура тела. Вскоре увеличиваются миндалины.
Не исключено и острое начало болезни. Тогда больной жалуется на:
- резкое поднятие температуры;
- озноб;
- повышенную потливость;
- головную боль;
- тошноту.
Лихорадка при инфекционном мононуклеозе может сохраняться на протяжении целого месяца.
Через 7-8 дней после появления первых признаков, заболевание переходит в стадию разгара. Тогда ярко выраженными становятся следующие симптомы:
- ангина (катаральная, язвенно-некротическая, фолликулярная либо пленчатая);
- местные кровоизлияния глотки;
- увеличение лимфатических узлов (чаще всего затылочных, подчелюстных или заднешейных);
- общая интоксикация;
- увеличение печени и селезенки;
- желтушность кожных покровов, склер;
- потемнение мочи.
Также при мононуклеозе могут возникать папулезные высыпания, которые быстро самостоятельно сходят и не вызывают никакого дискомфорта.
Стадия разгара длится около 2-3 недель. После названные признаки постепенно начинают стихать. Снижается температура тела, проходит боль в горле. Если болезнь переходит в хроническую форму, она будет напоминать о себе пациенту на протяжении целого года или более.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению мононуклеоза
9.8
Лор (отоларинголог)
Антипова Юлия Александровна
Стаж 21
год
Медицинский центр Столица на Ленинском, 90
г. Москва, Ленинский пр-т, д. 90
Проспект Вернадского
1.5 км
Медцентр Столица на Бабушкинской
г. Москва, ул. Летчика Бабушкина, д. 48Б
Бабушкинская
1.5 км
8 (495) 185-01-01
8 (499) 519-36-01
9
Лор (отоларинголог)
Врач первой категории
Нурманбетова Камиля Эльманбетовна
Стаж 9
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (495) 185-01-01
8 (499) 969-25-84
9.5
Лор (отоларинголог)
Абдуллаев Башир Зиявутдинович
Стаж 13
лет
Медцентр Медквадрат на Воротынской
г. Москва, ул. Воротынская, д. 4
Планерная
4.6 км
8 (499) 519-35-25
9.2
Лор (отоларинголог)
Петлев Алексей Анатольевич
Стаж 33
года
Медицинский центр К+31 Петровские ворота
г. Москва, 1-й Колобовский пер., д. 4
Чеховская
690 м
Трубная
680 м
Цветной бульвар
730 м
8 (499) 519-34-15
8.5
Лор (отоларинголог)
Врач второй категории
Захарова Людмила Владимировна
Стаж 3
года
Первая клиника Измайлово доктора Бандуриной
г. Москва, Измайловский б-р, д. 60/10
Первомайская
1.2 км
Щелковская
2.4 км
Измайловская
2.8 км
8 (499) 969-29-36
10
Лор (отоларинголог)
Врач высшей категории
Акулич Иван Иванович
Стаж 36
лет
Кандидат медицинских наук
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Кропоткинская
1 км
Смоленская
1.3 км
8 (499) 519-39-10
9.4
Лор (отоларинголог)
Врач первой категории
Хашимов Азимджон Нарзуллоевич
Стаж 5
лет
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
10
Лор (отоларинголог)
Врач высшей категории
Рахимов Рашид Тулкунович
Стаж 26
лет
Медцентр Медквадрат на Каширском ш.
г. Москва, Каширское ш., д. 74, стр. 1
Каширская
2.8 км
Каширская
3 км
8 (499) 519-35-25
8.7
Лор (отоларинголог)
Врач высшей категории
Саранча Елена Олеговна
Стаж 17
лет
Медцентр Столица на Бабушкинской
г. Москва, ул. Летчика Бабушкина, д. 48Б
Бабушкинская
1.5 км
8 (499) 519-36-01
9.2
Лор (отоларинголог)
Зейналова Дженнет Феликсовна
Стаж 8
лет
Кандидат медицинских наук
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
Академическая
1.5 км
8 (499) 519-36-54
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |
Симптомы Инфекционного мононуклеоза:
Инкубационный период варьирует от 5 дней до 1,5 мес. Возможен продромальный период, не имеющий специфической симптоматики. В этих случаях заболевание развивается постепенно: в течение нескольких дней наблюдают субфебрильную температуру тела, недомогание, слабость, повышенную утомляемость, катаральные явления в верхних дыхательных путях — заложенность носа, гиперемию слизистой оболочки ротоглотки, увеличение и гиперемию миндалин.
При остром начале заболевания температура тела быстро поднимается до высоких цифр. Больные жалуются на головную боль, боли в горле при глотании, озноб, усиленное потоотделение, ломоту в теле. В дальнейшем температурная кривая может быть различной; длительность лихорадки варьирует от нескольких дней до 1 мес и более.
К концу первой недели заболевания развивается период разгара болезни. Характерно появление всех основных клинических синдромов: общетоксических явлений, ангины, лимфаденопатии, гепатолиенального синдрома. Самочувствие больного ухудшается, отмечают высокую температуру тела, озноб, головную боль и ломоту в теле. Могут появиться заложенность носа с затруднением носового дыхания, гнусавость голоса. Поражения зева проявляются нарастанием боли в горле, развитием ангины в катаральной, язвенно-некротической, фолликулярной или плёнчатой форме. Гиперемия слизистой оболочки выражена нерезко, на миндалинах появляются рыхлые желтоватые легко снимающиеся налёты. В некоторых случаях налёты могут напоминать дифтерийные. На слизистой оболочке мягкого нёба возможно появление геморрагических элементов, задняя стенка глотки резко гиперемированная, разрыхлённая, зернистая, с гиперплазированными фолликулами.
С первых же дней развивается лимфаденопатия. Увеличенные лимфатические узлы можно обнаружить во всех доступных пальпации областях; характерна симметричность их поражения. Наиболее часто при мононуклеозе увеличиваются затылочные, подчелюстные и особенно заднешейные лимфатические узлы с обеих сторон по ходу грудино-ключично-сосцевидных мышц. Лимфатические узлы уплотнены, подвижны, при пальпации безболезненны или болезненны незначительно. Их размеры варьируют от горошины до грецкого ореха. Подкожная клетчатка вокруг лимфатических узлов в некоторых случаях может быть отёчной.
У большинства больных в период разгара заболевания отмечают увеличение печени и селезёнки. В некоторых случаях развивается желтушный синдром: усиливаются диспептические явления (снижение аппетита, тошнота), темнеет моча, появляется иктеричность склер и кожи, в сыворотке крови нарастает содержание билирубина и повышается активность аминотрансфераз.
Иногда появляется экзантема пятнисто-папулёзного характера. Она не имеет определённой локализации, не сопровождается зудом и быстро исчезает без лечения, не оставляя изменений на коже.
Вслед за периодом разгара заболевания, продолжающимся в среднем 2-3 нед, наступает период реконвалесценции. Самочувствие больного улучшается, нормализуется температура тела, постепенно исчезают ангина и гепатолиенальный синдром. В дальнейшем нормализуются размеры лимфатических узлов. Длительность периода реконвалесценции индивидуальна, иногда субфебрильная температура тела и лимфаденопатия сохраняются в течение нескольких недель.
Заболевание может протекать длительно, со сменой периодов обострений и ремиссий, из-за чего его общая продолжительность может затягиваться до 1,5 лет.
Клинические проявления инфекционного мононуклеоза у взрослых больных отличаются рядом особенностей. Заболевание часто начинается с постепенного развития продромальных явлений, лихорадка часто сохранятся более 2 нед, выраженность лимфаденопатии и гиперплазии миндалин меньше, чем у детей. Вместе с тем у взрослых чаще наблюдают проявления заболевания, связанные с вовлечением в процесс печени и развитием желтушного синдрома.
Осложнения инфекционного мононуклеоза
Наиболее частое осложнение — присоединение бактериальных инфекций, вызванных золотистым стафилококком, стрептококками и др. Также возможны менингоэнцефалит, обструкция верхних отделов респираторного тракта увеличенными миндалинами. В редких случаях отмечают двустороннюю интерстициальную инфильтрацию лёгких с тяжёлой гипоксией, тяжёлый гепатит (у детей), тромбоцитопению, разрывы селезёнки. В большинстве случаев прогноз заболевания благоприятный.
Описание
Инфекционный мононуклеоз – острая инфекционная болезнь, провоцируемая вирусом Эпштейн-Барра. Характеризуется триадой симптомов – лихорадкой, поражением глотки и полилимфоаденопатией. Код в МКБ-10 – B27. Другие названия: болезнь Филатова, доброкачественный лимфобластоз, моноцитарная ангина.
Распространенность инфицирования вирусом Эпштейн-Барра очень высока. Около 95% взрослых людей в популяции имеют антитела к нему, а среди детей и подростков этот показатель – 50%. Но симптомы инфекционного мононуклеоза проявляются далеко не у всех.
Вирус Эпштейн-Барра является представителем семейства герпервирусов (Herpesviridae). Оно включает вирусов, которые способны заражать позвоночных. Возбудители мононуклеоза живут только в организме человека, поэтому заболевание антропонозное.
Причиной мононуклеоза в 95% случаев становится вирус Эпштейн-Барра, реже – цитомегаловирус и иные герпервирусы. Источником инфекции может быть только человек: носитель возбудителя, больной с манифестной или стертой формой болезни. Выделение вируса во внешнюю среду происходит с последних дней инкубации, которая длится 30-50 суток после инфицирования, до полугода и даже до полутора лет. В этот период заражение возможно различными способами:
- во время чихания, кашля, разговора с больным на близком расстоянии;
- в результате контакта со слюной, например, при поцелуе;
- во время контакта с загрязненными слюной предметами – посудой, полотенцем, шарфом;
- при переливании крови, трансплантации органов кроветворения;
- во время родов от матери к плоду.
Возбудитель быстро становится неактивным во внешней среде: погибает при высыхании слюны или крови, при контакте с дезинфицирующими средствами, при высоких температурах. Естественная чувствительность к вирусу высокая, но у новорожденных, вероятно, есть врожденный пассивный иммунитет, так как в этой возрастной категории заболеваемость очень низкая. Все иммунодефицитные состояния провоцируют генерализацию инфекции.
При заражении вирус попадает в верхние дыхательные пути, проникает в эпителиальную и лимфоидную ткань носо- и ротоглотки. Развивается отек слизистых оболочек, увеличиваются миндалины и регионарные лимфатические узлы. Затем вирус внедряется внутрь В-лимфоцитов. Происходит распространение инфекции по всему организму. Развивается гиперплазия лимфоидной и ретикулярной ткани, образованию атипичных мононуклеаров (Т-лимфоцитов). Усиливается отек носовых пазух и ротоглотки, увеличивается объем печени и селезенки.
После острой фазы заболевания вирус становится пассивным, но сохраняется в организме на всю жизнь. Во время снижения иммунитета возможна его повторная активация. Данный возбудитель является онкогенным, участвует в развитии таких заболеваний как лимфома Беркитта, назофарингеальная карцинома, волосатая лейкоплакия.
Исходы инфекционного мононуклеоза
1. Выздоровление. У большинства переболевших ИМ формируется стойкий противовирусный иммунитет, обеспечивающие полное клиническое выздоровление. Тем не менее, у них небольшое количество В-лимфоцитов (примерно от 1 до 50 на 1 млн. В-лимфоцитов), либо эпителиальных клеток содержат в ядре ДНК ЕВУ в виде циркулярной структуры (эписомы). При этом в непермиссивных (неразрешаюших) условиях репликация вируса столь низка, что не выявляется в ПЦР.
2. Переход в латентную инфекцию или бессимптомное вирусоносительство. При отсутствии у переболевшего клинических проявлений заболевания в 15-20% случаев методом ПЦР (при чувствительности метода 10 копий в пробе) в их эпителиоцитах (в слюне) или В-лимфоцитах выявляется репликация вируса. У таких пациентов спустя годы и даже десятилетия могут развиться ВЭБ-ассоциированные пролиферативные заболевания: развитие онкологического (лимфопролиферативного) процесса (множественные поликлональные лимфомы (лимфома Беркитта), назофарингеальная карцинома, лейкоплакии языка и слизистых ротовой полости, рак желудка и кишечника и др.).
3. Формирование хронической активной формы инфекции. У отдельных индивидуумов продолжающаяся активная репликация вируса сопровождается развитием клинической картины хронической формы ЭБВИ. У таких пациентов на протяжении от одного года до нескольких лет постоянно сохраняется или периодически возобновляется выраженная в различной степени мононуклеозоподобная симптоматика, нередко в сочетании с различными органными поражениями.
Поражение ЦНС, миокарда, почек, гемофагоцитрный синдром, длительный субфебрилитет неясного генеза, клинические признаки вторичного иммунодефицита (рецидивирующие бактериальные, грибковые и микст-инфекции респираторного, ЖКТ, кожи и слизистых) могут быть и единственными проявлениями хронической ЭБВИ. Критериями диагноза хронической EBV-инфекции у пациента являются: факт перенесения им не далее, чем за 6 месяцев до обращения ИМ и иммуно- гистологического подтверждения роли EBV в поражении органов по выявлению ядерного антигена вируса методом антикомплементарной иммунофлюоресценции.
4. Развитие аутоиммунных заболеваний — системной красной волчанки, ревматоидного артрита, синдрома Шегрена и др. Следует отметить, что две последние группы заболеваний могут развиваться через большой промежуток времени после инфицирования).
5. Развитие лимфопролиферативных процессов (лимфома, назофарингеальная карцинома, лейкоплакия языка и слизистых ротовой полости, рак желудка и кишечника и др.).








