Лечение инсульта (лекция)
Содержание:
Лечение Отека мозга:
Горный и небольшой отек может пройти сам за 2-4 дня. В других случаях требуется квалифицированная медицинская помощь. Чтобы снабдить мозг кислородом понадобится медикаментозное и хирургическое вмешательство.
Современные терапевтические методы при отеке мозга:
- Вливание внутривенных медикаментов
- Оксигенотерапия
- Прием специальных лекарств
- Снижение температуры тела (сегодня метод теряет свою актуальность)
- Вентрикулостомия – дренаж церебростпиральной жидкости желудочков мозга при помощи катетера – помогает снизать ВЧД
Операция нужна с целью:
- удалить причину отека (устранить новообразование, восстановить поврежденный сосуд и т.д.)
- извлечь фрагмент кости черепной коробки, что уменьшает давление внутри черепа
Методы диагностики
Первоначально проводится традиционный неврологический осмотр. Специалист – медик предполагает развитие отечности внутри черепа по усугублению состояния сознания пациента, присоединению симптомов менингита.
Аппаратными методиками обнаружения патологии выступают компьютерная томография и магнитно-резонансное сканирование. На нашем ресурсе представлен список клиник и диагностических центров, в которых можно пройти данные виды обследования. Записаться на скрининг можно по телефону, указанному в верхней части страницы.
Забор церебральной жидкости на гистологию, как правило, не проводится, так как люмбальная пункция опасна при смещении мозговых структур. Подобное инструментальное проникновение чревато выдавливанием тканей в затылочное отверстие, что приводит больного к смертельному исходу.
Определить первопричину аномального состояния помогают:
- изучение первичного анамнеза;
- лабораторные анализы состава кровяного раствора (биохимия);
- аппаратная визуализация (КТ и МРТ).
Патогенез и морфология заболевания
Множественные предназначения ствола головного мозга обеспечивают связь деятельности центральной нервной системы с периферической нервной системой. Взаимодействие двух отделов гарантирует жизнедеятельность организма — двигательные функции, процессы дыхания и сердечной деятельности, тонус сосудов. Проводящие нервные пути идут от мозжечка, коры, мозговых долей через ствол в спинной мозг. Ядра III-XII пар черепно-мозговых нервов локализуются в стволе. Центры дыхания и сердечно-сосудистого функционирования находятся в стволе головного мозга и делают его жизненно важным элементом организма.
Многосложность строения ствола, наличие проводящих и ядерных систем обеспечивают многообразие клинических симптомов. Дифференциальным путем необходимо исключение новообразований мозжечка. Опухолевидное поражение ствола мозга не вызывает ликвородинамические нарушения, вызывающие гидроцефалию. Тумор в области сильвиевого водопровода может вызывать подобные клинические проявления.
Большая часть опухолей по строению имеет доброкачественное строение и является астроцитомой с диффузным распространением. Астроцитомы злокачественной природы составляют 15-30% от всех опухолей мозгового ствола. Намного реже диагностируются гемангиобластома, эпиндимома, модуллобластома, ганглиоглиома, астробластома, метастазирующая меланома.
Лечение алкогольной энцефалопатии
Человек, пораженный алкогольной энцефалопатией, должен проходить лечение в стационаре наркологической клиники, где рядом с ним будут находиться опытные специалисты. Лечение довольно сложное, очень часто проводится комплексная терапия. Лечение назначают такое же, какое при острой белой горячке. При терапии данного заболевания используются медикаментозные средства, описанные ниже:
- Препараты, которые будут способствовать урегулированию метаболизма в организме. В частности, используются антиоксиданты и аминокислотные препараты. Для этого назначают аскорбиновую кислоту, глюкозу, тиамин и другие витамины. Для урегулирования метаболизма используют нандролон;
- Препараты, улучшающие мозговое кровообращение и устраняющие нарушения ликвородинамики. При этом назначают спазмолитики, например, папаверина гидрохлорид и другие;
- Лекарства, стимулирующие центральную нервную систему. Как правило, используют медикаменты, основным действующим веществом которых является кофеин;
- Противоаллергенные медикаменты. Чаще всего используются хлоропирамин, димедрол;
- Ноотропные средства, например, пирацетам;
- Противоконвульсанты. Можно применить, к примеру, аминалон;
- Комплексные витамины. Используются витамины разных групп. Дозировка подбирается в зависимости от тяжести заболевания и состояния пациента.
Заболевания белого вещества головного мозга
Заболевания белого вещества, или лейкодистрофии, представляют собой группу генетических заболеваний, при которых в мозгу происходит избирательное поражение белого вещества.
Белое вещество состоит из вспомогательных клеток, называемых глиальными, и миелина. Миелин — это вещество, которое отвечает за передачу импульса от нервных клеток (серого вещества) к остальным частям тела, благодаря чему организм человека функционирует должным образом.
Наличие заболевания белого вещества определяют по результатам МРТ-исследования. Конкретный диагноз ставится на основании анамнеза болезни, семейного анамнеза, физикального осмотра и результатов дианостической визуализации. Для постановки окончательного диагноза и генетической консультации обычно требуется генетическое тестирование.
Биологической причиной некоторых заболеваний является нарушение выработки миелина (гипомиелинизация), в основе патогенеза других заболеваний лежит разрушение миелина или повреждение глиальных клеток (демиелинизация).
Заболевания белого вещества могут вызывать у детей двигательные, речевые, пищевые нарушения, расстройства зрения и слуха, нарушения физического и психического развития. Также могут появиться судороги.
В результате повреждения миелина может происходить нарушение моторики, у большинства младенцев наблюдается низкий тонус (мышечная гипотония), который в дальнейшем повышается и становится спастическим. Иногда также происходит экстрапирамидное расстройство движения, такое как дистония. Нарушение моторики проявляется в расстройстве согласованности и координации движений и в потере равновесия.
Заболевания белого вещества – это широкая группа заболеваний, каждое из которых отличается клиническими проявлениями и степенью тяжести.
Некоторые заболевания протекают на фоне нейродегенеративных проявлений, причем со временем симптомы ухудшаются.
Правильный подход к лечению и уходу за больным ребенком может облегчить симптомы, улучшить его функционирование во всех сферах жизнедеятельности, повысить качество жизни пациента, а иногда остановить прогрессирование заболевания или даже излечить болезнь.
Заболевания белого вещества обычно являются генетическими, в некоторых случаях они носят наследственный характер, а в некоторых — приобретенный. При различных видах этой группы заболеваний действуют разные типы наследственности.
Конкретный диагноз ставится на основании анамнеза болезни, семейного анамнеза, анамнеза развития ребенка, физикального осмотра и результатов дианостической визуализации.
Для постановки окончательного диагноза и генетической консультации обычно требуется генетическое тестирование. Тесты могут включать в себя хромосомный микроматричный анализ, секвенирование экзома, анализ генетической панели, последовательность специфического гена, мультиплексная амплификация лигированных зондов для специфического гена и многое другое.
В клинике лечатся пациенты с различными заболеваниями белого вещества, в том числе:
- PMD- pelizaeus merzbacher disease
- PMD-LIKE- pelizaeus merzbacher like disease
- TUBB4A related leukodystrophy ( including H-ABC)
- Hikeshi syndrome
- POLR Related Leukodystrophy
- Aicardi- Goutie’res syndrome (AGS)
- X linked adrenoleukodystrophy (X-ALD)
- Alexander Disease
- Metachromatic Leukodystrophy (MLD)
- Canavan Disease
- Mucolipidosis type 4 (ML4)
- Megalencephalic leukoencephalopathy with subcortical cysts 1 (MLC1)
- Mitochondrial leukoencephalopathies
Сотрудники Центра по изучению и лечению заболеваний белого вещества у детей поддерживают постоянные контакты с ведущими центрами мира и проводят с ними регулярные консультации.
Сотрудники Центра также принимают участие в международных конференциях в этой области медицины, выступают с докладами на международных конференциях по данной тематике.
Признаки острой алкогольной энцефалопатии
Каждая разновидность имеет присущие только ей признаки. Они могут развиваться и прогрессировать с разной скоростью.
Геморрагический полиэнцефалит
Иногда его называют также болезнью Гайе-Вернике. Имеет острое течение. Как правило, перед этим у больного наблюдается белая горячка. При таком заболевании человек становится сонливым, у него появляются отрывочные галлюцинации.
Подобный психоз часто выражается в виде профессионального или бормочущего делирия. Возможно появление кратковременного кататонического синдрома. В таком состоянии больной находится несколько суток. После этого положение пациента ухудшается вплоть до того, что он может впасть в коматозное состояние.
У пациента начинают проявляться разные патологические рефлексы. Он хватает что-то перед собой, вытягивает губы в трубочку, у него двоится в глазах. У больного наблюдаются непроизвольные колебательные движения глаз высокой частоты. При геморрагическом энцефалите могут появиться клинические признаки раздражения мозговых оболочек и расстройства мозжечка. Иногда развиваются множественные поражения нервов, которые сопровождаются ослаблением произвольных движений.
Пациент выглядит истощенным, лицо отёкшее, землисто-серого оттенка. Кожные покровы сухие, обвисшие, при этом конечности больного синеют и отекают, возможен некроз мягких тканей. Дышит он часто и поверхностно. У него сильно повышается температура, иногда доходя до сорока градусов. Постоянно увеличивается частота, ритмичность и последовательность сердечных сокращений, артериальное давление при этом понижено.
Подобное состояние может держаться от трех до шести недель, возможен смертельный исход. В обратном случае заболевание может перетечь в корсаковский синдром или псевдопаралич, то есть стать хроническим.
Митигированная энцефалопатия
Сначала у больного в течение месяца или двух наблюдаются следующие симптомы:
- больной мучается приступами ярко выраженной астении;
- он страдает бессонницей;
- у пациента пропадает аппетит;
- он становится раздражительным и подавленным.
Возможно легкое нарушение сознания ночью, а днем его все время тянет ко сну. Пациент становится депрессивным, раздражительным, наблюдаются расстройства памяти. Начинают развиваться воспалительные заболевания периферических нервов. Болезнь может затянуться на два-три месяца.
Энцефалопатия с молниеносным течением
Представляет собой самую неблагоприятную форму металкогольного психоза. Как правило, приводит к смертельному исходу. Такой формой заболевают большей частью представители мужского пола.
Болезнь часто начинается без особых выраженных признаков. Проявляется только слабая астения. Но вскоре неврологические и вегетативные расстройства начинают усиливаться быстрыми темпами. Психоз часто выражается в виде профессионального или бормочущего делирия. Наблюдается гипертермия до сорока одного градуса. Может наступить оглушение, переходящее в коматозное состояние.
Болезнь может длиться до недели, затем заканчивается смертельным исходом, которого можно избежать, если вовремя начать адекватное лечение. В этом случае заболевание перетекает в псевдопаралич.
Лечение Отека мозга:
Горный и небольшой отек может пройти сам за 2-4 дня. В других случаях требуется квалифицированная медицинская помощь. Чтобы снабдить мозг кислородом понадобится медикаментозное и хирургическое вмешательство.
Современные терапевтические методы при отеке мозга:
- Вливание внутривенных медикаментов
- Оксигенотерапия
- Прием специальных лекарств
- Снижение температуры тела (сегодня метод теряет свою актуальность)
- Вентрикулостомия – дренаж церебростпиральной жидкости желудочков мозга при помощи катетера – помогает снизать ВЧД
Операция нужна с целью:
- удалить причину отека (устранить новообразование, восстановить поврежденный сосуд и т.д.)
- извлечь фрагмент кости черепной коробки, что уменьшает давление внутри черепа
Признаки опухоли в зависимости от локализации
Проявление болезни также зависит от расположения опухоли. Благодаря неврологической симптоматике можно не только поставить диагноз, но и точно определить местонахождение раковых клеток.
Лобная доля
К основным признакам опухоли лобной доли относятся:
- Уменьшенныйумственные способности.
- Нарушение речевых функций.
- Глупое и легкомысленное поведение, не свойственное пациенту.
- Наличие шаткой походки.
- Вытягивайте рот в трубку, когда кладете что-то в рот.
Мозжечок
Если опухоль находится в мозжечке, возникают следующие симптомы:
- Мышечная слабость.
- Остаток с обесценением.
- Самопроизвольные движения глаз.
- Нарушение движений при ходьбе, частые падения.
Височная доля
В случае опухоли височной доли наиболее частыми симптомами являются:
- Атаки.
- Сенсорная афазия.
- Частичная потеря предметов из вида.
Затылочная доля
В затылочной доле находятся зрительные части головного мозга, поэтому основные симптомы, возникающие при опухоли в этой области, должны включать:
- Частичная или полная потеря зрения.
- Наличие ярких вспышек перед глазами или мерцающих искр.
Основание мозга
Когда опухоль развивается у основания головного мозга, появляется ряд симптомов:
- Стойкое косоглазие
- Онемение лица.
- Произвольное движение глаз.
- Боль в области кожи лица.
- Раздвоение картины.
Турецкое седло
Наличие опухоли в области турецкого седла может вызвать такие состояния:
- Нарушение обоняния.
- Повышенная частота мочеиспускания.
- Большие руки, руки и ноги.
- Ограничение видимого пространства.
- Повышенное потоотделение.
- Тахикардия.
Подкорковые доли
При расположении опухоли в подкорковых долях возникают такие симптомы:
- Бывают случаи сгибания и даже прыжков.
- Повышенный или пониженный мышечный тонус.
- Повышенное или пониженное потоотделение.
- Произвольные движения рук или мимика.
- Боль при движении.
4-й желудочек
Для опухоли 4-го желудочка характерны следующие симптомы:
- Произвольное движение глаз из стороны в сторону.
- Сильная тошнота и рвота.
- Головокружение и потеря сознания.
Ствол мозга
Ствол — это основа мозга. Здесь расположены все черепные нервы. При наличии опухоли в этой области могут появиться следующие признаки:
- Нарушение дыхания.
- Искаженное выражение лица.
- Повышается артериальное давление.
- Косоглазие.
- Походка шаткая.
- Головокружение.
- Головные боли.
- Асимметрия лица.
- Потеря слуха.
- Перепады настроения.
Ствол головного мозга регулирует работу кровеносной и дыхательной систем. Соответственно, по мере прогрессирования опухоли появляются нарушения дыхания и сердца.
Прогнозы
В большинстве случаев замершая полость с жидкостью незначительный размеров не беспокоит пациента и не вызывает никаких симптомов. В других случаях, при адекватном и своевременном лечении, исход благоприятный.
В редких случаях у пациентов после хирургического удаления кисты отмечается остаточный умеренно-выраженный ликворно-гипертензионный симптом. При развитии очагового неврологического дефицита он сохраняется после лечения.
С удалением кисты эпилептические пароксизмы исчезают, но часто проявляются в последствии. Это аргументировано изменениями в прооперированной области головы, в частности сформировавшимися спайками. Вторичная эпилепсия практически не поддается купированию антиконвулисантной терапией.
К каким докторам следует обращаться если у Вас Отек мозга:
Терапевт
Невролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Отека мозга, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика и терапия
Для постановки диагноза «энцефалопатия головного мозга» используется физическое исследование и специальные клинические тесты, позволяющие определить измененное психическое состояние – координационные, памяти, на умственные способности и т.д. Огромное значение имеет и наличие первичного заболевания (аноксии, гипертонии, почечной недостаточности, проблем с печенью и др.) – такой подход обусловлен тем, что данный психоорганический синдром является лишь осложнением вышеуказанных заболеваний.
Специалист-невролог изучает список лекарств, которые принимает пациент, так как среди них могут быть и такие, которые провоцируют возникновение симптомов энцефалопатии.
Также для диагностики необходимы и следующие исследования:
- контроль артериального давления;
- развернутый анализ крови;
- метаболические тесты, подразумевающие определение содержания в крови кислорода, электролитов, аммиака, глюкозы, ферментов печени, лактата;
- замер уровня токсинов в организме, а также наркотиков и алкоголя;
- проверка функции почек;
- анализы на инфекции;
- ЭЭГ и энцефаллограмма;
- рентгенография;
- допплер-звук, позволяющий определить абсцессы и аномальный приток крови;
- МРТ и КТ – для обнаружения абсцессов, анатомических аномалий, опухолей мозга;
- анализ аутоантител.
Конечно, это не весь перечень проводимых мероприятий, но и не все они нужны для каждого пациента – конкретные исследования назначает врач индивидуально, основываясь на состоянии больного и в соответствии с имеющейся первичной болезнью.
Что касается новорожденных, то в целях своевременного обнаружения у них энцефалопатии стало практикой сразу после рождения проводить эхографию.
Схема лечения энцефалопатии головного мозга продумывается в зависимости от того, какие причины ее вызывали – принимаются меры к их устранению. Так, прописываются медикаменты, стабилизирующие давление, работу печени и почек, хондропротекторы для суставов, нейровитамины – отвечающие за работу нервных клеток в мозге витамины группы В, и т.д.
Например, при краткосрочной аннексии назначают кислородную терапию; в случае диабетической энцефалопатии при гипергликемии используют инсулин, при гипогликемии – глюкозу; уремическая энцефплопатия требует диализ или трансплантация почки; токсическая – антибиотики, лактулозу, ангиоэнцефалопатическая – препараты для снижения давления, мочегонные, улучшающие питание клеток мозга, укрепления стенок сосудов, антиоксиданты и т.д.
Естественно, что необходимо восстановление нормального кровоснабжения мозга, разжижение крови, укрепление сосудов – для этого тоже имеются определенные лекарственные средства. В тяжелых случаях необходимо провести очищение крови или хирургическое вмешательство.
Кроме фармотерапии достичь желаемого результата поможет:
- курс остеопатии;
- массаж воротниковой зоны;
- иглоукалывание;
- магнитотерапия;
- электрофорез и т.п.
Больному рекомендуется вести здоровый образ жизни, заниматься спортом, больше гулять, сбалансировано питаться, отказаться от вредных привычек. Если серьезно относится к советам лечащего врача, то можно вести нормальный образ жизни, сведя к минимуму проявления энцефалопатии. Однако если она находится в запущенном состоянии, то есть повреждение мозга и измененное психическое состояние значительны, двигательные функции нарушены, то все это не поможет – придется пройти реабилитацию. Для этого существуют специализированные неврологические центры.
Еще раз необходимо упомянуть, что очень важно вовремя начать лечение энцефалопатии головного мозга, чтобы предотвратить необратимые его повреждения и не позволить человеку впасть в кому и умереть. В первую очередь необходим точный диагноз и незамедлительное лечение основной причины синдрома – соматическое заболевание, ведь так можно избежать поражения главного органа нервной системы
Причины возникновения и симптомы глиом
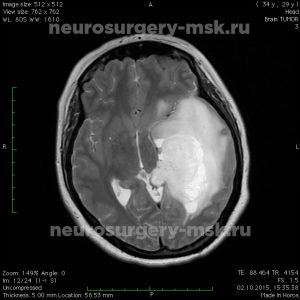
Природа появления новообразования остается неустановленной. У специалистов существуют только предположения относительно причин роста данного типа образований. Они могут быть связаны с влиянием неблагоприятных внутренних и внешних факторов, наследственной предрасположенностью.
Глиома является преимущественно первичной внутримозговой опухолью полушарий. Она имеет нечеткие очертания. Специалисты расходятся во мнении и не могут точно сказать, из каких клеток первично появляются данные новообразования. Многие считают, что опухолевая активность провоцируется генетическими нарушениями. Пусковым механизмом могут стать неблагоприятные внешние и внутренние факторы, включая интоксикацию организма, радиационное облучение.
Симптомы глиом
Клиническая картина заболевания зависит от выраженности патологического процесса. Признаки патологии нарастают постепенно. Их можно принять за общее ухудшение самочувствия на фоне переутомления и действия стресса.
Симптомы глиомы головного мозга у взрослых могут быть очаговыми и общемозговыми. Также отдаленно возникают дислокационные проявления, которые появляются в результате смещения мозговых структур и появления местного отека.
Общемозговые симптомы характеризуются появлением головной боли, тошноты и рвоты, судорожных припадков, зрительных нарушений. Именно они являются первыми признаками роста новообразования мозга. Появляется головная боль после стресса, физических нагрузок, резкой смены положения тела. Сначала болевой синдром возникает периодически, но по мере роста опухоли приобретает постоянный характер. Тошнота и рвота обычно не связаны с приемом пищи.
Судороги, зрительные нарушения возникают гораздо позже. Они появляются, когда опухоль имеет достаточно большой размер. Пациенты отмечают наличие постоянной пелены перед глазами. При этом офтальмологическое лечение не дает ожидаемого эффекта.
Online-консультации врачей
| Консультация гастроэнтеролога детского |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация гастроэнтеролога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация ортопеда-травматолога |
| Консультация гомеопата |
| Консультация неонатолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация андролога-уролога |
| Консультация педиатра |
| Консультация уролога |
| Консультация семейного доктора |
| Консультация невролога |
| Консультация диетолога-нутрициониста |
| Консультация косметолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение и профилактика нарушений мозгового кровообращения
Инсульт – одна из ведущих причин смерти и наиболее распространенная причина инвалидности.
Профилактика инсульта включает:
- Своевременную диагностику и терапию диабета.
- Лечение артериальной гипертензии: ограничение натрия, регулярный прием препаратов для снижения давления.
- Контроль уровня холестерина в крови: правильное питание, снижение веса, применение статинов.
- Диагностику и выявление причин транзиторных ишемических атак (ТИА).
- Избегание стрессов и психо-эмоциональных перегрузок.
- Своевременная диагностика и лечение атеросклероза сосудов.
- Соблюдение режима сна и физической активности.
- Подбор диеты.
- Укрепление стенок сосудов, как лекарственными препаратами, так и профилактическими мероприятиями – закаливание, гимнастика, прием антиоксидантов и витаминов.
- Избавление от курения.
Адекватная терапия нарушений мозгового кровообращения начинается с обследования и установления точной причины патологии. Нельзя заниматься самолечением и бессистемно сбивать давление – это нарушает скоординированную работу сердечно-сосудистой системы, повышает нагрузку на стенки сосудов, что приводит к образованию аневризм, стенозов и как следствие, нарушению почечной фильтрации, усугубляя тем самым течение гипертонической болезни, повышая риск инсультов и инфарктов. При нерегулярном и неправильно приеме гипотензивных средств, падает церебральное перфузионное давление, что вызывает закупорку кровеносных сосудов и гипоксию мозга. Присутствие малейших симптомов нарушения МК – повод незамедлительно обратиться к врачу.
К большому сожалению, на фоне постоянных стрессов, неправильного питания, несвоевременного обследования, бесконтрольного приема лекарственных средств, нарушение мозгового кровообращения стало поражать людей молодого возраста. Иногда, частые головные боли могут свидетельствовать о начале изменений в сосудах головного мозга, в связи, с чем прием обезболивающих средств может затруднять своевременную диагностику и приводить к осложнениям.
Начальное обследование кровоснабжения головного мозга должно включать:
- Клинический анализ крови
- Общий анализ мочи
- Биохимический анализ крови, в частности липидный профиль с определением индекса атерогенности, определение глюкозы крови
- Коагулограмма
- УЗИ брахицефальных и транскраниальных сосудов шеи и головного мозга
- УЗИ сердца (ЭХО-КГ)
- УЗИ почек и области надпочечников
- Измерение антропометрических данных и вычисление индекса массы тела
- Консультация офтальмолога, с обязательным исследованием сосудов глазного дна
- Консультация кардиолога
- Консультация невролога
Это обязательный перечень для базового исследования для определения рисков или степени нарушения мозгового кровообращения, но врач на основании полученных данных осмотра, анамнеза и результатов исследований может порекомендовать более глубокие обследования, вплоть до КТ и МРТ, для установки степени тяжести состояния, установки правильного диагноза и подбора лечебно-профилактических мероприятий.
Для более подробной консультации, осмотра и обследований обращайтесь к специалистам медицинского центра «Президент-Мед».
Классификация
Наиболее признанные классификации отека и набухания головного мозга основываются на этиологическом и патогенетическом принципах. По этиологическому признаку выделяют опухолевый, травматический, послеоперационный, токсический (интоксикационный), воспалительный, ишемический, осмотический, гидростатический отек и набухание головного мозга. Однако это деление весьма относительно; возможна комбинация различных форм. По патогенетическому принципу различают вазогенный и цитотоксический отек и набухание головного мозга, хотя вазогенная форма, как правило, включает и цитотоксический компонент, к-рый проявляется определенной «готовностью» паренхимы мозга к развитию в ней этого процесса.