Как лечить отит
Содержание:
Наружный отит
Чаще всего воспаление наружного уха имеет бактериальную природу.
Причинами развития инфекции могут стать:
- травмы наружного слухового прохода, например, острым или тупым предметом, либо слуховым аппаратом;
- дефекты кожных покровов при экземе, псориазе, сахарном диабете и других заболеваниях;
- слишком тщательное удаление ушной серы, которая создает кислую среду, препятствующую размножению микробов;
- частое попадание в наружное ухо воды («болезнь пловца»).
Симптомы наружного отита:
- острая ушная боль, усиливающаяся при нажатии на козелок или оттягивании ушной мочки;
- возможны зуд и ощущение «заложенности» уха;
- выделения гнойного или кровянистого характера, имеющие порой неприятный запах;
- при осмотре выявляется отек и гиперемия наружного слухового прохода;
- возможно снижение слуха;
- увеличение и болезненность лимфатических узлов шеи и за ухом на стороне поражения.

Течение заболевания может осложняться прободением барабанной перепонки, что невозможно установить без визита к ЛОР-специалисту.
Наружный отит грибкового происхождения – явление нередкое, возникающее, как правило, у пациентов с низким иммунным статусом или вследствие долгого применения антибактериальных капель. Отличается сильным зудом, образованием корочек, обильными густыми выделениями и отсутствием терапевтического эффекта от применения антибиотиков.
Отдельно стоит отметить локализацию на коже наружного слухового прохода фурункула либо воспаление атеромы. Клиническая картина сходна с наружным отитом, но при осмотре наблюдается более локальный очаг воспаления с отверстием, из которого может выделяться гной и кровь.
Диагностика
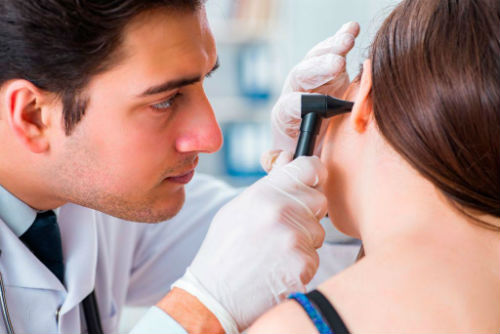
Диагностикой и лечением патологий, связанных с данным симптомом, занимается () или (более узкое направление в оториноларингологии). Во время приема специалист беседует с пациентом, осматривает его, проводит необходимое обследование, устанавливает диагноз.
Наши врачи

Жарова Галина Геннадьевна
Врач — оториноларинголог, член европейского общества ринологов, врач высшей категории
Стаж 39 лет
Записаться на прием

Гоголев Василий Геннадьевич
Врач — оториноларинголог
Стаж 19 лет
Записаться на прием

Дебрянский Владимир Алексеевич
Врач — оториноларинголог, врач высшей категории
Стаж 33 года
Записаться на прием

Руин Николай Андреевич
Врач — оториноларинголог
Стаж 11 лет
Записаться на прием
Диагностика при боли в ухе включает следующие исследования (в зависимости от показаний):
- осмотр пациента ЛОР-врачом, сбор анамнеза;
- лабораторные исследования (анализ крови, бактериоскопия мазка, бакпосев);
- аппаратную диагностику (отоскопия, аудиометрия, рентгенография, , ).
Лечение
Лечение воспалительных заболеваний уха предусматривает:
- антибактериальные, антивирусные средства местного и общего действия;
- жаропонижающие, анальгетики;
- физиотерапию;
- в ряде случаев – хирургическое вмешательство.
- Боль в горле
- Постоянный насморк
Лечение
Некоторые инфекции уха разрешаются без лечения антибиотиками. Что лучше для вашего ребенка, зависит от многих факторов, включая возраст ребенка и тяжесть симптомов.
Выжидательная тактика
Состояние здоровья после появления ушных инфекций обычно улучшается в течение первых двух дней, и большинство инфекций устраняются самостоятельно в течение одной-двух недель без какого-либо лечения. Американская академия педиатрии и Американская академия семейных врачей рекомендуют подождать и посмотреть итог в следующих случаях:
- Дети от 6 до 23 месяцев с легкой внутренней болью в одном ухе менее 48 часов и температурой менее 39°C.
- Дети в возрасте от 24 месяцев и старше с легкой внутренней болью в ушах с одной или двух сторон менее 48 часов и температуре менее 39°C.
Некоторые данные свидетельствуют о том, что лечение антибиотиками может быть эффективным для детей с ушными инфекциями. Поговорите со своим врачом о преимуществах антибиотиков, их побочных эффектах и о появлении бактерий, невосприимчивых к антибиотикам при их чрезмерном употреблении.
Управление болью
Чтобы уменьшить боль от инфекции уха, врач может посоветовать использовать парацетамол (калпол, панадол и другие) или ибупрофен (нурофен, ибуклин и другие), чтобы облегчить боль. Используйте препараты, как указано на этикетке
Соблюдайте осторожность, если даете аспирин детям или подросткам. Дети и подростки, выздоравливающие от ветрянки или гриппоподобных симптомов, никогда не должны принимать аспирин, потому что аспирин связан с синдромом Рейе
Антибиотикотерапия
Врач может рекомендовать лечение среднего отита антибиотиками в следующих ситуациях:
- Дети от 6 месяцев и старше с умеренной/тяжелой болью в ушах в течение более 48 часов или при температуре 39°C и выше.
- Дети от 6 до 23 месяцев с легкой внутренней болью в ушах, длящейся менее 48 часов и температурой менее 39°C.
- Дети в возрасте от 24 месяцев и старше с легкой внутренней болью в ушах, длящейся менее 48 часов и температуре менее 39°C.
У детей в возрасте до 6 месяцев с подтвержденным острым средним отитом лечение нужно начинать антибиотиками без первоначального времени ожидания и наблюдения. Даже после того, как симптомы улучшились, обязательно пройдите до конца курс антибиотика, как рекомендовано. Несоблюдение этой рекомендации может привести к рецидивирующей инфекции и устойчивости бактерий к антибиотикотерапии. Поговорите со своим врачом о том, что делать, если вы случайно пропустите прием антибиотика.
Шунтирование
Если у вашего ребенка рецидивирующий средний отит или средний отит с выпотом, врач может порекомендовать процедуру по удалению жидкости из среднего уха. О рецидивирующем среднем отите можно говорить, если было три эпизода заражения за шесть месяцев или четыре эпизода в год или, по крайней мере, один эпизод за последние шесть месяцев. Рецидивирующий отит с выпотом — это постоянное нарастание жидкости в ухе после выздоровления или в отсутствие какой-либо инфекции.
Во время амбулаторной хирургической процедуры, называемой шунтированием, хирург создает крошечное отверстие в барабанной перепонке, через которое происходит отток жидкости из среднего уха. Крошечная трубка (шунт) помещается в отверстие, чтобы помочь вентилировать среднее ухо и продолжить отток жидкости необходимое количество времени. Шунт устанавливается на 3-6 месяцев и удаляется хирургическим путем. Барабанная перепонка обычно закрывается снова после того, как шунт удаляется.
Лечение хронического гнойного среднего отита
Хронический гнойный средний отит приводит к перфорации барабанной перепонки и трудно поддается лечению. Его часто лечат антибиотиками, вводимыми в виде капель.
Лечение
В зависимости от установленного диагноза врач назначает соответствующее лечение.
При остром катаре среднего уха необходимо:
- Терапия верхних дыхательных путей.
- Нормализация дыхания через нос.
- Проведение терапии, сосредоточенной на оздоровление слуховой трубы. Впрыскивание суспензии гидрокортизона. Если ушная полость заполнена слизью, вводят протеолитический фермент. Выписывают антигистаминные препараты (димедрол, диазолин, пипольфен). Антибиотики при отите назначают в случае гнойного осложнения. К последним относится флемоксин солютаб — препарат из группы полусинтетических пенициллинов.
Непроходимость слуховой трубы при секреторном отите связана с образованием выпота, причиной которого могут стать болезнетворные бактерии. Поэтому при назначении терапии в первую очередь используют антибиотики. Это выправляет проницаемость слуховой трубы, и помогает стерилизации среднего уха.
Лечение острых отитов
Терапия острого гнойного воспаления среднего уха включает:
- купирование боли;
- рассеивание инфильтрата;
- дренирования содержимого полостей;
- искусственный разрыв перепонки;
- реставрация слуха.
До проведения перфорации специалист назначает медикаментозное лечение с помощью антибиотиков широкого спектра действия. Прибегают к согревающим компрессам. Купированию болевого синдрома способствуют ушные капли отипакс и отинум. При возникновении щелевых образований на перепонке препараты отменяют.
Если состояние не улучшается, врач прибегает к парацентезу (разрезу) перепонки. Процедура способствует быстрому выздоровлению, но является весьма болезненной. Проводится только в стационаре. До начала операции врач впускает несколько капель «Отипакса», с помощью специальных игл прокалывают барабанную перепонку. Гнойно-кровянистая жидкость под давлением выходит через образовавшийся порез. По окончании операции в ухо вставляется стерильная турунда, несколько раз в день проводиться санация наружного уха борным спиртом.
Лечение острых хронических отитов
Лечение острых гнойных хронических отитов делят на консервативное и хирургическое в зависимости от фазы процесса. При данной форме отита специалисты рекомендуют применять «Мирамистин» в качестве комплексного лечения.
Хронический средний отит излечивается со 100 % вероятностью. Мирингопластика (устранение дефекта перепонки) восстанавливает две основные функции органа: защиту от звука для круглого окна и передачу звукового давления на овальное окно в ухе. Если цепь слуховых косточек сломана, ее можно восстановить путем тимпанопластики.
Установление факта холестеатомы — показание для хирургического удаления последней, ее существование мешает восстановлению функций среднего уха.
Антигистаминные препараты типа «Хлорфенирамина» снимают закупорку слуховой трубы у больных аллергией, 4 мг препарата через 4-6 часов облегчают состояние больного в целом.
Для вентиляции среднего уха задействуют прием Вальсальвы или продувание по Политцеру с помощью резиновой груши.
Отличить вирусное поражение от бактериального и микоплазменного сложно, поэтому назначается антибиотикотерапия, как при остром среднем отите. Болевые ощущения при вирусном поражении уменьшают путем вскрытия булл миринготомическим ножом или применением анальгетика («Кодеина»).
Лечение отита у детей
Маленьким детям боль при отите можно купировать с помощью специальных жидких лекарств, обладающих противовоспалительными и анальгезирующими действиями. Капли отипакс при отите назначают как взрослым так и детям до 1 года.
Если недуг находится на начальной стадии педиатры советуют использовать борный спирт в качестве лечения при отите. 1-2 капли раствора заливают в ушной проход ребенка, закупоривают ватным тампоном и оставляют так на несколько часов. Полезно также греть ухо. Для согревающего компресса используют только сухое тепло.
Методы лечения отита
Сильная, «стреляющая» боль в ухе, характерная для острого отита, обычно заставляет нас сразу же приступить к лечению заболевания. Однако крайне желательно, чтобы лечение отита происходило под руководством врача.
Если прошло два дня, а ухо по-прежнему Вас беспокоит, необходимо обязательно показаться ЛОРу. Есть вероятность, что заболевание может перейти в следующую стадию, при которой в среднем ухе начинают скапливаться гнойные выделения. Накопившийся гной может прорвать барабанную перепонку. Этого желательно избежать. Если всё же гной необходимо удалить из барабанной полости, то лучше, чтобы это осуществил врач, сделав аккуратный прокол барабанной перепонки, так называемый парацентез.
Оставленный без надлежащего лечения, отит может стать хроническим. В этом случае боль в ухе перестаёт быть мучительной. Долгое время больной вообще может не чувствовать боли. Это объясняется тем, что при хроническом отите барабанная перепонка остаётся перфорированной, и через это отверстие гной может вытекать в слуховой канал, не создавая избыточного давления в барабанной полости. Постоянный очаг воспаления и нарушенная целостность барабанной перепонки способствуют развитию тугоухости.
Ещё одна опасность: неправильное лечение может привести к образованию спаек и рубцов в барабанной полости, нарушающих работу слуховых косточек и перекрывающих слуховой канал. Это так называемый адгезивный отит, который приводит к стойкому снижению слуха и появлению шума в ушах.
Возможны и другие осложнения. Своевременное обращение к врачу позволит избежать осложнений и сохранить остроту слуха. Обычный курс лечения отита продолжается десять дней
Консультация специалиста
В поликлиниках «Семейного доктора» Вас встретят квалифицированные и опытные ЛОР-врачи, готовые помочь и взрослому, и ребёнку. Вам нужно лишь выбрать наиболее удобно расположенную для Вас поликлинику.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Клиническая картина наружного диффузного отита
Заболевание начинается с зуда в ухе, который переходит в болевой синдром, характеризующийся резкой болью в ухе на стороне поражения, усиливающейся при жевании, разговоре, надавливании на козелок. Пациенты отмечают появление заложенности в ухе, снижение слуха, головную боль, иногда повышение температуры тела, общую слабость, недомогание, болезненность лимфатических узлов на стороне поражения.
При эндоскопическом осмотре наблюдается гиперемия и отек кожи наружного слухового прохода, его сужение в плоть до полной обтурации, иногда гнойные выделения из уха. Лимфатические узлы в околоушной области и шеи становятся увеличенными и болезненными при пальпации.
В общем анализе крови отмечается умеренный лейкоцитоз со сдвигом лейкоформулы влево и повышение СОЭ.
Лечение диффузного наружного отита заключается в снятии болевого синдрома и санации наружного слухового прохода. Для устранения боли в ухе используют анальгетики и комплексные препараты для приема внутрь.
При наличии обильного отделяемого показано проведение бактериологического обследования для идентификации возбудителя и возможности проведения эффективного лечения.
Наружный слуховой проход промывают ежедневно теплыми растворами антисептиков, при обильном гнойном отделяемом проводят туалет наружного уха с помощью 3% раствора перекиси водорода. После туалет уха используют мазевые турунды или ушные капли в зависимости от вида возбудителя и стадии воспалительного процесса.
При наличии общей симптоматики, гипертермии показан постельный режим и назначение антибактериальных препаратов внутрь или инъекционно. Также таким пациентам показано проведение ВЛОК/УФОК-терапии для скорейшего восстановления.
После нормализации температуры тела и уменьшения отека кожи наружного слухового прохода показано проведение физиотерапевтических процедур – воздействие красным спектром лазера эндоурально и инфракрасное воздействие на околоушную область. Применение физиотерапевтических методик в процессе лечения наружного диффузного отита ускоряет процесс выздоровления и нормализует обменные процессы в тканях наружного уха.
Все процедуры, включая эндоскопический осмотр, бактериологическое обследование, промывание наружного слухового прохода, лазеротерапию и ВЛОК/УФОК Вы сможете пройти в «ЛОР-КЛИНИКЕ в Чертаново», где есть все условия для полноценной диагностики и лечения пациентов с патологией наружного уха.
Профилактика диффузного наружного отита заключается в правильном и регулярном туалете наружного уха с использованием серолитиков, исключении использования ватных палочек и других предметов для чистки ушей, внутриушных наушников.
При планировании летнего отдыха на море и других водоемах пройдите профилактический осмотр у ЛОР-врача и наслаждайтесь отпуском без проблем!
Диагностика
Рутинный осмотр наружного уха и барабанной перепонки не выявляет каких-либо изменений. Для установления диагноза болезни Меньера необходимо комплексное обследование внутреннего уха. Для этого проводят пробы с камертонами, исследование порогов слуха с помощью снятия аудиограммы, вестибулярные пробы, рентгенологическое исследование височных костей, КТ и МРТ головы, ультразвуковая доплерография магистральных сосудов головы и шеи. Необходимы консультации невролога, отоневролога, отохирурга, окулиста, терапевта, эндокринолога.
Но, как уже было сказано, на начальной стадии заболевания вне приступа все показатели могут быть в пределах нормы, а клинические симптомы напоминают таковые при других заболеваниях. Для установления точного диагноза необходимо выявить и подтвердить водянку лабиринта. В настоящее время существует два достоверных способа диагностики гидропса лабиринта – это электрокохлеография и дегидратационные пробы.
Методика дегидратационных проб. Первоначально проводят исследование слуха – аудиограмму. Затем пациент принимает внутрь раствор глицерола с лимонным соком. Количество глицерола высчитывается, исходя из массы тела пациента. Затем вновь снимают аудиограмму через 1, 2, 3, 24 и 48 часов после приема раствора. Пробу считают положительной, если через 2-3 часа слух улучшается на 5 дБ по всему диапазону частот или на 10 дБ на трех из исследуемых частот, и улучшается разборчивость речи не менее, чем на 12% от исходного. Проба считается отрицательной, если через 2-3 часа слух снижается и ухудшается разборчивость речи. Другие варианты расцениваются как сомнительные.
Методика электрокохлеографии.
Электрокохлеография – это регистрация электрической активности улитки и слухового нерва после звукового раздражителя. В исследуемое ухо подается звук типа щелчков с заданным интервалом, датчик аппарата усиливает амплитуду электрического сигнала, возникающего в волосковых звуковоспринимающих клетках улитки, в результате появляется график, напоминающий ЭКГ. Водянка лабиринта имеет определенные признаки на этом графике.
Осложнения среднего отита
В наше время осложнения при воспалении среднего уха (среднем отите) встречаются реже, чем в прошлом. Риск развития осложнений у маленьких детей выше, так как их иммунная система (защита организма от инфекций) еще развивается.
-
Развитие речевых и языковых навыков
Первые годы жизни ребенка очень важны для развития навыков узнавания и понимания устной речи. Если в этот период ваш ребенок часто страдает от ушных инфекций, приводящих к частичной потере слуха, это может отрицательно сказаться на развитии его речевых и языковых навыков. Если вас беспокоит развитие вашего ребенка, проконсультируйтесь с вашим лечащим врачом.
Некоторые из наиболее часто встречающихся осложнений подробнее описаны ниже.
Мастоидит — одно из наиболее распространенных осложнений при среднем отите (хотя все равно встречается сравнительно редко). Оно возникает, когда инфекция из среднего уха распространяется в область кости под ухом (сосцевидный отросток).
Симптомы мастоидита:
- боль в ухе;
- выделение жидкости из уха;
- высокая температура — 38º C или выше;
- потеря слуха;
- головная боль;
- покраснение и опухание в ухе, а иногда и области за ним.
Мастоидит лечат путем введения антибиотиков прямо в сосцевидный отросток. В некоторых случаях требуется операция для удаления поврежденного участка кости и откачки жидкости из среднего уха.
Холестеатома — это опухолевидное образование, содержащее омертвевшие клетки кожи (киста), которое иногда возникает как осложнение при повторяющейся или хронической инфекции среднего уха.
Симптомы холестеатомы:
- предобморочное состояние;
- потеря слуха в больном ухе;
- выделение жидкости из уха.
Обычно киста удаляется хирургическим путем.
Лабиринтит — воспаление чувствительного органа, называемого лабиринт, расположенного глубоко внутри уха. Симптомы лабиринтита:
- предобморочное состояние;
- головокружение — чувство, как будто все вокруг вас кружится;
- потеря равновесия;
- потеря слуха.
Методы лечения включают прием препарата под названием прохлорперазин для устранения симптомов предобморочного состояния и головокружения и прием антибиотиков для лечения самой инфекции.
Паралич лицевого нерва. Лицевой нерв — это часть нерва, идущая через череп, которую мозг использует для управления выражением лица.
Паралич нерва может привести к тому, что человек не сможет пошевелить частью лица или всем лицом, что и называется параличом лицевого нерва. Возникнув впервые, это осложнение может напугать родителей, так как многие родители думают, что у их ребенка случился инсульт или нечто подобное. Однако это состояние обычно проходит вместе с вызвавшей его инфекцией и редко имеет какие-либо долгосрочные последствия.
Менингит — редкое и тяжелое осложнение при среднем отите, связанное с распространением инфекции на оболочку головного и спинного мозга. Симптомы менингита:
- сильная головная боль;
- рвота;
- высокая температура (жар) — 38º C или выше;
- скованность мышц шеи;
- светобоязнь;
- красноватые пятна сыпи, которые не бледнеют и не меняют цвет, если к ним прижать стекло — сыть появляется не всегда.
Бактериальный менингит — это критическое состояние, требующее срочной медицинской помощи.
Абсцесс головного мозга — это гнойное образование, формирующееся в тканях головного мозга.Симптомы абсцесса головного мозга:
- головная боль;
- изменения психического состояния, например, дезориентация в пространстве и времени или раздражительность;
- проблемы с функцией нервной системы, например мышечная слабость, невнятная речь или паралич половины тела;
- жар;
- припадки;
- тошнота и рвота.
Лечение воспаления среднего уха
Быстрого лечения хронического отита не существует. Терапия занимает от одного до шести месяцев. В современной практике применяются комплексные программы лечения, которые могут включать:
- медикаментозное воздействие;
физиотерапию;
соблюдение режимных рекомендаций врача; - хирургическое воздействие.
С целью удаления гноя назначаются процедуры промывания уха. Для купирования бактериального воспаления назначается местная противовоспалительная и антибактериальная терапия, в том числе в виде ушных капель (выбирать капли самостоятельно, без рекомендации врача – огромный риск!). При тяжелом течении хронического отита взрослым антибиотики могут вводиться через катетер в барабанную полость или внутримышечно. В отдельных случаях применяют гормональные средства.
Из физиотерапевтических методов применяется лазерная, ультрафиолетовая терапия или воздействие импульсными токами.
Оперативное лечение чаще всего проводят при эпитимпаните. В случае необходимости операции на обоих ушах следует начинать лечение с того уха, которое слышит хуже. Во время вмешательства проводится:
- ревизия и обработка слухового канала и барабанной полости (удаляется гной, образования);
- чистка и обработка костных стенок;
- пластика барабанной перепонки.
Пластику барабанной перепонки рекомендуется проводить при перфорации во избежание повторного инфицирования барабанной полости. Операция проводится под местным или общим обезболиванием. Реабилитация длительная, может занять до года, в послеоперационном периоде нельзя совершать авиаперелеты и пользоваться усилителями громкости на оперированном ухе.
Лечение хронического среднего отита – сложный длительный процесс. Чем раньше вы обратитесь с проблемой к специалисту-оториноларингологу, тем меньшим будет срок лечения.
Не откладывайте диагностику воспаления среднего уха, при первых признаках заболевания запишитесь на прием к ЦЭЛТ. В нашем центре есть все необходимое для выявления опасных болезней области оториноларингологии и сурдологии на ранних стадиях.
- Евстахиит (тубоотит)
- Глухота
Анатомия
Анатомия и физиология, лежащие в основе ощущения баланса человеческого тела, сложны. Сюда вовлекаются многие системы, включая головной мозг, спинной мозг, глаза, уши и рецепторы в коже, суставах и мышцах. Нарушение любой из этих областей из-за травмы или болезни может негативно повлиять на чувство равновесия.
Внутреннее ухо, которое также называют лабиринтом , состоит из полукружных каналов вместе с мешочком и маточкой. В совокупности эта система внутреннего уха называется вестибулярной системой или вестибулярным аппаратом.
Внутреннее ухо также содержит улитку, которая является основной структурой, участвующей в восприятии слуха.
Три полукружных канала реагируют на и вращательные движения головы. Каналы расположены под углом 90 градусов друг к другу и заполнены жидкостью, называемой эндолимфой. Волосковые клетки расположены у основания каждого полукружного канала и выступают в эндолимфу. Движение головы вызывает движение эндолимфы в каналах, что, в свою очередь, заставляет волосяные фолликулы двигаться соответствующим образом и излучать импульсы о равновесии, которые поступают в головной мозг. Волосковые клетки в мешочке и маточке реагируют на линейное ускорение головы, например, при езде в лифте или при движении вперед.
Сенсорная информация из внутреннего уха передается в мозг через вестибулярную часть восьмого черепного нерва , которая также называется вестибуло-кохлеарным нервом. Улитковая часть нерва передает информацию о слухе. Определенные области мозга, в частности мозжечок и ствол мозга, а также части коры головного мозга, обрабатывают сенсорную информацию, поступающую из внутреннего уха. Когда и правое, и левое внутреннее ухо посылают одинаковую информацию в головной мозг, то тело сбалансировано. Когда тело или голова движутся, сенсорная информация от ушей не идентична, поэтому мозг воспринимает движение, и тело приспосабливается соответственно.
Уши работают в тесной связи с глазами, чтобы поддерживать равновесие . В основе этого лежит
вестибулоокулярный рефлекс (VOR). Это автоматическая функция глаз, которая стабилизирует изображения на сетчатке в ответ на движения головой . Этот рефлекс заставляет глаза двигаться в направлении, противоположном движению головы, чтобы глаза оставались неподвижными на наблюдаемой цели. Таким образом, точная информация из вестибулярного аппарата влияет на чувство равновесия.
Если одно внутреннее ухо поражено болезнью или травмой, то сенсорная информация, посылаемая в мозг, будет ложно указывать движение от этой вестибулярной системы. В этом случае глаза будут соответственно приспосабливаться и двигаться противоположно воспринимаемому движению несмотря на то, что голова на самом деле неподвижна. В результате возникают непроизвольные движения глаз назад и вперед. Это движение глаз называется нистагмом и, если оно присутствует, заставляет любого специалиста здравоохранения заподозрить вестибулярную проблему.
Существует еще два других рефлекса, вестибуло-шейный рефлекс и вестибуло-спинальный , которые также помогают организму сохранять чувство равновесия.
Вестибуло-шейный рефлекс работает в сочетании с поступающей вестибулярной информацией и мышцами шеи, чтобы стабилизировать голову. А работа вестибуло-спинального рефлекса заключается в создании компенсаторных движений тела в ответ на вестибулярный ввод, чтобы поддерживать равновесие и избегать падения.
Нарушение вдоль любой части анатомического пути, описанного выше, может повлиять на восприятие баланса или равновесия. Проблема с частью внутреннего уха или сенсорной информацией, передаваемой в мозг через вестибуло-хохлеарный нерв, называется периферическим вестибулярным расстройством.
Если проблема, влияющая на равновесие, связана с повреждением структуры внутри самого мозга, которая затем влияет на прием и интеграцию информации о балансе, это называется центральным вестибулярным расстройством.
Как понять, что у человека именно ДППГ
https://youtube.com/watch?v=O9ji6DJC1nA
Головокружениям данного типа чаще подвержены люди в возрасте 50 лет или старше. При этом у представителей мужского пола это заболевание встречается в 2-3 раза реже, чем женского.
Перечень заболеваний, которые сопровождаются головокружением, огромен. Но есть основные клинические особенности, характерные для данного заболевания, по которым врач может поставить правильный диагноз даже при первичном осмотре.
Давайте рассмотрим симптомы этого непростой болезни:
- когда человек изменяет положение тела, он может ощутить резко начавшееся головокружение. Причем чаще всего оно появляется именно при совершении поворотов головой. Очень часто приступ возникает, когда люди резко садятся на кровати после сна. Доброкачественное позиционное головокружение могут спровоцировать и движения головой, совершаемые во время сна. Симптом не может возникнуть в состоянии полного расслабления и покоя;
- резкие непредвиденные приступы могут быть вызваны выполнением несложных и, казалось бы, безопасных упражнений, таких как поднимание и опускание головы и приседания;
- как правило, приступ длится около одной минуты. Хотя бывают случаи, при которых головокружение длится значительно дольше, до нескольких часов;
- часто головокружение можно ощутить как перемещение тела в невесомости, как чувство приподнимания и проваливания, схожее с состоянием во время катания на качелях;
- нистагм — нерегулируемые движения глаз. Является симптомом, часто присутствующем при ДППГ. Нистагм исчезает сразу после того, как голова перестает кружиться;
- нередко пароксизмальное позиционное головокружение сопровождается ощущением жара, бледностью, выделением пота, тошнотой и рвотой, изменением сердечного ритма (в частности, его замедлением);
как правило, при доброкачественном позиционном пароксизмальном головокружении другие неврологические симптомы не наблюдаются, приступы похожи один на другой; - приступы ДППГ чаще всего возникают по утрам и в первой половине дня;
при возникновении доброкачественного головокружения такие симптомы, как глухота и шум в ушах, боль в голове, в основном не проявляются; - приступы могут самопроизвольно исчезать, что приводит к внезапному улучшению состояния больного, после этого он чувствует себя вполне здоровым человеком.
Врачу не составит большого труда определить пароксизмальное позиционное головокружение и отличить его от других видов головокружений.
Как ставится диагноз
Итак, для того чтобы вовремя и правильно диагностировать заболевание, врач подробнейшим образом собирает у него информацию о его ощущениях во время приступов головокружения, о времени и частоте приступов, о симптомах, сопровождающих это болезненное состояние. Если других жалоб, помимо описанных выше, нет, то, как правило, больного просят пройти пробу Дикса-Халлпайка, поскольку она является самой простой для выявления ДППГ.
Для начала больного сажают на кушетку, попросив его смотреть на центр лба доктора. После этого его голову начинают поворачивать сначала вправо, потом в другую сторону. Угол поворота должен составлять около 45 градусов. После того как повороты выполнены, человек ложится на спину. Голова при этом должна быть запрокинута назад, немного за край кушетки.
В таком положении ее фиксируют. Затем врач начинает внимательно изучать движения глаз пациента. Достаточно 25-35 секунд если нистагм не наблюдается, и немного больше, если он дает о себе знать.
После этого больного вновь сажают, повернув при этом голову в одну из сторон, и проводят то же самое наблюдение. Затем те же самые действия выполняются при повороте головы в другую сторону. Та сторона, на которой нистагм проявился, и есть пораженная сторона. При этой процедуре доктор пользуется специальными очками для определения нистагма.
Для исключения нарушений в работе головного мозга и наличия опухолей больному назначают МРТ и КТ. Нужно заметить, что пароксизмальное головокружение сопровождается полным отсутствием неврологических признаков.
Лечение экссудативного среднего отита
Лечение пациентов с диагнозом ЭСО направлено на устранение причин, повлекших нарушение функции слуховой трубы, с последующим восстановление слуха и предотвращение развития морфологических изменений слизистой оболочки среднего уха.
Тактика лечения напрямую зависит от стадии заболевания. На начальных стадиях назначают консервативные методы лечения:
— продувание слуховых труб по Полицеру;
— катетеризация слуховых труб;
— физиотерапия (эндоурально электрофорез с протеолитическими ферментами),
— медикаментозное лечение (антигистаминные препараты, сосудосуживающие средства, муколитические препараты).
При неэффективности консервативных методов терапии пациенту показано проведение хирургического лечения, направленного на устранение причин, приводящих к блоку устья слуховой трубы и нарушению её функций (аденотомия, операции на околоносовых пазухах для санации хронических очагов инфекции).
В случае, если через два-три месяца после оперативного лечения сохраняется патологическое содержимое в полости среднего уха и отсутствует аэрация, то проводят отохирургическое вмешательство ( миринготомия, тимпанотомия с введением вентиляционной трубки).
Аудиологический контроль проводят через 2-3 месяца после хирургического вмешательства. При нормализации слуха у ребенка вентиляционную трубку удаляют.
В отделе детской ЛОР-патологии ФГБУ НМИЦО ФМБА России под руководством д.м.н., проф. Юнусова А.С. с успехом проводят весь спектр лечения экссудативного среднего отита как в амбулаторных, так и в стационарных условиях.
Запись на приём в поликлинике к врачу-оториноларингологу, к.м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
Почему мы болеем отитом
Появление воспаления в ухе обусловлено не только сопутствующим заболеванием пациента, но и общим состоянием иммунитета, а также окружающей средой. Среди основных факторов заболевания отитом называют температуру воздуха, время года, качество воды, которую мы ежедневно используем для личной гигиены.
Основными причинами возникновения болезни считаются:
- заражение болезнетворными микроорганизмами из других ЛОР-органов. Отит, как правило, является сопутствующим осложнением при вирусной болезни пациента;
- всевозможные заражения носоглотки, носа и его пазух. Аденоиды, риниты, неправильная форма носовой перегородки — все это становится причинами отитов;
- травмирование ушной раковины;
- слабая иммунная система, переохлаждение.
Заболеть отитом также «помогает»:
- аллергия;
- наличие очагов воспаления в ЛОР-органах;
- хирургическое вмешательство в зону носоглотки или носовой полости;
- младенческий, детский возраст.