Симптомы крупозной пневмонии
Содержание:
- В клиниках «Президент-Мед» вы можете
- Online-консультации врачей
- Особенности внебольничной пневмонии
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- Ведение пациентов с ВП в условиях стационара
- ТЕЧЕНИЕ ПНЕВМОНИИ
- Цены на лечение абсцедирующей пневмонии
- Возможности оплаты услуг
- К каким докторам следует обращаться если у Вас Крупозная пневмония у детей:
- Лечение Хронической пневмонии:
- Симптомы Крупозной пневмонии у детей:
- ПАТОМОРФОЛОГИЯ
- Другие заболевания из группы Болезни органов дыхания:
- Диагностика
В клиниках «Президент-Мед» вы можете
- пройти обследование и лечение по более чем 30 медицинским специализациям, реабилитацию после инсультов, операций, травм,
- сдать различные виды анализов (более 5000 видов анализов и лабораторных исследований),
- пройти функциональную диагностику (УЗИ, эндоскопия: гастроскопия), ЭКГ, установка и расшифровка СМАД и Холтер-ЭКГ и другие,
- пройти медицинскую комиссию за один день, пройти профосмотр (как для организаций, так и для частных лиц), пройти профосмотр (как для организаций, так и для частных лиц),
- получить всевозможные справки – справки в ГИБДД и для допуска к занятиям спортом, для приобретения оружия, в санаторий,
- при наличии показаний – оформить лист временной нетрудоспособности,
- оформить и получить другие виды медицинской документации,
- сделать любые инъекции,
- воспользоваться услугами хирургии одного дня или дневного стационара.
Online-консультации врачей
| Консультация психолога |
| Консультация эндоскописта |
| Консультация педиатра-аллерголога |
| Консультация гомеопата |
| Консультация невролога |
| Консультация специалиста банка пуповинной крови |
| Консультация косметолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация уролога |
| Консультация ортопеда-травматолога |
| Консультация онколога |
| Консультация пульмонолога |
| Консультация инфекциониста |
| Консультация специалиста по лечению за рубежом |
| Консультация сосудистого хирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Особенности внебольничной пневмонии
Определение возбудителя зачастую является затруднительной задачей вследствие сложностей получении субстрата для проведения диагностики и часто отсутствия достаточного времени на дополнительную диагностику. Кроме того, у пациентов часто развивается смешанная инфекция.
Наиболее частым возбудителем бактериальной инфекции (30–50 % случаев) является пневмококк Streptococcus pneumoniae. На долю так называемых атипичных штаммов, не определяемых при бактериоскопии и посеве на обычные питательные среды, приходится до 30 % случаев заболевания (Chlamydophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila). 3–5 % случаев бактериальной пневмонии связано с редкими возбудителями (Haemophilus influenzae, Staphylococcus aureus, Klebsiella pneumoniae, другие энтеробактерии). Чрезвычайно редко внебольничная пневмония может быть вызвана Pseudomonas aeruginosa (при наличии бронхоэктазов или у пациентов с муковисцидозом).
Вирусные формы ВП вызываются респираторными вирусами: вирус гриппа, коронавирусы, риносинцитиальный вирус, метапневмовирус человека, бокавирус человека. В большинстве случаев респираторные вирусы, вызывают пневмонию легкого течения с самоограничивающимся характером, однако у лиц пожилого и старческого возраста, при наличии сопутствующих бронхолегочных, сердечно-сосудистых заболеваний или вторичного иммунодефицита, возможно развитие тяжелых, угрожающих жизни осложнений.
Вторичная бактериальная пневмония может быть осложнением первичного вирусного поражения легких или самостоятельным поздним осложнением гриппа.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Важно отличать пневмонию от туберкулёзного инфильтрата, рака лёгкого, инфаркта лёгких, эозинофильного инфильтрата
• Важен тщательный сбор анамнеза: характерен длительный контакт с бактериовыделителями — семейный или профессиональный. Фтизиатрическая настороженность важна при обследовании больных, получающих системные ГК.
• Инфильтративный туберкулёз лёгких чаще локализуется в SI, SII, SVI (реже SXI) сегментах лёгких, при полисегментарном поражении быстро осложняется деструкцией. Для туберкулёза характерно наличие очагов-отсевов. Многократное исследование мокроты и промывных вод бронхов позволяет обнаружить микобактерии туберкулёза
В дифференциально-диагностическом плане важно проводить эмпирическую терапию пневмонии без использования противотуберкулёзных препаратов широкого спектра действия (рифампицин, стрептомицин, канамицин, амикацин, циклосерин, фторхинолоны)
• Периферический рак лёгкого долгое время остаётся бессимптомным и нередко выявляется при рентгенологическом исследовании, не связанном с подозрением на опухолевый процесс органов дыхания. Прорастание опухоли в плевру сопровождается выраженным болевым синдромом. Прорастание опухоли в бронх сопровождается кашлем, появлением мокроты и кровохарканьем. Наиболее часто периферический рак лёгкого локализуется в передних сегментах верхних долей. В рентгенологической картине рака лёгкого выделяют такие характерные признаки, как «лучистость» контура, увеличение тени на динамических снимках. Опухолевый процесс с прогрессированием даёт метастазы — дочерние опухоли в лёгкие или другие органы. В свою очередь, опухоли лёгких сами могут быть метастатическими.
Ведение пациентов с ВП в условиях стационара
Терапию при пневмонии у госпитализированных пациентов целесообразно начинать с парентеральных антибиотиков. Через 3–4 дня при условии нормализации температуры, уменьшении интоксикации и прочей симптоматики возможен переход на пероральные формы антибиотиков до завершения курса лечения (step-down therapy). Антибактериальные препараты могут применяться как в составе комбинированной терапии, так и в качестве монотерапии. Подробнее режимы терапии ВП представлены в таблице № 2.
Таблица 2.
Режимы терапии ВП в зависимости от течения
| Группа | Наиболее частые возбудители | Рекомендуемые режимы терапии | |
| Препараты выбора | Альтернативные препараты | ||
| ВП нетяжелого течения |
S. pneumoniae H. influenzae C. pneumoniae S. aureus Enterobacteriaceae |
Бензилпенициллин в/в, в/м ± макролид (кларитромицин, азитромицин) внутрь, или Ампициллин в/в, в/м ± макролид внутрь, или Амоксициллин + клавулановая кислота в/в ± макролид внутрь, или Цефуроксим в/в, в/м ± макролид внутрь, или Цефотаксим в/в, в/м ± макролид внутрь, или Цефтриаксон в/в, в/м± макролид внутрь |
Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) в/в Азитромицин в/в |
| ВП тяжелого течения |
S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae |
Амоксициллин + клавулановая кислота в/в + макролид в/в, или Цефотаксим в/в + макролид в/в, или Цефтриаксон в/в + макролид в/в |
Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) в/в + цефалоспорины III поколения в/в |
Примечание:
- При подозрении на наличие «атипичной» пневмонии показано использование макролидов.
- При наличии риска инфицирования P. aeruginosa (бронхоэктазы, прием ГКС, терапия антибиотиками широкого спектра действия более 7 дней в течение последнего месяца, истощение) препаратами выбора являются цефтазидим, цефепим, цефоперазон + сульбактам, меропенем, имипенем, пиперациллин/тазобактам, ципрофлоксацин, в монотерапии или в комбинации с аминогликозидами II–III поколения.
- При подозрении на аспирацию показаны следующие варианты терапии: цефоперазон + сульбактам, тикарциллин + клавулановая кислота, карбапенемы, пиперациллин/тазобактам.
Первоначальная оценка эффективности антибактериальной терапии должна проводиться через 24–48 часов после начала лечения. При сохранении признаков пневмонии у взрослых или детей следует пересмотреть тактику терапии.
При нетяжелой ВП курс антибактериальной терапии составляет около 7–10 дней. При тяжелой ВП неуточненной этиологии рекомендуется 10‑дневный курс антибактериальной терапии. При наличии данных о микоплазменной или хламидийной этиологии терапия должна длиться 14 дней; в случае ВП, вызванной стафилококками, грамотрицательными энтеробактериями, легионеллой, длительность терапии составляет 14–21 день.
Кроме антибиотиков в терапии ВП используют:
- Противовирусную терапию: ингибиторы нейраминидазы (озельтамивир, занамивир), активные в отношении вируса гриппа А и В. Длительность применения 5–10 дней.
- Муколитики и отхаркивающие препараты — таблетированные или ингаляционные формы.
- Глюкокортикостероиды: применяются при развившемся септическом шоке (гидрокортизон 200–300 мг/сут не более 7 дней).
- Оксигенотерапию при РаО2 < 55 мм рт. ст. или SpO2 < 88 % (при дыхании воздухом). Оптимальным является поддержание SpO2 в пределах 88–95 % или PaO2 — в пределах 55–80 мм рт. ст.
- Инфузионную терапию — для коррекции гиповолемии.
- Низкомолекулярные гепарины для профилактики тромбоэмболизма у тяжелых пациентов.
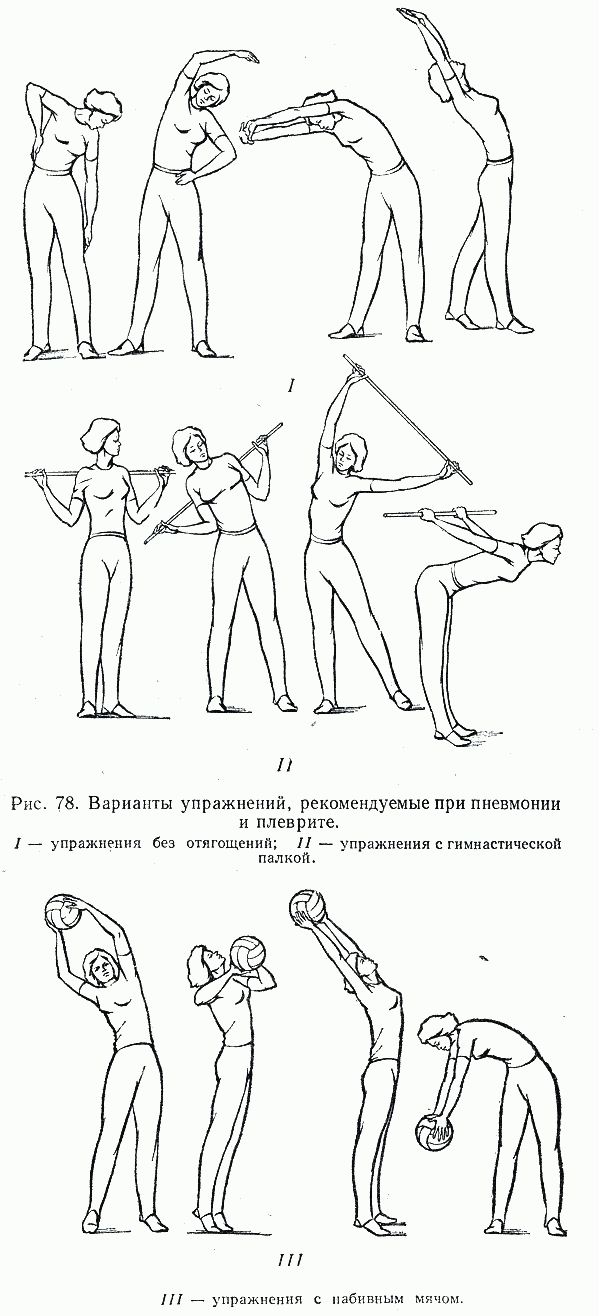
- Физиотерапию и ЛФК для уменьшения воспаления и улучшения отхождения мокроты.
ТЕЧЕНИЕ ПНЕВМОНИИ
ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ
Внебольничную пневмонию традиционно разделяют на два синдрома: типичных и атипичных проявлений. И хотя последние данные свидетельствуют о том, что эти два синдрома не имеют столь чётких границ, как считалось ранее, тем не менее характеристика этих признаков имеет определённое диагностическое значение
Для последующей рациональной эмпирической терапии важно различать типичную и атипичную пневмонии
• Типичный синдром пневмонии характеризуется внезапным началом лихорадки, кашлем с гнойной мокротой и, в некоторых случаях, плевритической болью в груди, признаками уплотнения лёгочной ткани, такими как притупление перкуторного звука, усиление голосового дрожания, бронхиальное дыхание и хрипы, которые могут быть обнаружены проекции рентгенологических изменений. Типичный синдром пневмонии обычно связан с наиболее распространённым возбудителем внебольничной пневмонии — Streptococcus pneumoniae, но может возникать и при наличии других возбудителей — Haemophilus influenzae, смешанной анаэробной и аэробной микрофлоры полости рта.
Цены на лечение абсцедирующей пневмонии
- степень запущенности патологии;
- длительность терапии;
- применение хирургических вмешательств и пр.
С нами дешевле
- Выгодные программы годового прикрепления, ведения беременности, диспансеризации и «check-up» со скидкам от цен прайс-листа до 25%
- Скидки инвалидам, ветеранам, пенсионерам 10%
- Скидка по депозитной программе до 25%
- Скидки по акциям и сезонным предложениям до 50%
Возможности оплаты услуг
Наличная оплата
Безналичный перевод
Оплата картой
Оплата в кредит
Светлана
Выражаю благодарность Роману Евгеньевичу Бачурину. Доктор провел УЗИ брюшной полости на высшем уровне, проконсультировал по всем беспокоившим меня вопросам, показал на мониторе проблемные области и порекомендовал дальнейшие действия. Осталась очень довольна и отношением врача, и его работой. При необходимости буду вновь к нему обращаться.[]
МедцентрЦентр на Коломенской
ДокторБачурин Роман Евгеньевич
К каким докторам следует обращаться если у Вас Крупозная пневмония у детей:
Педиатр
Пульмонолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Крупозной пневмонии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение Хронической пневмонии:
Лечение хронической пневмонии в фазу обострения в принципе должно быть таким же, как и острой пневмонии, однако все же отличается некоторыми особенностями. В связи с тем, что наиболее частыми возбудителями обострений являются пневмококк и гемофильная палочка, антибактериальное лечение осуществляется с помощью препаратов пенициллннового и тетрацикли нового ряда, а также эритромицина в достаточных дозировках. Эффективными могут оказаться также сульфаниламидные препараты, например сульфадиметоксин. Длительность применения антибактериальных препаратов в зависимости от клинического эффекта составляет от 1-2 до 3-4 нед. В случае недостаточной эффективности состав антибактериальных средств корригируется с учетом результатов посева мокроты на специальные среды, который рекомендуется производить в начале лечения, до применения антибактериальных средств.
Важным элементом терапии являются средства, направленные на улучшение бронхиальной проходимости и бронхиального клиренса: бронхолитические препараты, отхаркивающие средства, муколитики. Многие авторы рекомендуют при обострении хронической пневмонии использовать эндотрахеальные и эндобронхиальные санации с тщательным промыванием пораженных отделов бронхиального дерева 3 % раствором бикарбоната натрия и последующим введением в них антибактериальных, бронхолитических и муколитических препаратов.
Определенную роль в лечении обострения хронической пневмонии играет назначение противовоспалительных и десенсибилизирующих средств (аспирин, пипольфен, 10% раствор СаС12 внутривенно). Питание больных должно быть полноценным и достаточно богатым витаминами. Целесообразно применение витаминных препаратов внутрь и парентерально.
В фазе стихающего обострения рекомендуются ингаляции фитонцидов лука и чеснока, массаж грудной клетки, дыхательная гимнастика и физиотерапевтические процедуры (УВЧ, диатермия, индуктотермия, электрофорез дионина и витамина С); можно добавить к этому электрофорез алоэ, хлорида кальция, йодида калия, гепарина, панкреатина и других медикаментов.
Лечение хронической пневмонии в фазу ремиссии представляет собой совокупность мер, направленных на предупреждение обострения, т. е. мер вторичной профилактики. Больной должен постоянно состоять на учете в пульмонологическом кабинете поликлиники. Он нуждается в рациональном трудоустройстве (исключение резких колебаний температуры, производственных загрязнений воздуха и т. д.). Крайне необходимо прекращение курения.
Показаны курсы противорецидивнои терапии в ночных профилакториях, специализированных санаториях и т. д. При частых обострениях и малой эффективности или невозможности проведения противорецидивнои терапии можно ставить вопрос об использовании хирургических методов. Радикальная резекция легкого возможна у лиц молодого и среднего возраста при достаточно четкой локализации процесса и отсутствии общих противопоказаний к вмешательству на органах грудной полости.
Прогноз хронической пневмонии в большинстве случаев благоприятен для жизни. Однако заболевание может течь неопределенно долгое время и требовать продолжительной диспансеризации и периодического лечения.
Симптомы Крупозной пневмонии у детей:
Болезнь имеет циклическое течение, причем как у детей, так и у подростков. Условно заболевание делят на 3 периода: начало, разгар и выздоровление (разрешение). Крупозная пневмония начинается остро, с повышения температуры до 39 — 40 °С. У детей, в отличие от взрослых, редко бывает боль в боку и озноб. В первые дни у малышей может даже не быть кашля.
Характерные симптомы у детей:
- рвота
- бледность кожных покровов
- вздутие живота
- абдоминальные боли, похожие на боли при аппендиците
- учащенное дыхание
- относительно свободные экскурсии живота
- отсутствие ригидности стенки живота
- более или менее выраженное
- отставание при дыхании пораженной стороны грудной клетки
Второй вариант развития заболевания:
- высокая температура
- рвота
- сильная головная боль
- ригидность затылка
- вероятны судороги
Выше перечисленные симптомы напоминают менингит. Но по учащенному дыханию, постепенному ослаблению менингеальных явлений и появлению прочих характерных для пневмонии симптомов эти заболевания можно различить. У детей от 7 до 16 лет болезнь протекает типично. Сначала отмечают высокую температуру, боли в груди, озноб, кашель. Фиксируют поверхностное частое дыхание (30-40 за 1 минуту). Глаза ребенка блестят, на щеке пораженно половины легкого появляется румянец. На ногу и губах выскакивает герпес. Вероятны такие симптомы: возбуждение или заторможенность, галлюцинации, бред.
С первых дней крупозной пневмонии у детей в дыхательном акте участвуют вспомогательные мышцы грудной клетки, ребенок раздувает крылья носа при дыхании. Дальше при дыхании ребенок стонет и охает, кашель вызывает болезненные ощущения. Ребенок лежит в кровати на больном боку.
Врачи определяют в начале болезни усиление голосового дрожания на пораженной стороне. При выслушивании дыхание ослабленное. Чем дальше, тем более тяжелым становится состояние ребенка. Температура сохраняет высокие значения, но в редких случаях может быть интермиттирующей. В разгаре заболевания одышка становится всё больше, в постели ребенок располагается полусидя, наблюдают цианоз лица, губ, рук, ног, а также одутловатость. Характерны для разгара крупозной пневмонии у детей и такие симптомы как сухость языка и губ, откашливание вязкой стекловидной мокроты, которая имеет примесь крови (соответственно – «ржавый» оттенок). Постепенно прекращается боль в грудной клетке. Пульс ребенка достигает 120-140 ударов в минуту, наполнение слабое. Сниженное артериальное давление, увеличение печени, вздутие живота также характерны для разгара заболевания.
Исследования крови на пике болезни показывают лейкоцитоз со сдвигом формулы влево, повышение СОЭ, количества глобулинов, фибриногена. Уменьшается диурез, повышается относительная плотность мочи. Меняется газовый состав крови. На пятые-девятые сутки или даже ранее температура возвращается в норму, начинается период выздоровления. Изменения в легких исчезают довольно быстро, как и одышка. Мокрота отделяется легче. Подсыхают герпетические высыпания, на их месте образуются корочки. Хрипы более звучные.
Атипичные формы крупозной пневмонии:
- абортивная (начинается остро, болезнь длится 2-3 суток)
- центральная (воспаление происходит в глубоких отделах легкого, потому для диагностики обязательно нужна рентгенограмма)
- ареактивная (бывает при сниженном иммунитете у детей; начало неострое, воспалительные признаки развиваются не сразу. Характерны такие симптомы как общее недомогание, субфебрильная температура. Болезнь протекает вяло)
- массивная (воспалительный процесс быстро распространяется на другие доли легкого)
- тифоподобная (похожа на брюшной тиф, имеет постепенное начало, лихорадка длится долго, наблюдается литическое снижение температуры тела)
- мигрирующая (переход воспаления на соседние участки легкого)
- менингиальная (с самого начала заболевания выражены такие симптомы: судороги, головная боль, рвота, сонливость; есть также менингеальные симптомы. Для диагностики необходима спинномозговая пункция, она выполняет и лечебную функцию)
- аппендикулярная (похожа на аппендицит, встречается чаще при локализации процесса в нижних долях)
Осложнения крупозной пневмонии
Осложнение крупозной пневмонии встречаются крайне редко из-за современных методов лечения. Но всё же вероятны гангрена, абсцесс легкого. При осложнении состояние ребенка ухудшается, температура повышается еще больше, а количество мокроты увеличивается, она становится гнойной. Почти всегда крупозная пневмония сопровождается сухим плевритом с фибринозными наслоениями. Очень редко наблюдается карнификация легкого – прорастание его соединительной тканью и последующее развитие бронхоэктазов.
ПАТОМОРФОЛОГИЯ
Морфологический критерий пневмонии — воспаление респираторного отдела лёгких. Поражение бронхов при этом непостоянно, но достаточно характерно. Воспаление носит экссудативный характер и обычно бывает ограничено анатомическими единицами лёгких.
• При бронхопневмонии процесс ограничен альвеолами и смежными с ними бронхами.
• При лобарной пневмонии поражается целая доля лёгкого.
• Сливную пневмонию (слияние отдельных мелких воспалительных очагов в более крупные) можно не отличить от долевой пневмонии.
• Полости в лёгких развиваются тогда, когда некротизированный участок лёгочной ткани сообщается с дыхательными путями, приводя к некротической пневмонии (множественные мелкие полости до 2 см в диаметре в одном и более бронхолёгочных сегментах или долях) или к абсцессу лёгкого (одна или несколько полостей диаметром более 2 см).
Патоморфологическая картина пневмонии в значительной степени зависит от этиологии инфекционного процесса.
• Для пневмококковой пневмонии (наиболее частая из внебольничных пневмоний) считают характерным редкое развитие некроза и абсцедирования. Если процесс вызван пневмококками I или II типа, типично фибринозное воспаление.
• Стрептококковые пневмонии характеризуются резко выраженным некрозом лёгочной ткани при менее выраженном геморрагическом компоненте. Чаще, чем при стафилококковой пневмонии, наблюдают лимфогенную и гематогенную диссеминацию.
• Стафилококковые пневмонии проявляются некрозом лёгочной ткани, вокруг которого скапливаются нейтрофилы. По периферии воспалительного очага альвеолы содержат гнойный или фибринозный экссудат, не содержащий бактерий. При тяжёлом течении в местах скопления стафилококков происходит разрушение лёгочной ткани (стафилококковая деструкция лёгких).
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый бронхит |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Рецидивирующий бронхит у детей |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |
Диагностика
«Золотой стандарт» диагностики пневмоний — рентгенография грудной клетки. Если пневмонии вызваны «типичными» возбудителями-бактериями, то характерен синдром долевого уплотнения легких с воздушными бронхограммами. При пневмониях, вызванных атипичными микроорганизмами, обнаруживают двусторонние базальные интерстициальные или ретикулонодулярные инфильтраты. При любом возбудителе воспаление затрагивает в основном нижние доли лёгких.
При стафилококковой пневмонии рентгенограмма показывает абсцедирование, мультидолевое поражение, спонтанный пневмоторакс и пневматоцеле. Для пневмонии, вызванной К. pneumoniae, типично вовлечение в процесс верхних долей, фиксируют также деструкцию легочной паренхимы с образованием абсцессов. Также абсцессы встречаются при внебольничных пневмониях, возбудителями которых являются М. pneumoniae, S. pneumoniae, и С. pneumoniae.
Ложноотрицательные результаты при рентгенографии грудной клетки пациентов с внебольничной пневмонией могут быть при:
- нейтропении
- потери организмом слишком большого количества жидкости
- ранних стадиях заболевания (до 24 часов)
- пневмоцистной пневмонии
Врач может назначить в качестве диагностического метода КТ, потому что данный метод считается высокочувствительным.
Лабораторные методы исследования
В ОРИТ для больных с пневмонией проводят анализ на основные показатели крови и газовый анализ артериальной крови. Общий анализ крови показывает количество лейкоцитов на уровне 15х109/л, что говорит о бактериальной природе болезни. Но пневмония может быть вызвана бактериями в части случаев более низких значений лейкоцитов. Чтобы оценить тяжесть заболевания, нужно провести определенные биохимические тесты:
- глюкоза
- мочевина
- маркеры функции печени
- электролиты
Микробиологическое исследование
Это исследование нужно, чтобы определиться с терапией. Актуальны такие микробиологические исследования:
- окраска по Граму и посев мокроты или материала из нижних отделов дыхательных путей
- исследование крови
- исследование антигенов Legionella spp и S. pneumoniae в моче
- анализ плевральной жидкости при наличии таковой
- исследование материала из нижних отделов дыхательных путей методом ПЦР или посева
- исследование материала из нижних отделов дыхательных путей методом прямой иммунофлюоресценции
- серологические исследования на Legionella spp. и атипичных возбудителей исходно и в динамике при отсутствии ПЦР-диагностики
Бактериологическое исследование у больных на искусственной вентиляции легких проводится с применением трахеобронхиального аспирата. В 30-65% всех случаев врачи получают отрицательные результаты. Это можно объяснить отсутствием мокроты у 10-30% пациентов с внебольничной пневмонией, а 15-30% больных уже давали антибиотики до проведения данного теста, что сказалось на результатах.
Среди экспресс-методов диагностики пневмонии актуально обнаружение антигенов микроорганизмов в моче. Их чувствительность — 50-84%. Также в части случаев применяют метод ПЦР, но при нем интерпретация результатов может быть затруднена. Серологические тесты обычно проводятся с целью выявления атипичных бактерий.
Анализ мокроты и аспирата может показать ложноотрицательный результат из-за того, что образец «пачкается» микрофлорой, которая обитает в ротоглотке. Потому прибегают к транстрахеальной аспирации, бронхоскопии с проведением защищенной щёточной биопсии и БАЛ, трансторакальной аспирации тонкой иглой.