Перелом пальцев ноги
Содержание:
Лечение
Чтобы ответить на вопрос, сколько срастается перелом мизинца на ноге, нужно понимать, что все травмы абсолютно разные и лечение в каждом случае может отличаться. Конечно, существуют общие принципы и подходы, которым следует придерживается, но не забывайте каждый случай индивидуальный.
Любая тактика лечения зависит от тяжести состояния больного, если травма сопровождается кровотечением, то начинать нужно с его окончательной остановки.
- При закрытом переломе мизинца без смещения накладывается циркулярная (круговая) повязка, которая обеспечивает полную иммобилизацию конечности. Для того чтобы кость срослась правильно, ходить при переломе можно, но стараться как можно меньше. Обувь должна быть по размеру и нетесная. Во время лечения все физические упражнения на стопу исключены, возможны только после заживления. Трудоспособность восстанавливается через 12—15 дней. Гипс при данном переломе не нужен.
- Если после рентгенологического исследования врач ставит диагноз перелом мизинца со смещением, то необходима закрытая репозиция отломков. Данная манипуляция выполняется немедленно, она осуществляется под проводниковой или внутрикостной анестезией. Травматолог производит вытяжение пальца по длине до его правильного положения и устраняет смещение отломков под углом и ширине. После чего происходит гипсование подошвенной, короткой гипсовой лонгетой, с моделированием свода стопы. Здесь необходимо добиться точной репозиции отломков и восстановление функции сустава, если она была нарушена. Длительность лечения и иммобилизации составляет от 4 до 6 недель. Диагноз снимается после контрольного снимка.
- При открытом переломе мизинца, необходимы хирургические методы лечения. Вначале проводится первичная хирургическая обработка раны с открытой репозицией отломков. Далее с помощью остеосинтеза (различных фиксирующих конструкций) происходит фиксация в правильном положении отломков. После чего накладываются иммобилизационные повязки из гипсовых или полимерных бинтов. При благоприятном течении лечения рана заживает на 10–12-й день, после чего открытый перелом мизинца можно считать закрытым. После сращения фиксаторы удаляются (в современной практике существуют специальные рассасывающиеся фиксаторы, которые не требуют удаления) Срок лечения и восстановления от двух месяцев до полугода.
В некоторых случаях для мизинца ноги при переломе вместо гипса разрешено использовать фиксаторы (бандаж). Это специальные ортопедические приспособления, которые фиксируют сломанный палец в неподвижном состоянии. При этом они помогают избежать наложение гипса. Бандаж очень прост в использовании, его необходимо надеть на поврежденный мизинец и закрепить пластырем.
Медикаментозная терапия
Медикаментозное лечение прежде всего направлено на укрепление и восстановление костной ткани, а также на облегчение состояния больного.
Лечить перелом мизинца можно при помощи следующих медикаментозных средств:
- Болеутоляющие – они необходимы для купирования болевого синдрома при переломе мизинца (анальгин, кеторол, седальгин).
- Нестероидные противовоспалительные средства – тут название само говорит за себя, назначают для уменьшения воспаления, они же имеют лёгкий болеутоляющий эффект (нурофен, ибупрофен, нимесулид).
- Диуретики – мочегонные препараты. В лечении их используют строго по рекомендации врача, они необходимы для уменьшения отека (фурасемид, верошпирон).
- Препараты кальция – служат для восстановления костной структуры, на фоне их приема кость срастается значительно быстрее (глюконат кальция, кальций Д3 Никомед).
- Мази и гели для наружного применения – оказывают местное анальгезирующее, противовоспалительное, антиэкссудативное действие. Способствуют уменьшению боли и отёчности (фастум гель, кобратоксан).
- Витаминно-минеральные комплексы (компливит, алфавит).
Лечение перелома пальца руки
Традиционными методами лечения перелома пальца являются:
- одномоментная закрытая репозиция;
- методы скелетного вытяжения;
- открытая репозиция.
Осложнения самостоятельного лечения перелома пальцев
Наиболее частыми осложнениями самостоятельного лечения перелома пальца являются:
- образование большой костной мозоли;
- формирование ложного сустава;
- формирование контрактуры;
- формирование анкилоза;
- неправильное сращение кости;
- остеомиелит и др.
Образование большой костной мозолиФормирование ложного сустававызванного медицинскими манипуляциямиФормирование контрактурыФормирование анкилозаНеправильное сращение костичаще дистальногоОстеомиелитбактерииморфин, омнопонантибиотиковвозникает повторно
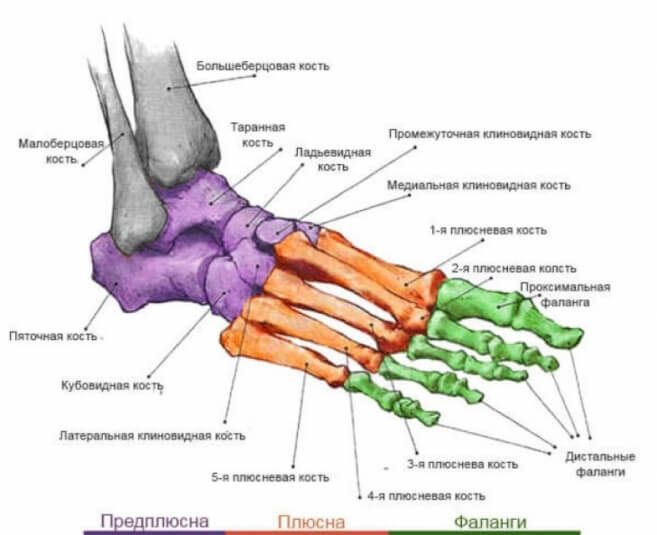
Причины переломов костей стопы
травматический переломпатологический перелом
Травматические переломы костей стопы
Для травматических переломов характерен один из следующих механизмов возникновения:
- Осевая нагрузка. Избыточная осевая нагрузка на кости стопы может стать причиной перелома любой из костей, однако чаще всего возникает перелом пяточной кости. Развивается данный механизм перелома либо вследствие вертикального падения с высоты, либо в результате дорожно-транспортных происшествий (при воздействии педалей на подошвенную поверхность стопы).
- Избыточное вращение. Избыточное вращение стопы может стать причиной внесуставного перелома пяточной кости. Воздействие травматического фактора на стопу, находящуюся в положении внутреннего или внешнего вращения (пронации или супинации), зачастую вызывает не только перелом костей стопы, но также и перелом одной или обеих лодыжек.
- Избыточное тыльное сгибание стопы. Избыточное тыльное сгибание стопы в сочетании с сильным ударом в результате падения или дорожно-транспортного происшествия в большинстве случаев приводит к перелому шейки таранной кости. Также подобная травма часто сочетается с переломом переднего края большеберцовой кости.
- Прямое воздействие. Нередко кости стопы повреждаются в результате прямого воздействия механического фактора на стопу. Обычно это происходит в ходе дорожно-транспортных происшествий, после падений, после прыжков с большой высоты, после падения каких-либо тяжелых предметов на стопу.
- Другие механизмы. Повреждение костей стопы может возникнуть под действием различных типов травматического воздействия и при различных положениях стопы. Это создает значительное многообразие возможных травматических переломов данной области, а также некоторые трудности при диагностике.
Патологические переломы костей стопы
В основе патологических переломов могут находиться следующие заболевания костной ткани:
- Остеопороз. Остеопороз представляет собой патологическое состояние, при котором нарушается процесс синтеза костной ткани и ее минерализации (укрепления солями кальция). В результате компактное вещество костей истощается, костные балки становятся менее выраженными, скелет теряет свою прочность и упругость.
- Остеомиелит. Остеомиелит является тяжелым инфекционным недугом, при котором инфекционно-воспалительный очаг располагается в пределах костной ткани и костного мозга. Возникающая при остеомиелите системная и локальная воспалительная реакция провоцирует ряд патологических изменений, на фоне которых нарушается питание кости и возникает ее постепенное ослабление.
- Опухоли костной ткани или костного мозга. Опухоли костной ткани и костного мозга вызывают выраженное истончение и ослабление костей, что увеличивает риск развития перелома под воздействием стимулов низкой интенсивности. Кроме того, неопластические процессы зачастую провоцируют неспецифичные ноющие боли в области пораженной кости, которые доставляют значительный дискомфорт больному.
- Генетические аномалии. При некоторых генетических аномалиях нарушается процесс минерализации костей и построения костной ткани, что приводит к тому, что кости становятся более хрупкими.
- Поступление недостаточного количества питательных веществ и минералов с пищей. Построение костной ткани является сложным процессом, для которого необходимо достаточное количество энергии, питательных веществ, витаминов и минералов. Их недостаток может стать причиной сниженной прочности костной ткани. Следует, однако, отметить, что метаболические и структурные изменения в костях развиваются несколько медленнее, чем в других тканях, поэтому, для того чтобы возникли изменения костной ткани на фоне недостаточного поступления питательных веществ, требуется значительный промежуток времени.
Следующие группы лекарственных препаратов способны снизить прочность костей:
- стероидные гормоны;
- гормоны щитовидной железы;
- прямые и непрямые антикоагулянты (например, гепарин);
- препараты лития;
- противосудорожные средства;
- цитостатики и другие химиопрепараты, используемые для лечения опухолей;
- тетрациклиновые антибиотики.
Лечение Переломов фаланг пальцев стопы:
Как правило, больные с переломами фаланг пальцев стопы лечатся амбулаторно. Продолжительность временной нетрудоспособности невелика. При переломе фаланг пальцев без смещения на соответствующий палец накладывают липкий пластырь в несколько слоев. Трудоспособность при таком методе лечения восстанавливается через 2 нед. Следует считать неправильным оставлять такие переломы вообще без иммобилизации. Иммобилизация с помощью гипсовой лонгеты является излишней, громоздкой, в ряде случаев лонгета усиливает боли и увеличивает срок нетрудоспособности.
Применение липкого пластыря позволяет начать активные движения в суставах поврежденного пальца с первых дней после травмы, что благоприятно сказывается в дальнейшем на его функции. Обычно на 2-3-й день повязка может ослабевать, и тогда ее вновь подкрепляют липким пластырем.
При множественных переломах иммобилизация проводится гипсовой повязкой в виде «туфли» сроком на 2-3 нед. При переломе проксимальной фаланги I пальца гипсовая иммобилизация продолжается до 4 нед.
Лечение переломов фаланг пальцев стопы со смещением отломков особых трудностей не представляет. Устраняют смещение чаще всего путем вытяжения по оси за поврежденный палец. Лучшие результаты обеспечивает применение для этих целей скелетного вытяжения с помощью шины Черкес-Заде. При большом смещении отломков скелетное вытяжение накладывают после ручной репозиции, с помощью которой стремятся добиться правильного стояния отломков. Вытяжение продолжают до образования первичной костной мозоли (10-15 дней). В дальнейшем накладывают гипсовую повязку в виде «туфли» до полного заживления перелома. Открытая репозиция отломков с фиксацией тонким стерженм Богданова или спицей Киршнера показана при невозможности устранить смещение отломков консервативным путем. Средняя продолжительность нетрудоспособности при переломах фаланг пальцев стопы со смещением отломков составляет 3-4 нед.
Лечение Переломов костей стопы и пальцев:
При переломах без смещения или с незначительным смещением накладывают лонгетно-циркулярную гипсовую повязку с обязательным моделированием свода стопы. Лечение при переломах пяточной кости со значительным смещением представляет большие трудности, так как закрытая репозиция практически невозможна из-за небольших размеров костных отломков, а неустраненное смещение приводит к изменению походки, болям в ногах и быстрой утомляемости ребенка. При переломах со смещением отломков происходит изменение так называемого угла суставной части бугра пяточной кости — пяточно-таранного угла. В норме линия, соединяющая высшую точку переднего угла сустава (таранно-пяточный) с высшей точкой его задней суставной поверхности, и линия, идущая вдоль верхней поверхности бугра пяточной кости, образуют угол в пределах от 20 до 40°. При тяжелом переломе пяточной кости со смещением отломков этот угол может быть равен нулю.
В связи с безуспешностью одномоментной репозиции при переломах пяточной кости со смещением рекомендуется скелетное вытяжение за пяточную кость в двух взаимно перпендикулярных направлениях. После сопоставления отломков и появления первичной костной мозоли (ориентировочно через 3 нед) вытяжение снимают и накладывают лонгетно-циркулярную гипсовую повязку на срок до 2 мес с последующим ношением супинаторов в течение 1-1,5 года.
Перелом таранной кости у детей встречается крайне редко и чаще всего бывает без смещения костных отломков. Клиническая картина аналогична таковой при внутрисуставных повреждениях: сглаженность контуров сустава, усиление боли при движении в голеностопном суставе, кровоподтек и гемартроз. Лечение при переломах таранной кости со значительным смещением состоит в попытке закрытой репозиции, а при неудаче последней показано оперативное вмешательство.
Перелом плюсневых костей у детей возникает в результате падения твердого предмета на стопу, при ударе ногой о какой-либо твердый предмет во время подвижных игр. Характерно повреждение, когда ребенок попадает стопой во вращающееся колесо велосипеда. При переломе плюсневых костей без смещения или с незначительным смещением лечение состоит в наложении глубокой гипсовой лонгеты от кончиков пальцев стопы до верхней трети голени с обязательным хорошим моделированием свода стопы. При переломах со смещением производят одномоментную закрытую репозицию под местным обезболиванием или под наркозом. Срок иммобилизации — около 3 нед.
Переломы фаланг пальцев стопы происходят обычно в результате падения на палец тяжелого предмета или сдавления пальцев. Чаще всего повреждаются дистальные (ногтевые) фаланги (чаще I пальца стопы). При переломах без смещения накладывают лей-копластырную повязку циркулярно в несколько слоев. В случае перелома дистальной фаланги I пальца можно наложить гипсовую лонгету в виде колпачка. Срок иммобилизации — около 2 нед. При переломах проксимальных фаланг со смещением показаны репозиция с последующей иммобилизацией в гипсовой лонгете и, редко, вытяжение.
Переломы фаланг пальцев кисти
Переломы фаланг пальцев кисти по частоте занимают первое место среди переломов костей кисти и составляют около 5% всех переломов скелета. Возникают они преимущественно вследствие прямой травмы у людей физического труда. Различают переломы закрытые с повреждением проксимальной или средней фаланги и открытые осколочные, которые преобладают при травмах дистальных фаланг пальцев. Как правило, смещение отломков незначительное, хотя угловое смещение при переломах проксимальной фаланги можно считать наиболее характерным.
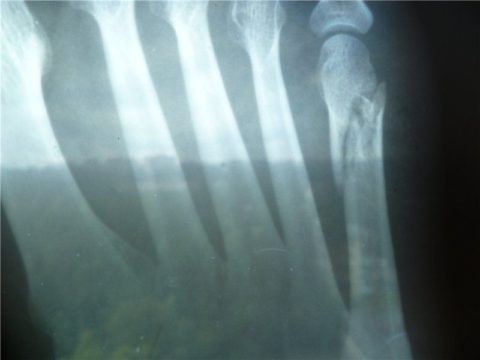
Симптомы и диагностика. Переломы проксимальной и средней фаланг пальцев определяются легко (боль, припухлость, деформация, укорочение, патологическая подвижность), в то время как ушибы дистальной фаланги с подногтевой гематомой, отеком тканей вызывают резкую боль и напоминают перелом. Поэтому во всех случаях травмы фаланги обязательно следует провести рентгенологическое исследование, которое также позволяет выявить перелом без смещения, краевые внутрисуставные переломы и подвывихи фаланги.
Лечение при закрытых переломах фаланг пальцев, как правило, консервативное. При переломах проксимальной или средней фаланги без смещения отломка под травмированный палец накладывают гипсовую лангету, которая достигает средней трети предплечья сроком соответственно на 3 и 2 недели.
Переломы средней и особенно проксимальной фаланги пальцев кисти со смещением отломков требуют идеальной репозиции, так как неправильное сращение ведет к нарушению функции кисти. При этом следует соблюдать следующие правила:
1) обезболивание проводить 2% раствором новокаина в месте перелома или межпальцевой складке;
2) упражнять отломки при среднефизиологическом (полусогнутом) положении пальца, устанавливая ось периферического отломка к оси центрального;
3) следить за тем, чтобы не оставить ротационного смещения фаланги (вокруг оси), что бывает при вправлении и фиксации вытянутого пальца;
4) чтобы установить палец в функционально правильное положение, целесообразно фиксировать его вместе с одним из соседних неповрежденных пальцев.
После репозиции накладывают такую же ладонную гипсовую шину, как и при переломах без смещения отломков, сроком на 3-4 недели. Для фиксации пальца используют проволочные шины Белера, Изелина (алюминиевая) или Черкес-Заде, Олексы, которые позволяют провести лечение на извлечение при косых или множественных переломах фаланг пальца.
Извлечение за дистальную фалангу в шине осуществляется с помощью лавсановой нити, которую прошивают фронтально через мякоть пучки, сагиттально через ноготь или проволокой (по Капланом), а лучше — с помощью спицы Розова, проведенной через кость, что практически не дает осложнений.
Однако этот метод вытеснился одномоментной репозицией косого перелома фаланги с чрескожной и черезсуглобовою фиксацией отломков спицей Розова, Киршнера или иглой для инъекций и фиксацией гипсовой лангеты. После снятия фиксаторов назначают ЛФК, массаж, теплые ванночки. Работоспособность восстанавливается через 6-7 недель после травмы.
Лечение
Образ жизни и вспомогательные средства
При переломах большого пальца стопы необходимо исключить движение в поврежденной стопе. Следует держать травмированную конечность по возможности выше, чтобы улучшить венозный отток, снизить отек и болевые ощущения.
Лекарства
- Болеутоляющие средства (нестероидные противовоспалительные препараты);
- мочегонные препараты (при выраженных отеках);
- препараты кальция, способствующие более быстрому заживлению перелома;
- согревающие или охлаждающие мази и гели с обезболивающими и противовоспалительными свойствами.
Хирургические операции
Проводятся при многооскольчатых переломах большого пальца стопы. Выполняется остеосинтез — репозиция и фиксация отломков костей в правильном положении с использованием металлических винтов или пластин.
Восстановление и улучшение качества жизни
- Массаж;
- лечебная физкультура;
- физиотерапевтические процедуры — электрофорез, УФО, магнитотерапия, аппликации парафина и озокерита;
- правильное питание с продуктами, богатыми кальцием;
- ношение удобной и устойчивой обуви.
Лечение
Тактика лечения перелома мизинца ноги зависит от характера травмы.
Закрытые переломы без смещения
При закрытых стабильных переломах, когда единство кости сохранено и отсутствует даже пассивное смещение отломков, пациенту рекомендуют курс противовоспалительных и остеотропных препаратов (препараты кальция, гидроксиаппатита, витаминные комплексы). В качестве обезболивающих назначают таблетки анальгина, индометацина, кетопрофена, диклофенака. Гепариновые мази (Детрагель, Гепарин 1000 МЕ) способствуют скорейшему уменьшению гематомы, снятию отека. Мази и гели, содержащие НПВС в острой фазе перелома назначать нецелесообразно из-за наличия кровоподтёка.
Со смещением
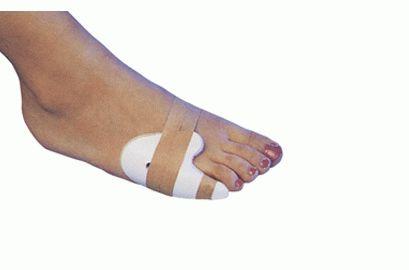
Закрытые переломы, пассивное смещение отломков при которых возможно, рекомендуется лечить с использованием гипсовых или пластырных повязок, с помощью которых мизинец фиксируется в правильном положении на 3-4 недели. С этой же целью можно использовать специальные фиксаторы в виде пластиковых лонгет, комфортно и быстро одевающиеся на палец и удерживающих его в подходящем положении столько, сколько заживает перелом.
Пластиковый фиксатор
Переломы со смещениями
Переломы со смещение требует предварительной репозиции – возвращения отломков в нормальное положение. Репозиция может проводиться мануально (при линейных несложных переломах) с последующей иммобилизацией гипсовой повязкой или фиксатором, или требовать хирургического вмешательства.
Оперативная репозиция проводится при оскольчатых, раздробленных переломах с большим количеством отломков. Фиксация вправленных фрагментов проводится металлическими лигатурами или пластинами, шурупами. При вовлечении в травму сустава или суставной поверхности одной или обеих фаланг необходимо использовать металлические спицы, вводимые внутрикостно на весь период реабилитации.
При размозжениях и осколочных переломах
В крайних случаях (при наличии мелких отломков и разрушении сустава) производится косметически-функциональное ремоделирование пальца с приданием ему максимально выгодного положения – формируется некое подобие пальца, теоретически способное выполнять его функцию. Отдаленные функциональные результаты таких восстановительных операций спорны, но позволяют избежать возникновения у пациента психологического напряжения, связанного с отсутствием части тела (мелкоосколочные переломы часто заканчиваются ампутациями).
Медикаментозное сопровождение ограничивается приемом противовоспалительных препаратов и анальгетиков (Парацетамол, Анальгин, Диклофенак). При необходимости используют физиопроцедуры. Антибиотики подключают в случае присоединения инфекции и для ее профилактики, если наблюдалось повреждение костными отломки кожных покровов. Применяют противомикробные средства широкого спектра действия, тропные к кости: Ампициллин, Амоксиклав, Джозамицин, Цефотаксим, Цефазолин. Длительность приема 7-10 дней.
Изолированный перелом ногтевой фаланги
При переломе ногтевой фаланги наложение гипсовой повязки не проводится. Отломки фиксируются плотным обертыванием пластырем для исключения подвижности в суставе, а при переломах со смещением еще и для предотвращения повторной диспозиции отломков. Срок реабилитации соответствует таковому при переломах другой локализации.
Отрывной перелом Буша
Отрывной перелом Буша возникает при случайном ударе кончиком вытянутой пальца об некое препятствие. Палец имеет типичную деформацию — при выпрямленных проксимальной и средней фалангах дистальная фаланга согнута, активное разгибание ее невозможно. Отдифференцировать перелом Буша от разрыва сухожилия разгибателя этой фаланги можно лишь рентгенологически.
Для того чтобы адаптировать оторванный треугольной формы отломок, дистальную фалангу переразгибают и фиксируют повязкой при несколько согнутом положении средней фаланги. Чтобы дистальную фалангу более стабильно удерживать в таком положении, с кончика пальца через нее и межфаланговый сустав проводят спицу или иглу в среднюю фалангу. Если репозиция неудачная, а также при несвежих переломах, проводят сшивание отломков лавсановой нитью с фиксацией фаланги так, как указывалось выше.
Лечение
Тактика лечения перелома пальца на ноге определяется клинической картиной травмы. Для срастания кости могут применяться следующие методы:
- закрытая одномоментная репозиция;
- скелетное вытяжение;
- открытая репозиция.
При открытых переломах для профилактики гнойных осложнений назначаются антибиотики и при необходимости выполняется вакцинация от столбняка.
Закрытая одномоментная репозиция
Этот способ лечения используется для устранения закрытых переломов со смещением. Область травмы обезболивается при помощи введения в окружающие мягкие ткани местного анестетика (после предварительной пробы на аллергическую реакцию). Как правило, для этих целей применяется Лидокаин или Прокаин. После начала действия препарата проводится плавное вытягивание травмированного пальца. Параллельно с этим врач выполняет возврат отломков в физиологичное положение.
После сопоставления отломков проводится проверка подвижности всех суставов (плюснефалангового и межфаланговых). Если не все суставы остаются подвижными, то выполняется повторная репозиция. Если же движения во всех суставах сохраняются, то проводится иммобилизация при помощи гипсовой повязки или других приспособлений.
Скелетное вытяжение
Такой способ лечения переломов пальцев на ноге показан при невозможности проведения закрытой репозиции. Для этого выполняются манипуляции, обеспечивающие оттягивание и поддержку дистального отломка. Они дают возможность предупредить расхождение отломков.
Скелетное вытяжение выполняется после проведения местной анестезии. Через кожу или ногтевую фалангу проводится специальная булавка или капроновая нить, концы которой связывают для придания ей вида кольца. Впоследствии к гипсу фиксируется крючок из проволоки, который будет удерживать кольцо в необходимом для скелетного вытяжения положении.
После выполнения этих манипуляций больной должен носить гипс не менее 2-3 недель. При этом ежедневно выполняется обработка проколов пальца антисептическими растворами (Кутасептом, Бетадином, спиртовым раствором йода или бриллиантовым зеленым). Через 2-3 недели нить или булавка удаляется, а палец для полного срастания кости вновь обездвиживается на такой же период.
Открытая репозиция
Показаниями к выполнению хирургической операции – внутрикостного остеосинтеза – могут становиться такие случаи:
- открытый перелом;
- многооскольчатый перелом;
- осложнения, возникающие при других способах лечения.
Такие вмешательства позволяют восстанавливать целостность кости при визуальном контроле и обеспечивают высокую надежность фиксации отломков при помощи металлических приспособлений.
Для внутрикостной фиксации применяются спицы, шурупы, пластины и проволока. Подбор того или иного приспособления определяется клинической картиной перелома. После завершения операции выполняется иммобилизация при помощи лонгета или гипса на 4-8 недель.
В более редких случаях остеосинтез выполняется при помощи использования системы из металлических стержней, фиксирующихся при помощи окружностей или полудуг – аппарата Илизарова. Это объясняется громоздкостью таких конструкций или отсутствием аппаратов необходимых размеров.
К каким докторам следует обращаться если у Вас Переломы костей переднего отдела стопы:
- Травматолог
- Хирург
- Ортопед
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Перелома костей переднего отдела стопы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Каким должно быть лечение сломанного пальца ноги?
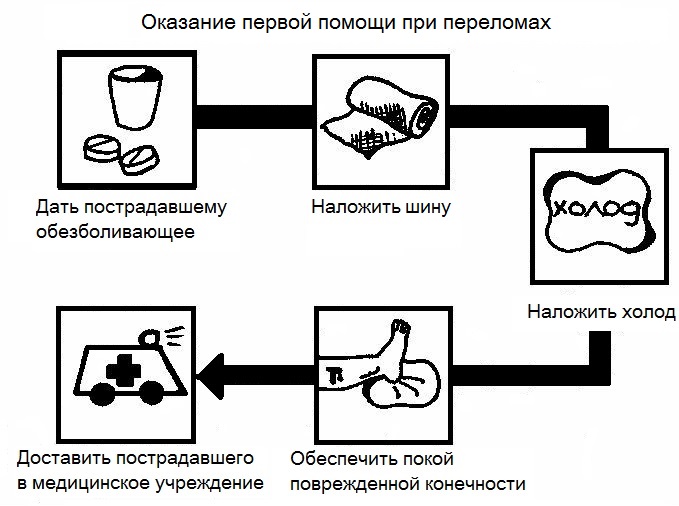
Уход за сломанным пальцем на дому. Сломанный палец ноги можно лечить в домашних условиях (при условии, что нет необходимости обращаться к врачу или идти в отделение неотложной помощи для лечения). Можно сделать следующее, чтобы помочь снижению боли и отеков после перелома ноги и помочь переломам зажить быстрее.
Отдых. Избегайте напряженных упражнений, длительного стояния или ходьбы. Костыли могут быть необходимы, или нужно будет носить при ходьбе специальную обувь, чтобы не напрягать ногу и не давить на нее лишним весом в месте перелома в то время как он заживает.
Ледовые компрессы. Положите лед в пластиковый пакет и прикладывайте его к травме в течение 15-20 минут каждые 1-2 часа в течение первых 1-2 дней. Положите полотенце между телом и льдом для защиты кожи. Замороженный горошек или кукуруза могут быть также использованы для ледового компресса сломанной ноги. Горох или кукуруза могут вылечить опухоль и красноту в месте перелома даже лучше, чем лед.
Высота. Чтобы уменьшить отек и боль в сломанном пальце, держите ноги выше уровня сердца как можно дольше. Опора на ногу нужна как можно прочнее (например, можно использовать несколько подушек), особенно во время сна. Лежание в шезлонге также полезно.
Перспективы лечения сломанных пальцев стопы
В зависимости от локализации и тяжести перелома пальца ноги, кости в месте перелома должны быть возвращены на свои места. Если есть открытая рана ноги у пострадавшего, может быть необходимым прививка столбняка и лечение антибиотиками.
Если есть открытые переломы ноги, в некоторых случаях может быть необходима операция и лечение антибиотиками. Этот тип перелома должен быть хорошо виден врачу.
Лекарственные препараты
Обычно ацетаминофен (тайленол) или ибупрофен (Motrin) могут быть необходимыми для снятия боли. Для лечения тяжелого перелома врач может назначить обезболивающее по воздействию намного сильнее предыдущего.
Если палец в месте перелома смещается (не сходятся два конца сломанной кости ног) или поворачивается (палец указывает в неверном направлении), врачу, возможно, придется уменьшить его или установить сломанный палец на место.
Иногда может потребоваться местное обезболивание, чтобы обезболить ноги или пальцы на ногах, прежде чем поставить кости на место.
После снижения боли шины будут применяться к пальцам сломанной ноги, чтобы удерживать их на месте в то время как они заживают.
Гипсовая лента
Если есть незначительные или небольшие трещины в кости одного из маленьких пальцев, врач может потребовать гипсовую ленту на раненную ногу для ее поддержки. Эта процедура называется формирование ленты из гипса.
Лента, как правило, не делает ногу безопасной для купания, поэтому придется ее снять прежде чем искупаться, поэтому предварительно проконсультируйтесь с врачом.
Как работать с гипсовой лентой
Положите небольшой кусочек ваты или марли между пальцами, которые смыкаются между собой. Это предотвращает кожу между пальцами от развивающихся язвы или волдырей. Используйте в качестве закрепителя немного ленты по мере необходимости, чтобы фиксировать сломанный палец и палец рядом с ним. Если пальцы деформированы слишком сильно, это может вызвать дополнительные отеки и боль. Операция
Она, как правило, не требуется для простого перелома пальца ноги. Следует носить обувь с жесткой подошвой, она прочная, и будет поддерживать стопу. Врач может порекомендовать пациенту специальную обувь, если ноги или пальцы ног очень распухли.
Операция может понадобиться, если большой палец ноги сломан, и перелом включает в себя несколько небольших переломов ног, если кость в ноге или сама нога сломана.
Список использованной литературы
- Bica D, Sprouse RA, Armen J. Diagnosis and Management of Common Foot Fractures. Am Fam Physician. 2016; 93 (3):183-191.
- Armagan OE, Shereff MJ. Injuries to the toes and metatarsals. Orthop Clin North Am. 2001;32:1–10.
- Haapamaki VV, Kiuru MJ, Koskinen SK. Ankle and foot injuries: analysis of MDCT findings. AJR Am J Roentgenol. 2004; 183(3):615-22.
- Fleischer AE, Stack R, Klein EE, Baker JR, Weil L Jr, Weil LS Sr. Forefoot Adduction Is a Risk Factor for Jones Fracture. J Foot Ankle Surg. 2017; 56(5): 917–921.
- Wedmore I, Young S, Franklin J. Emergency department evaluation and management of foot and ankle pain. Emerg Med Clin North Am. 2015; 33 (2):363-396.
- Pearse EO, Klass B, Bendall SP. The ‘ABC’ of examining foot radiographs. Ann R Coll Surg Engl. 2005; 87(6):449-51.
Анатомические и клинические особенности переломов разных пальцев
Каждый отдельный палец на ноге травмируется с разной степенью тяжести. Это связано с анатомическим строением, топографическим расположением, размерами.
Наиболее часто диагностируются переломы большого пальца. Он находится с краю, выступает вперед, имеет только две фаланги, относительно других пальцев, которые состоят из трех фаланг. Несет существенную нагрузку во время ходьбы и при статическом положении.
В первую очередь травмируется дистальная (ногтевая) фаланга по причине столкновения с твердым предметом, поверхностью, в результате компрессии, удара. Иногда встречается отрыв головки (эпифиза) ногтевой фаланги. Перелом большого пальца негативно влияет на функциональность всей нижней конечности. Пациент не может ставать на стопу, опираться на пятку. При осложненных переломах полностью блокируется активность ноги.
Для перелома второго пальца характерно повреждение ногтевой (дистальной) и основной (проксимальной) фаланги. Это частая травма, которая протекает с выраженной клинической картиной.
Переломы среднего пальца диагностируются редко. Эта часть стопы надежно защищена со всех сторон, наименее подвержена внешнему воздействию. Повреждения бывают без смещения костных отломков. Симптомы перелома смазаны, нет четкой клинической картины, характерной для этого вида травмы.
Нарушение целостности кости безымянного пальца встречается редко. Его признаки идентичны перелому среднего пальца. Если травма без смещения отломков или в костной ткани только тещина, пациент не сразу может обратиться за квалифицированной помощью. Часто пострадавшие интерпретируют свое состояние, как сильный ушиб, так как при переломе четвертого пальца функциональность ноги частично сохраняется.
Травма мизинца так же распространена, как и повреждение большого пальца. Причиной бывают не только силовое внешнее воздействие, но и занятие спортом, активные игры у детей. Патология часто сопровождается ушибом ногтевого ложа. В результате воспаления и повреждения пластины и мягких тканей развивается местный некротический процесс. Это приводит к панарицию (нагноению пальца) и требует удаление ногтя и санации раневой поверхности.
Полезно: Через неделю после месячных коричневые выделения