Правильное питание с циррозом печени: что разрешено, а что запрещено
Содержание:
Инструкция по применению
Гепатосан разработан исключительно для перорального употребления. Оптимально употреблять капсулы Гепатосана до еды (интервал от пятнадцати минут до получаса). Капсулы не рассасывают, не раскусывают, а глотают, запивая водой.
При острой недостаточности работы печени врачи рекомендуют употреблять на протяжении 10 дней по две капсулы трижды в сутки (до основных приемов еды).
Терапия хронической печеночной недостаточности предполагает курс Гепатосана на протяжении двадцати дней. Пациент употребляет две капсулы дважды в день.
Цирроз предполагает несколько иную схему лечения. На стадии декомпенсации препарат на протяжении десяти дней принимают по две капсулы дважды в день, а следующие две недели — по одной капсуле дважды в день.
Чтобы снизить выраженность симптомов отравления грибами, алкоголем или медикаментами употребляют до двух капсул до исчезновения симптомов, но интоксикация должна проходить под четким контролем врача.
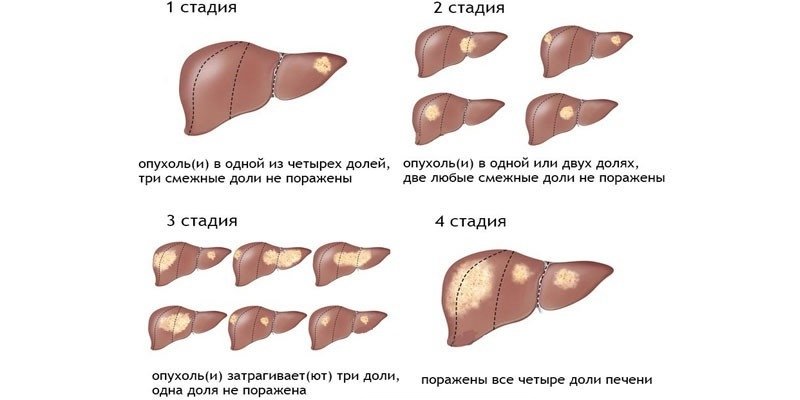
Цирроз печени в 1 стадии (компенсации): диагностика и лечение
Это начальный этап развития патологии, который протекает скрыто и редко сопровождается изменениями в общем самочувствии. Однако цирроз печени в стадии компенсации хорошо поддается лечению. Начало терапии на этом этапе позволяет приостановить деструктивный процесс и восстановить функциональность гепатоцитов.
Если установлен диагноз цирроз печени 1 стадия, лечение откладывать нельзя. При отсутствии терапии патология будет прогрессировать и через непродолжительное время приведет к тому, что орган перестанет полноценно работать. Выявить цирроз печени 1 стадии возможно только путем комплексного обследования больного.
- Диагностика заболевания включает такие процедуры:
- сбор анамнеза и жалоб больного, объективный осмотр пациента;
- клинические исследования крови и мочи;
- коагулограмма;
- биохимический анализ крови;
- исследование крови на гепатиты;
- ультразвуковое исследование гепатобилиарной системы и питающих сосудов;
- сцинтиграфия;
- МРТ, КТ печени;
- эзофагогастродуоденоскопия.
Если присутствует цирроз печени в стадии компенсации, в биохимическом анализе крови изменяются показатели печеночных трансаминаз, глобулина, билирубина, щелочной фосфатазы, гаптоглобина.
При установлении диагноза цирроз печени 1 стадия лечение начинают с изменения образа жизни и коррекции рациона. Пациенту следует отказаться от вредных привычек — курения, алкоголя, чтобы уменьшить нагрузку на пораженный орган. Рекомендуется соблюдение диеты №5, подразумевающей дробное питание, употребление блюд, приготовленных на пару, отварных продуктов. Ее цель — улучшить функции печени и нормализовать отток желчи.
На этапе компенсации эффективным является медикаментозное лечение. Пациентам назначаются гепатопротекторы, витамины, при необходимости — противовирусные препараты. Правильно назначенная схема лечения позволяет достичь благоприятного прогноза.
Прогноз
Исходом хронического воспаления в печени, за редким исключением, является цирроз печени.
Примерно у 70 % пациентов аутоиммунный гепатит переходит в ремиссию в течение 3 лет от начала лечения. Некоторые люди в конечном итоге могут прекратить лечение, хотя у 2/3 из них будет наблюдаться рецидив (обострение).
При условии соблюдения лечения большинство людей с аутоиммунным гепатитом имеют нормальную продолжительность жизни. Для своевременного выявления осложнений АИГ, предотвращения развития побочных эффектов проводимой терапии необходимо пожизненное наблюдение у врача.
Для пациентов, у которых с помощью медикаментозной терапии в течение 4 лет не удалось достичь ремиссии и приостановить развитие цирроза, может быть показана трансплантация печени. 10-летняя выживаемость после трансплантации печени составляет 75–85 %.
Цирроз печени на 2 стадии (субкомпенсации): особенности диагностики и лечения
По мере прогрессирования патологического процесса у пациентов появляются симптомы болезни. Если диагностирован цирроз печени стадия субкомпенсации, это означает, что орган уже не справляется со своими функциями. Именно это и является причиной появления симптоматики.
- Цирроз печени 2 стадия сопровождается такими изменениями:
- снижение аппетита, чувство быстрого насыщения;
- проблемы со стулом, частые диареи;
- головные боли раздражительность;
- боль в правом подреберье, возникающая после погрешностей в рационе, приема алкоголя, физической нагрузки;
- тошнота, рвота;
- появление сосудистых звездочек на теле и лице.
У мужчин происходит постепенная атрофия яичек, нередко развивается гинекомастия, алопеция. У женщин цирроз печени 2 стадия сопровождается нарушением менструального цикла. Заподозрить развитие патологии можно даже по присутствующей симптоматике. Окончательный диагноз устанавливается после полного обследования.
Если выявлен цирроз печени стадия субкомпенсации, лечение начинают с консервативных методов. Если такая терапия является малоэффективной, используют хирургический метод — пересадку донорского органа. Это один из наиболее эффективных способов устранения болезни и продления жизни больного. Тактика определяется в каждом клиническом случае индивидуально.
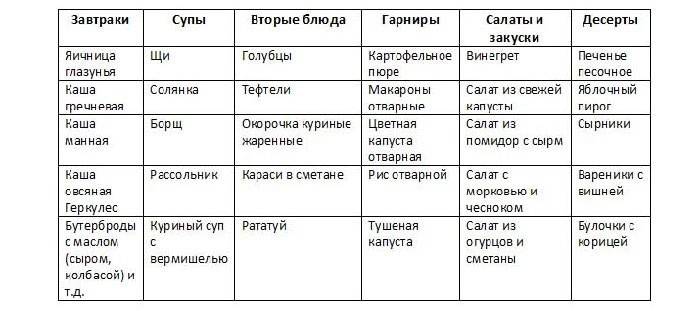
Правильное питание
Стол при циррозе печени требует дробного питания, пациенту советуют принимать пищу маленькими порциями несколько раз в день. Оптимальным считается пятиразовая частота трапезы. Переход к такому питанию требует выработки привычки. Для начала очень полезным будет составление расписания.
Пример режима пятиразового питания:
| Прием пищи | Время |
| Первый завтрак | 7:30-8:00 |
| Второй завтрак | 11:00 |
| Обед | 13:30 |
| Полдник | 16:00 |
| Ужин | 19:00 |
Заключительный прием пищи должен проводиться за четыре часа до сна. Ночью, пока человек спит, регуляторная система замедляет все процессы организма, в том числе и ферментативные системы. Процессы пищеварения также замедляются, непереваренные продукты скапливаются в кишечнике и могут стать причиной интоксикации или средой для размножения патогенных бактерий. Все это создает повышенную нагрузку на организма и в первую очередь на печень.
Перед сном все же можно перекусить яблоком, запеченным в духовке, или небольшим стаканом обезжиренного кефира.
Важно избегать тяжести в желудке после очередного приема пищи. Очень важно пить около двух или даже трех литров воды в сутки
Овсянка, а также диетическая гречневая и рисовая каши должны быть приготовлены жидкими; капуста, огурцы, морковь, помидоры употребляются сырыми, а картошка, свекла, цветная капуста и кабачки — в тушеном виде или как пюре.
Продукты, разрешенные к употреблению при циррозе печени:
| Овощи и зелень |
|
| Фрукты |
|
| Орехи и сухофрукты |
|
| Ягоды |
|
| Крупы и каши |
|
| Мука и макаронные изделия |
|
| Хлебобулочные изделия | Хлеб пшеничный |
| Кондитерские изделия |
|
| Молочные продукты |
|
| Сырье и приправы |
|
| Мясные продукты |
|
| Птица |
|
| Масла и жиры |
|
| Рыба и морепродукты |
|
| Соки и компоты |
|
| Безалкогольные напитки |
|
Некоторые советы по их употреблению продуктов питания:
- Яйца можно есть в составе других блюд, но не больше одного в сутки.
- Омлеты готовят только из белков.
- Молочные продукты хорошо подходят для полдника или приема пищи на ночь.
- Сливочные и растительные масла — менее 50 г в день. Предпочтение стоит отдать растительным маслам.
- Жарить блюда нельзя. Стоит избегать и любых способов готовки, где образуется корочка.
- Допустимо добавление лимона в чай.
- Категорически запрещено употребление в пищу всех видов мясных бульонов.
- Небольшое количество сладкого (мед, варенье или сахар) все же допустимо.
Особенности для мужчин, женщин
Такая патология чаще диагностируется у представителей сильного пола, что связано с их склонностью к излишнему употреблению алкоголя. Но и у женщин цирроз печени обнаруживают не столь уж редко.
В любом случае правила, на которых строится лечебная диета для мужчин и для женщин, будут одинаковыми.
Основные принципы правильного питания для мужчин и женщин при циррозе
- Главное в питании при циррозе печени — оно должно быть дробным. Суточный объем пищи нужно разделить на 5 приемов.
- 1.5–2 литра жидкости необходимо для сохранения водно-солевого баланса организма.
- Ограничение употребления соли. При асците ее совсем удаляют.
- Твердая пища должна быть измельчена, чтобы избежать длительного переваривания.
- Ограничение объема употребляемой еды. Взрослому человеку довольно 3000–3500 ккал в сутки.
- Все блюда должны быть теплыми. Исключено их употребление очень горячими чересчур холодными. Особый вред организму наносят «ледяные» напитки.
- Алкоголь категорически запрещен, независимо от повода и веских причин его употребления.
Единственное различие в диетах у женщин и мужчин – количество потребляемой пищи. Женщина нуждается в меньшем объеме еды, поэтому может снизить суточное число порций. Но пищу необходимо также делить на 5–6 приемов.
Цирроз печени: профилактика
Профилактика цирроза печени должна проводиться до момента развития заболевания. Пациенты, которые могут сталкиваться с воздействием токсических веществ, а также нарушениями обмена веществ или другими приобретенными заболеваниями органа, должны пройти обследование у специалиста. В ходе консультации врач подробно объяснит о режиме труда, отдыха, а также особенностях питания.
 Профилактика цирроза печени подразумевает:
Профилактика цирроза печени подразумевает:
- Исключение алкогольных напитков.
- Своевременное лечение гепатитов и других патологий гепатобиллиарной системы.
- Регулярный контроль хронических заболеваний, а также их своевременное лечение.
- Здоровый образ жизни, который включает умеренную физическую нагрузку с учетом уровня подготовки.
- Подбор сбалансированного меню с учетом выявленной патологии, а также особенностей ее клинического течения.
Цирроз печени, профилактика которого проводится на ранних стадиях различных патологий, представляет опасность для жизни и здоровья пациента. Сохранить функциональную активность органа можно только при своевременной диагностике и лечении патологии.
Немного фактов
Печень в человеческом организме выполняете крайне важные функции. К ним относят, в первую очередь, детоксикацию. Именно на печень приходится метаболизм поступающих в организм человека токсинов. Помимо этого, в органе запускаются ключевые механизмы обменных процессов
Здесь не только синтезируется желчь, что крайне важно для пищеварения, но и накапливается гликоген из избытков глюкозы. Многие витамины, минералы и гормоны так или иначе на протяжении цикла метаболизма бывают в печени
На нормальную работу печени влияют некоторые факторы. К ним относят, например, нарушенный обмен веществ, который вызывает ожирение. Чем больше в мире становится людей с ожирением, тем больше медики диагностируют заболевания печени. Эти заболевания называют неалкогольным жировым поражением печени. Это поражение приводит к фундаментальным изменениям структуры клеток ткани печени. И, как результат, печень не может в полной мере выполнить свои функции.
Вирусные заболевания также могут пагубно влиять на состояние печени. Дело в том, что они либо стимулируют воспалительные процессы, либо разрушают форменные клетки печени. Самым ярким примером является гепатит. Он опасен не только прямым воздействием на железу, но и тем, что часто переходит в хроническую форму.
Также многие люди не соблюдают меры по защите печени во время прохождения курсов медикаментов. К препаратам, которые могут нарушить работу печени относят обезболивающие, противовоспалительные, снотворные, антибиотики и многие другие. Поражение печени медикаментами происходит постепенно и бессимптомно, особенно если курсы длительные. Учитывая, что пациенты долго не знают об патогенных процессах в печени, которые вызывают медикаменты, не устанавливают диагноз вовремя. У них развиваются хронические формы недостаточности.
Помимо заболеваний, описанных выше, распространены аутоиммунные болезни печени. Огромную роль в их развитии играет генетика.
Зачастую у пациентов первые симптомы болезни не вызывают подозрений о ее наличии.
Так, если на первых этапах самых распространенных болезней печени специалисты отмечают накопление жиров в клетках, то развитие недуга способно полностью изменить ткани или нарушить их изначальные функции.
Другим нежелательным последствием влияния на печень может стать асцит. Болезнь характеризуется накоплением жидкости в полости брюха. Лечение любого из этих заболеваний процесс длительный и неприятный. Именно поэтому лучше предотвратить эти диагнозы.
Как было указано выше, многие болезни печени вызваны неправильный способом жизни, то чтобы защитить свое здоровье необходимо, в первую очередь, пересмотреть свое питание, уровень физической активности, привычки
Чтобы защитить себя от развития в организме инфекций, которые дают осложнения на печень, нужно добросовестно выполнять рекомендации по гигиене (особенно это важно для профилактики гепатита). Чтобы не дать вирусам шанс, нужно в общем поддерживать свой иммунитет
Несмотря на исполнение всех рекомендаций, такие факторы как действие окружающей среды или генетики изменить невозможно. Именно для защиты печени в таких ситуациях современные производители изготавливают средство для терапии и профилактики болезней печени с натуральными ингредиентами. К ним относят и Гепатосан.
Как проводят процедуру?
Томограф представляет собой кольцо к которому прикреплен подвижный диагностический стол. Пациента размещают на столе лежа на спине. Предупреждают о том, что нужно сохранять неподвижность. Задвигают стол внутрь прибора. При сканировании облучается верхний отдел брюшной полости. Поглощение лучей тканями фиксируется датчиками. Изображение получается в процессе обработки компьютером всех полученных импульсов.
В большинстве случаев выполняют КТ печени с контрастированием. Пациенту вводят контрастный препарат внутривенно. Оно позволяет четко визуализировать границы всех органов в исследуемой зоне и отделить их друг от друга. При наличии новообразований и аномалий контраст помогает точно установить их размеры и плотность. До этого исследования врач должен спросить у пациента об аллергии на йод.
Нормальная картина
В норме ткань печени гомогенна и имеет несколько большую плотность, чем ткань поджелудочной железы, почек и селезенки. Участки меньшей плотности линейной или округлой формы на фоне гомогенной паренхимы соответствуют сосудам печени. Воротная вена обычно визуализируется, а печеночная артерия — нет. Внутривенное введение контрастного вещества уменьшает разницу в плотности между сосудами и паренхимой.
Обычно внутрипеченочные желчные протоки на томограммах не видны, однако общий печеночный и общий желчный протоки нередко визуализируются в виде образований с низкой плотностью. В связи с тем что желчь приближается по плотности к воде, внутривенное введение контрастного вещества приводит к более четкому отличию желчных путей от окружающей паренхимы и сосудов печени.
Желчный пузырь визуализируется в виде округлого или эллиптического образования, имеющего, подобно желчным протокам, низкую плотность. Сократившийся желчный пузырь может не визуализироваться (поэтому исследования необходимо выполнять натощак).
Отклонение от нормы
Патологические образования печени в большинстве случаев имеют меньшую плотность, чем неизмененная ее паренхима. КТ позволяет различить довольно мелкие очаги поражения. Используя сканирование с внутривенным контрастированием, можно лучше отличить патологические очаги от нормальной паренхимы вследствие повышения ее плотности.
Первичная опухоль печени или метастазы имеют вид округлых образований с плотностью, несколько меньшей, чем плотность неизмененной паренхимы, и с четкими или размытыми границами. Однако иногда опухоль не удается выявить, так как она не отличается по своей плотности от окружающей паренхимы. Иногда крупная опухоль деформирует контуры печени. Абсцессы печени имеют вид гомогенных гипоэхогенных очагов, имеющих обычно четкие границы. Кисты печени имеют круглую или овальную форму, резко очерченные границы, они менее плотные, чем абсцессы и опухоли.
Плотность рака печени зависит от его стадии. Свежий тромб по плотности превосходит нормальную паренхиму, плотность организующегося тромба меньше плотности паренхимы печени. Внутрипеченочные гематомы имеют различную форму, субкапсулярные гематомы по форме напоминают серп и отдавливают паренхиму печени от капсулы.
При дифференциальной диагностике механической желтухи и других видов желтухи обращают внимание на состояние желчных протоков; расширение последних является признаком механической желтухи, в то время как нормальный их диаметр свидетельствует о немеханической желтухе. Расширенные внутрипеченочные желчные протоки имеют вид ветвящихся линейных и округлых структур низкой плотности на фоне гомогенной паренхимы печени
В зависимости от уровня обструкции может наблюдаться также расширение общего печеночного, общего желчного протоков и желчного пузыря. Нерезко выраженное расширение желчных протоков легче выявить путем контрастирования.
С помощью КТ обычно удается установить причину обструкции желчных путей, например желчные камни или рак головки поджелудочной железы. Однако если перед операцией необходимо знать место обструкции, прибегают также к чрескожной чреспеченочной холангиографии или эндоскопической ретроградной холангиопанкреатографии (реже).
Причины возникновения цирроза печени
Спровоцировать замещение гепатоцитов фиброзными волокнами способны различные факторы. Причины возникновения цирроза печени могут быть обусловлены как нарушениями со стороны самого органа, так и аутоиммунными состояниями, инфекциями другой локализации.
Примечательно, что у 20% больных установить механизм развития патологии так и не удается.
- Если у пациента развился цирроз печени, причины возникновения могут быть связаны с такими состояниями:
- вирусные гепатиты;
- алкогольная зависимость — высокая вероятность развития патологии присутствует у пациентов, которые систематически принимают спиртосодержащие напитки более 10 лет;
- аутоиммунные заболевания;
- патологии желчновыводящих путей;
- застойные явления в венах печени, портальная гипертензия;
- заболевания, связанные с нарушением обменных процессов, генетического происхождения;
- отравление химическими веществами, попадание в организм ядов, токсинов, тяжелых металлов;
- работа на вредных предприятиях.
Также причины возникновения цирроза печени могут быть связаны с длительным приемом серьезных фармакологических препаратов. Среди них Изониазид, Ипразид, Индерал, Метилдофа и пр. Риск развития патологии увеличивается, если на организм человека воздействует сразу несколько неблагоприятных факторов.
Разрешенные продукты
Диета при циррозе печени включает в рацион питания:
- Подсушенный/вчерашней пшеничный хлеб или приготовленный из ржаной муки грубого помола, печенье сухое, выпечку из несдобного теста.
- Вегетарианские супы без заправки с добавлением круп (рисовая, овсяная, перловая) и макаронных изделий.
- Нежирные сорта красного мяса/птицы: говядина, постная свинина, курица (без кожи), индейка, кролик, в отварном/приготовленном на пару виде куском или рубленые. Из колбасных изделий разрешаются сосиски молочные, колбаса докторская.
- Нежирная морская/речная рыба (щука, мойва, треска, судак, окунь, хек, сазан) на пару, отварная или запеченная.
- Молочные продукты низкой жирности (простокваша, кефир, нежирный творог и блюда из него, нежирный сыр, а также приготовленные на их основе пудинги, запеканки, ленивые вареники).
- Запеченные/паровые белковые омлеты из 2 яиц или всмятку.
- Полужидкие каши из гречневой, овсяной крупы, белого риса на воде, отварные макаронные изделия, запеканки.
- Свежие в сыром/отварном и запеченном виде овощи: огурцы, свекла, тыква. Помидоры, морковь, кабачки, картофель, огородная зелень (петрушка, укроп, базилик), капуста.
- Растительные рафинированные масла, сливочное масло в готовые блюда.
- Спелые сырые/запеченные некислые фрукты/ягоды в протертом виде, сухофрукты (изюм курага, чернослив), мармелад, мед, варенье, пастила.
- Зеленый/черный некрепкий чай, фруктовые, ягодные/овощные свежеприготовленные соки, отвары пшеничных отрубей/шиповника, минеральная вода без газа.
Симптомы аутоиммунного гепатита
Симптомы аутоиммунного гепатита могут варьироваться от незначительных до выраженных. Начало заболевания может быть как внезапным, так и развиваться с течением времени.
Наиболее распространенным симптомом АИГ является усталость. В начале заболевания самочувствие может напоминать грипп. Течение заболевания имеет волнообразный характер с эпизодами ухудшения.
Симптомы аутоиммунного гепатита могут быть следующими:
- потеря аппетита
- желтуха (пожелтение кожи и белков глаз)
- дискомфорт в животе, тяжесть правом подреберье
- темная моча
- осветленный стул
- тошнота, рвота
- кожный зуд и высыпания
- сосудистые звездочки (телеангиэктазии) на коже
- боли в суставах
- нарушение менструального цикла у женщин
- увеличение печени и/или селезенки (определяет врач).
Исходы цирроза печени
Трудно сказать, что ожидает человека, которому был поставлен такой диагноз. Во многом исход болезни зависит от того, почему она возникла. Имеет также значение в каком возрасте больной, на каком этапе находится болезнь.
Цирроз – это пожизненная болезнь. Чтобы избавиться от нее нужно пересадить печень. А сделать такую операцию сможет далеко не каждый. Болезнь сама не излечима, но можно замедлить процесс ее развития. Для этого больной должен выполнять все предписания, указанные врачом, тем самым поддерживая функционирование печени.
Чтобы поставить конечный диагноз, а значит, и исход болезни лечащий врач пользуется специальной таблицей, в которой он принимает во внимание есть ли осложнения заболевания и на каком уровне развития они находятся. Отсюда следует, что исход болезни зависит от того, на какой стадии у больного ее обнаружили
И понятно, чем раньше была диагностирована болезнь, тем легче будет бороться с ней. Лечение помогает болезни оставаться на своем начальном этапе. Это позволит человеку вести свою обычную жизнь, которая была у него до страшного диагноза.
Препараты интерферона-альфа уходят в прошлое…
В последние годы значительно изменились подходы к лечению хронического гепатита С, в результате чего стало возможным достижение максимально высокой эффективности.
Напомним, что с 2000 г на протяжении нескольких лет «золотым стандартом» была комбинированная терапия двумя препаратами — пегилированным интерферонома-альфа (в инъекциях 1 раз в неделю) и рибавирином (прием внутрь в таблетках). Такое лечение позволяло достичь элиминации вируса и излечения заболевания у 80-90% больных с генотипами 3 и 2 вируса и около 50% — с генотипом 1. Эффективность лечения в значительной степени зависела не только от генотипа вируса, но и от стадии фиброза (эффективность в лечении компенсированной цирроза печени была неудовлетворительной), а также от индивидуальной чувствительности к интерферону-альфа, которую определяли с помощью генетического исследования полиморфизма гена интерлейкина 28В. Таким образом, эта терапия была недостаточно эффективна при наиболее распространенном в России генотипе 1 вируса С, особенно у больных циррозом печени, больных с неблагоприятным генотипом интерлейкина 28В, а также больных гепатитом С больных после трансплантации и инфицированных ВИЧ. Кроме того, терапия была длительной (при генотипе 1 — 48 недель) и сопряженной с ухудшением самочувствия и качества жизни в период лечения. Значительная часть больных не могли получать эту терапию из-за наличия других заболеваний, являющихся противопоказанием к применению препаратов интерферона или рибавирина в связи с высоким риском осложнений во время лечения.
С 2011 года за рубежом, а затем в России появились первые препараты прямого противовирусного действия — ингибиторы протеазы вируса С (телапревир, боцепревир, затем симепревир), применение которых при генотипе 1 в сочетании с препаратами интерферона-альфа и рибавирином (так называемая «тройная» комбинированная противовирусная терапия), значительно повысило эффективность лечения. Однако эта терапия, по-прежнему, была связана с риском осложнений во время лечения, особенно у больных циррозом печени, у которых эффективность лечения остается значимо более низкой, чем у больных на стадии гепатита.
В самые последние годы за рубежом появились новые препараты прямого противовирусного действия, поражающие вирус гепатита С на различных этапах его жизненного цикла, и прекращающие его размножение. Комбинации таких препаратов позволяют добиться высокой эффективности (близкой к 100%) при хорошей переносимости лечения и сокращении его длительности. В клинических исследованиях показана высокая эффективность ряда комбинаций, состоящих из 2-3 препаратов прямого противовирусного действия. Некоторые из этих комбинаций применимы только при 1 генотипе вируса, другие — при всех генотипах вируса
Важно, что безинтерфероновые схемы терапии высоко эффективны и на стадии цирроза печени. В сочетании с препаратами прямого противовирусного действия у части больных сохраняет свое значение назначение рибавирина
Препараты же интерферона-альфа, представлявшие до последнего времени основу противовирусной терапии хронического гепатита С и создававшиеся наибольшие проблемы переносимости лечения, уходят в прошлое.
Диета № 5
В стационаре применяют специальную диету, которая называется стол № 5. Она богата питательными веществами, ее калорийность умеренна, нагрузка на печень снижена.
Стол № 5 исключает употребление в пищу обозначенных продуктов питания:
- Свежего хлеба, других мучных изделий (блинчиков, булочек, жареных пирогов).
- Различных бульонов (мясных, грибных, рыбных).
- Жирного мяса и рыбы.
- Жареных и вареных яиц в больших количествах.
- Различных копченостей, острых (в том числе горчицы, хрена), консервированных, маринованных продуктов.
- Кислых фруктов и ягод.
- Мороженого, шоколада, кремовых пирожных и тортов.
- Крепких чая и кофе.
- Овощей (щавеля, редиса, редьки, шпината, зеленого лука).
- Любого вида алкоголя.
Важной чертой данной диеты является полноценность и соблюдение щадящего режима